Chiari畸形II型MRI病例图片影像诊断分析(优质参考)
- 格式:doc
- 大小:418.00 KB
- 文档页数:9

Chiari畸形共分为3型[2]:第Ⅰ型系指小脑扁桃体向下疝入椎管内,延髓及第四脑室正常,约40%~75%合并脊髓空洞症。
第Ⅱ型指在Ⅰ型基础上,延髓与第四脑室拉长,此型常合并有脑积水及其它颅内畸形。
第Ⅲ型即延髓、小脑及第四脑室皆疝入枕部。
仅见于新生儿,比较罕见,很少行MRI检查。
小脑扁桃体下疝畸形是指小脑扁桃体下疝到椎管内或伴延髓和第四脑室延长下移,从而引起一系列症状;又称Arnold-Chiari畸形。
临床上又分三型:(1)轻型,仅小脑扁桃体下疝到椎管内。
(2)重型,小脑扁桃体下疝到椎管内,并伴桥脑、延髓和第四脑室延长下移。
(3)最重型,在重型基础上伴有腰脊椎裂和脊膜膨出,并发生梗阻性脑积水。
2.1 解剖分型 Chiari于1891年首次描述该病,并将其分为3型: 1型:小脑扁桃体以及小脑蚓部疝入椎管内,但第四脑室保持在枕骨大孔上。
2型:第四脑室疝入椎管内。
3型:在1、2型基础上合并脊柱裂、脊膜膨出。
2.2 临床分型 Pillay 等1994年根据形态变化将该病分为
A、B两型,A型小脑扁桃体下疝并伴脊髓空洞症;B型为单纯小脑扁桃体下疝,不伴脊髓空洞症。


48·中国CT和MRI杂志 2024年3月 第22卷 第3期 总第173期【通讯作者】王冬青MR Images before and after Surgery for·49CHINESE JOURNAL OF CT AND MRI, MAR. 2024, Vol.22, No.3 Total No.173Q-FLOW软件分析系,由于椎管内与蛛网膜下腔有较复杂的解剖结构,再加上有多种因素影响脑脊液流动,为了充分显示脑脊液流动详情,需要在三个不同层面的脑脊液流动区域放置ROI。
三个同层面包含:(1)中脑导水管层面,中脑导水管中心;(2)桥脑延髓池层面,脑干前侧蛛网膜下腔;(3)颈椎间盘层面,C2-3椎间盘脊髓左边的近椎间孔。
每个心动周期,一个层面重建12相位数,进而取得和心脏舒缩有关的脑脊液双向流动图,其中正值以高信号表示,代表运动方向为足向头;负值以低信号表示,代表运动方向为头向足,流速以信号强弱表示。
定量分析指标:(1)每搏输出量(strokevlume),足侧和头侧之间流量的绝对值差异;(2)平均流量(meanflux,MF),一个心动周期,脑脊液流经ROI的平均值;(3)反流分数(regurgitant fraction,RF),头向足运动方向的比例分数;(4)最大峰值流速(V max ),包含足向V dmax 和头向V umax 选择2名经验丰富的影像学医师对图像分析和测量,如有不一致意见要分析讨论以达成一致意见。
1.3 统计学分析 本次研究应用统计软件SPSS分析相关数据,计量资料以均数±标准差表示,用独立样本t检验,计数资料以百分比率(%)表示,用卡方χ2检验,P<0.05表示差异有统计学意义。
图1A-图1G 患者,男,11岁,Chiari畸形并拴系综合征,术前影像;图2A-图2D 患者,男,11岁,行脊髓终丝切断术+椎管扩大减压术+粘 连神经松解术+脊髓外终丝松解术---术后影像。


儿科中枢神经系统病例影像分析首都医科大学附属北京儿童医院影像中心孙国强2012.10第一章脑白质髓鞘化髓鞘的主要成分为疏水糖脂蛋白,MRI可显示其沉积过程。
T1WI髓鞘化的白质呈相对高信号,生后前6~8个月显示清楚。
T2WI未髓鞘化白质呈高信号,随着髓鞘化的进程,脑白质水含量减少,脂质增加,转变为低信号。
T1WI显示髓鞘化信号改变早于T2WI,而T2WI能更好地反映髓鞘化的完成。
生后前6~8个月以T1WI为主,6~18月以T2WI为主。
T2WI对小脑和脑干早期髓鞘化更敏感。
脑白质的髓鞘化顺序是从脑的尾侧向头侧,从背侧向腹侧,先中央后外周,感觉纤维早于运动纤维。
例如,脑干早于小脑和基底节,后者又早于大脑半球,大脑半球的枕叶早于额叶。
脑干背侧的内侧丘系、内侧纵束早于腹侧的皮质脊髓束。
小脑上脚和下脚传导前庭感觉、听觉、触觉、本体感觉,出生时已经髓鞘化,而小脑中脚传导运动冲动的神经纤维髓鞘化较晚。
熟悉小儿同月龄阶段性髓鞘形成情况对小儿脑的发育评估是非常重要的。
1.不足月儿正常脑CT及MR表现(表1-7-1):孕24周以前,无脑回形成,仅显示宽大、垂直方向的外侧裂。
脑体积小,皮层菲薄,T1WI上相对于极低信号的白质,灰质呈高信号,T2WI相对于高信号白质,灰质呈低信号。
脑沟自28周以后逐渐出现主沟,35周以下小儿脑沟浅少,脑池包括侧裂、大脑半球间裂、脑干小脑周围脑池均较宽。
到36周仅侧裂池和枕极池稍著,透明间腔和穹隆间腔较明显,脑室小。
基底节于32~33周开始能辨别,T1WI上信号高于大脑白质与内囊呈等信号,36周内囊信号高于或等于基底节之豆状核。
脑白质髓鞘化进程见表1-8-1。
生发基质CT上呈高信号。
在MRI上呈等灰质信号,小胎儿(18-20周)时生发基质较厚,沿侧脑室壁分布呈带状;随着胎儿成熟逐渐变薄,且连续性中断;尾状核头部最厚,退化最晚,至孕36周生发基质已完全退化,勿误诊为生发基质出血。
此后脑皮质进一步加厚,更多的脑回出现,基底节丘脑在CT上密度增加,脑白质额枕区密度下降。
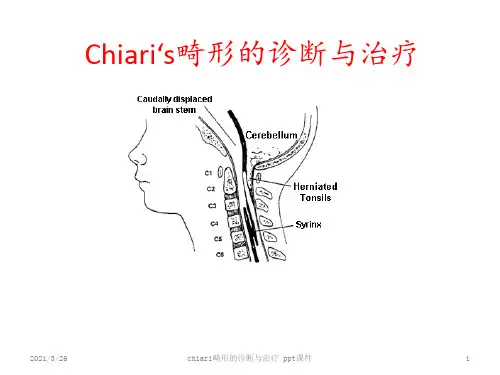




先天畸形Chiari畸形(Chiari malformation)一、定义Chiari畸形,又称小脑扁桃体下疝,表现为脑桥区形成不良以及小脑下蚓部、颅后窝内结构(第四脑室和延髓)通过枕大孔上段颈椎椎管内。
常合并脑积水、脑脊髓膨出,也可合并环枕区畸形,如颅底凹陷、环椎枕化、颈椎融合畸形等。
二、分型1. I型常见,小脑扁桃体下疝至颈部椎管,无延髓下段移位,位于枕大孔5mm。
①延髓和第四脑室正常;②无脊膜膨出;③可伴有脑积水、脊髓空洞;④常见环枕区畸形;⑤临床无症状或轻度运动感觉和小脑症状。
2.II型最常见。
①小脑下蚓部、脑桥下部、延髓下移,第四脑室延长;②小脑蚓部和扁桃体疝出至枕大孔;③伴有脊髓脊膜膨出,腰骶部多见(3/4);④伴有脊髓空洞、脑积水;⑤环枕区畸形,其他畸形;⑥多见于婴幼儿和新生儿;⑦下肢运动感觉障碍和小脑症状。
3.III型罕见。
II型+低枕部或高颈部脑膜膨出。
4.IV型罕见,伴小脑严重发育不良三、影像学表现1.X线平片①头颅狭小;②颅底凹陷(齿状突高于champion线5mm);③上段颈椎管增宽;④环枕容忽然;⑤环椎枕化等。
2.CT表现①脑积水;②小脑扁桃体、下蚓部、小脑、脑干及第四脑室下移;③大脑镰、天幕发育不良;④中脑四叠体融合。
3.MRI表现①矢状位清晰显示小脑扁桃体、延髓位置及第四脑室形态、位置;②脑积水;③脊膜膨出;④大脑镰,天幕发育不良等。
四、影像学首选首选MRI矢状及脊柱MRI评价小脑扁桃体及脊髓空洞积水。
五、临床表现及预后1.50%无症状。
2.椎管直径<19mm,可出现临床症状。
3.压迫脑干、脊髓空洞积水。
4.儿童较成人预后好。
六、治疗1.无症状,无需治疗。
2.脊髓空洞积水严重,需分流,保证枕大孔水平脑脊液循环通畅。
七、诊断要点1.小脑扁桃体下疝可由幕上肿瘤或其他病变引起。
2.小脑扁桃体低位但形态正常,临床可无症状。
3.扁桃体变尖并下疝至枕大孔以下5mm,可诊断。
Chiari畸形并脊髓空洞症的外科治疗北京天坛医院神经外科于1992年12月~1996年5月共收治72例Chiari畸形并脊髓空洞症的病人,以不同的方式进行了手术,其中44例得到随访,现分析如下。
临床资料1.一般资料:本组男性44例,女性28例,年龄8~57岁,平均29.8岁,病程从20天~30年,平均4年半。
2.临床表现:见表1。
3.影像学检查:所有病例均经MRI检查,2例为ChiariⅡ畸形,余均为ChiariⅠ畸形;小脑扁桃体下疝至C1段多见,少数下疝至C2段,所有均合并脊髓空洞,其中颈段25例,颈-上胸段24例,颈-中胸段18例,颈-下胸段4例,颈-腰段1例,脊髓空洞波及延髓2例,有8例合并脑积水。
4.手术方法及术中所见:采用多种手术方式,具体见表2。
表2 手术方式表1 临床表现方法F为在“Y”形剪开区域内先将硬膜外层剥下,然后“Y”形剪开硬膜内层,在缝合硬膜时将剥下的硬膜外层翻转与硬膜内层缝合,扩大硬膜囊。
手术自枕外粗隆至C4~5棘突行后正中切口,暴露枕骨鳞部及C1,C2见多数病例有颅底陷入,扁平颅底,环枕融合等颅底畸型,咬除枕骨鳞部,骨窗直径约5cm向下咬除枕骨大孔后缘,宽约3cm,咬除C1椎板,C2棘突及椎板,宽约3cm,暴露增厚之硬膜,儿童骨窗则相应缩小。
术中见绝大多数病例有环枕筋膜增厚,呈束带状,压迫枕大孔区,颅颈交界处。
予切除松解。
打开硬膜组见蛛网膜大多有不均匀增厚,有许多纤维丝粘连,四室中孔脑脊液流出不畅或受阻,小脑扁桃体下疝至C1水平。
有2例下疝至C2水平。
在显微镜下予分离,松解粘连,探查并打通四室中孔,直至脑脊液流出通畅,脑及脊髓搏动良好。
6.结果及合并症:本组无死亡,术后除一例症状加重外,余均有不同程度的好转。
术后合并症主要为术后发烧,头疼,以硬膜敞开组中多见。
共有44例得到随访。
以Tator结果评定标准(1)进行评定,依病人自我感觉症状和体征改善程度分为好转,稳定,恶化,以好转和稳定为有效,手术方法A+B+C为未打开硬膜组,其总的有效率为62.5%,方法D+E+F为打开硬膜组,总的有效率为90%,二者比较,以X2检验,有显著性差异,P<0.01。
Chiari畸形∏型诊疗中国专家共识2023(完整版)摘要Chiari畸形∏型(CM-Π)常合并脑积水及脊髓空洞,部分CM-I1患者可出现神经急重症甚至死亡。
我国目前每年CM-I1新患人数仍较多,手术指征、手术时机和随访管理仍不规范。
故中国医师协会神经外科分会脊柱脊髓专家委员会组织相关专家,围绕CM-I1的发病机制、临床表现、诊疗方案等内容制定了CM-∏诊疗中国专家共识,以期进一步改善我国CM-H患者的疗效和预后。
刖≡Chiari畸形∏型(Chiarima1formationtype∏,CM-Π)为脊柱裂相关的小脑尾侧移位,同时包含脑干和第四脑室向下移位,常合并脑积水及脊髓空洞[1]。
除上述结构异常外,还可合并其他各种幕上和脑干异常,如月并版体和联合结构发育不良、皮层发育不全、海马发育不良以及脑桥伸长、中脑顶盖喙状突起等[2]。
超过95%的CM-II患者合并脊髓脊膜膨出(mye1omeningoce1e,MMC)[3]o目前我国尚缺乏针对CM-∏的全国系统性流行病学调查,但CM-I1与新生儿脊柱裂具有极大相关性,现有的以医院为基础的出生缺陷监测系统以及山西、北京、深圳等地区流行病学数据显示我国脊柱裂发病率地区差异较大,为(0.045~1.500)/1000人[4-6]o10%~30%的CM-∏患者在其一生的不同阶段出现症状[7]。
CM-∏的典型临床表现为脑干症状:呼吸模式改变、呕吐反射抑制和动眼神经麻痹。
20%症状性CM-II患者可能表现为神经急重症,包括舌咽迷走神经障碍,呼吸吞咽功能严重受损、进行性恶化甚至死亡[8]。
此外,当存在颈段脊髓空洞时,可发现放射性疼痛和感觉运动功能丧失等上肢症状[9]。
对于出现临床症状的CM-II患者,治疗方式包括脑室引流、脑室造屡及枕下减压手术等[7]。
目前,随着孕期叶酸的补充及宫内MMC修复术的普及,CM-∏的发病率有所下降[3],但是我国每年CM-I1新患人数仍较多,手术指征、手术时机和随访管理尚不规范。