乳腺良性肿瘤临床路径版教程文件
- 格式:doc
- 大小:37.00 KB
- 文档页数:6

乳腺癌临床路径(最全版)一、乳腺癌临床路径标准住院流程(一)适用对象。
第一诊断为乳腺癌(ICD10:C50)行乳腺癌切除术(ICD9CM-3:85.2/85.4)(二)诊断依据。
根据《临床诊疗指南-外科学分册》(中华医学会编著,人民卫生出版社)1.病史:乳腺肿块、乳头溢液、无痛;2.体征:肿块、边界不清、与皮肤粘连、桔皮样症、血性乳头溢液等;3.辅助检查:彩超和钼靶和/或MRI、乳管镜等;4.病理:细针穿刺、Core needle等穿刺或活检诊断。
(三)治疗方案的选择及依据。
根据《临床技术操作规范-普通外科分册》(中华医学会编著,人民军医出版社)1.活检+改良根治术:明确乳腺癌患者;2.保乳手术:有保乳意愿、适宜行保乳手术的乳腺癌患者;3.其他术式:不适合上述术式的乳腺癌患者,如单纯切除、局部扩大切除术等;4.必要时可行前哨淋巴结活检等。
(四)标准住院日为≤18天。
(五)进入路径标准。
1.第一诊断必须符合ICD10:C50 乳腺癌疾病编码;2.当患者合并其他疾病,但住院期间无需特殊处理也不影响第一诊断时,可以进入路径。
(六)术前准备(术前评估)3-5天,所必须的检查项目。
1.血(尿、便)常规、凝血功能、生化检查(包括电解质、肝功、肾功、血脂)、感染性疾病筛查;2.胸部X光片、心电图;3.乳腺彩超、钼靶摄片,必要时行核磁、乳管镜检查等;4.根据临床需要选做:血气分析、肺功能、超声心动、头颅CT、ECT等。
(七)预防性抗菌药物选择与使用时机。
1.预防性抗菌药物应用应按《抗菌药物临床应用指导原则》(卫医发〔2004〕285号)执行;1.预防性用药时间为术前30分钟;2.手术超过3小时加用1次抗菌药物;4.术后72小时内停止使用抗菌药物。
(八)手术日为入院第≤6天。
1.麻醉方式:全麻或局麻(局部扩大切除者);2.手术方式:乳腺癌切除术;3.手术内固定物:皮肤钉合器的应用、切缘钛夹标志等;4.输血:视术中情况而定;5.病理:冰冻、石蜡切片,必要时行FISH法检查;6.其他:必要时术后应用镇痛泵。

【最新整理,下载后即可编辑】乳腺良性肿瘤临床路径(2011年版)一、乳腺良性肿瘤临床路径标准住院流程(一)适用对象。
第一诊断为乳腺良性肿瘤(ICD-10:D24)行乳腺肿瘤切除术或病变导管切除术(ICD-9-CM-3:85.21)。
(二)诊断依据。
根据《临床诊疗指南-外科学分册》(中华医学会编著,人民卫生出版社,2006年12月,第1版),本组疾病包括乳房纤维腺瘤、乳管内乳头状瘤等。
1.症状:乳房肿物,乳头溢液或溢血。
2.体征:乳房单发或多发肿物,质地中等,表面光滑,有活动度;边界清楚,可呈分叶状;挤压乳晕周围,病变乳管可出现溢液。
3.影像学检查:B超和钼靶检查。
4.病理检查:乳头溢液细胞学检查未见肿瘤细胞。
(三)治疗方案的选择。
根据《临床技术操作规范-普通外科分册》(中华医学会编著,人民军医出版社,2007年1月,第1版)。
1.乳房肿物切除术:体检可扪及的乳房肿物。
2.乳腺病变导管切除术:适合乳管内乳头状瘤。
(四)标准住院日为3-5天。
(五)进入路径标准。
1.第一诊断必须符合ICD-10:D24 乳腺良性肿瘤疾病编码。
2.当患者合并其他疾病,但住院期间不需要特殊处理也不影响第一诊断的临床路径流程实施时,可以进入路径。
(六)术前准备1-2天。
1.必需的检查项目:(1)血常规、尿常规;(2)肝功能、肾功能、电解质、凝血功能、感染性疾病筛查(乙肝、丙肝、艾滋病、梅毒等);(3)心电图、胸部X线检查;(4)乳腺彩超及术前定位。
2.根据患者病情可选择:(1)钼靶检查;(2)乳头溢液时行乳管镜检查;(3)肺功能、超声心动图等。
(七)预防性抗菌药物选择与使用时机。
按照《抗菌药物临床应用指导原则》(卫医发〔2004〕285号)执行。
通常不需预防用抗菌药物。
(八)手术日为入院2-3天。
1.麻醉方式:局麻(必要时区域阻滞麻醉或全身麻醉)。
2.手术方式:乳腺肿物切除术或病变导管切除术。
3.术中用药:麻醉常规用药。
4.手术内固定物:无。



乳核(乳腺纤维腺瘤)中医临床路径路径说明:本路径适合于西医诊断为乳腺纤维腺瘤。
一、乳核(乳腺纤维腺瘤)中医临床路径标准住院流程(一)适用对象中医诊断:第一诊断为乳核(TCD编码:BWV000)。
西医诊断:第一诊断为乳腺纤维腺瘤(ICD-10:D24)。
(二)诊断依据1.疾病诊断(1)中医诊断标准:参照中华人民共和国中医药行业标准《中医病证诊断疗效标准》(ZY/T001.2-94)、《现代中医乳房病学》(林毅、唐汉钧主编,人民卫生出版社,2003年)1)多数发生在一侧乳房,肿块多为单发,以乳房外上象限为多见。
2)肿块呈卵圆形,大小不一,质地坚硬,表面光滑,境界清楚,活动度大,不与周围组织粘连,无疼痛和触痛。
生长缓慢,不会化脓溃烂。
与月经周期无关。
3)好发于青少年女性。
4)钼钯X线摄片、红外线热图像等检查,可帮助诊断。
必要时作病理检查。
(2)西医诊断标准:参照《黄家驷外科学》(第7版)(吴孟超、吴在德主编,人民卫生出版社,2008年)、《克氏外科学》(中文版第 15版)(DavidC. Sabiston主编,王德炳译,人民卫生出版社,2002年)1)本病好发于20—25岁的青年女性。
2)好发于乳房的外上象限,多为单发,少数属多发。
3)肿块增大缓慢,质韧,表面光滑,易于推动。
病人常无明显自觉症状。
月经周期对肿块的大小并无影响。
4)乳腺钼钯、彩超有助于诊断。
必要时作病理检查。
2.证候诊断参照李曰庆、何清湖主编的《中医外科学》(中国中医药出版社,第3版)。
乳核(乳腺纤维腺瘤)临床常见证候及诊断:肝气郁结证:肿块较小,发展缓慢,不红不热,不觉疼痛,推之可疑;伴胸闷叹息;舌质正常,苔薄白,脉弦。
血瘀痰凝证:肿块较大,坚硬木实,重坠不适;伴胸闷牵痛,烦闷急躁,或月经不调、痛经等;舌质暗红,苔薄腻,脉弦滑或弦细。
(三)治疗方案的选择根据《临床技术操作规范-普通外科分册》(中华医学会编著,人民卫生出版社.2007年1月,第1版)。


乳腺癌临床路径(2009版)一、乳腺癌临床路径标准住院流程(一)适用对象。
第一诊断为乳腺癌(ICD10:C50)行乳腺癌切除术(ICD9CM-3:85.2/85.4)(二)诊断依据。
根据《临床诊疗指南-外科学分册》(中华医学会编著,人民卫生出版社)1.病史:乳腺肿块、乳头溢液、无痛;2.体征:肿块、边界不清、与皮肤粘连、桔皮样症、血性乳头溢液等;3.辅助检查:彩超和钼靶和/或MRI、乳管镜等;4.病理:细针穿刺、Core needle等穿刺或活检诊断。
(三)治疗方案的选择及依据。
根据《临床技术操作规范-普通外科分册》(中华医学会编著,人民军医出版社)1.活检+改良根治术:明确乳腺癌患者;2.保乳手术:有保乳意愿、适宜行保乳手术的乳腺癌患者;3.其他术式:不适合上述术式的乳腺癌患者,如单纯切除、局部扩大切除术等;4.必要时可行前哨淋巴结活检等。
(四)标准住院日为≤18天。
(五)进入路径标准。
1.第一诊断必须符合ICD10:C50 乳腺癌疾病编码;2.当患者合并其他疾病,但住院期间无需特殊处理也不影响第一诊断时,可以进入路径。
(六)术前准备(术前评估)3-5天,所必须的检查项目。
1.血(尿、便)常规、凝血功能、生化检查(包括电解质、肝功、肾功、血脂)、感染性疾病筛查;2.胸部X光片、心电图;3.乳腺彩超、钼靶摄片,必要时行核磁、乳管镜检查等;4.根据临床需要选做:血气分析、肺功能、超声心动、头颅CT、ECT等。
(七)预防性抗菌药物选择与使用时机。
1.预防性抗菌药物应用应按《抗菌药物临床应用指导原则》(卫医发…2004‟285号)执行;1.预防性用药时间为术前30分钟;2.手术超过3小时加用1次抗菌药物;4.术后72小时内停止使用抗菌药物。
(八)手术日为入院第≤6天。
1.麻醉方式:全麻或局麻(局部扩大切除者);2.手术方式:乳腺癌切除术;3.手术内固定物:皮肤钉合器的应用、切缘钛夹标志等;4.输血:视术中情况而定;5.病理:冰冻、石蜡切片,必要时行FISH法检查;6.其他:必要时术后应用镇痛泵。


乳房肿物中医临床路径诊疗方案一、标准住院流程(一)适用对象。
第一诊断为乳房肿物;行乳房肿物切除术。
(二)诊断依据。
1.病史:乳房肿物。
2.体征:肿物质韧、边界清、活动度可。
3.辅助检查:彩超、钼靶等。
(三)治疗方案的选择。
1.行局麻下肿物切除术。
2.若病变范围较广或病变累及乳头乳晕后方,为尽量保持乳房的外形,必要时加行筋膜组织瓣成形术或乳头乳晕成形术。
(四)标准住院期间为≤7天。
(五)进入路径标准。
1.第一诊断必须符合乳房肿块编码。
2.当患者同时具有其他疾病诊断,但在住院期间不需特殊处理也不影响第一诊断的临床路径流程实施时,可以进入路径。
(六)术前准备1-3天。
1.血常规、尿常规、粪常规、凝血全套、血生化、传染病四项、甲状腺功能、性激素六项;2.胸片、肝胆胰脾彩超、甲状腺彩超、盆腔彩超、心电图、心脏彩超、双肾输尿管膀胱彩超;3.双乳彩超、钼靶,必要时行双乳MRI检查等;(七)手术日为入院第3-4天。
1.麻醉方式:局麻。
2.术中用药:利多卡因针、肾上腺素针。
(八)术后住院恢复4-7天。
1.中药治疗:(1)肝郁痰凝证:治法:疏肝解郁,化痰散结,推荐方药:逍遥散加减(2)血瘀痰凝证:治法:疏肝活血,化痰散结;方药:逍遥散合桃红四物汤加减2.中医适宜技术:红蓝光照射,促进切口愈合。
(九)出院标准。
1.快速病理及常规病理提示无恶变。
2.没有需要住院处理的并发症和/或合并症。
(十)变异及原因分析。
1.有影响手术的其他疾病,需要进行相关的诊断和治疗,住院时间延长。
2.出现术后脂肪液化、切口感染等并发症,需要继续治疗,将延长住院时间,增加治疗费用。
3.术后常规病理示癌变,需二次手术者,不进入本路径。

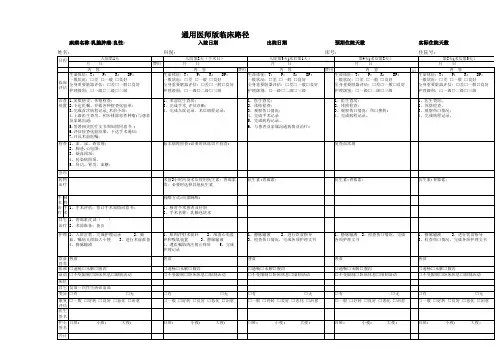
临床路径告知单(乳腺良性肿瘤)患者或亲属签字:经治医师签字:年月日乳腺良性肿瘤临床路径表单适用对象:第一诊断为乳腺良性肿瘤(ICD-10:D24)行乳腺肿物切除术或病变导管切除术(ICD-9-CM-3:85.21)患者姓名:性别:年龄:科别:床号:住院号:XXXXXXXXXX医院乳腺良性肿瘤临床路径乳腺良性肿瘤临床路径标准住院流程(一)适用对象。
第一诊断为乳腺良性肿瘤(ICD-10:D24)行乳腺肿瘤切除术或病变导管切除术(ICD-9-CM-3:85.21)。
(二)诊断依据。
根据《临床诊疗指南-外科学分册》(中华医学会编著,人民卫生出版社,2006年12月,第1版),本组疾病包括乳房纤维腺瘤、乳管内乳头状瘤等。
1.症状:乳房肿物,乳头溢液或溢血。
2.体征:乳房单发或多发肿物,质地中等,表面光滑,有活动度;边界清楚,可呈分叶状;挤压乳晕周围,病变乳管可出现溢液。
3.影像学检查:B超和钼靶检查。
4.病理检查:乳头溢液细胞学检查未见肿瘤细胞。
(三)治疗方案的选择。
根据《临床技术操作规范-普通外科分册》(中华医学会编著,人民军医出版社,2007年1月,第1版)。
1.乳房肿物切除术:体检可扪及的乳房肿物。
2.乳腺病变导管切除术:适合乳管内乳头状瘤。
(四)标准住院日为3-5天。
(五)进入路径标准。
1.第一诊断必须符合ICD-10:D24 乳腺良性肿瘤疾病编码。
2.当患者合并其他疾病,但住院期间不需要特殊处理也不影响第一诊断的临床路径流程实施时,可以进入路径。
(六)术前准备1-2天。
1.必需的检查项目:(1)血常规、尿常规;(2)肝功能、肾功能、电解质、凝血功能、感染性疾病筛查(乙肝、丙肝、艾滋病、梅毒等);(3)心电图、胸部X线检查;(4)乳腺彩超及术前定位。
2.根据患者病情可选择:(1)钼靶检查;(2)乳头溢液时行乳管镜检查;(3)肺功能、超声心动图等。
(七)预防性抗菌药物选择与使用时机。
按照《抗菌药物临床应用指导原则》(国卫办医发〔2015〕43号)执行。
乳腺良性肿瘤(乳房腺体区段切除术)临床路径一、乳腺良性肿瘤临床路径标准住院流程(一)适用对象。
第一诊断为乳腺良性肿瘤(ICD-10:D24.x00)行单侧乳房腺体区段切除术(ICD-9-CM-3:85.2100x019)。
(二)诊断依据根据《临床诊疗指南-外科学分册》(中华医学会编著,人民卫生出版社,2006年12月,第1版),本组疾病包括乳房纤维腺瘤、乳管内乳头状瘤、乳腺腺病等。
1.症状:乳房肿物,乳头溢液或溢血。
2.体征:乳房单发或多发肿物,质地中等,表面光滑,有活动度;边界清楚,可呈分叶状;挤压乳晕周围,病变乳管可出现溢液。
3.影像学检查:B超和钼靶检查。
4.病理检查:乳头溢液细胞学检查未见肿瘤细胞。
(三)治疗方案的选择根据《临床技术操作规范-普通外科分册》(中华医学会编著,人民军医出版社,2007年1月,第1版)。
1. 单侧乳房腺体区段切除术:体检可扪及的乳房肿物。
(四)标准住院日为5-7天(五)进入路径标准1.第一诊断必须符合ICD-10:D24.x00 乳腺良性肿瘤疾病编码。
2.当患者合并其他疾病,但住院期间不需要特殊处理也不影响第一诊断的临床路径流程实施时,可以进入路径。
(六)术前准备1-2天1.必需的检查项目:(1)血常规、尿常规;(2)生化全套、凝血功能、感染性疾病筛查(乙肝、丙肝、艾滋病、梅毒等);(3)心电图、胸部X线检查;(4)乳腺彩超及术前定位。
2.根据患者病情可选择:(1)钼靶检查;(2)乳头溢液时行乳管镜检查;(3)腹部彩超、肺功能、超声心动图等。
(七)预防性抗菌药物选择与使用时机按照《抗菌药物临床应用指导原则》(国卫办医发〔2015〕43号)执行。
原则上不需预防用抗菌药物。
(八)手术日为入院2-3天1.麻醉方式:局麻(必要时区域阻滞麻醉或全身麻醉)。
2.手术方式:单侧乳房腺体区段切除术。
3.术中用药:麻醉常规用药。
4.手术内固定物:无。
5.输血:根据术前血红蛋白状况及术中出血情况而定。
乳腺癌中医临床路径(试行)路径说明:本路径适用于西医诊断为乳腺癌的住院患者。
一、乳腺癌中医临床路径标准住院流程(一)适用对象中医诊断:第一诊断为乳癌病(TCD编码:BWA040)。
西医诊断:第一诊断为乳腺恶性肿瘤(ICD10编码:C50.902)。
(二)诊断依据1.疾病诊断参照《NCCN乳腺癌临床实践指南(2010中国版)》。
2.病期诊断根据临床检查及手术病理结果,参照美国癌症联合委员会(AJCC)第七版癌症分期标准作出分期诊断。
3.证候诊断参照国家中医药管理局重点专科协作组制定的《乳腺癌中医诊疗方案(试行)》。
乳癌病(乳腺癌)临床常见证候:气滞痰凝证冲任失调证毒热蕴结证气血两虚证气阴两虚证瘀毒互结证(三)治疗方案的选择参照国家中医药管理局重点专科协作组制定的《乳腺癌中医诊疗方案(试行)》。
(四)标准住院日≤21天。
(五)进入路径标准1.第一诊断必须符合乳癌病(TCD编码:BWA040)和乳腺恶性肿瘤(ICD10编码:C50.902)的患者。
2.患者适合并愿意接受中医治疗。
3.患者同时合并其他疾病,但住院期间无需特殊处理,也不影响第一诊断临床路径流程实施时,可以进入本路径。
(六)中医证候学观察四诊合参,收集该病种不同证候的主症、次症、体征、舌、脉特点。
注意证候的动态变化。
(七)入院检查项目1.必需的检查项目(1)血常规+血型、尿常规、便常规;(2)生化全项(包括肝功能、肾功能);(3)凝血指标;(4)肿瘤标志物:CEA、CA153、CA125;(5)心电图;(6)胸部正侧位X线片;(7)腹部彩超。
2.可选择的检查项目:T细胞亚群分析,超声心动图,乳腺及引流区彩超,CT,核磁共振,骨扫描等。
以上项目根据患者病情加以选择。
(八)治疗方法1.辨证选择口服中药汤剂(1)气滞痰凝证:化痰解郁。
(2)冲任失调证:调理冲任。
(3)毒热蕴结证:解毒散结。
(4)气血两虚证:益气养血。
(5)气阴两虚证:益气养阴。
(6)瘀毒互结证:化瘀解毒。
乳腺良性肿瘤临床路径
(2011年版)
一、乳腺良性肿瘤临床路径标准住院流程
(一)适用对象。
第一诊断为乳腺良性肿瘤(ICD-10:D24)
行乳腺肿瘤切除术或病变导管切除术(ICD-9-CM-3:85.21)。
(二)诊断依据。
根据《临床诊疗指南-外科学分册》(中华医学会编著,人民卫生出版社,2006年12月,第1版),本组疾病包括乳房纤维腺瘤、乳管内乳头状瘤等。
1.症状:乳房肿物,乳头溢液或溢血。
2.体征:乳房单发或多发肿物,质地中等,表面光滑,有活动度;边界清楚,可呈分叶状;挤压乳晕周围,病变乳管可出现溢液。
3.影像学检查:B超和钼靶检查。
4.病理检查:乳头溢液细胞学检查未见肿瘤细胞。
(三)治疗方案的选择。
根据《临床技术操作规范-普通外科分册》(中华医学会编著,人民军医出版社,2007年1月,第1版)。
1.乳房肿物切除术:体检可扪及的乳房肿物。
2.乳腺病变导管切除术:适合乳管内乳头状瘤。
(四)标准住院日为3-5天。
(五)进入路径标准。
1.第一诊断必须符合ICD-10:D24 乳腺良性肿瘤疾病编码。
2.当患者合并其他疾病,但住院期间不需要特殊处理也不影响第一诊断的临床路径流程实施时,可以进入路径。
(六)术前准备1-2天。
1.必需的检查项目:
(1)血常规、尿常规;
(2)肝功能、肾功能、电解质、凝血功能、感染性疾病筛查(乙肝、丙肝、艾滋病、梅毒等);
(3)心电图、胸部X线检查;
(4)乳腺彩超及术前定位。
2.根据患者病情可选择:
(1)钼靶检查;
(2)乳头溢液时行乳管镜检查;
(3)肺功能、超声心动图等。
(七)预防性抗菌药物选择与使用时机。
按照《抗菌药物临床应用指导原则》(卫医发〔2004〕285号)执行。
通常不需预防用抗菌药物。
(八)手术日为入院2-3天。
1.麻醉方式:局麻(必要时区域阻滞麻醉或全身麻醉)。
2.手术方式:乳腺肿物切除术或病变导管切除术。
3.术中用药:麻醉常规用药。
4.手术内固定物:无。
5.输血:根据术前血红蛋白状况及术中出血情况而定。
6.病理: 术后标本送病理学检查(视术中情况行术中冰冻病理检查)。
(九)术后住院恢复1天。
1.必须复查的检查项目:血常规。
2.术后用药:
抗菌药物:按照《抗菌药物临床应用指导原则》(卫医发〔2004〕285号)执行。
通常不需预防用抗菌药物。
3.严密观察有无出血等并发症,并作相应处理。
(十)出院标准。
1.伤口愈合好:无积血,无感染征象。
2.没有需要住院处理的并发症和/或合并症。
(十一)变异及原因分析。
1.有影响手术的合并症,需要进行相关的诊断和治疗。
2. 病理报告为恶性病变,需要按照乳腺癌进入相应路径治疗。
乳腺良性肿瘤临床路径表单
适用对象:第一诊断为乳腺良性肿瘤(ICD-10:D24)
行乳腺肿物切除术或病变导管切除术(ICD-9-CM-3:85.21)
患者姓名:性别:年龄:门诊号:住院号:。