淋巴组织反应性增生
- 格式:ppt
- 大小:3.00 MB
- 文档页数:41

淋巴结反应性增生与淋巴瘤
许越香
【期刊名称】《实用肿瘤杂志》
【年(卷),期】1998(13)1
【摘要】当淋巴结受到各种抗原刺激后,可引起淋巴结内的部分或全部细胞成分增生、结构改变及淋巴结肿大。
在临床,尤其是在病理形态上可与淋巴瘤混淆而引起误诊。
两者的鉴别诊断是淋巴结病理诊断中的一大难题。
一、滤泡型反应性增生与淋巴瘤滤泡型反应性增生性病变常见,包括儿童...
【总页数】2页(P7-8)
【关键词】淋巴结;反应性增生;淋巴瘤;滤泡;鉴别诊断
【作者】许越香
【作者单位】上海医科大学肿瘤医院病理科
【正文语种】中文
【中图分类】R551.1;R733.1
【相关文献】
1.声触诊组织量化成像技术对颈部恶性淋巴瘤与反应性增生淋巴结的鉴别诊断价值[J], 奚佳颖;赵颖燕;赵宝珍;熊文峰;蒋栋;杨力;金修才
2.微血管密度在低级别滤泡性淋巴瘤与滤泡增生型淋巴结反应性增生鉴别诊断中的意义 [J], 汪军兵;李光明;刘思思;朱梅刚;武岳;董军
3.抗体CD105在低级别滤泡性淋巴瘤与滤泡增生型淋巴结反应性增生鉴别诊断中
的意义 [J], 丁向东;徐炜;王海伦;朱梅刚;张志魁;汪军兵
4.淋巴结与淋巴结反应性增生和恶性淋巴瘤的核仁形成区相关嗜银… [J], 康凯夫;孙志卓
5.剪切波弹性成像及超声造影鉴别颈部不典型反应性增生淋巴结及淋巴瘤的价值[J], 王晓荣;梁奎;艾迪拜·木合买提;宋涛
因版权原因,仅展示原文概要,查看原文内容请购买。


胃反应性淋巴增生应该做哪些检查?
*导读:本文向您详细介胃反应性淋巴增生应该做哪些检查,常用的胃反应性淋巴增生检查项目有哪些。
以及胃反应性淋巴增生如何诊断鉴别,胃反应性淋巴增生易混淆疾病等方面内容。
*胃反应性淋巴增生常见检查:
常见检查:胃镜、腹部平片、幽门螺旋杆菌的免疫学检测*一、检查
以单克隆抗体识别淋巴细胞表面标志物可发现本病与恶性
淋巴瘤不同,淋巴细胞是多克隆体系。
此外,免疫组化、免疫荧光技术等可能有助于正确诊断。
Hp检查不应忽视,应列为常规。
本病胃镜和X线误诊成恶性淋巴瘤和ⅡC型早期胃癌的较多。
鉴别依靠胃的多点活检、深部活检和大圈套活检。
组织活检有淋巴滤泡有利于良性的诊断。
组织切片的免疫组织化学染色有时可与恶性淋巴瘤区别,恶性淋巴瘤是单克隆细胞,本病为多克隆细胞,但非绝对。
*以上是对于胃反应性淋巴增生应该做哪些检查方面内容的
相关叙述,下面再来看看胃反应性淋巴增生应该如何鉴别诊断,胃反应性淋巴增生易混淆疾病。
*胃反应性淋巴增生如何鉴别?:
*一、鉴别
最终确诊需认真行组织学检查及免疫学方法检查,以与真性淋巴瘤,尤其是黏膜相关性淋巴组织(MALT)淋巴瘤鉴别。
近年有人认为本病可发展为MALT淋巴瘤。
根据既往诊断为胃假性淋巴瘤的1组97例随访及免疫组化的研究,其中51例为MALT淋巴瘤。
*温馨提示:以上内容就是为您介绍的胃反应性淋巴增生应该做哪些检查,胃反应性淋巴增生如何鉴别等方面内容,更多更详细资料请关注疾病库,或者在站内搜索“胃反应性淋巴增生”了解更多,希望以上内容可以帮助到大家!。




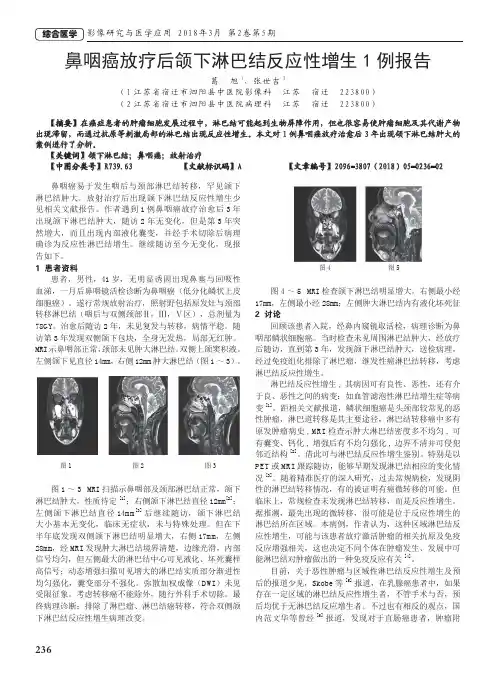
236影像研究与医学应用 2018年3月 第2卷第5期鼻咽癌易于发生咽后与颈部淋巴结转移,罕见颌下淋巴结肿大。
放射治疗后出现颌下淋巴结反应性增生少见相关文献报告。
作者遇到1例鼻咽癌放疗治愈后3年出现颌下淋巴结肿大,随访2年无变化,但是第3年突然增大,而且出现内部液化囊变,并经手术切除后病理确诊为反应性淋巴结增生。
继续随访至今无变化,现报告如下。
1 患者资料患者,男性,41岁,无明显诱因出现鼻塞与回吸性血涕,一月后鼻咽镜活检诊断为鼻咽癌(低分化鳞状上皮细胞癌)。
遂行常规放射治疗,照射野包括原发灶与颈部转移淋巴结(咽后与双侧颈部Ⅱ,Ⅲ,Ⅴ区),总剂量为78GY。
治愈后随访2年,未见复发与转移,病情平稳。
随访第3年发现双侧颌下包块,全身无发热,局部无红肿。
MRI示鼻咽部正常,颈部未见肿大淋巴结。
双侧上颌窦积液。
左侧颌下见直径14mm,右侧12mm 肿大淋巴结(图1~3)。
图1 图2 图3图1~3 MRI 扫描示鼻咽部及颈部淋巴结正常,颌下淋巴结肿大,性质待定[1];右侧颌下淋巴结直径12mm [2];左侧颌下淋巴结直径14mm [3]后继续随访,颌下淋巴结大小基本无变化,临床无症状,未与特殊处理。
但在下半年底发现双侧颌下淋巴结明显增大,右侧17mm,左侧28mm,经MRI 发现肿大淋巴结境界清楚,边缘光滑,内部信号均匀,但左侧最大的淋巴结中心可见液化、坏死囊样高信号;动态增强扫描可见增大的淋巴结实质部分渐进性均匀强化,囊变部分不强化。
弥散加权成像(DWI)未见受限征象。
考虑转移癌不能除外,随行外科手术切除。
最终病理诊断:排除了淋巴瘤、淋巴结癌转移,符合双侧颌下淋巴结反应性增生病理改变。
图4 图5图4~5 MRI 检查颌下淋巴结明显增大,右侧最小经17mm,左侧最小经28mm;左侧肿大淋巴结内有液化坏死征2 讨论回顾该患者入院,经鼻内窥镜取活检,病理诊断为鼻咽部鳞状细胞癌。
当时检查未见周围淋巴结肿大,经放疗后随访,直到第3年,发现颌下淋巴结肿大,送检病理,经过免疫组化排除了淋巴瘤,继发性癌淋巴结转移,考虑淋巴结反应性增生。



CT灌注成像鉴别颈部淋巴结反应性增生、淋巴结结核与淋巴结转移癌徐胜生;彭冈力;胡志华;石军;孙向前【摘要】Objective To explore the value of CT perfusion(CTP) in differentiating cervical lymph nodes (CLN)reactive hyper-plasia,tuberculosis and metastatic carcinoma. Methods CTP was performed in 51 patients with CLN lesions,including reactive hy-perplasia 8cases,tuberculosis 13 cases and metastasis 30cases. The data of time-density curve(TDC)and perfusion parameters were analyzed. Results The shapes and features of time-density curve(TDC) of these three type lesions were different. The average of blood flow(BF) and blood volume(BV) of lymph nodes metastases were significantly higher than those of lymph nodes tuberculosis and reactive hyperplasia. The average of blood flow(BF) and blood volume(BV) of lymph nodes reactive hyperplasia were significantly higher those of lymph nodes tuberculosis(P<0. 05). The average of mean transit time(MTT) and permeability surface(PS) among three type CLN were not significantly different(P>0. 05). Conclusion TDC and CT perfusion parameters BF and BV were useful in differentiating cervical lymph nodes CLN)reactive hyperplasia,tuberculosis and metastatic carcinoma.%目的评价CT灌注成像在鉴别颈部淋巴结反应性增生、淋巴结结核与淋巴结转移癌中的价值.方法对51例颈淋巴结病变行CT灌注检查,淋巴结反应性增生8例,结核13例,转移癌30例,分析病变时间-密度曲线(TDC)和灌注参数.结果淋巴结转移癌与淋巴结结核、淋巴结反应性增生的TDC曲线形态不同.淋巴结转移癌的血流量(BF)和血容量(BV)值显著高于淋巴结结核、淋巴结反应性增生,且淋巴结反应性增生BF和BV值显著高于淋巴结结核,差异有统计学意义(P<0.05).三者的平均通过时间(MTT)和表面通透性(PS)之间差异无统计学意义(P>0.05).结论 TDC曲线及CT灌注参数BF、BV在鉴别颈部淋巴结反应性增生、淋巴结结核与淋巴结转移癌中有价值.【期刊名称】《重庆医学》【年(卷),期】2012(041)020【总页数】3页(P2052-2054)【关键词】淋巴结;体层摄影;X-线计算机;灌注成像【作者】徐胜生;彭冈力;胡志华;石军;孙向前【作者单位】重庆医科大学附属第一医院放射科,400016;重庆医科大学附属第一医院放射科,400016;重庆医科大学附属第一医院放射科,400016;重庆医科大学附属第一医院放射科,400016;重庆医科大学附属第一医院放射科,400016【正文语种】中文临床颈部淋巴结病变常见且性质多样,对良、恶性淋巴结临床处理方法不同,而常规CT在判断病变性质有一定限度。