术后镇痛记录单
- 格式:doc
- 大小:24.50 KB
- 文档页数:2
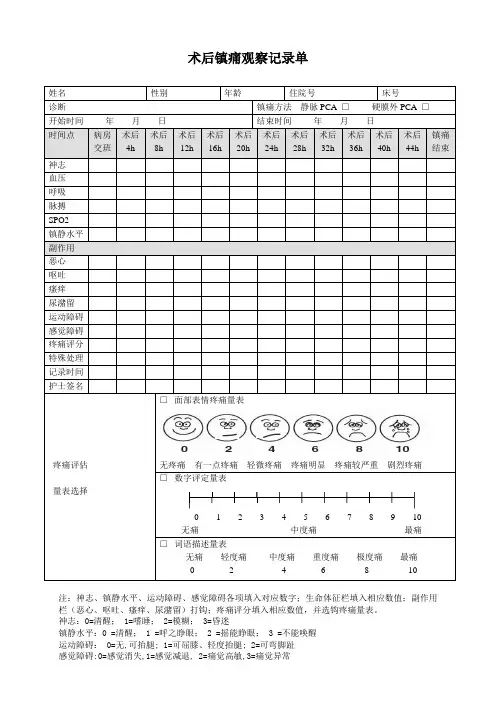
麻醉后随访记录单
麻醉术后再次访视记录
注:①NRS(数字分级法) 适用于文化程度较高的患者
0:无痛; 1-3:轻度疼痛(睡眠不受影响) 4-6:中度疼痛(睡眠受影响) 7-10:重度疼痛(严重影响睡眠)
②Wong-banker(面部表情量表)用于急性疼痛、老人、小儿、表达能力丧失者
0:非常愉快,无痛2:有一点疼痛;4.轻微疼痛;6.疼痛较明显8:疼痛严重10:剧烈痛
2
CPOT:0-8 ≥3就有意义
RASS镇静程度评估表 (Richmond Agitation-Sedation Scale)
镇静目标–白天RASS0to-2,夜间-1to-3
Ramsay镇静评分:
1.不安静,烦躁
2.安静,合作
3.嗜睡,能听从指令
4.睡眠状态但可唤醒
5.呼吸反应迟钝
6.深睡状态,呼唤不醒。



贵州省遵义县人民医院麻醉小结记录单姓名性别年龄科别床号住院号口1、SA穿刺间隙、径路正口、侧口;脑脊液清口、混口,通畅是口、否口;平面开始、术毕;镇痛效果优口、良口、差口;肌松效果优口、良口、差口;内脏反应有口、无口;穿刺时触电反应有口、无口。
口2、CEA穿刺间隙、正口、侧口;出血有口、无口;触电感有口、无口;进针cm;置管向头口、尾口,长度cm;麻醉平面:开始、术毕;镇痛优口、良口、差口;肌松优口、良口、差口;内脏反应有口、无口;口3、CESA:穿刺间隙;径路:正口、侧口;脑脊液清口、混口、通畅是口、否口;置管向头口、尾口;长度cm;平面开始术毕;镇痛优口、良口、差口;肌松优口、良口、差口;内脏反应有口、无口;触电感有口、无口。
口4、神经丛麻醉:臂丛左侧口、右侧口、肌间沟口、腋路口、锁骨上口;颈丛:深丛口、浅丛口、左口、右口;触电感:有口、无口;镇痛:优口、良口、差口。
口5、全麻:初选口、改选口。
(1)诱导:静脉快口、慢口;吸入口、肌注口;表麻(环甲膜穿刺口)是口、否口。
(2)插管:普通口/S型口/加强型口/双腔支气管口/全麻包口;经口口、鼻左口/ 右口;明视口/盲插口;順行口/逆行口;导管号、套囊有口、无口;充气ml。
(3)、维持:紧闭口、半紧闭口、开放口、半开放口。
(4)、苏醒:及时口、延迟口、未苏醒口、昏迷病人口。
(5)、气管插管、喉罩拔出:是口、否口。
口6、用强化药的目的:消除紧张口、加强麻醉作用口。
口7、深V穿刺左口、右口;颈内V:前口、中口、后口;锁骨下V:上路口、下路口;股V口、颈外V口;套管:単腔口、双腔口;18#口、16#口、14#。
置管长度cm。
带入是口、否口。
口8、A穿刺:、桡A 口/足背A口;左口/右口;套管针16#口/18#口/20#口/22#口。
口9、术后镇痛:PCEA口、PCIA口;相关用药见麻醉记录单。
口10、麻醉(辅助)用药:(1)、氯胺酮mg;(2)咪达唑仑mg;(3)地西泮mg;(4)依托咪酯乳剂mg;(5)丙泊酚mg;(6)芬太尼mg;(7)瑞芬太尼mg ;(8)苏芬太尼mg;(9)吗啡mg;(10)维库溴铵mg;;(11)(顺式)阿曲库铵mg;(12)氯化琥珀胆碱mg;(13)安口/异口/七口氟烷mL;(10)其他口11、局醉药:2%利多卡因ml;0.75%布比卡因ml;罗哌卡因mg 丁卡因mg。
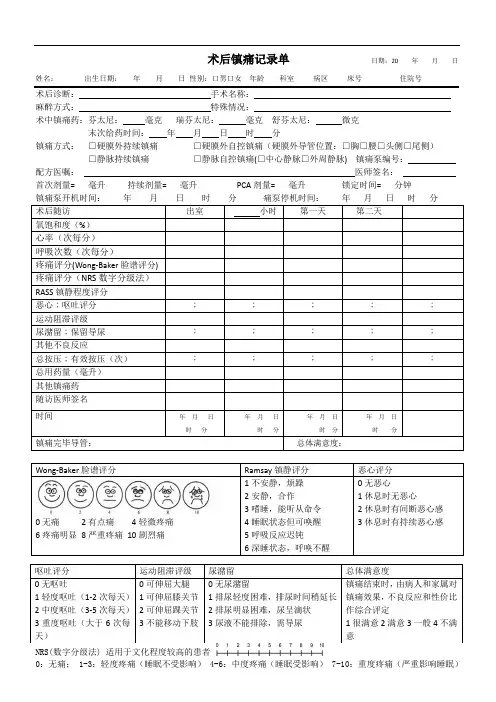
术后镇痛记录单日期:20 年月日姓名:出生日期:年月日性别:口男口女年龄科室病区床号住院号
术后诊断:手术名称:
麻醉方式:特殊情况:
术中镇痛药:芬太尼:毫克瑞芬太尼:毫克舒芬太尼:微克
末次给药时间:年月日时分
镇痛方式:□硬膜外持续镇痛□硬膜外自控镇痛(硬膜外导管位置:□胸□腰□头侧□尾侧)□静脉持续镇痛□静脉自控镇痛(□中心静脉□外周静脉) 镇痛泵编号:
配方医嘱:医师签名:
首次剂量= 毫升持续剂量= 毫升PCA剂量= 毫升锁定时间= 分钟
镇痛泵开机时间:年月日时分痛泵停机时间:年月日时分
Wong-Baker脸谱评分
0无痛2有点痛4轻微疼痛
6疼痛明显8严重疼痛10剧烈痛
NRS(数字分级法) 适用于文化程度较高的患者
0:无痛; 1-3:轻度疼痛(睡眠不受影响) 4-6:中度疼痛(睡眠受影响) 7-10:重度疼痛(严重影响睡眠)。

麻醉科术后镇痛治疗管理的规范为规范我科术后镇痛管理,提高术后镇痛管理水平,更好地减轻患者痛苦,根据中华医学会麻醉学分会《手术后疼痛处理专家共识》制定本科室术后镇痛治疗管理规范。
一、重视疼痛评估疼痛评估是术后疼痛有效管理的重要环节。
(一)疼痛强度评分法1.视觉模拟评分法(Visual Analogue Scales,VAS):一条长100mm 的标尺,一端标示“无痛”,另一端标示“最剧烈的疼痛”,患者根据疼痛的强度标定相应的位置。
2.数字等级评定量表(Numerical Rating Scale,NRS):用0-10数字的刻度标示出不同程度的疼痛强度等级,“0”为无痛,“10”为最剧烈疼痛,4以下为轻度痛(疼痛不影响睡眠),4-7为中度痛,7以上为重度痛(疼痛导致不能睡眠或从睡眠中痛醒)。
无痛轻度疼痛中度痛重度疼痛3.语言等级评定量表(Verbal Rating Scale,VRS):将描绘疼痛强度的词汇通过口述表达为无痛、轻度痛、中度痛、重度痛。
4.Wong-Baker 面部表情量表(Wong-Baker Faces Pain Rating Scale)0 2 4 6 8 10无痛有点痛轻微疼痛疼痛明显疼痛严重剧烈痛由六张从微笑或幸福直至流泪的不同表情的面部像形图组成。
这种方法适用于交流困难者,如儿童(3-5岁)、老年人、意识不清或不能用言语准确表达的患者。
(二)治疗效果的评估应定期评价药物或治疗方法疗效和副反应,并据此作相应调整。
在疼痛治疗结束后应由患者评估满意度。
原则包括:1.评估静息和运动时的疼痛强度,只有运动时疼痛减轻才能保证患者术后躯体功能的最大恢复。
2.在疼痛未稳定控制时,应反复评估每次药物治疗/方法干预后的效果。
原则上静脉给药后5-15min、口服用药后1h,药物达最大作用时应评估治疗效果;对于PCA患者应该了解无效按压次数、是否寻求其他镇痛药物。
3.疼痛和对治疗的反应包括副作用均应清楚地记录在表上。

关于印发术后镇痛操作规范及流程的通知各临床科室:术后疼痛是手术后即刻发生的临床最常见最需紧急处理的伤害性急性疼痛。
术后镇痛是麻醉医生的重要工作,对于建立无痛医院,保证患者围术期的医疗质量与安全都有重要意义。
麻醉科医生要大力倡导手术后全程无痛、舒适化医疗理念。
一、术后镇痛要坚持患者自愿原则,安全第一的思想,保证镇痛效果,减少或避免副作用。
二、术后镇痛必须强调个体化用药,发挥团队精神,加强对病人的管理与监测,体现人性化服务。
三、术后镇痛要按照中华医学会麻醉学分会《加速康复外科理念下疼痛管理专家共识》、《成人手术后疼痛处理专家共识》、《小儿术后镇痛专家共识》、《术后恶心呕吐防治专家共识》等专家意见作为依据。
四、术后镇痛实行麻醉科镇痛访视医师、经治医师随访负责制度,严格按照麻醉医师资格分级授权管理和再评价机制开展工作。
即经治医师负责向家属、病人或者委托人交代术后镇痛的知情同意书内容并签字,把握适应症,穿刺置管固定,配药、给预置量,向家属、病人或者委托人交代注意事项;在术后镇痛记录单上注明术后镇痛的类型(PCEA、PCIA)、配方、持续量、追加量(PCA), 给预置量的时间、药物;在术后镇痛随访登记本上记录时间、科别、床号、住院号、手术名称、镇痛方式等;在镇痛泵上注明患者姓名、性别、科别、床号、住院号、药物、术后镇痛的类型(PCEA、PCIA)等。
五、轮班麻醉医师负责科室全部术后镇痛病人的随访,包括加药、处理副作用和或并发症、拔泵等,评估镇痛药物效果、药量及副作用,负责与病人所在科室医生沟通交流等等;确保每天访视次数及访视质量,麻醉科常规每天两次访视,其中麻醉科医师负责每日早晨晨会交班后做晨访视并在第二天晨会报告科室术后镇痛患者情况、如有特殊情况全科讨论,每日下午下班前主管麻醉医师须再次访视病人,如遇特殊情况需向值班医生交班增加随访观察次数。
术后镇痛病人在全天出现有需要解决的问题访视医师随时处理。
术后镇痛经治医师对该病人所做的工作负责并承担责任。

PCA术后镇痛管理制度1.控制疼痛是病人的基本权利和医护人员的神圣职责。
PCA术后镇痛是目前国内外常用的镇痛技术,且需要跨科室实施与管理,故相关科室医护人员应积极参与使用管理。
2.麻醉医师在麻醉前访视时应主动与病人及家属讨论术后疼痛治疗相关问题,介绍术后镇痛的好处、方法及相关副作用,供病人及家属选择。
使用PCA镇痛泵前必须征求患者家属同意,并在麻醉同意书上标注和签字。
3.术后镇痛所用药物组成分别记录在《麻醉记录单》和《贡觉县人民医院PCA术后镇痛监测记录表》(见附表一)上,PCA镇痛泵上应粘贴包括患者一般信息及镇痛药配方的标签。
4.我院目前使用的是一次性PCA术后镇痛泵,均采用静脉PCA (PCIA)。
麻醉医师依据病人年龄、体重、手术部位、是否合并其他疾病等情况决定用药品种与剂量。
配药时必须在无菌手术间进行并严格执行无菌操作,所用药品必须执行双人核对确认。
5、PCA术后镇痛的监测与评估由病房护士负责,按《贡觉县人民医院PCA术后镇痛监测记录表》规定时间进行镇痛效果评估及并发症监测并记录。
当存在过度镇静及有其他并发症时及时通知主管医师,必要时通知麻醉医师处理。
6、在使用PCA术后镇痛期间,若存在镇痛不足(疼痛评分在4分以上)情况时,病房护士或医师应通知麻醉科医师再次评估并给予处理,任何病房医师不能随意增加镇痛药品种或剂量,以避免发生心率减慢、血压下降、呼吸抑制的严重并发症。
7.在使用PCA术后镇痛期间,麻醉医师分别于手术后24、48小时主动随访2次并进行疼痛评估,评估结果记录在麻醉后随访记录中,发现相关并发症应及时处理。
8、PCA术后镇痛泵为一次性使用,当镇痛泵内的药液输注完毕后不允许重复注药,防止镇痛泵被污染,由病房护士负责拔除镇痛泵按医疗垃圾处理。
病房护士于镇痛泵拔除后2小时进行一次疼痛评估,当疼痛评分在4分以上的通知主管医师采取肌肉注射或口服的方式控制疼痛。
9、在使用PCA术后镇痛期间,无论任何原因中途需要停止镇痛泵的,均应通知麻醉科医师评估是否做弃药处理,确认需要做弃药处理的由麻醉科医师带回科室,在手术室护士监督下按管制药品弃药流程处理并登记。

完整的麻醉记录包括三个部分:麻醉前拜访,麻醉同意,术中麻醉记录和麻醉后(麻醉后恢复室,术后疼痛治疗)。
麻醉前访视为“麻醉前访视记录表”形式,术中麻醉记录和麻醉后恢复室记录为“麻醉记录表”形式,术后镇痛为“术后疼痛”形式治疗记录表”,将其汇总为完整的数据以进行保存。
麻醉前就诊记录表的要求,内容和格式[要求]麻醉前就诊记录通常以“麻醉前就诊记录表”的形式出现,该页面是单独的页面,并与患者的病历一起保存。
一般项目(1)患者的姓名,性别和年龄。
(2)科室,病房,床位和住院号。
2.临床诊断:包括需要手术的疾病的临床诊断和其他合并疾病的临床诊断。
3.患者重要器官的功能和疾病:主要包括患者的基本生命体征,心血管系统,肺,肝,肾等重要器官系统功能以及伴随的疾病。
4.患者身体状况的分类:一般根据美国麻醉医师协会(ASA)的身体分类I,II,III,IV,V,紧急情况为E。
5.手术麻醉风险评估:麻醉手术风险通常分为五种根据患者的一般情况和手术类型分类,包括低风险,一定风险,高风险,危急情况,频繁死亡和异常风险。
6.麻醉方法及辅助措施:麻醉方法分为椎管麻醉,神经阻滞麻醉和全身麻醉。
辅助麻醉措施包括监测手段,控制性低血压,人工体温过低等。
7.需要说明的其他情况。
对于可能引起麻醉并发症或影响患者安全的情况,需要特殊说明。
8.拜访麻醉师的签名9.拜访时间[格式]“麻醉前拜访记录表”如下所示(请参阅附件页)。
医院麻醉前检查记录表患者姓名性别年龄年份科室病床临床诊断:建议手术:患者的重要器官功能,疾病状况:基本生命体征:BP mmHg p次/ min r次/分心的血管系统:心功能级高血压冠状动脉心脏病其他肺部:肺功能肺部疾病肝功能肾功能患者的身体状况(ASA分类):I II III IV ve手术麻醉风险评估I级:一般而言,风险相对较小;第二类:存在一定风险;第三类:较高的风险;第四类:高风险;第五类:高风险;危急情况;频繁死亡;异常风险;建议的麻醉方法和辅助措施;椎管内麻醉:连续脊麻麻醉硬膜外麻醉脊麻麻醉神经阻滞:臂丛神经阻滞颈丛神经阻滞其他全身麻醉:静脉麻醉吸入麻醉气管内插管麻醉辅助措施:控制性降压,人工低温中央静脉穿刺穿刺其他导管,导管需要向麻醉医师解释:日期:麻醉同意书的要求,内容格式[要求]麻醉同意书说明患者或患者的家属是否在麻醉前了解麻醉的医疗状况,以及是否愿意承担麻醉的风险。