脊髓损伤病理生理
- 格式:ppt
- 大小:4.44 MB
- 文档页数:11
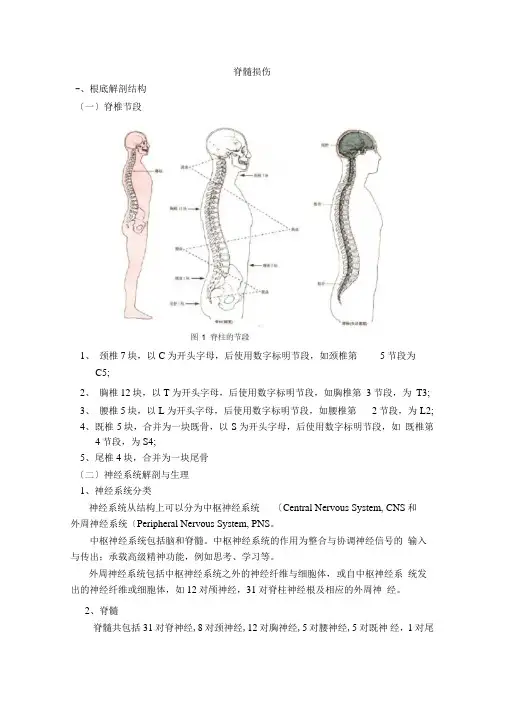
脊髓损伤-、根底解剖结构〔一〕脊椎节段1、颈椎7块,以C为开头字母,后使用数字标明节段,如颈椎第5节段为C5;2、胸椎12块,以T为开头字母,后使用数字标明节段,如胸椎第3节段,为T3;3、腰椎5块,以L为开头字母,后使用数字标明节段,如腰椎第2节段,为L2;4、既椎5块,合并为一块既骨,以S为开头字母,后使用数字标明节段,如既椎第4节段,为S4;5、尾椎4块,合并为一块尾骨〔二〕神经系统解剖与生理1、神经系统分类神经系统从结构上可以分为中枢神经系统〔Central Nervous System, CNS和外周神经系统〔Peripheral Nervous System, PNS。
中枢神经系统包括脑和脊髓。
中枢神经系统的作用为整合与协调神经信号的输入与传出;承载高级精神功能,例如思考、学习等。
外周神经系统包括中枢神经系统之外的神经纤维与细胞体,或自中枢神经系统发出的神经纤维或细胞体,如12对颅神经,31对脊柱神经根及相应的外周神经。
2、脊髓脊髓共包括31对脊神经,8对颈神经,12对胸神经,5对腰神经,5对既神经,1对尾神经。
脊髓终止丁第2腰椎上缘,以下为马尾神经。
脊髓包含灰质与白质。
脊髓的横断面解剖显示,灰质位丁脊髓横断面的中部,呈H形区域,夕卜周包围着白质。
灰质内主要为神经细胞,H形的四周支柱成为角〔horn〕。
灰质包含有左、右两侧前角和后角。
灰质外周包围着白质,白质内包括神经纤维、神经胶质和血管。
神经纤维组成了脊髓传导通路,包括上行通路、下行通路和节间通路〔具体功能详见图2与表1〕。
图2脊髓的横断面解剖表脊髓通路的定位与功能描述相关区域通路名称定位功能a薄束:背侧束〔后侧〕内后侧束-下肢本体感觉-轻触觉-振动觉楔形束:背侧束〔后侧〕外后侧束-上肢本体感觉-轻触觉-振动觉脊髓小脑束表皮外侧束-肌肉位置和张力,无意识本体感觉________■■■■■■■■I脊髓丘脑外侧束腹外侧束-疼痈和温度觉脊髓丘脑腹侧束腹侧束-粗糙物体的轻触觉和压力觉^^9皮质脊髓外侧束〔锥体束〕深部外侧束- 运动:内侧〔颈〕-外侧〔既〕皮质脊髓前侧束内侧腹部束运动:颈部与躯干运动1 ' -■ 一J3、脊髓各通路与脑干的联系〔1〕皮质脊髓通路在脑干交义向对侧延伸下行〔2〕脊髓小脑通路未发生交义,向下行〔3〕脊髓丘脑通路在脑干下方交义且上行〔4〕背侧通路上行,丁脑干处交义向对侧延伸上行4、上行通路与下行通路〔1〕上行通路脊髓丘脑通路〔疼痈和温度觉〕进入脊髓后随即发生交义〔丁1-2脊髓节段〕,延伸向对侧脊髓,上行至丢侧丘脑,并延伸至大脑皮层。



脊髓损伤[诊断]一、病程(一)髓休克期脊髓遭受创伤与病理损害时即可发生功能得暂时性抑制,表现出运动、感觉、反射与自主神经系统得一系列变化,称为脊髓休克期、脊髓休克期得长短不同,在脊髓震荡及不完全脊髓损伤,可无脊髓休克期或甚为短暂,至临床检查时已无休克表现,脊髓损伤平面愈高(如上颈髓),损伤愈严重(如脊髓完全损伤或断裂),其休克期愈长,可达8周,临床上脊髓休克期长短可有不同,一般以出现肛门反射认定脊髓休克期结束。
(二)髓休克期后二、症状与体征(一) 完全性脊髓损伤1、.感觉障碍。
损伤平面以下得痛觉、温度觉、触觉及本体觉消失、参照脊神经皮节分布可判断脊髓损伤平面(表1—1)、表1-1脊髓感觉水平皮肤标志2、运动障碍。
脊髓休克期,脊髓损伤节段以下表现为软瘫,反射消失。
休克期过后若就是脊髓横断伤则出现上运动神经元性瘫痪,肌张力增高,腱反射亢进出现髌阵挛及踝阵挛及病理反射、脊髓运动水平肌肉标志见表1-2。
表1—2 脊髓运动水平肌肉标志3、括约肌功能障碍、脊髓休克期表现为尿潴留,系膀胱逼尿肌麻痹形成无张力性膀胱所致。
休克期过后,若脊髓损伤在骶髓平面以上,可形成自动反射膀胱,残余尿少于100毫升,但不能随意排尿、若脊髓损伤平面在园锥部骶髓或骶神经根损伤,则出现尿失禁,膀胱得排空需通过增加腹压(腹部用手挤压)或用导尿管来排空尿液、大便也同样可出现便秘与失禁。
(二)不完全性脊髓损伤依脊髓损伤节段水平与范围不同有很大得差别,损伤平面以下常有感觉减退,疼痛与感觉过敏等表现。
重者可仅有某些运动,而这些运动不能使肢体出现有效功能,轻者可以步行或完成某些日常工作,运动功能在损伤早期即可开始恢复,其恢复出现越早,预后越好。
临床上有以下几型:1、脊髓前部损伤:表现为损伤平面以下得自主运动与痛温觉消失、由于脊髓后柱无损伤,病人得触觉、位置觉、振动觉、运动觉与深感觉完好。
2、脊髓中央性损伤(中央管综合征):在颈髓损伤时多见。
表现上肢运动丧失,但下肢运动功能存在或上肢运动功能丧失明显比下肢严重、损伤平面得腱反射消失而损伤平面以下得腱反射亢进。


【关键词】急性脊髓损伤病理机制中药治疗急性脊髓损伤(acute spinal cord injury,asci)是一种严重威胁人类生命健康的疾患。
研究表明,脊髓损伤的最终神经学损害是由两种机制引起的,即原发性损伤(包括机械损害、出血等)和继发性损伤(包括水肿、炎症反应、缺血、细胞因子、再灌注等对脊髓产生的毒害作用)。
原发性损伤被动地发生在损伤后短时间内(一般认为4小时内),且产生的神经损害是不可逆的。
而脊髓继发性损伤(secondary spinal cord injury)是在原发损伤后的数分钟到数天内逐渐形成,并伴随一系列的细胞内代谢和基因改变,包括兴奋性氨基酸释放、与脂质过氧化反应有关的自由基损伤、钙离子的内流等。
这些均会加重致残程度和增加死亡率。
脊髓继发性损伤是一种细胞和分子水平的主动调节过程,具有可逆性且可被调控。
目前没有有效的外科手术方法可以纠正脊髓的继发性损伤。
因此,通过药物干预损伤发生后脊髓生理、病理的级联反应是治疗脊髓损伤比较有效的手段。
1 脊髓损伤后继发性病理改变的机制1.1 自由基的产生20世纪70年代提出自由基假说,认为自由基在脊髓损伤过程中起到了重要的作用。
由缺血及缺氧而引发的自由基反应,加速了细胞膜的破坏,加重了血管的痉挛和血小板的聚集,使损伤后局部缺血进一步加重,同时自由基引发的过氧化反应也造成了细胞膜的损害及轴索的损伤。
因此,采用激素对抗自由基作用也进入了研究者的视线,但是临床的实际疗效并不理想,且副作用较多。
1.2 游离钙和兴奋性氨基酸1.2.1 钙离子学说脊髓损伤后钙离子大量内流,可触发一系列的损伤性反应,包括干扰能量代谢、诱发脂质过氧化反应、破坏血脑屏障等[1]。
脊髓损伤后30min即出现突触内ca2+蓄积和细胞外ca2+减少,损伤区组织内ca2+总量增加,并于8小时达到高峰,伤后1周仍可高于正常水平。
由于兴奋性毒性过程总是伴有ca2+的过度内流以及作为结果发生的细胞内ca2+的过度蓄积,过量的ca2+进入细胞内蓄积,继而过度激活磷脂酶、缩醛磷脂酶、钙激活蛋白酶及其它蛋白酶、蛋白激酶、鸟苷酸环化酶、一氧化氮酶(nos)、钙调磷酸酶和核酸内切酶等,从而过度产生自由基等毒性反应产物,激活致死细胞的基因信号,分解脂质、蛋白质核dna等细胞重要结构,导致细胞死亡和一系列继发性损伤。



脊髓损伤的康复序脊髓损伤(SCI)是一种严重的致残性伤病,调查显示脊髓损伤的发病率逐年上涨。
现代医学的发展使更多的脊髓损伤患者从初次损伤中存活下来,但大部分人留有残疾,严重地影响了患者的生活质量。
一、概述一、定义:脊髓损伤是由于各种不同伤病因素引起的脊髓结构、功能损害,造成损伤平面以下的运动、感觉、自主神经功能障碍,使患者丧失部分或全部工作、活动、生活能力。
脊髓颈段损伤造成四肢瘫痪者称为四肢瘫,胸段以下脊髓损伤造成躯干及下肢瘫痪而未累及上肢者称为截瘫。
二、流行病学:青壮年常见病,平均年龄为29.7岁,男性占82%。
发病率发达国家比发展中国家高。
国外主要原因为车祸、运动损伤,我国主要原因为坠落、砸伤、交通事故。
三、病理生理:脊髓损伤后表现为组织出血、水肿、退变和坏死。
6h内出血累及全灰质;12h波及白质,中心灰质开始坏死;24h灰质与周围白质均坏死。
脊髓损伤持续性加重的原因除了创伤导致的出血、微循环障碍、水肿外,还有自由基蓄积、细胞膜坏死、钙离子进入组织过多、神经递质阿片类等多种生化改变。
伤后6h是最佳抢救时机。
四、临床特征:1、感觉障碍:损伤平面以下感觉消失或减退,完全性损伤患者鞍区感觉消失;2、运动障碍:损伤平面以下神经所支配的肌肉的随意运动消失或肌力下降;3、反射障碍:脊髓休克期,反射平面以下的有关中枢反射消失;4、膀胱直肠功能障碍:因损伤平面的不同可表现为尿失禁、尿潴留、反射性排尿、腹泻、便秘、大便失禁;5、其他功能障碍:高位脊髓损伤可出现呼吸困难、排痰困难、体温调节障碍、低血压、相对性缓脉、阳痿、月经失调。
二、康复评定一、损伤水平确定:关键性的肌肉和关键性的感觉点来确定。
见下表:损伤水平的确定二、运动功能的评定:运动指数评分法(MIS)运动指数评分评定中的注意事项:①当患者处于卧床期或颈椎牵引时,要在医生的指示下进行;②医生未下处方前不得进行脊柱的运动;③患者在中后期至少每月进行一次肌力评测。
脊髓损伤[诊断]一、病程(一)髓休克期脊髓遭受创伤与病理损害时即可发生功能得暂时性抑制,表现出运动、感觉、反射与自主神经系统得一系列变化,称为脊髓休克期。
脊髓休克期得长短不同,在脊髓震荡及不完全脊髓损伤,可无脊髓休克期或甚为短暂,至临床检查时已无休克表现,脊髓损伤平面愈高(如上颈髓),损伤愈严重(如脊髓完全损伤或断裂),其休克期愈长,可达8周,临床上脊髓休克期长短可有不同,一般以出现肛门反射认定脊髓休克期结束.(二)髓休克期后二、症状与体征(一)完全性脊髓损伤1.、感觉障碍。
损伤平面以下得痛觉、温度觉、触觉及本体觉消失.参照脊神经皮节分布可判断脊髓损伤平面(表1-1)。
表1-1 脊髓感觉水平皮肤标志2。
运动障碍。
脊髓休克期,脊髓损伤节段以下表现为软瘫,反射消失。
休克期过后若就是脊髓横断伤则出现上运动神经元性瘫痪,肌张力增高,腱反射亢进出现髌阵挛及踝阵挛及病理反射。
脊髓运动水平肌肉标志见表1—2。
表1-2 脊髓运动水平肌肉标志3。
括约肌功能障碍。
脊髓休克期表现为尿潴留,系膀胱逼尿肌麻痹形成无张力性膀胱所致。
休克期过后,若脊髓损伤在骶髓平面以上,可形成自动反射膀胱,残余尿少于100毫升,但不能随意排尿。
若脊髓损伤平面在园锥部骶髓或骶神经根损伤,则出现尿失禁,膀胱得排空需通过增加腹压(腹部用手挤压)或用导尿管来排空尿液.大便也同样可出现便秘与失禁。
(二)不完全性脊髓损伤依脊髓损伤节段水平与范围不同有很大得差别,损伤平面以下常有感觉减退,疼痛与感觉过敏等表现。
重者可仅有某些运动,而这些运动不能使肢体出现有效功能,轻者可以步行或完成某些日常工作,运动功能在损伤早期即可开始恢复,其恢复出现越早,预后越好。
临床上有以下几型:1、脊髓前部损伤:表现为损伤平面以下得自主运动与痛温觉消失。
由于脊髓后柱无损伤,病人得触觉、位置觉、振动觉、运动觉与深感觉完好。
2、脊髓中央性损伤(中央管综合征):在颈髓损伤时多见。
表现上肢运动丧失,但下肢运动功能存在或上肢运动功能丧失明显比下肢严重。
脊髓损伤(spinal cord injury)是指由于外界直接或间接因素导致脊髓损伤,在损害的相应节段出现各种运动、感觉和括约肌功能障碍,肌张力异常及病理反射等的相应改变。
脊髓损伤的程度和临床表现取决于原发性损伤的部位和性质。
在中医学属外伤瘀血所致“腰痛”、“痿证”、“癃闭”等病证范畴。
脊髓损伤可分为原发性脊髓损伤与继发性脊髓损伤。
前者是指外力直接或间接作用于脊髓所造成的损伤。
后者是指外力所造成的脊髓水肿、椎管内小血管出血形成血肿、压缩性骨折以及破碎的椎间盘组织等形成脊髓压迫所造成的脊髓的进一步损害。
临床症状实验研究证明,原发性脊髓损伤常常是局部的、不完全性的,而损伤后在局部有大量儿茶酚胺类神经递质如去甲肾上腺素、多巴胺等的释放和蓄积,使脊髓局部微血管痉挛、缺血,血管通透性增加,小静脉破裂,产生继发性出血性坏死。
这种脊髓损伤后脊髓中心部分大面积出血性坏死的自毁现象简称为出血性坏死,是脊髓损伤后继发的重要病理过程。
脊髓损伤是脊柱骨折的严重并发症,由于椎体的移位或碎骨片突出于椎管内,使脊髓或马尾神经产生不同程度的损伤。
胸腰段损伤使下肢的感觉与运动产生障碍,称为截瘫,而颈段脊髓损伤后,双上肢也有神经功能障碍,为四肢瘫痪,简称“四瘫”。
脊髓损伤的纵向定位1.2 不完全性脊髓损伤急性病变时,早期其生理功能处于完全抑制状态,即脊髓休克,故在早期与脊髓完全性损伤很难区分。
慢性病变无脊髓休克表现,脊髓半侧损伤:表现为损伤平面以下伤侧肢体本体觉和运动丧失,对侧肢体痛、温觉消失;中央型脊髓损伤:在颈髓损伤时多见,表现为上肢运动功能障碍明显重于下肢;脊髓前部损伤:损伤平面以下自主运动、痛觉和温度觉丧失,而本体感觉存在;脊髓后部损伤:损伤平面以下出现深感觉障碍,很少有锥体束征。
1.3 完全性脊髓损伤脊髓损伤平面以下运动、感觉、反射及括约肌功能完全障碍。
但在损伤急性期伴有脊髓休克,脊髓损伤程度难以辨明,脊髓休克的存在,可能是脊髓功能永久丧失,也可能是脊髓功能暂时丧失。
脊髓损伤的病理生理特点与功能恢复训练概述:脊髓损伤是一种重要的神经系统创伤,它对患者的生活质量和功能恢复造成了严重影响。
本文将探讨脊髓损伤的病理生理特点以及功能恢复训练的方法和策略。
一、脊髓损伤的病理生理特点:1. 脊髓解剖结构:脊髓是中枢神经系统的一部分,由灰质和白质组成。
灰质主要包含神经元细胞体,而白质则是由传导纤维构成。
2. 损伤类型:脊髓损伤可分为完全性和不完全性两种类型。
完全性损伤会导致下面完全性瘫痪,而不完全性损伤则有可能保留一定程度的运动或感觉功能。
3. 神经元坏死和再生:脊髓受到损伤后,神经元会发生坏死现象,并且无法再生。
这使得恢复功能变得更加困难。
4. 脊髓反射和运动控制受损:脊髓损伤会影响神经元与肌肉之间的连接。
这导致了脊髓反射和运动控制功能的丧失。
二、功能恢复训练的方法和策略:1. 早期康复治疗:对于脊髓损伤患者来说,早期康复治疗至关重要。
这包括物理治疗、药物治疗和心理咨询等多种手段。
早期的干预可以最大程度地减轻损伤后遗症,促进神经系统的修复和再生。
2. 物理治疗:物理治疗是恢复功能的关键手段之一。
它包括肌肉力量训练、平衡训练和康复运动等。
这些锻炼有助于增强残存神经元的连通性,促进新陈代谢,并帮助患者重新学习日常生活中所需的基本技能。
3. 创新技术应用:随着科技的不断发展,一些创新技术正在应用于脊髓损伤的功能恢复训练中。
例如,电刺激疗法可以通过应用电流刺激神经肌肉连接,促进运动功能的恢复。
另外,脑机接口技术也为脊髓损伤患者提供了一种新的治疗选择。
4. 社会支持与心理咨询:脊髓损伤不仅对身体造成影响,还对心理健康产生明显影响。
因此,社会支持和心理咨询在功能恢复过程中起着重要作用。
提供情感上的支持和帮助患者调整心态是非常必要的。
三、功能恢复训练的挑战:1. 恶化风险:即使尽最大努力进行康复治疗,部分脊髓损伤患者仍然面临功能的进一步丧失和恶化风险。
这可能是因为神经元坏死和再生受到限制,并且其他并发症可能加剧康复过程。
脊休克名词解释
脊休克是一种在脊髓损伤后常见的病理生理现象,它是指在脊髓损伤发生后,人体出现的一系列症状,包括低血压、低心率、低肠蠕动、尿潴留、排便障碍、肾功能异常等。
脊休克通常在脊髓损伤后立即发生,虽然它的发生机制尚不完全清楚,但它可能与脊髓损伤后的自主神经功能障碍相关。
脊休克的发生会造成交感神经和副交感神经的功能紊乱,导致交感神经活性降低、副交感神经活性增加。
这就导致了一系列症状的出现。
例如,低血压是由于交感神经活性降低,导致血管舒张和外周阻力降低;低心率是由于副交感神经活性增加,促使心脏减慢心率;肠蠕动减弱导致排便困难;尿潴留是由于副交感神经活性增加,导致膀胱肌肉无法正常收缩;肾功能异常则可能是由于交感神经活性降低,导致肾血流减少和尿液生成减少。
脊休克的严重程度和持续时间不同,可能因个体差异而有所不同。
在一些轻度脊髓损伤后,脊休克可能只是短暂的,持续几天后自行缓解。
而在一些严重脊髓损伤后,脊休克可能会持续较长时间,甚至数周或数月。
在这种情况下,需要采取积极的治疗措施,以恢复自主神经功能和缓解脊休克的症状。
治疗脊休克的常用方法包括药物治疗和物理治疗。
药物治疗主要是通过使用药物调节交感神经和副交感神经的活性来缓解症状。
物理治疗则主要通过物理手段刺激脊髓和周围神经,以促进自主神经功能的恢复。
总的来说,脊休克是脊髓损伤后常见的一种病理生理现象。
它是由于交感神经和副交感神经的功能紊乱所引起的一系列症状,包括低血压、低心率、低肠蠕动、尿潴留、排便障碍、肾功能异常等。
治疗脊休克的方法包括药物治疗和物理治疗,以促进自主神经功能的恢复和缓解症状。