脑梗死MRI表现
- 格式:ppt
- 大小:296.50 KB
- 文档页数:16
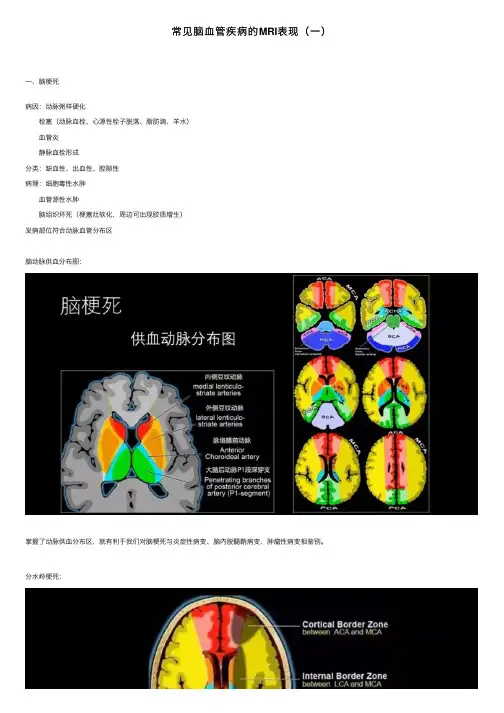
常见脑⾎管疾病的MRI表现(⼀)⼀、脑梗死病因:动脉粥样硬化栓塞(动脉⾎栓、⼼源性栓⼦脱落、脂肪滴、⽺⽔)⾎管炎静脉⾎栓形成分类:缺⾎性、出⾎性、腔隙性病理:细胞毒性⽔肿⾎管源性⽔肿脑组织坏死(梗塞灶软化,周边可出现胶质增⽣)发病部位符合动脉⾎管分布区脑动脉供⾎分布图:掌握了动脉供⾎分布区,就有利于我们对脑梗死与炎症性病变、脑内脱髓鞘病变、肿瘤性病变相鉴别。
分⽔岭梗死:分⽔岭梗死是动脉交接区的梗死,主要分为⽪层型、⽪层下型。
⽪层型主要发⽣在额叶、枕顶叶,表现多为三⾓形、楔形或扇形,尖端指向侧脑室;⽪层下型是深部的穿⽀动脉与脑⽪层的动脉交接区的梗死,表现多为带状、串珠状的改变。
脑梗死影像学表现分期超急性期(<6h):CT及MRI检查阴性,DWI呈明显⾼信号(细胞毒性⽔肿,细胞外间隙的减少,⽔分⼦运动扩散受限);急性期(6~72h):CT表现低密度区,MRI表现长T1长T2异常信号, DWI呈较明显⾼信号;亚急性期(72h~10d):CT表现同时累及灰⽩质的三⾓形或楔形低密区,MRI可伴出⾎,DWI呈明显⾼信号,占位效应显著,增强扫描可见点⽚状强化;慢性期(>11d):脑软化、脑萎缩;发作性左侧肢体⽆⼒3⼩时(脑梗死超急性期)T1WI、T2WI未见明显异常,T2-Flair显⽰右侧基底节区略⾼信号,DWI对应区略⾼信号,ADC略低信号,说明弥散受限,⽽且⽆明显⼤体病理改变,所以符合超急性期脑梗死影像改变。
右侧肢体⽆⼒9⼩时(脑梗死急性期)DWI基底节区可以看到明显的⾼信号,对应ADC相呈现低信号,T2WI已经显⽰⾼信号改变,⽽且有轻度的占位效应,邻近的侧脑室有轻度受压,所以符合急性期脑梗死影像改变。
另外其右侧胼胝体压部还可见⼀异常信号,T2相显⽰中⼼⾼信号,与脑脊液信号相似,边缘略⾼信号,DWI显⽰中⼼低信号,边缘略⾼信号,那么边缘⾼信号是否真的是弥散受限,但结合ADC相,未见相应的低信号改变,这就是脑软化灶形成后,其边缘形成的胶质增⽣。


脑梗死脑梗死又称缺血性卒中,中医称之为卒中或中风。
本病系由各种原因所致的局部脑组织区域血液供应障碍,导致脑组织缺血缺氧性病变坏死,进而产生临床上对应的神经功能缺失表现。
脑梗死依据发病机制的不同分为脑血栓形成、脑栓塞和腔隙性脑梗死等主要类型。
其中脑血栓形成是脑梗死最常见的类型,约占全部脑梗死的60%,因而通常所说的‘脑梗死’实际上指的是脑血栓形成。
病因和发病机制由于脑血栓形成的病因基础主要为动脉粥样硬化,因而产生动脉粥样硬化的因素是发生脑梗死最常见的病因。
近期在全球范围内进行的INTERSTROKE研究结果显示:脑梗死风险中的90%可归咎于10个简单的危险因素,它们依次是高血压病、吸烟、腰臀比过大、饮食不当、缺乏体育锻炼、糖尿病、过量饮酒、过度的精神压力及抑郁、有基础心脏疾病和高脂血症。
需要指出的是,以上大多数危险因素都是可控的。
本病具体的病因及其作用机制如下所述。
血管壁本身的病变最常见的是动脉粥样硬化,且常常伴有高血压、糖尿病、高脂血症等危险因素。
其可导致各处脑动脉狭窄或闭塞性病变,但以大中型管径(≥500μm)的动脉受累为主,国人的颅内动脉病变较颅外动脉病变更多见。
其次为脑动脉壁炎症,如结核、梅毒、结缔组织病等。
此外,先天性血管畸形、血管壁发育不良等也可引起脑梗死。
由于动脉粥样硬化好发于大血管的分叉处和弯曲处,故脑血栓形成的好发部位为颈动脉的起始部和虹吸部、大脑中动脉起始部、椎动脉及基底动脉中下段等。
当这些部位的血管内膜上的斑块破裂后,血小板和纤维素等血液中有形成分随后黏附、聚集、沉积形成血栓,而血栓脱落形成栓子可阻塞远端动脉导致脑梗死。
脑动脉斑块也可造成管腔本身的明显狭窄或闭塞,引起灌注区域内的血液压力下降、血流速度减慢和血液黏度增加,进而产生局部脑区域供血减少或促进局部血栓形成出现脑梗死症状。
血液成分改变真性红细胞增多症、高黏血症、高纤维蛋白原血症、血小板增多症、口服避孕药等均可致血栓形成。


脑梗死诊断的金标准
脑梗死(Cerebral Infarction)的诊断通常基于临床表现和影像学检查。
以下是常用的金标准用于脑梗死的诊断:
1. 临床表现:医生会根据患者的症状和体征进行初步判断。
典型的脑梗死症状包括突然出现的一侧肢体无力、言语困难、面部表情不对称、感觉异常等。
2. 神经影像学检查:脑梗死的诊断通常依赖于神经影像学检查,主要包括以下几种:
- 脑计算机断层扫描(CT):CT扫描可以显示脑组织的异常改变,如梗死区域的缺血和脑梗死灶的形成。
- 磁共振成像(MRI):MRI可以提供更详细的脑部图像,帮助医生确定梗死的部位、大小和范围。
- 脑血管造影:脑血管造影是通过注射造影剂来观察脑血管的影像,以评估是否存在血管堵塞或狭窄。
- 磁共振血管成像(MRA):MRA使用磁共振技术来显示脑血管的
图像,用于评估血管的通畅性和狭窄情况。
3. 电生理检查:有时候,医生可能会进行脑电图(EEG)或脑干听觉诱发电位(BAEP)等电生理检查来评估脑功能和神经传导情况。
需要注意的是,脑梗死的诊断需要综合考虑临床症状和多种影像学检查结果。
如果怀疑患有脑梗死,请及时就医,并进行详细的临床评估和相应的影像学检查,以便医生能够做出准确的诊断并制定适当的治疗计划。


颅脑MRI:脑血管疾病脑梗死:MRI 平扫缺血性脑梗死为片状或扇形长T1长T2信号,可办不同部位的占位效应,出血性脑梗死短T1信号,增强病变区可见动脉强化影像。
亚急性脑梗死:脑回样强化,陈旧性梗死一般无强化腔隙性脑梗死:小斑点状长T1长T2信号颅内出血超急性期(24h以内)T1WI等或稍高信号,T2WI高信号急性期(2~7d)T1WI低信号或者中心呈低信号,周边高信号,T2WI低或者极低信号亚急性期(8d~4w)T1WI和T2WI均为周边高信号,中心低信号慢性期(1~2m)T1WI和T2WI均高信号,T2WI周边可见含铁血黄素沉积的“黑边”残腔期(>2m)T1WI低信号T2WI极低信号颅内肿瘤神经胶质瘤:病灶长T1长T2,增强无强化,余同CT室管膜瘤:不均匀长T1长T2,增强轻中度强化。
脑膜瘤:等T1稍长T2信号,增强明显强化垂体腺瘤:长T1稍长T2,病变直径>10mm.增强中等强度强化。
垂体微腺瘤:长T1稍长T2,病变直径<10mm.增强明显强度强化。
颅咽管瘤:鞍上见不规则的长T1长T2异常信号,其内信号欠均匀,部分为实性,部分为囊性,视交叉,第三脑室前下方及额叶后下部受压,幕上脑室受压扩大,增强实质部分强化,囊性部分囊壁呈中等度强化。
听神经瘤:桥小脑角区见一类圆形不均匀长T1长T2异常信号,边缘清晰,略呈分叶状,右侧听神经增粗,与肿块相连,增强病灶不均匀强化。
结核性脑膜炎:平扫幕上脑室对称性扩大,右侧基底节区见斑片状长T1长T2异常信号。
增强病灶轻中度强化,基地池及环池明显强化。
单纯性疱疹性脑膜炎:双侧颞叶内侧可见大片状长T1长T2异常信号,局部脑组织肿胀,脑沟变浅。
脑白质病多发性硬化:双侧额叶皮质区见多个大小不等的类圆形稍长T1长T2异常信号,病灶无占位效应,增强无强化。
肾上腺脑白质不良:双侧侧脑室后角周围可见对称性的大片状不均匀的长T1长T2异常信号,基底节区及额叶白质区未见异常信号,增强病灶中央部无强化,邻近病灶边缘处可见花边样强化。



核磁共振成像诊断脑梗死中的临床分析【摘要】核磁共振成像在诊断脑梗死中起着重要作用。
本文首先介绍了脑梗死的定义和临床表现,然后详细探讨了核磁共振成像在脑梗死诊断中的应用,包括影像学表现、分类和危险因素。
文中还分析了核磁共振成像诊断脑梗死的优势以及临床分析中需要注意的事项。
展望了核磁共振成像在脑梗死诊断中的前景,并强调了临床分析的重要性。
通过本文的阐述,读者能够更深入了解核磁共振成像在诊断脑梗死中的临床应用,为提高诊断准确性和治疗效果提供参考。
【关键词】核磁共振成像、脑梗死、临床分析、诊断、影像学表现、分类、危险因素、优势、注意事项、前景、重要性1. 引言1.1 介绍核磁共振成像诊断脑梗死中的重要性核磁共振成像在脑梗死诊断中起着举足轻重的作用。
脑梗死是一种常见的急性脑血管疾病,其病变类型复杂多样,临床表现也千差万别。
传统影像学检查如CT和MRI等在脑梗死的诊断中存在很多局限性,而核磁共振成像具有其它影像学技术无法比拟的优势。
通过核磁共振成像可以直观地显示梗死灶的位置、大小和形态,帮助医生更准确地判断病变的程度和范围。
核磁共振成像还可以提供关于脑组织的代谢活动和微循环情况的信息,为临床治疗和预后评估提供重要依据。
在脑梗死的诊断和治疗过程中,核磁共振成像的应用具有极其重要的意义,不仅可以加快病情的诊断和处理,还可以提高诊断的准确性和精准度,有助于提升患者的生存率和生活质量。
1.2 脑梗死的定义和临床表现脑梗死是指由于脑血管疾病导致脑部血液供应不足,引起脑组织缺氧、缺血而发生的病变。
脑梗死是与急性缺血性卒中有关的一种常见疾病,通常表现为突发的头痛、恶心、呕吐、意识障碍等症状。
患者还可能出现言语困难、偏瘫、感觉障碍等神经系统症状。
脑梗死的临床表现因患者的个体差异及病变严重程度而有所不同,一般可以分为急性期、亚急性期和慢性期。
在急性期,患者常常表现为突发的神经功能缺损,如臂、腿偏瘫等;在亚急性期,症状可能逐渐加重或缓解;而在慢性期,患者可能出现长期残留的神经功能缺损。
延髓梗死的MRI表现及价值本文通过探讨延髓梗死MRI表现及其价值,进而得出结论:MRDWI序列是诊断延髓梗死的最准确序列。
标签:延髓;梗死;MRI脑梗死是由于脑缺血引起的急性脑血管疾病,患者常伴有动脉粥样硬化、高脂血症、高血压、糖尿病等基础疾病。
延髓位于脑干最下端,血液供应丰富,侧枝循环更好,因而延髓发生梗死的机会较少。
延髓内部结构复杂,梗死后临床表现复杂多样,有些临床症状轻微,梗死部分较低的患者,MR检查位置偏上而造成漏检漏诊。
分析20例延髓梗死患者MR表现,并以同期20例延髓异常信号患者作为对照组,对T1WI、T2WI、DWI序列诊断延髓梗死进行敏感度、特异度、准确度分析。
1 资料与方法1.1一般资料收集2012年7月~2013年6月经MRI检查的延髓梗死患者20例,男11例,女9例,年龄46~88岁。
随机抽取同期发现延髓异常信号患者20例作为对照组,延髓梗死后软化9例,缺血脱髓鞘7例,多发性硬化累及延髓1例,延髓出血1例,延髓血管瘤2例。
1.2设备及检查方法40例全部接受MRI检查,设备为西门子MAGNETOM Avanto 1.5T TimMR扫描仪,8通道头颈联合线圈,横轴位扫描,FLASH序列T1WI,TR:202ms,TE 4.8ms,层厚5.0mm;TSE T2WI,回波链长度12,TR 2370ms,TE 100ms,层厚5mm,EPI DWI:TR 3500ms,TE 102ms,层厚6mm。
1.3回顾性分析由2名副主任医师对MRI图像各自独立阅片,差异协商解决,诊断标准为T1WI稍低信号,T2WI稍高信号,DWI弥散受限,为高信号。
1.4统计学方法SPSS16.0软件包,计算T1WI、T2WI、DWI序列诊断敏感度、特异度和准确度。
2 结果20例延髓梗死,18例首次检查明确为延髓梗死,另外2例首次检查漏检,24h内复查确诊为延髓梗死,20例中,T1WI稍低信号15例(图1A),T2WI稍高信号18例(图1B),DWI弥散受限,均为高信号(图1C)。