地中海贫血基因检测案例
- 格式:pdf
- 大小:1.76 MB
- 文档页数:20





500例孕妇地中海贫血筛查与产前诊断分析【摘要】本研究旨在探讨孕妇地中海贫血的筛查与产前诊断情况,并分析500例孕妇的相关数据。
通过概念和流行病学特征的介绍,了解该疾病的背景和重要性。
介绍产前筛查和诊断方法的应用,以及500例孕妇地中海贫血的筛查和诊断结果。
进一步分析产前诊断情况,探讨地中海贫血筛查与产前诊断的重要性。
最后提出研究的局限性和展望,为未来进一步研究和临床应用提供建议。
通过本研究,可以更好地认识孕妇地中海贫血的筛查与诊断,提高对该疾病的重视和认识,为临床治疗和预防提供参考依据。
【关键词】孕妇、地中海贫血、筛查、产前诊断、500例、流行病学特征、筛查方法、产前诊断方法、重要性、局限性、展望。
1. 引言1.1 研究背景地中海贫血是一种常见的遗传性疾病,主要分为地中海贫血和地中海贫血症两种类型。
这两种疾病均是由遗传缺陷引起的血红蛋白合成障碍,导致患者出现贫血等症状。
在地中海地区,特别是地中海沿岸国家,地中海贫血的发病率较高。
虽然地中海贫血主要受到地理、生态和人类遗传因素的影响,但由于现代社会的全球化和移民现象,地中海贫血已经成为全球范围内的健康问题。
随着医疗技术的不断进步,产前筛查和诊断在预防和控制地中海贫血方面起着重要作用。
孕妇地中海贫血筛查与产前诊断是帮助患者及时了解自身疾病风险,制定合理的治疗方案,避免疾病传播和遗传风险的重要手段。
对孕妇地中海贫血筛查与产前诊断进行深入研究具有重要的临床意义和社会意义。
本研究旨在探讨地中海贫血筛查与产前诊断的相关内容,为临床诊疗提供科学依据。
1.2 研究目的孕妇地中海贫血是一种遗传性疾病,对胎儿和孕妇的健康都会造成严重影响。
本研究旨在通过对500例孕妇地中海贫血的筛查与产前诊断进行分析,以探讨地中海贫血在孕妇中的发病率和诊断情况,并为临床诊断和治疗提供参考依据。
1. 分析孕妇地中海贫血的概念和流行病学特征,深入了解该疾病的发病机制和传播途径;2. 探究产前筛查方法及其应用,评估不同筛查方法在地中海贫血筛查中的敏感性和特异性;3. 分析500例孕妇地中海贫血筛查结果,总结不同筛查方法的有效性和局限性,为临床诊断提供参考;4. 探讨产前诊断方法及其应用,评估不同诊断方法在地中海贫血产前诊断中的准确性和可行性;5. 分析500例孕妇地中海贫血产前诊断情况,总结不同诊断方法的优缺点,探讨如何提高产前诊断的准确率和及时性。
地中海贫血简介地中海贫血(thalassemia),又称海洋性贫血,简称地贫,是由于人体珠蛋白基因突变或者缺失而导致的某种珠蛋白链合成障碍,造成α,β-珠蛋白肽链合成速率的不平衡而导致的溶血性贫血。
重型地贫会引起胎儿水肿症、贫血、甚至死亡;中间型地贫患儿需经常输血,长大基本丧失劳动能力,生活质量明显下降。
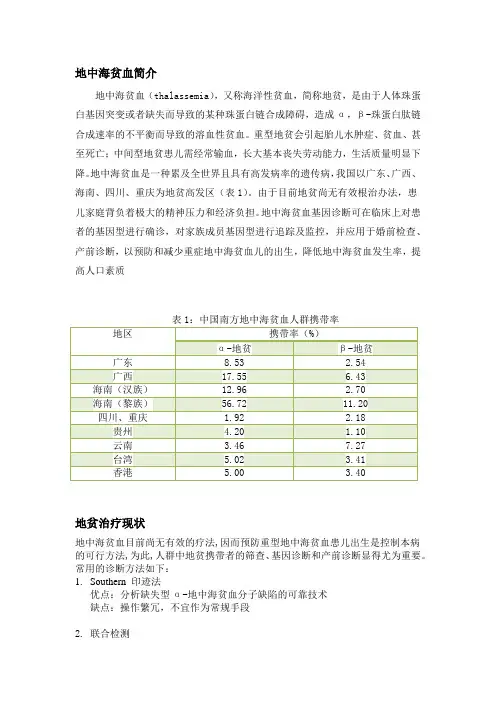
地中海贫血是一种累及全世界且具有高发病率的遗传病,我国以广东、广西、海南、四川、重庆为地贫高发区(表1)。
由于目前地贫尚无有效根治办法,患儿家庭背负着极大的精神压力和经济负担。
地中海贫血基因诊断可在临床上对患者的基因型进行确诊,对家族成员基因型进行追踪及监控,并应用于婚前检查、产前诊断,以预防和减少重症地中海贫血儿的出生,降低地中海贫血发生率,提高人口素质地贫治疗现状地中海贫血目前尚无有效的疗法,因而预防重型地中海贫血患儿出生是控制本病的可行方法,为此,人群中地贫携带者的筛查、基因诊断和产前诊断显得尤为重要。
常用的诊断方法如下:1.Southern 印迹法优点:分析缺失型α-地中海贫血分子缺陷的可靠技术缺点:操作繁冗,不宜作为常规手段2.联合检测平均红细胞参数(MCV、MCH)+红细胞脆性检测+Hb(血红蛋白)电泳MCV:平均红细胞容积 MCH:平均红细胞血红蛋白量优点:这一检测方法简便、迅速,也较为普及缺点:不能有效地把缺铁性贫血区别开来,对于α-地中海贫血和β-地中海贫血的诊断也没有特异性。
3.PCR-RDB法(PCR/寡核苷酸探针反向斑点杂交法)检测中国南方常见的17种β地贫突变:CD41~42(-TCCT)、IVS-2 nt654 C →T、-28 A→G、CD71~72(+A)、CD71~72(+T)、CD17 A→T、CD26 G→A、CD31(-C)、CD27~28(+C)、CD43 G→T、-32 C→A、-29 A→G、-30 T→C、CD14~15(+G)、CAP、Int及IVS-1 nt5 G→C优点:在一次实验可同时辨别多种点突变,其准确性仅次于DNA测序缺点:突变位点附近存在的多态性位点易导致假阴性结果4.Gap-PCR采用单管四重PCR法(多重PCR技术)对其基因组DNA进行扩增,同时检测-α3.7、-α4.2、--SEA和正常对照4种等位基因型,采用1.2%琼脂糖凝胶电泳分离扩增产物,通过片断大小判断患者的基因型。

1071例地中海贫血基因筛查结果分析目的了解來我院就诊的地中海贫血(简称“地贫”)筛查患者地贫基因类型并分析平均红细胞体积(MCV)、平均红细胞血红蛋白含量(MCH)在地贫筛查中的应用价值。
方法对2015年12月~2016年9月来我院就诊的1071例地贫筛查患者采用裂口PCR(gap-PCR)扩增法检测α地贫基因以及PCR-反向斑点杂交(PCR-RDB)技术检测β地贫基因,血细胞分析仪分析904例患者外周血的MCV、MCH。
结果①1071例检测样本中男性556例,检出地贫230例(41.37%);女性515例,检出地贫238例(46.21%),不同性别组检测阳性差异无统计学意义(χ2=2.55,P>0.05)。
②儿童组(0~16岁)360例,检出地贫174例(48.33%);青壮年组(17~49岁)651例,检出地贫278例(42.7%);老年组(≥50岁)60例,检出地贫16例(26.67%),不同年龄组检测阳性差异有统计学意义(χ2=10.48,P<0.01)。
③1071例样本共检测α地贫293例(27.36%),其中以αα/--SEA、-α3.7/αα、αα/-α4.2基因型为主,占α地贫的93.86%;检测β地贫157例(14.66%),其中以CD41-42、IVS-Ⅱ-654、-28、CD71-72、CD17基因型为主,占β地贫的82.81%;α地贫复合β地贫18例,比例为1.68%。
④MCV用于α地贫、β地贫和αβ复合型地贫的筛查的灵敏度分别为91.18%、99.21%、92.31%,特异度为54.18%;MCH用于α地贫组、β地贫组和αβ复合型地贫组的筛查的灵敏度分别为94.12%、99.21%、100.00%,特异度为51.90%;MCV+MCH用于α地贫组、β地贫组和αβ复合型地贫组的筛查的灵敏度分别为89.08%、99.21%、84.62%,特异度为49.24%;MCV与MCH的灵敏度差异无统计学意义(χ2=1.77,P>0.05),特异度差异无统计学意义(χ2=0.55,P>0.05)。

好,能够配合整项研究。
排除标准:(1)慢性病性贫血和缺铁性贫血,包括平均红细胞体积(MCV)<82fL、平均血红蛋白量(MCH)<27pg、平均血红蛋白浓度(MCHC)<320g/L、血红蛋白A2(HbA2)<2.5%、HbA2>3.5%、胎儿血红蛋白(HbF)>2%;(2)直系亲属中有地中海贫血患者。
92550例中男性46275例,女性46275例;年龄15~49岁,平均(32±6.23)岁。
本研究经医院医学伦理委员会批准,所有检查人群知情并签署知情同意书。
1.2检测方法所有样本均采用跨越断裂点聚合酶链反应(Gap-PCR)和聚合酶链反应结合反向点杂交(PCR-RDB)检测。
(1)标本采集:研究对象均采集外周静脉血2mL,加入乙二胺四乙酸二钾(EDTA-K2)抗凝,置于4℃FYL-YS-828L医用冰箱(北京福意电器有限公司提供)保存血样备用,保存不超过1周,样本在运输过程中避免剧烈震荡。
(2)DNA基因组提取:DNA 提取试剂盒由潮州凯普生物化学有限公司提供,取200μL血液加入到离心柱中,14000×g,离心10min,弃去上清液后,使用QIAamp DNA Blood Mini Kit抽提DNA,具体提取操作步骤根据试剂盒提供的说明书进行,所提取DNA浓度为20~40ng/μL,OD260/OD280的值在1.5~2.5,置于-20℃FYL-YS-828L医用冰箱(北京福意电器有限公司提供)保存血样备用。
(3)α-地中海贫血基因检测:采用Gap-PCR基因诊断技术检测3种缺失型α-地中海贫血(--SEA、-α3.7、-α4.2)、3种突变型α-地中海贫血(WS、CS和QS)。
试剂盒为潮州凯普生物化学有限公司提供。
(4)β-地中海贫血基因检测:采用PCR-RDB方法,基因诊断试剂盒由广州凯普生物化学有限公司提供,检测16种β地贫基因突变,包括β41-42/βN、β43/βN、β654/βN、β71-72/βN、βCap/βN、βInt/βN、βIVS1-1/βN (G-T,G-A)、βIVS1-5/βN、βE/βN、β14-15/βN、β17/βN、β27-28/βN、β-28/βN、β31/βE和β-29/βN。



EVI—1融合基因阳性的急性髓系白血病伴β—地中海贫血基因携带1例报告及相关文献复习1 临床资料患者、女性、76岁、退休教师。
患者因反复胸痛10余年,频繁发作并加重1 w于2014年7月11日入院拟行冠状动脉造影,PCI治疗。
患者自诉20年前有贫血史,10年前因高血压并反复胸痛,经武汉某三甲医院诊断高血压病、冠状动脉粥样硬化性心脏病,规律口服非洛地平缓释片、速效救心丸、拜阿司匹林、阿托伐他汀等药物治疗。
无吸烟及饮酒史。
患者近三年来单位组织体检资料:多次血常规检查WBC 15.00~25.00×109/L RBC 6.2~7.5×1012/L,HB 110~120 g/L,MCV 55~60 fl,PLT 550~750×109/L。
白细胞分类以中性粒细胞为主。
父母非近亲结婚,已病故,死因不详。
患者兄妹四人,其妹为β-地中海贫血基因携带者,20年前死于急性白血病。
其余2例非β-地中海贫血基因携带者,身体健康。
患者女儿为β-地中海贫血基因阳性携带者。
入院后查体:T:36.0℃,P 90次/min,R 20次/min,BP 150/60 mmHg,精神较差,中度贫血貌,皮肤巩膜无黄染,全身浅表淋巴结无肿大,胸骨无压痛及叩击痛,心肺听诊无异常,肝脾肋下未及,双下肢轻度可凹性水肿。
辅助检查:血常规:WBC:13.55×109/L,RBC:4.29×1012/L,HB 73 g/L,MCV:56.20 fl,MCH 17.10pg,N 26.80%,L 70.40%,PLT:785×109/L。
生化检查:肝肾功能,电解质,血糖血脂,心肌酶谱等正常范围。
乙肝表面抗原阴性,丙肝抗体阴性。
心脏及腹部彩超提示:主动脉瓣退行性病变,左房增大。
脂肪肝、脾脏不大,腹膜后未见肿大淋巴结及异常包块。
胸片提示:慢性支气管炎疾患,主动脉迂曲增宽。
外周血细胞形态:①有核细胞以淋巴细胞为主,占74%,其中幼淋巴细胞占22%,原始细胞1%。
医学检验病例工作案例我在检验科工作也有段时间了,碰到过各种各样的病例,今天就给大家讲讲那个让我印象特别深刻的“贫血”事件。
那天,来了个小伙子,看着挺壮实的,但是脸色有点苍白。
医生怀疑他贫血,就开了一堆检验单,这单子就像圣旨一样到了我们检验科。
我拿到他的血液样本,就开始了常规的血常规检查。
你看这血常规啊,就像是给血液里的各种小细胞们做个普查。
一检查,红细胞数量确实比正常范围低了不少,血红蛋白含量也低,这从表面上看,可不就是贫血嘛。
但是呢,我这人就有点爱较真儿。
我想着,这小伙子看起来身体不错啊,怎么就突然贫血了呢?难道有啥隐藏的原因?我就跟同事嘀咕:“这事儿有点蹊跷,咱不能这么草率就定了贫血的结论。
”于是,我又进一步做了一些特殊的检查,像铁代谢相关的指标检测。
因为缺铁是导致贫血很常见的一个原因嘛。
结果出来,铁蛋白啥的都正常啊,这就奇怪了。
我又把目光投向了他的红细胞形态。
在显微镜下仔细观察,发现他的红细胞形态有点怪,不是那种单纯因为缺铁或者营养不良导致的小细胞低色素性贫血的样子。
红细胞大小不一,而且还有些奇形怪状的。
这时候我心里就有个小念头冒出来:“这该不会是地中海贫血吧?”地中海贫血可是个有点狡猾的家伙,和普通贫血症状有些相似,但原因可大不一样。
我赶紧跟医生沟通我的怀疑,医生一听,觉得很有道理,就又开了地中海贫血相关的基因检测。
这基因检测结果出来可不得了,还真的是地中海贫血。
原来啊,这小伙子的家族里有人有这个病,他属于基因携带者,平时没啥症状,但是可能最近劳累过度或者有啥诱发因素,就表现出贫血的症状了。
这事儿啊,让我明白了在医学检验这事儿上,可不能光看表面。
就像破案一样,每一个小线索都可能指向完全不同的真相。
咱不能被那些常见的诊断思路给框住了,得多留个心眼儿,多深入探究一下,不然很可能就误判了病情呢。
咱检验科啊,除了血液检查,尿液检查也是个大戏台,每天都在上演各种故事。
今天就给你们唠唠那个关于尿液的有趣案例。
湖南地区4526例地中海贫血基因筛查结果分析摘要:目的了解湖南地区α、β地中海贫血基因类型分布情况,为地贫患者和基因携带者提供必要的遗传咨询和疾病指导。
方法对2017年1月-12月湖南地区送检至圣维尔医学检验中心的4526例标本进行α、β地中海贫血基因筛查,对α、β地中海贫血基因的分布概况和基因型频率进行统计学分析。
结果 4526例送检标本中,检测出α-地中海贫血基因患者222例(4.90%),β-地中海贫血基因患者210例(4.64%)。
222例α-地中海贫血中主要是-SEA/α基因缺失、-α3.7/α基因缺失、-α4.2/α基因缺失3种类型;210例β-地中海贫血中,包括12种基因突变类型,其中前3位基因型分别为IVS-II-654(C→T)突变、CD41-42(-TTCT)突变、CD17(A→T)突变。
结论湖南地区α-地中海贫血基因突变以-SEA/α为主,β-地中海贫血基因突变类型以IVS-II-654(C→T)最为常见,据此制订地中海贫血防控策略,将有助于降低其发生率。
关键词:地中海贫血基因;筛查;分析地中海贫血,也称为海洋性贫血或库勒氏贫血,是一种常见的遗传性血液病,其分子基础为珠蛋白基因缺陷导致珠蛋白链合成障碍,使形成血红蛋白四聚体的α-链/非α-链比例失衡,进而引起红细胞破坏而溶血[1]。
成人血红蛋白是由两条α和两条β珠蛋白肽链组成的四聚体,在血红素的作用下运输氧气。
因此地中海贫血大致分为α-地中海贫血和β-地中海贫血。
α地中海贫血主要由α珠蛋白基因缺失引起,重型α-地贫多数在围产期因重度胎儿水肿死亡,少数出生后数小时便死亡,会増加产科并发症风险。
β-地中海贫血主要由β-珠蛋白基因突变引起,重型β地贫则在胎儿期和出生后3个月内无任何症状,出生后3-6个月会出现进行性加重的贫血症状,需要终生输血治疗或造血干细胞移植治疗,不治疗者多在5岁以内死亡[2]。
我国长江以南各省发病率高、影响大,高发地区中重型地贫是危害严重的公共卫生问题,因此做好地贫筛查工作,及早发现高危人员,对优生优育的意义尤为重大。
60例同型地中海贫血基因携带者产前诊断结果分析发布时间:2022-11-14T02:17:20.346Z 来源:《医师在线》2022年6月12期作者:黄向阳[导读]黄向阳(玉林市妇幼保健院检验科;广西玉林537000)摘要:目的分析夫妇双方均为同型地中海贫血基因携带者胎儿基因诊断情况,以防止中/重地中海贫血患儿出生。
方法分析2021年1月-2021年4月在我院就诊的有地贫产前诊断指征的孕妇60例,应用Gap-PCR和PCR结合反向斑点杂交技术对羊水标本进行α、β-地中海贫血基因检测。
分析同型地中海贫血基因携带者胎儿基因型分布及构成情况。
结果 60例夫妇双方均为同型地中海贫血基因携带者中,检出重型α-地中海贫血胎儿5例,中间型α-地中海贫血胎儿8例,中/重型β-地中海贫血胎儿4例,中/重型地贫检出率为28.33%,终止妊娠10例。
其中胎儿α-地贫主要基因突变类型为--SEA/αα19例(42.22%)比例最高,其次为--SEA/--SEA(11.11%),--SEA/-α3.7(11.11%),-α3.7/αα(8.89%);β-地贫主要基因突变类型为βCD41-42/βN7例(50.00%)比例最高,其次为βCD41-42/βCD41-42(14.29%),结论地中海贫血产前基因诊断可有效地避免重症地中海贫血患儿的出生,减少出生缺陷,提高人口素质。
关键词:地中海贫血;基因诊断;产前诊断;中图分类号:R556.71 文献标识码:A地中海贫血(thalassaemia,简称地贫)是指由珠蛋白基因的缺失或点突变使珠蛋白基因的表达受到抑制,引起相应蛋白链合成减少甚至完全不能合成导致的遗传性溶血性贫血,是临床上最常见的单基因遗传病之一[1]。
根据合成珠蛋白的异常的情况,根据不同类型的珠蛋白合成的障碍进行分型可以有α-地贫和β-地贫,在中国主要分布于两广地区。
根据贫血严重程度分轻、中、重之分,静止型和轻型地贫可没有贫血或仅有轻度贫血,表现的是小细胞、低色素的贫血。
第1篇一、实验背景地中海贫血(Thalassemia)是一种由于珠蛋白基因缺陷引起的遗传性溶血性贫血病。
根据珠蛋白基因突变的不同,地中海贫血可分为α-地中海贫血和β-地中海贫血两大类。
本实验旨在通过分子生物学技术对疑似地中海贫血患者进行基因检测,以确定其基因型,为临床诊断和治疗提供依据。
二、实验目的1. 确定疑似地中海贫血患者的基因型。
2. 为临床诊断和治疗提供科学依据。
三、实验材料1. 样本:疑似地中海贫血患者的血液样本。
2. 试剂:DNA提取试剂盒、PCR试剂盒、DNA测序试剂盒等。
3. 仪器:PCR仪、电泳仪、测序仪等。
四、实验方法1. 样本DNA提取:采用DNA提取试剂盒提取疑似地中海贫血患者的血液样本DNA。
2. PCR扩增:根据α-地中海贫血和β-地中海贫血的基因突变位点,设计特异性引物,进行PCR扩增。
3. PCR产物检测:通过琼脂糖凝胶电泳检测PCR产物,观察条带情况。
4. DNA测序:对扩增产物进行DNA测序,确定基因突变位点。
5. 基因型分析:根据测序结果,分析疑似地中海贫血患者的基因型。
五、实验结果1. 样本DNA提取:成功提取疑似地中海贫血患者的血液样本DNA。
2. PCR扩增:成功扩增出α-地中海贫血和β-地中海贫血的基因片段。
3. PCR产物检测:电泳结果显示,扩增产物大小与预期相符。
4. DNA测序:测序结果显示,疑似地中海贫血患者的基因存在突变。
5. 基因型分析:根据测序结果,确定疑似地中海贫血患者的基因型为α-地中海贫血杂合子。
六、讨论与分析1. α-地中海贫血是一种常染色体隐性遗传病,主要由于α-珠蛋白基因缺陷引起。
本实验通过PCR和DNA测序技术,成功检测出疑似地中海贫血患者的基因突变,为临床诊断提供了依据。
2. α-地中海贫血的基因型可分为纯合子和杂合子。
本实验结果显示,疑似地中海贫血患者的基因型为α-地中海贫血杂合子,提示其可能表现为轻型α-地中海贫血或无症状携带者。
京族儿童地中海贫血筛查分析探讨京族儿童地中海贫血状况,为地中海贫血防治举措提供资料。
方法:采集外周静脉血作血常规、血红蛋白成份和基因检测进行地中海贫血筛查。
结果:共对253 例8 ~17 岁儿童进行了地中海贫血筛查,经基因检测确定为地中海贫血的为51例(2例α地中海贫血同时合并β地中海贫血),阳性率为20.16%;其中α地中海贫血儿童26 例,阳性率为10. 28%;β地中海贫血患儿27 例,阳性率为10. 67%。
男性组筛查122 例,筛出α地中海贫血11 例,阳性率为9. 02%;筛查出β地中海贫血16 例,阳性率为13. 11%。
女性组筛查131 例,筛查出α地中海贫血15 例,阳性率为11. 45%;筛出β地中海贫血11 例,阳性率为8. 40%。
并且血常规、血红蛋白成份分析与基因检测进行地中海贫血筛查的阳性符合达100%。
结论:京族儿童α地中海贫血和β地中海贫血阳性发生率较高,应开展地贫筛查,特别加强婚前孕前地中海贫血筛查和产前诊断,防止重型地中海贫血患儿的出生,提高人口素质。
标签:京族地中海贫血筛查儿童地中海贫血(thalassemia),简称“地贫”,是由于常染色体遗传性缺陷,引起珠蛋白肽链合成障碍,使一种或几种珠蛋白肽链数量不足或完全缺乏,导致溶血性贫血,是危害最为严重的一种导致溶血性贫血的遗传性疾病[1]。
分子遗传流行病学资料显示地贫基因的阳性发生率具有明显的地理和种族特异性,广泛地流行于地中海中部和东部地区。
东南亚地区也是地贫的高发病区,中国大陆主要集中在广东、广西及周边省份,如湖南、湖北、江西、福建、四川、云南、贵州等。
京族是我国的少数民族之一,地贫基因种群结构流行病学调查资料不详。
为了解防城港市京族儿童地贫发生率,本研究对253例京族在校儿童进行了地贫筛查和基因诊断检测,现报告如下。
1 资料与方法1.1 研究对象京族儿童253例,其父母均为广西防城港东兴市京族三岛的原住京族居民,其中男122例,女131 例,年龄8 ~17 岁。
地中海贫血基因检测案例
——从罕见地贫基因到双线检测
钦州市妇幼保健院
基因科学与遗传医学诊断中心
汇报人:龚菲菲组员:龙驹、龚菲菲、施狄秋、张城鸿
引言
地中海贫血是一种单基因遗传疾病,广西人群中地贫基因携带率约为25%。
目前常规地贫基因分析试剂盒所检测的范围是4种α缺失基因、3种非缺失型α地贫和17种非缺失型β地贫。
研究表明,人群中有一定的地贫基因携带者,其携带的基因型不在常规地贫基因检测试剂盒检测范围内。
本案例将阐述一例由罕见地贫基因的检出而改进地贫基因检测分析流程,进而降低地贫基因检测漏诊风险的事例。
2015年6月,一对夫妇来我院进行地中海贫血基因检测。
在检查过程中,我们发现了一些问题。
先证者(来自A家系)是一个28岁的男性个体,其妻子在孕期4个月时检出为--SEA携带者。
其丈夫血液学数据如表所示。
结果显示MCH稍低,于是采用MLPA进行检测以排除罕见型。
AⅡ-1 性别-年龄M-28
MCV(fL) 82.3
MCH(pg) 26.5
Hb(g/dL) 16.1
HbF (%) 0.8
HbA2 (%) 2.4 Hb Bart’s+Hb H
(%)
0 Ferritin (μg/L)306.8 α 常规基因型αα/ααβ基因型βA/βA
一例罕见地贫家系的检出
该先证者的临床表型
MLPA结果图
MLPA结果显示其缺失的断裂点位于337和142探针,以及283和310探针之间。
同时采集了他们家系进行分析。
此时,也发现一例患儿疑似携带该变异,合并研究。
结果显示,该家系疑似携带2.4KB缺失型基因
电泳和测序验证-α2.4等位基因的确诊。
(A)家系A和一例HbH
病患者的琼脂糖电泳图
(wt表示野生型)。
3个
个体检出300bp的PCR产
物。
(B)测序结果以及-α2.4等
位基因的示意图。
家系图
先证者
携带该罕见地贫基因的家族系图:先证者为基因型为-α2.4/αα。
由该罕见地贫基因的检出引发的思考 该罕见地贫基因的检出,揭示了人群中含有一定量的罕见地贫基因,如果其漏检,会为产前诊断工作带来风险;
我们常规的质量管理还不足以更好保证医疗安全,为了防止潜在的不足与其他不良情况的发生,有必要采取改进的措施。
制定PDCA计划
为了进行持续改进措施,将质量管理改进分为四步:
(一)计划:发现质量管理过程中存在的问题,并制定方针和目标,以及改进计划
(二)执行:设计具体的方法、方案和计划布局。
定期执行计划,持续改进
(三)检查:总结执行计划的结果,明确效果,找出问题。
(四)改进:对总结检查的结果进行处理,对成功的经验加以肯定,并予以标准化
计划(P)
计划加强实验检测质量与完善管理体系。
1.地中海贫血基因检测的质量控制仍需加强,计划对罕见型地贫予以二线加测,进一步保障就诊者医疗安全。
2.完善质量管理体系。
质量管理体系贯彻不到位,体系执行不力,应对质量手册进行更新修订,加强执行力度,持续提高服务质量,提高技术水平。
3.持续执行一段时间后进行效果评价,总结执行结果。
4.核查效果情况,汲取好的经验,重视失败的教训,对于没有解决的问题,应提交给下一个PDCA循环中继续解决。
执行(D)
对检测项目方法的改进。
检测地中海贫血基因,我们
在常规试验的基础上,增加
了对部分罕见型的检测,对
检测出的阳性患者,联系他
们携带家属前来做免费的家
系检测,以查出基因来源,
防患于未然。
制定了“地中
海贫血基因检测第二线操作”
规范。
检测二线操作流程
实验操作流程
在常规地贫基因检
测试剂盒检测的同
时,使用自研实时
荧光检测体系对地
贫基因进行进一步
检测。
在复核检测
结果的同时,筛出
部分罕见地贫基因。
实时荧光结果示例
紫色通道=扩增成功,橙色=A1对照,绿色= -α2.4阳性,蓝色= -α21.9阳性
完善质量管理体系,对质量手册进行编写修正,力求手册适用于本科室,符合科室实情,具有实际指导意义。
增加检测罕见
型操作规范
经讨论后增加内容
检查(C)
持续改进计划进行过程中,扩大了检测范围,并对质量手册进行了完善。
1.从2018年至今,我们检测出多名携带罕见型地贫的患者,
为患者带来了更全面的医疗保健服务。
2.修订后的质量手册符合科室实情,更适用于科室发展。
符合“一法两纲”的要求,对科室运行能够起到控制作用,员工质量意识普遍增强,能够主动运动文件,并按文件实施,得到了较好的改进效果。
检查(C)
也遇到了患者不理解,管理体系贯彻不够到位的问题:1.对于检测出罕见型地贫但表型正常的患者,联系对方携带家属
前来家系检测时,患者常不予以重视,不肯通知家属前来,或者报以不信任的态度拒绝继续检测。
2.实验仪器较多,部分实验仪器购买时间长,重新加以管理有一
定难度。
3.质量手册内容还不够完善,除了修订不正之处,还要补充不足,
比如:试剂与校准品的相关管理制度。
4.部分员工对于体系文件理解不到位,导致执行力不够。
改进(A)
我们对持续改进过程中遇到的问题与效果进行了改进和评价。
1.质量手册的修整,为日常质量控制带来了便利,对于可能出现的问题采取了
预防措施,减少了医疗事故的发生率,为患者带来了更贴心、科学、专业、快
捷的优质服务。
2.加增地贫基因的罕见性检测,对提高人口出生素质,提高妇女儿童健康水平,推进妇幼保健事业发展有着重大意义。
3.加强了与临床和兄弟医院的沟通联系,使得检测过程更加流畅严谨。
4.就患者对于罕见型地贫家系检查的不理解,我们采取了多次跟进、耐心沟通、联系就诊医生与其协调的办法,慢慢减少了患者拒绝进一步检查的情况。
5.加强员工对质量手册的理解,每月定期培训,力求加强员工执行力度,不应
付检查,让质量管理方针得到实际落实,真正使质量管理体系得到贯彻。
6.设立设备管理员,明确岗位职责,一步步对缺失的设备管理进行修复备案,
相关实验人员予以配合。
7.对于未能发现的问题,要持续进行改进计划,争取做到更好!
成效
检测流程的持续改进,避
免了部分罕见地贫基因的
漏诊,为辖区地贫防控工
作提供了保障。
持续的改进,培养了团队
的能力,涌现出一批地贫
防治的优秀人才。
团队的成长,产出了一定
数量的优秀成果,发明了
一定数量的具有自主知识
产权的检测体系,推进了
辖区地贫防控工作。
结语
目前大部分医疗机构的质量管理总体还处于较低水平,仍停留在初步控制阶段,未能做到全面管理。
制定的质量手册内容生涩,也得不到实际运用。
因此,我们不仅要应对日益激烈的医疗压力,也要与时俱进、准确及时更新质量管理体系,承担起人类保健工作,承担起计划生育技术服务的职责,减少出生缺陷,提高出生人口素质。
未来,我们要强化自身优势,摒弃缺陷不足,只有管理质量和服务质量的持续改进与提高,才是我科室永恒的发展目标!。