欧洲泌尿外科学会慢性前列腺炎诊治指南
- 格式:doc
- 大小:62.50 KB
- 文档页数:4


《EAU慢性盆腔疼痛指南(2012年版)》前列腺疼痛综合征解读作者:宋春生赵家有来源:《中国性科学》2012年第11期【摘要】欧洲泌尿外科学会2012年发表了新的《EAU慢性盆腔疼痛指南(2012年版)》(以下简称《指南》)。
在前列腺疼痛综合征(Prostate pain syndrome,PPS)的定义、发病机制、流行病学、诊断标准、安全有效的治疗等方面做了论述。
本文通过对《指南》中PPS 的解读,旨在帮助全科医生和不熟悉PPS治疗的医生正确诊断和治疗该病。
【关键词】欧洲;前列腺疼痛综合征;诊治指南1前列腺疼痛综合征(Prostate painsyndrome,PPS)的定义PPS是指在过去六个月中至少有三个月前列腺区发生持续性或周期性疼痛,前列腺触诊可以使其反复发生,并且没有证据表明疼痛是由感染导致或者由其它明显的局部病理改变所致。
《指南》强调PPS不但与下尿路症状和性功能障碍有关,而且与消极认知、行为、两性或者情绪影响有关。
同时《指南》也列举了美国国立卫生研究院(NIH)对于PPS的定义,认为炎症和非炎症PPS是同一种疾病。
2PPS的发病机制、流行病学及评价2.1发病机制《指南》提出:PPS的潜在发病因素包括感染、遗传、解剖、神经肌肉、内分泌、免疫(包括自身免疫)或者精神机制。
这些因素可能导致外周组织自我保护免疫炎症反应和(或)神经组织损伤,从而引起急性和慢性疼痛。
以外周和中枢神经系统为基础,神经组织的敏感性(涉及到神经组织的可塑性)会导致中枢神经的疼痛状态。
有越来越多的证据表明PPS疼痛的变化与神经起源、中枢神经系统相关。
2.2流行病学在美国,每年就诊于泌尿科专科医师和基层医师的患者中分别有8%和1%的患者被诊断为前列腺炎。
在一篇系统综述中,前列腺炎症状在人群中的流行度是8.2%(范围:2.2%~9.7%)。
最近的两项研究发现流行度分别是2.7%和2%。
意大利的一项前瞻性研究发现流行度为12.8%。

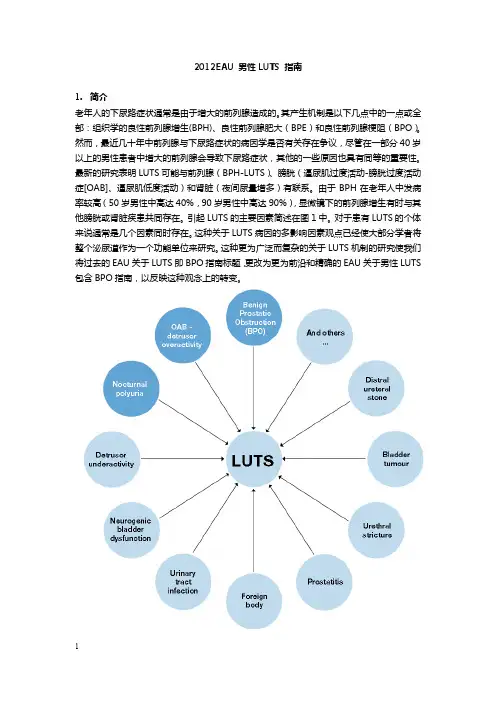
2012EAU 男性LUTS 指南1.简介老年人的下尿路症状通常是由于增大的前列腺造成的。
其产生机制是以下几点中的一点或全部:组织学的良性前列腺增生(BPH)、良性前列腺肥大(BPE)和良性前列腺梗阻(BPO)。
然而,最近几十年中前列腺与下尿路症状的病因学是否有关存在争议,尽管在一部分40岁以上的男性患者中增大的前列腺会导致下尿路症状,其他的一些原因也具有同等的重要性。
最新的研究表明LUTS可能与前列腺(BPH-LUTS)、膀胱(逼尿肌过度活动-膀胱过度活动症[OAB]、逼尿肌低度活动)和肾脏(夜间尿量增多)有联系。
由于BPH在老年人中发病率较高(50岁男性中高达40%,90岁男性中高达90%),显微镜下的前列腺增生有时与其他膀胱或肾脏疾患共同存在。
引起LUTS的主要因素简述在图1中。
对于患有LUTS的个体来说通常是几个因素同时存在。
这种关于LUTS病因的多影响因素观点已经使大部分学者将整个泌尿道作为一个功能单位来研究。
这种更为广泛而复杂的关于LUTS机制的研究使我们将过去的EAU关于LUTS即BPO指南标题,更改为更为前沿和精确的EAU关于男性LUTS 包含BPO指南,以反映这种观念上的转变。
由于病人因LUTS而来访并非是由于潜在的前列腺疾病,比如BPH或BPE,这次更新的指南来源于病人主诉各种各样的膀胱储尿期、排尿期和或排尿后后症状。
指南中更改的建议是基于最佳的可得证据。
这些更改建议适用于年龄40岁或以上的因各种非神经源性的良性LUTS疾患而来专科就诊的男性患者,比如LUTS/BPO、逼尿肌过度活动-OAB、夜尿症。
关于神经源性的LUTS的诊断与治疗在其他地方论述,适用于由于神经源性疾病而导致膀胱症状的男性或女性患者。
EAU指南关于尿失禁、泌尿系感染、泌尿系结石或恶性病变导致的LUTS在其他地方论述。
指南的修订意见是基于1966年到2010年1月发表在PubMed/Medline、Web of Science和Cochrane数据库的英文文献的系统性文献检索。



专家论坛DOI : 10.3877/cma.j.issn.1674-3253.2018.05.001基金项目:广东省自然科学基金(05001762);国家自然科学基金(30970857)作者单位: 510630 广州,中山大学附属第三医院泌尿外科2018版欧洲泌尿外科前列腺癌指南要点解读周祥福欧洲泌尿外科前列腺癌指南自2001年开始出第一版,最近几年每年欧洲泌尿外科年会均会更新一版。
欧洲泌尿外科学会(European Association of Urology ,EAU )指南之所以能成为最受欢迎的指南之一,最主要的原因是其具备如下特点: (1)体现多学科综合意见,欧洲泌尿外科前列腺癌指南编写团队既有泌尿外科专家,也包括了放疗、生殖、病理,以及患者代表,最大程度地体现了多学科综合意见; (2)以患者为中心,在指南的开篇就提到“所有的意见均以最新的医学证据为依据,但这不代表就是临床实践的指导,实际的临床转归还需要泌尿科专家根据患者的实际情况做出最佳的治疗决策”。
2018版指南在绝大多数推荐意见中只分两种:“强”、“弱”,综合了之前的按照证据级别和专家推荐级别来推荐的方式。
2018版指南是在2017年的基础上,结合新的医学证据而做的更新。
本文是根据2018年欧洲泌尿外科年会期间对2018版指南中的要点进行陈述,以供国内泌尿外科同道在临床实践中参考。
一、前列腺癌的筛查与早期诊断1.关于前列腺特异抗原(prostate specific antigen ,PSA )筛查美国预防工作组在2012年对PSA 筛查是D 级 建议[1],即反对PSA 筛查。
但近年来对于PSA 筛查开始趋于理性,2017~2018年EAU 指南已不再反对PSA 筛查。
PSA 筛查应在患者充分了解潜在获益和风险的情况下开展,对于预期寿命>15年、体能状态比较好的患者,PSA 筛查有助于早期诊断前列腺癌[2]。
(1)以下情况需要进行PSA 检查:50岁以上男性,45岁以上有家族史的男性,45岁以上的美国黑人;(2)根据初始PSA 水平,以下情况可考虑每2年进行一次PSA 检查:40岁时PSA>1 μg/L 的男性;60岁时PSA>2 μg/L 的男性;(3)PSA 筛查随访 8年,没有其他高危因素的可进一步延长筛查 间隔。

国际前列腺炎指南前列腺炎是指前列腺巨噬细胞、粒细胞、淋巴细胞和浆细胞炎症细胞浸润腺体囊腔,并常有腺体上皮细胞破坏与脱落,以致分泌物增多及质地变化,炎症细胞浸润的程度可有轻、中、重之分。
前列腺炎的发生率是男性泌尿系统疾病中最高的。
前列腺炎的致病菌主要有厌氧菌和嗜氧菌两类,其中厌氧菌更常见。
累及前列腺的厌氧菌主要有普通拟杆菌、肺炎克雷伯菌、回肠伯氏杆菌、肠内外贮存酸敏感杆菌等。
嗜氧菌主要有大肠埃希杆菌、绿脓杆菌、链球菌等。
前列腺炎的临床表现主要有下腹疼痛、射精疼痛、排尿疼痛、尿频、尿急、尿痛、性欲减退等症状。
体检可能会发现前列腺异常体征,如触痛、舌样双侧增大等。
在确诊前列腺炎时,通常会根据症状和体征进行初步诊断,然后根据具体情况进行尿液、前列腺液等检查,以明确病因和诊断。
治疗前列腺炎的目的是缓解症状、消除炎症和防治并发症。
首先,需要给予患者足够的休息和饮水,避免坐卧不前。
同时,需要使用抗生素进行治疗。
根据细菌培养和药敏试验结果选择合适的抗生素,并注意药物的剂量和疗程。
常用的抗生素有氟喹诺酮类、头孢曲松、四环素等。
除了药物治疗,还可以采取一些其他方法来缓解症状。
例如,热水坐浴可以缓解下腹疼痛和尿痛,每天坚持10到15分钟。
此外,还可以进行前列腺按摩,通过按摩可以促进前列腺分泌物的排出,缓解症状。
但是需要注意的是,按摩过程中要避免过度刺激,以免造成不良反应。
在治疗前列腺炎的过程中,还需要注意饮食的调节。
一方面,需要注意避免食用辛辣刺激性食物,以免加重炎症。
另一方面,可以增加蔬果的摄入,有助于增强免疫力。
此外,还需要避免过度劳累和久坐不动,以免加重症状。
总之,前列腺炎是一种常见的男性疾病,临床上常见症状包括下腹疼痛、尿频、尿急、尿痛等。
治疗前列腺炎需要根据具体情况进行抗生素治疗,同时可以进行热水坐浴和前列腺按摩等物理疗法,辅以饮食调节和生活习惯的改变。
及时就医并积极治疗可以有效缓解症状,防止并发症的发生。


精浊(慢性前列腺炎)诊疗方案一、诊断:(一)疾病诊断:1.中医诊断标准:参照中华人民共和国中医药行业标准《中医病证诊断疗效标准》(ZY/T001.1-94),诊断如下:1)小腹、会阴、睾丸部有胀痛不适感,轻度尿频,排尿或大便时尿道口可有白色分泌物溢出。
2)可伴有神疲乏力,头晕,腰酸痛,性欲减退,遗精,早泄,阳痿,不育等症。
3)以男性中青年多见,常呈慢性经过,多反复发作。
4)直肠指检,精室肿大有压痛,慢性者亦可缩小。
5)前列腺液镜检,每高倍镜视野白细胞10个以上或成堆,卵磷脂小体显著减少或消失。
2.西医诊断标准:参考《实用泌尿外科学》(人民卫生出版社,2009年)、《中国中西医结合男科学》(中国医药科技出版社,2005年),诊断如下:1)病史采集多为中青年男性,有尿频、尿急、尿痛、尿不尽、阴囊潮湿、会阴及小腹胀痛、腰酸、遗精、阳痿、早泄等症状。
2)体格检查直肠指检可了解前列腺大小、质地、有无结节、有无压痛及其范围与程度,盆底肌肉的紧张度、盆壁有无压痛,按摩前列腺获得前列腺液。
3)实验室检查①前列腺按摩液(EPS)常规检查:为临床上最常用的方法,当白细胞>10个/HP,卵磷脂小体数量减少,有诊断意义。
②尿常规分析及尿沉渣检查:尿常规分析及尿沉渣检查是排除尿路感染、诊断前列腺炎的辅助方法。
慢性前列腺炎推荐“两杯法”或“四杯法”病原体定位试验。
③细菌学检查:包括血培养、分泌物培养及药敏试验。
④其他病原体检查:包括衣原体和支原体检查及免疫反应等。
4)器械检查①B超:B超检查可以发现前列腺回声不均,前列腺结石或钙化等表现,但目前仍然缺乏B超诊断前列腺炎的特异性表现。
②尿动力学:尿流率检查可以大致了解患者排尿状况,有助于前列腺炎与排尿障碍相关疾病进行鉴别;尿动力学检查可以发现膀胱尿道功能障碍。
(二)证候诊断:参照中华人民共和国中医药行业标准《中医病证诊断疗效标准》(ZY/T001.1-94),诊断如下:1.湿热蕴结证:尿频,尿急,尿痛,有灼热感,排尿或大便时尿道有白浊溢出,会阴、腰骶、睾丸、少腹坠胀疼痛。

2024慢性前列腺炎诊疗指南与疗法
慢性前列腺炎(Chronic Prostatitis,CP)是一种男性特有性的慢性肿瘤,在临床上主要表现为性功能障碍、尿频及尿急等,常伴有骨盆疼痛、尿流症状及膀胱痉挛等。
长期以来,慢性前列腺炎被认为是一种不可预测和难以治愈的疾病,目前在临床上治疗慢性前列腺炎仍存在很大的困难。
一、慢性前列腺炎诊断标准
国际领先的慢性前列腺炎更新诊断标准(NIH-CPSI)自1995年开始使用,包括三个基本认定条件:
1.经历过任意期限的前列腺症状;
2.病情经过多方面检查证实;
3.未发现其他病因,排除了其他疾病。
二、慢性前列腺炎治疗规范
1.症状治疗
根据慢性前列腺炎的病因及症状和实验室检查结果,给予适当治疗,具体主要包括:
(1)服用抗生素治疗:通常抗生素治疗主要包括抗原球菌素类、氨基糖苷类、头孢菌素类、碳青霉烯类、β-内酰胺类、其他抗生素等等。
(2)应用药物:针对不同症状可以使用复方利尿剂、抗癌药、血管扩张剂等。
(3)物理治疗:物理治疗一般有超声波热治疗、电刺激、腹腔镜手术等。
2.药物治疗
药物治疗中,抗生素广泛用于诊断性治疗。
2013欧洲泌尿外科学会《男性下尿路症状治疗指南》之解读许华;姜昊文;丁强【摘要】欧洲2013版《男性下尿路症状治疗指南》拓宽了良性前列腺增生及男性下尿路症状诊疗的传统认识。
在诊治下尿路症状时需要将整个尿路作为一个功能单元。
关于下尿路症状评估和药物治疗的指南解读,有助于泌尿外科的临床诊治。
%The 2013 version of European Association of Urology guidelines broaden the traditional diagnosis and treatment of benign prostatic hyperplasia and male lower urinary tract symptoms (LUTS). When the patients with LUTS are diagnosed and treated, the whole urinary tract needs to be considered as a functional unit. It is valuble for urological surgeons to introduce the interpretation of the guidelines for evaluation and medication of LUTS.【期刊名称】《上海医药》【年(卷),期】2014(000)006【总页数】4页(P7-10)【关键词】前列腺增生;男性下尿路症状;指南解读【作者】许华;姜昊文;丁强【作者单位】复旦大学附属华山医院泌尿科上海 200041;复旦大学附属华山医院泌尿科上海 200041;复旦大学附属华山医院泌尿科上海 200041【正文语种】中文【中图分类】R737.142013版欧洲泌尿外科学会的《男性下尿路症状治疗指南》拓宽了对于良性前列腺增生(benign prostatic hyperplasia,BPH)及男性下尿路症状(lower urinary tract symptoms,LUTS)治疗的传统认识。
EAU尿路感染主要内容尿路感染(UTI)不仅对患者的健康造成了严重影响,也给社会带来了极大的负担。
同时UTI 也是医疗相关感染中最常见的类型。
大肠杆菌是非复杂性UTI 中最常见的病原体,此外其他的肠杆菌、肠球菌以及绿脓杆菌感染也会发生。
然而随着抗生素的使用,微生物耐药也在迅速增加,特别是对广谱抗生素抵抗的增加。
因此针对UTIs,特别是非复杂性和无症状细菌尿的患者,必须限制抗生素的使用尤其是氟喹诺酮类及头孢菌素类药物。
近日,来自欧洲泌尿外科学会(EAU)的Grabe 教授等编写了尿路感染相关指南,对尿路感染的诊断、治疗以及预防等方面做了详细参阐述。
分类和定义出于临床实际的考虑,同时根据症状发生部位和潜在的危险因素,UTI 和男性生殖道感染可分为表1 中的几类。
表1:UTI 和男性生殖道感染分类1. 无症状性细菌尿(ABU)ABU 是指病人清洁中段尿细菌定量培养连续2 次大于105/ml,且2 次菌种相同而无任何尿路感染的症状。
ABU 不应该看作是感染,更多的可认为它是一种共生定殖状态,在一些临床情况下也可作为一种危险因素。
因此ABU 可无需治疗和筛查,一些证据表明ABU 在复发性UTI 中甚至可以起保护作用。
2. 脓尿脓尿是指新鲜离心尿液每高倍镜视野或每mm3 未离心尿中白细胞超过10 个。
作为常规检查,也可以用试纸法检测是否存在脓尿,包括白细胞酯酶活性检测以及血红蛋白和亚硝酸盐评估。
3. 前列腺炎/ 慢性盆腔疼痛综合征的分类推荐使用NIDDK/NIH 的分类方法(表2),该分类只包含了急性和慢性细菌性前列腺炎。
表2:NIDDK/NIH 前列腺炎分类4. 附睾炎,睾丸炎大部分附睾炎,伴或不伴睾丸炎是由常见的尿路病原体造成的。
膀胱出口梗阻和泌尿生殖畸形是其危险因素。
对于年轻男性人群,常考虑衣原体感染。
诊断1. 一般性UTI常规诊断包括病史、症状评估、体格检查以及尿试纸分析,包括白细胞、红细胞及亚硝酸反应。
《欧洲泌尿外科学会慢性前列腺炎诊治指南(2009年版)》简...
全网发布:2012-07-15 22:23 发表者:郭军2443人已访问
郭军王福
(本文发表于中国性学会性医学专业委员会第一次全国男科学学术会议93-95页。
)
欧洲泌尿外科学会(EAU)在2009年更新了《慢性盆腔疼痛的诊治指南》,在该指南中涉及了慢性前列腺炎/慢性盆腔疼痛综合征(chronic prostatitis associated with chronic pelvic pain syndrome, CP/CPPS)、膀胱疼痛综合症/间质性膀胱炎、阴囊疼痛、尿道疼痛综合症、妇科盆腔疼痛等方面的内容。
其中该指南对CP/CPPS的诊治做了详细的循证医学方面的论述,本文就泌尿外科最常见的CP/CPPS进行解读,以期对读者有所裨益。
一、定义
慢性前列腺炎是泌尿外科的常见病和多发病,然而对其病因、发病机制及临床特征等难有足够的认识,以至于慢性前列腺炎的诊断标准不统一和治疗疗程过长。
在临床中,大约5~10%的前列腺炎是细菌性的;在剩下的90%的前列腺炎患者,实验室检查并没有找到细菌性的根据,这部分被称为慢性无菌性前列腺炎或者是前列腺痛。
由于各种症状并非必然跟前列腺腺体相关,CP/CPPS这个名称产生了。
这是目前NIH对于非细菌性前列腺症状(III型前列腺炎)的称谓,见表1。
CP/CPPS的表现是盆腔区域疼痛不适至少3月以上,相关体液(精液、前列腺液、尿样)细菌培养阴性,白细胞无明显升高。
在鉴别IIIA和IIIB亚型方面还没有临床相关诊治结果,III型被认为是一个整体,通称为CP/CPPS。
表1 前列腺炎分类
二、发病机制
CP/CPPS的病理和发病机制仍然未知。
急性和慢性是不同的。
CPPS患者没有明显的炎症状况,他们没有尿道炎,尿生殖肿瘤,尿道狭窄,膀胱神经疾病或者明显的肾脏输尿管疾病。
CP/CPPS发病机制有一些假说,但证据不够充分。
主要有以下几个方面:
1 疼痛及伴随的刺激症状和梗阻性排空症状可能引起LUTS。
问题常常出在膀胱颈、括约肌功能紊乱,或者尿道狭窄、膀胱排空障碍等,导致排尿高压。
2 解剖学上结构异常导致尿流在前列腺尿道返流。
3微生物原因,如下尿道存在无明显伤害性的共生微生物,这需要更加细微的分离手法。
4 免疫学反应,存在不能确定的抗原和自免疫反应;尿液返流前列腺管内和腺泡内可能刺激无菌性炎症反应。
5神经肌肉上的病因,主要症状说明了会阴部和盆底部反射性交感神经营养障碍。
accounts for
6 基于在症状、膀胱镜检和尿动力学研究上,CP/CPPS存在类似于间质性膀胱炎病机。
在诊断为CP/CPPS 的患者,间质性膀胱炎病机可以解释其症状。
三、诊断
CP/CPPS是一个症状性的诊断,包括需要有3个月以上的泌尿生殖系统疼痛史,以及无下尿路的病因。
对于疾病严重性,进程以及治疗反应只能够通过有效的症状积分表来确定。
该病的生活质量可能和急性心梗,不稳定性心绞痛,克隆氏病(Crohn’s disease)一样糟。
可靠而有效的症状和生活质量评价指数是NIH 前列腺炎症状指数(the NIH Prostatitis Symptom Index ,NIH-CPSI),以及国际前列腺症状积分(International Prostate Symptom Score ,I-PSS),这些主观评价结果被推荐为基础评估以及泌尿系疾病的治疗结果监控。
CP/CPPS尿动力学常常表现出来的是尿流率减低,膀胱颈和前列腺管口松弛,以及静息时异常尿道闭合高压。
外尿道括约肌在排尿的时候是正常的。
实验室诊断金标准是经典的四杯法细菌定位。
除了无菌按摩前的尿液(VB2),CP/CPPS显示出前列腺液中细菌单位菌群计数少于10000,并且精液中白细胞和细菌数不显著。
但是这个实验对于临床而言太复杂,通过简单的两杯法或者按摩前后检查(pre-post-massage test ,PPMT),诊断有效性可以被提高,成本也不高。
根据一份大样本的实验。
PPMT可以成功检出超过96%的患者。
四、治疗
由于CP/CPPS的原因不明,很多的治疗还是建立在既往经验的基础上。
大部分的患者需要使用针对主症和并发症的治疗。
1.α1受体阻滞剂近年来越来越多的随机对照试验(RCTs)的证据,已经显示出了α1受体阻滞剂,如特拉唑嗪、多沙唑嗪及坦索罗辛等可以减少尿路症状以及疼痛。
此种药物的作用是阻断膀胱颈和前列腺的α1受体,对于中枢神经系统的α1A/1D受体有直接作用,可以增加尿流的状况,在近50-60%的症状能够看到的缓解。
但相比较于某些个体的研究,Meta分析显示出在疼痛方面疗效不显著。
在评估α1受体阻滞剂作用时,至少需要治疗3 到6个月,短期的没有特别好的效果。
2.抗生素治疗经验性的抗生素治疗,在临床中已经得到了广泛的使用,因为有一些病人通过抗微生物治疗得到了不错的改善。
对抗生素治疗有效果的患者应该维持4~6周或者更长时间的治疗。
可是,细菌培养、白细胞及前列腺特异性抗体并没有在CP/CPPS患者身上表现出来;和健康人比较,前列腺活检的培养结
果也没有特别的不同。
在众多抗生素中,喹诺酮包括环丙沙星,氧氟沙星等,有更多不错的研究结果。
但是总体上,抗生素治疗的证据还很不足。
如果喹诺酮治疗超过4到6个月效果仍然不满意,应该考虑更改治疗方案。
3.非甾体抗炎药非甾体抗炎药在某些患者身上有不错效果。
使用细胞因子抑制剂的免疫调节或其他方式可能会很有帮助,但在实际投入使用前还需要适当的研究。
4 皮质类固醇指南中并不推荐使用。
5.鸦片类药物虽然在非癌性疼痛上鸦片肽类药长期效果的数据有限,但它可以对于难治性的CP/CPPS患者提供的一定止痛效果。
其治疗有一定风险,如生活质量下降,成瘾,耐受或者鸦片诱发的痛觉过敏等。
医师使用鸦片类药物时,应该结合疼痛科及其他相关的治疗方法。
6.5α还原酶抑制剂一些小规模的5α还原酶抑制剂的研究发现,非那雄胺可以促进尿排空和改善疼痛。
一项随机但缺少安慰剂对照实验中,非那雄胺在超过一年的期间内能够取得较好的症状缓解效果。
而在另一项6个月的安慰剂对照试验显示了非那雄胺的较好效果,但没有统计显著性,这可能与药力有限有关。
7.别嘌呤醇对于别嘌呤醇研究有一个RCT,该实验建立在这样的一个假说上:前列腺分泌物中含高浓度嘌呤和嘧啶的代谢物,尿液返流到前列腺管内导致炎症。
但是对于循证医学的研究者而言,阳性结果还不足以支持推荐此观点。
此外,近期一项将别嘌呤醇作为氧氟沙星辅助物的随机安慰剂对照试验还没有显示很多的优势。
8.植物药疗法植物药疗法的对CP/CPPS的疗效是肯定的。
尽管有效的症状积分表还未曾被使用,在一项RCT显示,舍尼通可有效的改善其症状。
对于较不复杂的疾病,在一个为期6个月的前瞻性研究中可以观察到36%的治愈率。
对比而言,最常用于前列腺增生的前列通,在一年内不能够很好的改善症状。
9.肌松剂肌松剂(地西泮, 巴氯芬)被认为在括约肌功能紊乱,盆底/会阴肌肉痉挛中能起作用。
但现在只有少数前瞻性的临床试验可以支持这些结论。
一项RCT中,使用肌松剂(tiocolchicoside),抗炎药(布洛芬),α1受体阻滞剂(多沙唑嗪)的三联组合对首次接受治疗的病患是有效的,但并不比单独使用α1受体阻滞剂更有效。
10.支持疗法支持疗法比如生物反射,放松练习,生活方式的改变(饮食,简短的骑自行车),针灸,推拿,整脊,或者气功都被认为是可以缓解相关症状的。
某些病人报告通过经直肠或经尿道的热疗效果不错。
11.外科治疗外科治疗包括经尿道膀胱颈切除术,经尿道前列腺根除术,特别是根治性前列腺切除术,是有着局限性的,并且要求明确的手术指征。
另外,经尿道电针消融术(TUNA)的治疗效果只能和安慰剂治疗可比性。
综上,CP/CPPS的治疗如表2。
表 2 CP/CPPS的治疗。