肝脏炎性假瘤2例
- 格式:doc
- 大小:17.50 KB
- 文档页数:6
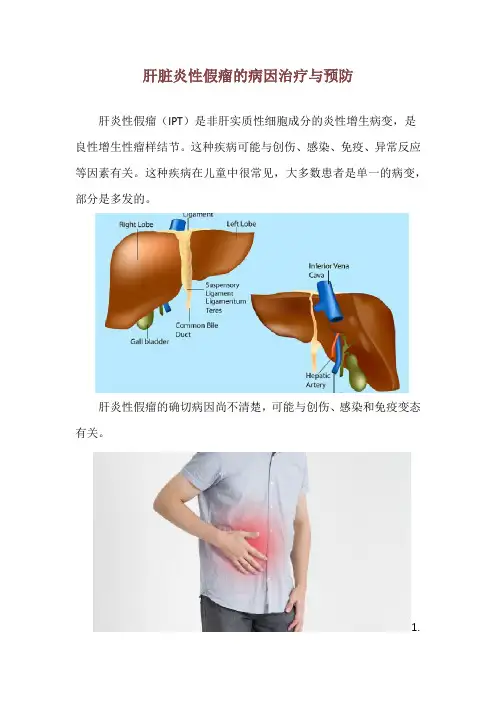
肝脏炎性假瘤的病因治疗与预防肝炎性假瘤(IPT)是非肝实质性细胞成分的炎性增生病变,是良性增生性瘤样结节。
这种疾病可能与创伤、感染、免疫、异常反应等因素有关。
这种疾病在儿童中很常见,大多数患者是单一的病变,部分是多发的。
肝炎性假瘤的确切病因尚不清楚,可能与创伤、感染和免疫变态有关。
1.感染理论临床上IPT发烧、白细胞升高、血沉加快、血浆C炎症反应的表现,如反应蛋白增加。
有报道称复发性胆管炎伴有IPT,胆管上行性感染引起的化脓性炎症过程与上述表现有关。
Horiuchi收集20例肝脏文献IPT其中,有7例伴有闭塞性静脉炎,即多组织细胞形成的肉芽肿性静脉炎,导致管壁增厚,管腔狭窄,认为微生物可来自食物或炎症病变,通过血流到门静脉,然后逐渐发展为上述闭塞性静脉炎和肉芽肿炎症。
此外,许多学者认为,肉芽肿肝脓肿的坏死组织周围有组织细胞、巨细胞和胶原纤维化,类似于炎症性假肿瘤,应属于炎症性假肿瘤的范围。
2.免疫反应理论IPT组织学中出现了大量的浆细胞,考虑到可能是内源性或外源性因素引起的免疫病理反应。
许多学者认为上述闭塞性静脉炎的变化Riedel甲状腺炎、特发性腹膜后纤维化和纵隔纤维化的血管变化性质相同,是一种自身免疫性疾病。
我国也有多种闭塞性静脉炎,可能与免疫或感染有关,或两者兼有。
据文献报道,肝炎假肿瘤在儿童中很常见,患者多为单发病变,部分为多发病变。
大多数患者主要有上腹痛、间歇性发热和消瘦,有些患者有疲劳、不适、恶心、呕吐等症状,约10%患者有黄疸,部分患者体检时可触及质韧光滑的肿瘤,一般无肝掌、蜘蛛痣等肝硬化体征。
这种疾病在发病年龄和性别上没有一定的规律,也没有明确的临床症状。
大多数是意外发现的超声波。
炎性假肿瘤的最终诊断仍需要病理诊断。
术前诊断可通过超声波指导下的细针穿刺活检进行明确诊断。
肝炎性假瘤临床症状不明确,多为B意外发现超声检查。
炎性假肿瘤的最终诊断仍需病理诊断,术前细针穿刺活检可通过超声引导明确诊断。

肝脏炎性假瘤的声像图表现赵国栋,安力春,刘荣,许大彬【摘要】目的探讨肝脏炎性假瘤(imflammatory pesudotumor of the liver,IPL)的声像学表现特点。
方式回忆分析23例经手术或穿刺活检病理证明的肝脏炎性假瘤的声像学资料。
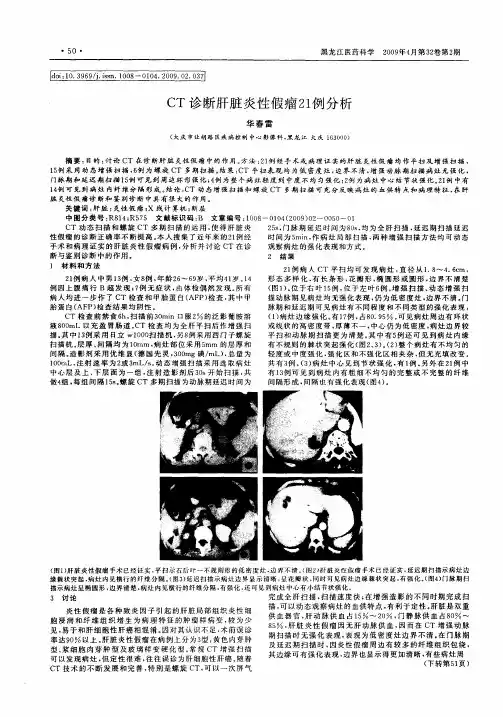
结果 B超多表现为不规那么低回声,边界尚清,内部多无血流信号,少数内部可见低速、低阻的动脉血流频谱,部份多发病灶可见彼此融合征象。
结论 IPL声像图上有必然的特点,但定性诊断较难,结合临床资料和其他影像学检查应能提高诊断率,确诊尚需依托病理。
【关键词】肝脏;炎性假瘤;超声诊断炎性假瘤是一种少见的瘤样占位性病变,可发生在全身多处器官,1953年Pack等首例报导肝脏炎性假瘤(inflammatory pesudotumor of the liver,IPL),由于IPL的发生机制不明,临床和影像上缺乏明显特异性,术前定性诊断困难。
本文回忆分析我院自1994年5月—2006年8月经病理证明的23例IPL病例声像学资料,旨在通过描述、分析和总结病变声像图特点,提高对IPL的熟悉。
1 资料与方式1 1 一样资料本组23例中,女9例,男14例,平均年龄52岁(10~70岁);右上腹不适10例(43.5%),发烧9例(39.1%),消化道病症8例(34.8%),右上腹不适8例(34.8%),白细胞和(或)中性粒细胞升高7例(30.4%),丙氨酸转氨酶(ALT)和(或)天冬氨酸转氨酶(AST)升高9例(39.1%),直接胆红素(TB)和(或)间接胆红素(DB)升高5例(21.7%),甲胎蛋白(AFP)均无异样升高,CA199升高2例(8.7%)。
1 2 仪器和方式(1)仪器:采纳SEQUOIA51二、HDl5000、IU2二、LOGIC9型彩色多普勒超声诊断仪,探头频率为2.5~7.5 MHz,聚焦调至病灶的深部位置。
(2)检查方式:患者前后取仰卧位、左侧卧位,对肝脏进行不同断面扫查,当显示病灶后,认真观看并详细记录病灶的位置、形态、大小、数量,病灶回声特点及彩色多普勒血流情形,当彩色多普勒和能量多普勒显示肿块内部血流信号时,调解彩色增益条件,使清楚显示血流。


【疾病名肝脏炎性假瘤称】inflammatory pseudotumor of liver【英文名称】【缩IPT写】肝胆外科/肝脏、胆道良性肿瘤【类别】【 ICD 号】D13.4【概述】肝脏炎性假瘤(inflammatory pseudotumor of liver,IPT)是一种以肝脏局部非肝实质性细胞成分炎性增生形成瘤样结节为主要病理特征的良性增生性病变。
本病的病因及发生机制不明,且罕见,Pack于1953年首例报告以来,至1996年Schmid等复习文献,全球共有53例报道,但自20世纪80年代以来本病报道逐渐增多,国内于1991年由冯玉泉等首次报道,目前报道有近50例。
上海东方肝胆外科医院自1993年至1997年9月,共手术切除肝脏炎性假瘤25例。
就目前的影像诊断水平,IPT仍难与肝脏恶性肿瘤相鉴别,对该肿瘤几乎均行手术切除,因此,研究、提高IPT的诊断水平十分必要。
【流行病学】IPT多发生于肺部,肝脏IPT少见。
但20世纪80年代以来,随着影像技术的发展,肝脏IPT报道增多。
Anfhony认为除肺以外,肝脏是全身第2个IPT的好发部位。
IPT 可发生于任何年龄,10个月至85岁不等,平均37岁。
男性多于女性,男女之比约为2.9~8.0:1;约80%为单发。
发生部位为肝右叶多见,其次为左叶,同时累及两叶者较少;约10%位于肝门部。
【病因】至今肝脏炎性假瘤确切的病因仍不清楚,可能与创伤、感染及免疫变态反应等因素有一定关系。
1.感染学说临床上IPT可有发热、白细胞升高、血沉加快、血浆C反应蛋白增加等炎性反应的表现。
有报道复发性胆管炎伴有IPT,可推测胆管上行性感染所致的化脓性炎症过程与上述表现有关。
Horiuchi收集文献20例肝脏IPT中,有7例伴发闭塞性静脉炎,即炎性假瘤的门静脉属支发生由多量组织细胞形成的肉芽肿性静脉炎,致管壁增厚,管腔狭窄,从而认为微生物可源自食物或炎性病灶,经血流到达门静脉,其后在肝实质内逐渐发展成上述闭塞性静脉炎及肉芽肿性炎症。



肝脏炎性假瘤的声像图分析与诊断[摘要]目的对19例经病理诊断的肝脏炎性假瘤(IPL)的二维超声及彩色多普勒血流显像(CDFI)声像图表现进行分析,探讨CDFI对IPL的诊断价值。
方法采用PHILIPS(Envisor C)、ACUSON(Aspen C)、ALOKA(SSD-620)型超声仪检查、穿刺活检。
结果IPL的声像图表现为实质性低回声病灶,后方无增强或衰减表现,CDFI为缺血或少血供型。
2例在B超引导下经皮肝穿刺活检确诊为IPL。
结论对IPL的诊断应加强认识,尤其对症状少、无肝病史、甲胎蛋白(AFP)阴性的肝内不均质肿块,要高度怀疑IPL。
B超及彩色多谱勒联合检查有利于IPL的鉴别诊断,超声引导下细针穿刺可提高确诊率。
[关键词]肝脏炎性假瘤;超声诊断;穿刺活检肝脏炎性假瘤(inflmmatory pseudotumor of the liv-er,IPL)临床少见,它是由各种致炎因子引起的以肝脏局部组织炎性细胞浸润和纤维组织增生为病理特征的肝内良性肿瘤样病变。
我院至今经病理证实19例IPL。
本研究旨在分析IPL 的彩色多普勒血流显像(CDFI)声像图特征及CDFI对本病的诊断价值。
1 资料与方法1.1一般资料患者19例,其中男12例,女7例,年龄32~60岁,平均44岁。
其中17例无明显临床症状,由体检或常规B超检查时发现;2例因发热伴右上腹痛、B 超探及肝内低回声团块就诊。
实验室检查:所有病例肝功能均正常,甲胎蛋白(AFP)阴性,肝癌三项阴性,乙肝三项阴性;2例血白细胞升高,1例18.5×109L-1,1例13.5×109L-1。
B超诊断肝癌9例,肝内占位7例,肝癌不排除3例。
手术17例,超声引导下穿刺活检2例。
病理检查:见肿块为大片变性坏死,周围见大量慢性炎性细胞浸润,而肝脏本身无硬化表现。
病理诊断:IPL。
1.2方法所用仪器为PHILIPS(Envisor c)、ACUSON(Asp-en c)、ALOKA(SSD-620)型超声诊断仪,探头频率3.5~5.0MHz。



肝脏炎性假瘤2例作者:谢军培,桑巧芳,戴益琛,陈章兴,傅育卡,曾伟,连清娜,朱小三【关键词】肝脏炎性假瘤;诊断;治疗炎性假瘤是以纤维结缔组织增生伴大量慢性炎性细胞浸润的局灶性病变,临床上或影像学上具有类似肿瘤表现的良性、炎性增生性疾病,可发生于肺、肾、卵巢、胃、胰腺等处,很少发生于肝脏,极易误诊。
肝脏炎性假瘤(IPL)是一种极少见的肝脏良性病变,因缺乏临床和影像学特征,常不易与恶性肿瘤及肝脓肿等鉴别,绝大多数在手术后才得以确诊。
我院收治2例经病理确诊的IPL,现报告如下。
1 病例病例1:女,36岁。
右上腹持续性隐痛2月余伴体重下降5 kg 入院,曾多次在外院行B超检查均提示:右肝内实质性占位,考虑系肝脏肿瘤。
既往无肝炎、结核病史,无血吸虫接触史。
查体:体温37.8 ℃,皮肤巩膜无黄染,浅表淋巴结未及肿大,未见肝掌及蜘蛛痣。
心肺听诊阴性。
腹软,肝脏于右锁骨中线肋下约8 cm 可触及,表面欠光滑,质硬,压痛不明显,脾肋下未及,移动性浊音阴性。
血常规提示:WBC 6.5×109/L,N 0.5,L 0.5,Hb 97 g/L。
ESR 25 mm/h,ALT 38 IU/L,AST30 IU/L,r GT80 IU/L,ALP 153 IU/L,凝血指标正常,大便常规、尿常规正常,大便潜血阴性。
AFP 2IU/L。
肝脏CT检查提示:肝脏外形明显不规则,右叶有直径约8 cm 大小类圆形低密度影,界线较清,增强后扫描示:动脉期病灶内呈不均匀强化,病灶周围肝叶实质异常灌注,可见大片强化影;静脉期病灶与周围实质呈低密度改变,静脉期内侧、腹腔、腹膜后多个淋巴结肿大,考虑:肝癌,腹腔淋巴结转移。
在彩超引导下2次行肝活检病理示:肝细胞弥漫性肿胀,气球样变,汇管区炎症细胞浸润,纤维组织增生,未见癌细胞,诊断肝脏右叶炎性假瘤。
给予头孢曲松钠、替硝唑等抗感染治疗后体温恢复正常,腹痛缓解,肝脏包块缩小,出院后门诊随访3年未复发。
肝脏炎性假瘤误诊为原发性肝癌的情况(2例)
郭秀艳
【期刊名称】《医疗装备》
【年(卷),期】2016(029)017
【摘要】目的分析肝脏炎性假瘤误诊为原发性肝癌的相关情况.方法选择2例肝脏炎性假瘤误诊为原发性肝癌的患者作为研究对象,分析肝脏炎性假瘤的临床特点,总结该疾病的发病原因,并分析相关的发病情况,判断有效的诊断方法和治疗方法.结果经过有效的干预治疗后,2例全部痊愈,分别随访5年和3年,均生活正常.治疗后生命质量高于治疗前,差异有统计学意义(P<0.05).结论临床上肝脏炎性假瘤患者常常容易被误诊为原发性肝癌患者,认真的了解患者的发病原因,分析患者的相关发病情况,总结患者的临床特点,对患者进行有效的诊治,可以确保患者的康复,提高患者的生命质量.
【总页数】2页(P62-63)
【作者】郭秀艳
【作者单位】吉林省农安县人民医院吉林农安130200
【正文语种】中文
【中图分类】R73
【相关文献】
1.螺旋CT对原发性肝癌与肝脏炎性假瘤的诊断效果 [J], 张永辉
2.肝脏炎性假瘤误诊为原发性肝癌2例分析 [J], 任闽山
3.螺旋CT对肝脏炎性假瘤与原发性肝癌的诊断价值 [J], 李品朝;覃立文
4.螺旋CT对肝脏炎性假瘤与原发性肝癌的诊断价值 [J], 李品朝;覃立文;
5.螺旋CT对肝脏炎性假瘤、原发性肝癌的诊断价值 [J], 陈磊杰;杨春凤;张丽因版权原因,仅展示原文概要,查看原文内容请购买。
肝脏炎性假瘤影像学表现肝脏炎性假瘤影像学表现一、定义肝脏炎性假瘤是一种少见的肝脏良性肿瘤样病变,其病因尚不完全清楚。
炎性假瘤主要由肝细胞增生和炎性细胞浸润所组成,临床上常常被误诊为肝癌或其他恶性肿瘤。
二、病因目前尚无明确的病因与肝脏炎性假瘤的发生有关。
一些学者认为感染、免疫异常、药物或化学物质暴露可能与其形成有关。
然而,具体的发病机制还需要进一步研究。
三、临床表现肝脏炎性假瘤的临床表现比较多样化,且缺乏特异性。
部分患者可无任何症状,仅通过体检或影像学检查发现肝脏病变。
而另一些患者则可能出现上腹痛、发热、乏力、食欲不振等症状。
四、影像学表现⒈ B超超声检查肝脏炎性假瘤在B超超声图像上呈现为一个或多个圆形或类圆形的低回声结节,边界清晰,常见于肝帽下。
病灶内部可见部分强回声,可能由于肝细胞增生的结果。
⒉ CT扫描CT扫描是肝脏炎性假瘤常用的影像学检查方法。
炎性假瘤多呈现为低密度或不均匀低密度的结节,边缘清楚。
增强扫描时,病灶可呈现不同程度的强化,常为动脉期强化明显,静脉期稍减弱。
⒊ MRI检查MRI检查对于肝脏炎性假瘤的定性和定位也具有重要价值。
T1WI上病灶多呈等或稍低信号,T2WI上呈高信号。
增强扫描时,炎性假瘤呈现强化明显,且动态观察可以了解其血供特点。
五、治疗和预后对于无症状或轻度症状的患者,通常无需特殊治疗,定期随访观察即可。
对于症状明显或有临床疑似恶性肿瘤的患者,可行手术切除。
六、附件⒈肝脏炎性假瘤影像学表现示意图(见附件1)七、法律名词及注释⒈肝癌:肝细胞癌,是一种常见的恶性肿瘤,起源于肝细胞。
⒉恶性肿瘤:指能够侵袭周围组织及远处转移的肿瘤。
⒊低密度:指在影像学检查中,所显示的组织或病灶密度较较低的区域。
⒋强化:指在增强扫描时,病灶呈现的信号增强。
肝脏炎性假瘤是怎么回事?*导读:本文向您详细介绍肝脏炎性假瘤的病理病因,肝脏炎性假瘤主要是由什么原因引起的。
*一、肝脏炎性假瘤病因*一、发病原因至今肝脏炎性假瘤确切的病因仍不清楚,可能与创伤、感染及免疫变态反应等因素有一定关系。
1.感染学说临床上IPT可有发热、白细胞升高、血沉加快、血浆C反应蛋白增加等炎性反应的表现。
有报道复发性胆管炎伴有IPT,可推测胆管上行性感染所致的化脓性炎症过程与上述表现有关。
Horiuchi收集文献20例肝脏IPT中,有7例伴发闭塞性静脉炎,即炎性假瘤的门静脉属支发生由多量组织细胞形成的肉芽肿性静脉炎,致管壁增厚,管腔狭窄,从而认为微生物可源自食物或炎性病灶,经血流到达门静脉,其后在肝实质内逐渐发展成上述闭塞性静脉炎及肉芽肿性炎症。
此外,不少学者认为肉芽肿型肝脓肿的坏死组织周围有组织细胞、巨细胞及胶原纤维化,酷似炎性假瘤,应属炎性假瘤的范围。
2.免疫反应学说 IPT组织学上有大量浆细胞出现,从而考虑可能是一种内源性或外源性因素所致的免疫病理反应。
许多学者认为上述的闭塞性静脉炎变化与Riedel甲状腺炎、特发性腹膜后纤维化和纵隔纤维化等的血管改变的性质相同,是一种自身免疫性疾病。
国内的病例中,也均有多例闭塞性静脉炎发生,这些血管变化可能与免疫或感染有关,或两者兼有。
*二、发病机制IPT的基本病理特征是炎性增生肿块,主要由纤维基质和浆细胞为主的各种慢性炎性细胞浸润所构成的局灶性病变,多呈圆形或椭圆形,直径1~25cm,文献报道最大者为25cm*25cm*13cm。
近年因B超等影像技术普遍应用而易被发现,多为直径2~4cm 左右的小型病灶。
IPT多见于肝脏表面,可与腹壁、膈肌和周围组织有炎性粘连;少数可位于肝实质深部或第一、二肝门附近。
肝脏炎性假瘤具有完整包膜,界限清楚,坚硬、质韧,其切面光滑平整,呈灰白色或黄色。
镜下可见浆细胞、组织细胞、成纤维细胞及环状细胞等各种炎性细胞。
肝脏增强CT的诊断意义作者:沈春林来源:《健康必读·下旬刊》2012年第03期【中图分类号】R445【文献标识码】A【文章编号】1672-3873(2012)03-0260-01【摘要】目的:探讨肝脏增强CT对诊断肝脏疾病的临床意义。
方法:回顾性分析我院2011年1月至12月间手术前误诊为肝癌的17例肝脏良性占位性病变患者的螺旋CT扫描和增强扫描结果。
结果:17例误诊为肝癌的肝脏良性占位性病变患者中,4例(23.53%)为肝局限性结节增生,4例(23.53%)为肝脏炎性假瘤,9例(52.94%)为肝细胞腺瘤。
结论:CT增强扫描对确定肝脏良性占位性病变的病灶具有重要的临床意义,有助于对肝脏良性占位性病变与肝脏恶性肿瘤鉴别的鉴别诊断,值得临床推广。
【关键词】肝脏;增强CT;诊断肝脏良性占位性病变在临床上较易误诊为肝癌。
常见的肝脏良性占位性病变主要有肝脓肿、肝囊肿以及肝血管瘤[1]。
本文对我院2011年1月至12月手术前误诊为肝癌的17例肝脏良性占位性病变患者的螺旋CT扫描和增强扫描结果进行回顾性分析,以探讨肝脏增强CT对诊断肝脏疾病的临床意义,现将结果总结如下。
1资料与方法1.1一般资料我院2011年1月至12月手术前误诊为肝癌的肝脏良性占位性病变患者共17例,其中,男性9例,女性8例;年龄34~62岁,平均年龄为43.7岁。
患者住院临床表现为右上腹疼痛或不适,有压痛感,体表未扪及肝部肿块。
实验室检查结果为,患者肝功能均正常,3例乙肝表面抗原呈,1例甲胎蛋白阳性。
17例患者均进行超声检查与CT增强扫描。
1.2方法使用西门子螺旋CT扫描机,螺距为5~10mm,床进为5~10 mm。
采用非离子型造影剂碘海醇100 ml,注射速度为3~5 ml/s,注射开始后20~25 s进行扫描,静脉期为60 s。
2结果肝局限性结节增生:4例患者(占23.53%)中,男性2例,女性2例。
CT平扫结果显示等密度或稍高密度病灶,直径为2.0~4.0 cm,病灶边缘不清,无法分辨。
肝脏炎性假瘤2例
作者:谢军培,桑巧芳,戴益琛,陈章兴,傅育卡,曾伟,连清娜,朱小三
【关键词】肝脏炎性假瘤;诊断;治疗
炎性假瘤是以纤维结缔组织增生伴大量慢性炎性细胞浸润的局灶性病变,临床上或影像学上具有类似肿瘤表现的良性、炎性增生性疾病,可发生于肺、肾、卵巢、胃、胰腺等处,很少发生于肝脏,极易误诊。
肝脏炎性假瘤(IPL)是一种极少见的肝脏良性病变,因缺乏临床和影像学特征,常不易与恶性肿瘤及肝脓肿等鉴别,绝大多数在手术后才得以确诊。
我院收治2例经病理确诊的IPL,现报告如下。
1 病例
病例1:女,36岁。
右上腹持续性隐痛2月余伴体重下降5 kg 入院,曾多次在外院行B超检查均提示:右肝内实质性占位,考虑系肝脏肿瘤。
既往无肝炎、结核病史,无血吸虫接触史。
查体:体温37.8 ℃,皮肤巩膜无黄染,浅表淋巴结未及肿大,未见肝掌及蜘蛛痣。
心肺听诊阴性。
腹软,肝脏于右锁骨中线肋下约8 cm 可触及,表面欠光滑,质硬,压痛不明显,脾肋下未及,移动性浊音阴性。
血常规提示:WBC 6.5
×109/L,N 0.5,L 0.5,Hb 97 g/L。
ESR 25 mm/h,ALT 38 IU/L,AST30 IU/L,r GT80 IU/L,ALP 153 IU/L,凝血指标正常,大便常规、尿常规正常,大便潜血阴性。
AFP 2IU/L。
肝脏CT检查提示:肝脏外形明显不规则,右叶有直径约8 cm 大小类圆形低密度影,界线较清,增强后扫描示:动脉期病灶内呈不均匀强化,病灶周围肝叶实质异常灌注,可见大片强化影;静脉期病灶与周围实质呈低密度改变,静脉期内侧、腹腔、腹膜后多个淋巴结肿大,考虑:肝癌,腹腔淋巴结转移。
在彩超引导下2次行肝活检病理示:肝细胞弥漫性肿胀,气球样变,汇管区炎症细胞浸润,纤维组织增生,未见癌细胞,诊断肝脏右叶炎性假瘤。
给予头孢曲松钠、替硝唑等抗感染治疗后体温恢复正常,腹痛缓解,肝脏包块缩小,出院后门诊随访3年未复发。
病例2:女,57岁。
因咳嗽20余天,中上腹痛10余天入院,外院行肝胆CT示:左肝占位性病变,考虑肝脓肿可能性大,右肝钙化。
既往有肺结核病史,无肝炎病史,无血吸虫接触史。
查体:体温36.5 ℃,浅表淋巴结未及肿大,皮肤及巩膜无黄染,未见肝掌及蜘蛛痣,心肺听诊阴性,中上腹有明显压痛,全腹未扪及明显包块,肝脾肋下未及,肝区叩击痛(+)。
实验室检查:WBC 5.13×109/L,N 0.67,Hb 104 g/L,PLT 368×109/L,ESR 93 mm/h,ALT 61 IU/L,AST 24 IU/L,r GT 78 IU/L,AFP 1.48 IU/L,CEA 2.10 μg/L,CA199 37.49 U/ml。
尿常规、大便常规及凝血指标均正常,乙肝三对半(-),结核分枝杆菌抗体弱阳性。
肝脏MRI提示:肝无明显增大,表面平整,平
扫左外叶可见一个类圆形软组织肿块影,边缘浅分叶状,大小约3.2 cm
×4.1 cm,T1WI低信号,T2WI不均匀高信号,边界清楚,未见明显水肿带。
增强扫描提示:动脉期左外叶病灶内见多个大小不等的轻度环状强化影,囊化部分无强化呈低信号,静脉期强化逐渐明显,延迟40 min 后造影剂现囊内充填病灶信号普遍增高,边界尚清楚,门脉内未见低信号。
肺部CT提示:双上肺陈旧性肺结核,伴双上肺部胸膜粘连增厚。
行肝占位病普手术切除,术中见左肝外叶下段一大小约4 cm×3 cm 肿块,突出肝表面,与网膜有粘连,质较硬,结节状,高低不平,边界较清楚;余肝未触及肿物,胃肠脾胰盆腔未见明显异常。
术中切除组织送病理检查示:大量淋巴细胞、浆细胞浸润,纤维胶原增生,与肝脏界限较清;免疫组化结果提示:炎性假瘤。
2 讨论
IPL病人一般情况好或症状轻微,缺乏典型症状体征及特异性检查手段,多靠肝活检或手术后组织送病理检查及免疫组化确诊。
其确切病因不清主要有以下观点:(1)由外源性或内源性过敏原引起的变态反应,因在病灶内常有不同数量的嗜酸粒细胞浸润;(2)非细菌感染经胆道逆行或门静脉入肝,引起肝脏局灶性损害,因有些IPL 患者曾患过胆管炎,溃疡性结肠炎,在其基础上出现肝脏肿块;但大多数病例肝活检组织内未找到致病微生物,仅少数发现病原微生物的直接或间接证据;(3)Somerencan[1]提出此瘤可能与肝内静脉炎有关,认为IPL是一种自身免疫性疾病,由于炎症刺激肝组织而产生增生病变。
肖文斌等[2]提出IPL的诊断要点:(1)多为肝右叶单发肿块,短
期内肿块可缩小;(2)中老年男性多见;(3)常有发热、肝区痛和消瘦乏力等表现;(4)外周血白细胞可升高,血沉和C反应蛋白可增加;(5)既往无肝病史,无肝硬化的表现;(6)肿瘤指标AFP和CEA正常;(7)肿块B型超声为低回声,CT平扫为低密度,多无增强,延迟期呈现周边增强;(8)血管造影为少血管影。
IPL多发展缓慢,预后多良好,未见恶变报道。
本病应手术治疗,以防延误诊断,若术前获得定性诊断则可行非手术治疗。
【参考文献】
[1] SomerenA.Inflammatory pseudotum or of the liver with occlusive phlebitis:report of a case in a child and review of literature[J].J Gastroenterol,2000,35(4):304-309.
[2] 肖文斌,刘玉兰.肝脏炎性假瘤[J].中华普通外科杂志,2002,17(11):703-704.
. .。