扩张器并发症
- 格式:ppt
- 大小:1.43 MB
- 文档页数:22

皮肤扩张法外耳再造术后并发症的处理石尧;蒋海越;林琳【摘要】皮肤扩张技术结合自体肋软骨耳廓支架再造外耳是耳再造的主要手术术式之一.该手术虽然术式已逐渐成熟,但术后并发症仍时有发生.一旦不及时发现并处理,可能影响手术效果.皮肤扩张法外耳再造一期植入扩张器术后常见并发症主要是和扩张器相关,如发生血肿、扩张器外漏、切口裂开、感染等,分别可予清除血肿,取出扩张器,缝合切口,留置引流管进行冲洗等处理.二期肋软骨支架植入术后的常见并发症主要是和皮瓣与软骨支架相关,如血肿、植皮部分成活不良、软骨支架外漏、感染,分别可给予血肿清除,清创后皮瓣转移,清创后颞顶筋膜瓣合并皮片移植覆盖,留置引流进行抗生素盐水冲洗等处理.%Using the expander and autogenous rib cartilage for ear reconstruction has become a mainstream of the ear reconstruction surgery.Although surgical technic has gradually become mature,the postoperative complications still happen,which may cause poor results if it's not timely discovered and dealt with.In the first stage,the main complications are mainly related to the expander,such as hematoma, exposure of the expander,incision dehiscence,infection,necrosis of expanded skin flap,etc.The corresponding treatment methodsare:evacuation of the hematoma,removing the tissue expander,re-suturing of the wound,indwelling drainage and washing the cavity with antibiotics brines.The most common complications in stage two are often associated with skin flap and cartilage scaffold,such as hematoma,obstacle of flap blood supply,cartilage exposure of framework,infection, etc.The corresponding treatment methods are:clearing away thehematoma,cleaning the invalid tissue and using the local skin flap,using temporoparietal fascia flap and skin graft,indwelling drainage and washing the cavity with antibiotics brines.【期刊名称】《医学综述》【年(卷),期】2017(023)009【总页数】6页(P1805-1809,1814)【关键词】扩张器;皮肤扩张技术;外耳再造;并发症;外耳畸形【作者】石尧;蒋海越;林琳【作者单位】中国医学科学院北京协和医学院整形外科医院整形七科,北京100144;中国医学科学院北京协和医学院整形外科医院整形七科,北京100144;中国医学科学院北京协和医学院整形外科医院整形七科,北京100144【正文语种】中文【中图分类】R622先天性小耳畸形是胚胎时期第一、二鳃弓及其第一鳃沟的发育异常引起耳廓畸形,常伴外耳道、中耳异常引起的传导性听力损失,小耳畸形可分为单纯型小耳畸形和综合征型小耳畸形。

胸三角皮肤软组织扩张器置入术后感染的护理体会胸三角皮肤软组织扩张器修复面颈部瘢痕已成为整形外科经常使用的修复方法,随皮肤软组织扩张器的应用增加,其并发症的发生率也逐渐增加[1]。
扩张器I期并发症指扩张器置入皮下组织内至第二次手术取出前所发生的并发症,常见I期并发症有血肿、感染、外露[2]。
其中又以术后感染尤应引起重视。
本文统计了我科一年来皮肤软组织扩张器置入术后感染的患者对其术后处理及护理经验,现报道如下。
1 临床资料1.1 一般资料:我科2009年10月~2011年10月共行胸三角皮肤软组织扩张术202例,6例发生扩张器感染,所用扩张器容积为300~600ml。
修复面积最小约3cm×5cm,面积最大约28cm×8cm.治疗方法是将扩张器置入正常皮肤组织,通过向扩张囊内注水,增加容量,获得额外皮肤,利用扩张后的皮肤进行皮瓣转移修复面颈部瘢痕。
1.2 感染的临床观察:按以下标准将皮肤软组织扩张器置入术后感染的程度可分为轻、中、重三度:①轻度感染:扩张器局部色红、触之温度高,外置注射壶[3-4]出皮孔处有淡黄色液体流出;临床中常见的血清肿亦属此类;②中度感染:扩张器局部红、肿、热、轻微疼痛,挤压扩张器时导管出孔处有少量粘稠液体流出;③重度感染:扩张器局部红、肿、热、痛,引流物为金黄色、脓性,体温在39℃以上。
临床多为慢性感染,有逐渐加重的特点。
极个别病例表现为急性感染,高热等。
2 护理对策2.1心理护理:患者因扩张器术后感染入院精神压力特别大,往往存在焦虑、紧张、恐惧、高度敏感,害怕孤独等情绪反应[5]。
因此, 做好患者的心理护理至关重要。
患者入院后应尽快与其父母和患者进行交流, 减轻其恐惧感,让患者感觉到受到重视,耐心细致地听取他们的想法, 鼓励他们勇敢面对现实。
积极配合治疗工作,同时介绍做过同类感染手术的患者, 增强患者对手术治疗的信心和勇气。
鼓励患者听音乐、看电视,消除紧张、戒备心理。


皮肤软组织扩张术在临床中的应用扩张器在乳癌术后乳房再造中的应用北京协和医院整形外科曾昂一、乳房形态及应用解剖熟练掌握乳房及其周围解剖学结构是取得理想扩张及再造效果的基础。
根据乳房前突长度,可将乳房形态分为4型:(1)圆盘形。
乳房前突的长度小于基底周围半径。
(2)半球形。
乳房前突的长度等于乳房基底周围半径。
(3)圆锥形。
乳房前突的长度大于乳房基底周围半径。
(4)悬垂形。
乳房前突长度更大,呈下垂状态。
从美学观点看,半球形最漂亮。
乳房位于胸前浅筋膜内。
其位置上缘平第二肋或肋间,卜缘平第六肋或肋间,内侧缘达胸骨旁线,外侧缘至腋前线,其深面为胸大肌、前锯肌、腹外斜肌腱膜、胸肌筋膜以及腹直肌鞘上部的表面。
乳腺腺体大部分在胸大肌浅面,较大乳房外侧的腺体可超过胸大肌外缘前锯肌表面。
胸大肌为一厚扇形肌,其自锁骨内侧、胸骨及上6个肋骨、腹直肌前鞘,止于肱骨大结节棘,胸大肌的深面为胸小肌和前锯肌,有一层疏松组织相隔,这层组织易于分离,成为胸大肌下埋置乳房扩张器的理想部位。
二、扩张设备可供选用的扩张设备有两种。
一种为注射壶和扩张囊分离类型;一种为注射壶和扩张囊一体类型。
前者更为常用,而后者也逐渐开始普及。
后者的注射壶位于扩张囊的表面,通常在体表即可触及,壶底设计有钢制底盘防止损伤扩张囊。
壶-囊一体型扩张器不需再分离额外的隧道或腔穴,从而可减少手术的创伤,降低手术的并发症。
同时由于注射壶的位置固定,可避免出现注射壶扭转、打折等并发症。
同乳房假体一样,乳房扩张器也有毛面和光面、圆形和解剖形之分。
应用毛面解剖形扩张器的初衷是将乳房区域软组织按其所需扩张,尤其是乳房下极扩张得更加充分。
但长期的临床随访发现结果并不满意。
目前临床应用最为广泛的仍为光面圆形扩张器。
三、手术适应证及禁忌证患者是否能接受扩张器植入方法的乳房再造,取决于其乳房区皮肤软组织质量、肌肉的状况及自体软组织瓣的可能供区。
颜色正常、质地柔软的乳房区皮肤是接受扩张治疗的最好的适应证。



扩张皮瓣转移修复术后远期草绿色链球菌感染一例一般谈到扩张器术后感染多指一期埋置扩张器后组织扩张过程中发生的感染,这也是组织扩张术的主要并发症。
可为原发性的,也可继发于血肿、扩张壶外置或扩张器外露后,一般表现为扩张器区的疼痛、局部发红、皮温高、发热和白细胞计数升高。
但是近期笔者发现1例患者在二期扩张器取出皮瓣转移修复术后2月出现局部草绿色链球菌感染,反复静脉输注抗生素无明显好转,特报道如下。
1 病例资料某女,27岁,2009年6月因“先天性右下肢黑痣”就诊于我院,并于2009年6月在右下肢埋置2枚扩张器,分别为30ml和50ml。
经过6个月的注水,注水期间扩张顺利,扩张皮瓣血运好。
2010年1月行“右下肢黑痣部分切除,扩张器取出,扩张皮瓣转移修复术”,术后遗留部分黑痣。
2010年6月,再次在右下肢埋置2枚扩张器,均为30ml、30ml。
术后1个月其中一枚扩张器体积突然锐减,怀疑扩张器漏水,于2010年7月行扩张器置换术,术后经过4月余的注水,注水期间扩张顺利,扩张皮瓣血运好,未再发生漏水、感染等并发症。
于2010年11月行“右下肢黑痣部分切除,扩张器取出,扩张皮瓣转移修复术”,术中完整切除黑痣,手术顺利,术后恢复好,术后14天拆线。
术后佩戴弹力袜。
第二次扩张器取出,扩张皮瓣转移修复术后5月(2011年4月4日),患者出现轻微感冒症状,如流涕、头晕等,自服感冒类药物;2011年4月11日,自觉感冒症状加重,出现打喷嚏,发热等症状,体温39~40℃,自服退烧药控制体温;2011年4月12日,发现右下肢扩张皮瓣区域发红,患者至医院输液“头孢呋辛钠”;2011年4月13日,自觉右下肢扩张皮瓣区红肿、胀痛、局部发热,继续静脉输液;2011年4月14日,自觉上述症状加重,并触之有波动感,从外地赶往我院,于局部皮瓣区抽吸处草绿色清亮液体;2011年4月15日抽出黄红色液体送细胞培养加药物敏感试验,实验结果为“草绿色链球菌感染”,敏感药物有:去甲万古霉素、氯霉素、左氧氟沙星、氯林可霉素、头孢吡肟、头孢噻肟、头孢曲松;耐药药物有:红霉素、四环素、阿奇霉素。
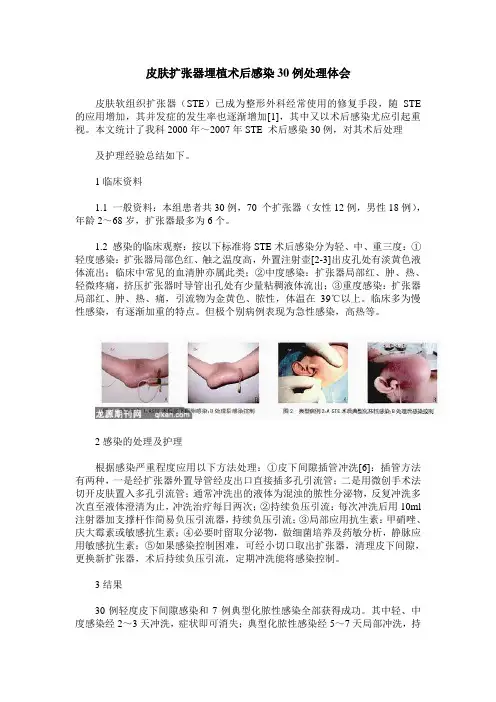
皮肤扩张器埋植术后感染30例处理体会皮肤软组织扩张器(STE)已成为整形外科经常使用的修复手段,随STE 的应用增加,其并发症的发生率也逐渐增加[1],其中又以术后感染尤应引起重视。
本文统计了我科2000年~2007年STE 术后感染30例,对其术后处理及护理经验总结如下。
1临床资料1.1 一般资料:本组患者共30例,70 个扩张器(女性12例,男性18例),年龄2~68岁,扩张器最多为6个。
1.2 感染的临床观察:按以下标准将STE术后感染分为轻、中、重三度:①轻度感染:扩张器局部色红、触之温度高,外置注射壶[2-3]出皮孔处有淡黄色液体流出;临床中常见的血清肿亦属此类;②中度感染:扩张器局部红、肿、热、轻微疼痛,挤压扩张器时导管出孔处有少量粘稠液体流出;③重度感染:扩张器局部红、肿、热、痛,引流物为金黄色、脓性,体温在39℃以上。
临床多为慢性感染,有逐渐加重的特点。
但极个别病例表现为急性感染,高热等。
2感染的处理及护理根据感染严重程度应用以下方法处理:①皮下间隙插管冲洗[6]:插管方法有两种,一是经扩张器外置导管经皮出口直接插多孔引流管;二是用微创手术法切开皮肤置入多孔引流管;通常冲洗出的液体为混浊的脓性分泌物,反复冲洗多次直至液体澄清为止,冲洗治疗每日两次;②持续负压引流:每次冲洗后用10ml 注射器加支撑杆作简易负压引流器,持续负压引流;③局部应用抗生素:甲硝唑、庆大霉素或敏感抗生素;④必要时留取分泌物,做细菌培养及药敏分析,静脉应用敏感抗生素;⑤如果感染控制困难,可经小切口取出扩张器,清理皮下间隙,更换新扩张器,术后持续负压引流,定期冲洗能将感染控制。
3结果30例轻度皮下间隙感染和7例典型化脓性感染全部获得成功。
其中轻、中度感染经2~3天冲洗,症状即可消失;典型化脓性感染经5~7天局部冲洗,持续负压引流及全身应用敏感抗生素,感染控制(见图1、2)。
4讨论STE术后感染常见原因为:术区有感染灶,术后引流管无菌管理不严格;切口裂开,扩张器外露[5],注水操作不当;注射壶外置(可减轻注水期疼痛),注水过程中,随着扩张器的不断扩张,注水导管向腔内移动滑行;扩张区皮肤抵抗力低[7]。



扩张器引起皮肤迟发型变态反应一例报告1 病例介绍患者,男,18岁,因烧伤后面部瘢痕收治入院。
既往否认食物药物过敏史。
排除手术禁忌证后,于2006年1月10日,行右颈部、额部、左面部扩张器置入术(扩张器型号:C REF:EN-C100,批号:2005-036)。
术后第二日拔除引流,应用抗生素预防感染4日,术后10日拆线,2周始注水扩张,均未见异常。
行组织扩张2月后无明显诱因出现扩张区域皮肤潮红、瘙痒、皮肤皲裂、症状,以右颈部扩张皮肤为著。
检查:扩张区域皮肤充血,表面散在红疹,皮温略升高,不伴有局部疼痛、异物感,头面部各组浅表淋巴结均未触及。
复查血常规:WBC5.5×10-9/L,中性粒细胞59.8%。
初步考虑为扩张器引起的变态反应,不排除感染可能。
患者收入院后给予头孢塞肟钠抗感染3天,扩张区域皮肤红肿加重,表面皮肤皲裂,出现清亮渗出液体。
考虑变态反应可能性大,停用抗生素治疗,改用口服抗过敏药物治疗,外用地塞米松软膏治疗,经上述治疗后症状明显好转,扩张区域皮肤渗出消失,红肿略消退,继续注水扩张。
于2006年3月23日行右颈部扩张器取出,扩张皮瓣转移术。
术中见扩张皮瓣包膜间隙内无明显分泌物,无异味,扩张皮肤红肿增厚。
扩张皮瓣组织病理检查结果显示:真皮血管扩张、充血,淋巴细胞灶性浸润,呈慢性非特异性炎症。
故确诊为扩张器引起的变态反应。
术后扩张皮瓣血供良好,切口愈合顺利,术后效果满意。
其余两扩张皮肤区域仍红肿,症状无明显改变,继续外用地塞米松软膏,并行注水扩张。
左面部及额部扩张器分别于右颈部扩张器取山后1月及2月后取出,扩张皮瓣转移顺利,愈合良好,情况同前。
2讨论置入软组织扩张器而引起变态反应的病例目前尚未见报道。
此病例在置入扩张器后2月出现扩张区域皮肤明显红肿瘙痒,局部皮肤红肿,但不伴疼痛及异物感,局部淋巴结未见肿大,临床表现不同于扩张器出现感染的病例。
应用抗感染药物后症状未见改善。
口服抗过敏药物并外用地塞米松软膏后症状缓解并能够继续注水完成扩张过程,扩张皮瓣转移顺利,效果良好,不同于扩张器感染病例的临床转归过程。
尿道扩张器在尿道痉挛治疗中的应用效果评估尿道痉挛是一种常见的泌尿系统疾病,其主要特点是尿道内肌肉的异常收缩导致尿液排出困难。
尿道扩张器作为一种常见的治疗手段在尿道痉挛治疗中得到了广泛应用。
本文将对尿道扩张器在尿道痉挛治疗中的应用效果进行评估。
尿道扩张器是一种特殊的工具,通过插入尿道内,逐渐扩张尿道,以缓解尿道痉挛引起的尿液排出障碍。
尿道扩张器可分为手术扩张器和非手术扩张器两种。
手术扩张器主要用于严重的尿道痉挛患者,手术中医生会在患者体内放置一个金属或塑料制成的扩张器,通过定期的扩张治疗,逐渐恢复尿道的正常宽度。
手术扩张器治疗尿道痉挛的效果较好,多数患者能够明显改善尿液排出问题。
非手术扩张器则是通过患者自我使用,一般为软性的管道状设备。
患者在医生的指导下,自行插入尿道进行扩张治疗。
非手术扩张器相比手术扩张器更为方便和经济,适用于轻度到中度的尿道痉挛患者。
它被认为是一种非侵入性治疗,可以减轻患者的痛苦和不适。
尿道扩张器治疗尿道痉挛的原理是通过逐渐扩张尿道来恢复其正常的功能和结构。
在这个过程中,尿道内的肌肉逐渐放松并恢复弹性,尿液的排出问题也得到了改善。
尿道扩张器治疗的成功与否与多种因素有关,包括痉挛的严重程度、患者的年龄、基础疾病等。
尿道扩张器治疗尿道痉挛的效果已被多项研究证实。
一项回顾性研究发现,尿道扩张治疗可以显著改善尿液排出困难的症状,提高患者的生活质量。
另一项前瞻性研究发现,手术扩张器治疗的患者在治疗后尿液排出困难程度、尿流量和尿路压力等指标都得到了改善。
此外,一项对非手术扩张器治疗尿道痉挛的系统评价也发现,非手术扩张器治疗可以有效缓解尿道痉挛引起的尿液排出困难。
尿道扩张器治疗尿道痉挛的安全性也备受关注。
尿道扩张器治疗一般是床边操作,具有较低的创伤性和出血风险。
手术扩张器治疗中可能存在一些并发症,如感染、尿道狭窄等,但这些并发症相对较少见。
非手术扩张器治疗是一种较为安全的治疗手段,患者可以在医生的指导下自行操作,减少了许多患者的顾虑和不适感。
乳房重建中使用扩张器和植入物并发的感染王开宇;胡鹏;魏在荣;黄广涛;周健;何桂佳;聂开瑜【期刊名称】《中国组织工程研究》【年(卷),期】2023(27)3【摘要】背景:随着女性对自身审美及治疗需求的提高,乳房重建成为了乳腺癌术后常用的治疗方案,其中扩张器及植入物的使用比例较高。
感染作为使用扩张器和植入物最常见的并发症,会导致一系列的后果,甚至影响乳房重建结果。
随着对乳房重建中导致感染的风险因素的深入了解、治疗方案的不断完善以及新型材料的应用,可以减少感染的发生,提高乳房重建的成功率。
目的:总结在乳房重建中使用扩张器和植入物并发感染的风险因素以及防治措施,并介绍新型材料在乳房重建中的应用前景。
方法:通过检索中国知网、万方数据库、PubMed及Web of Science数据库相关文章,以“组织扩张器、植入物、感染、乳房重建”为中文检索词,以“tissue expander,breast implants,breast reconstruction,infection”为英文检索词,然后根据纳入与排除标准对文章进行初筛后,保留相关性和参考价值较高的文章进行综述,最终选择119篇文献进行综述。
结果与结论:①基于组织扩张器与植入物的乳房重建在临床上应用广泛,有多种风险因素可能导致乳房重建后感染的发生,严重时引起扩张器与植入物丢失。
②乳房重建扩张器和植入物根据其材质特性不同细分为多个种类,其中表面的粗糙程度是影响感染发生的重要原因;虽然光滑表面相较于纹理表面有更高的血清肿发生率,但临床上出现血清肿后通常会提前采取引流以规避其带来的感染风险。
③临床医生需结合乳腺重建患者自身健康状况与治疗方式,仔细评估感染发生的概率,合理选择扩张器或植入物,例如对于有多种术前感染因素的患者,选择光滑表面的扩张器或植入物可能更有利于感染的防控。
④乳房重建术后预防感染可以使用第二代头孢菌素,必要时可与喹诺酮药物联合使用,而对已经出现感染征象的患者,需及时根据细菌培养情况及药敏实验选择细菌敏感的抗生素进行治疗,尽可能为患者保留扩张器或植入物。