脑卒中后脑心综合征患者的心电图分析
- 格式:doc
- 大小:100.50 KB
- 文档页数:2



卒中后脑心综合征脑心综合征又称脑源性心脏损害,指并发于各种脑部病变(卒中、癫癎、外伤头部手术等)的心脏损害,其主要临床表现包括心电图(ecg)复极改变,心律失常,血浆心肌酶活性升高以及心功能障碍等,严重者可发生猝死。
脑卒中患者常出现心脏损害,脑卒中后常见的死亡原因之一来自于心脏事件,包括心律失常或心室复极改变,使易损期增加,而在易损期出现的早搏更可能导致室性快速心律失常或室颤,这可能是卒中患者发病后最初1个月内易发生猝死的主要原因。
心律失常常影响心脏功能,降低脑灌注,减少脑血流,进而加重脑原发病变,影响患者预后。
因此,研究脑卒中后脑心综合征的发病机制及防治措施有重要的临床意义。
1临床特征1.1心电图复极改变心电图复极改变是脑卒中患者最常见的心脏异常。
最近,khechinashvile等(1)对来自29个研究包括1844例心电图改变研究作一系统回顾,结果发现76%蛛网膜下腔出血(sah)患者出现ecg异常,与既往是否存在心脏疾病无关,提示其ecg改变由sah直接导致。
在脑出血及脑梗死患者中出现的ecg异常可能不是特异性的,而很可能与患者卒中发病以前存在冠状动脉疾病(包括无症状性)有关。
鉴别卒中后的心电图异常是由卒中直接产生还是因为同时伴随有心脏疾病非常重要,若误认由心肌缺血所致的ecg异常为由脑病变产生,可能导致不必的甚至有危险的干预,如甘露醇脱水治疗加重心脏负担,而由脑部病变所致的ecg缺血样改变被误认为心肌缺血所致,则可能影响对卒中的治疗,包括运动和康复的延迟及sah的手术治疗。
这需要在今后的研究中加以解决。
1.2心脏损害的生化指标变化反映卒中相关心脏损害的生化指标包括ck、ck-mb、ldh及ctni较对照组均明显增高,正常情况下,ck、ldh不能透过血脑屏障,卒中后由于神经细胞、脑毛细血管内皮细胞变性坏死以及血清心肌酶的增高,另一方面,发生卒中时导致支配心脏的的交感神经兴奋性增高,引起儿茶酚胺在心脏内积累,使心肌受损,也可造成心肌酶增高。


2021急性脑卒中的心电图表现(全文)一、脑心综合征的概念脑心综合征是指因急性脑病主要为脑出血、蛛网膜下腔出血(出血性脑卒中)、短暂脑缺血发作、大面积脑梗死(缺血性脑卒中)和急性颅脑外伤累及下丘脑及自主神经中枢所引起的心电图异常(急性心肌梗死、心肌缺血、心律失常)、心内膜下出血或心力衰竭的统称。
当脑病渐趋平稳或好转时则心脏病症状及心电图异常随之好转或消失。
目前,中枢神经系统介导的心脏损伤是研究脑心相互作用的新领域。
二、急性脑卒中心电图表现早在1954年,Burch等首次提出急性脑卒中可出现心电图改变。
急性脑梗死的患者有60%出现心电图异常,急性出血性脑卒中的患者为50%,短暂脑缺血发作患者为44%。
急性脑卒中患者的心电图异常中,大多数表现为多导联广泛而深倒T波,而且倒置T波的两支不对称。
其他心电图表现有明显的U波、QT间期延长、严重窦性心动过缓和严重快速性心律失常。
DS Goldstein 报告,急性脑卒中患者中,45%有QT 间期延长,59.3%心肌缺血,28%U波,28%心动过速和27%心律失常。
脑血栓患者的房颤发生率较高47%,蛛网膜下腔出血患者QT间期延长的发生率高71%,窦性心律失常18%。
急性脑梗死患者如出现两个以上心电图导联Q波,提示患者的预后不良。
1、心肌缺血及心肌梗死样心电图急性脑卒中心肌缺血的心电图表现十分常见。
其中,缺血性脑卒中患者中发生心肌缺血改变者占65%,出血性脑卒中患者占57%。
2 、心律失常(1)房颤/房扑急性脑卒中心律失常中心房颤动占25%~47%。
缺血性脑卒中患者中发生房颤的比例大于出血性脑卒中。
(2)室性心律失常有报道,蛛网膜下腔出血的患者中有14%发生室性心律失常。
(3)QT间期延长急性脑卒中患者,在最初24h内,QT间期离散度增大。
蛛网膜下腔出血患者QT间期延长的发生率高。
QTc离散度增加是脑出血患者的重要预后因素。
急性缺血性脑卒中心电图表现中,也常出现QT间期延长及QT间期离散度增加。



脑卒中患者心电图改变的特征及分析摘要】目的探讨脑血管意外与心电图异常的关系及意义。
方法采取12导联同步心电图机描记心电图,分脑出血组和脑血栓组进行比较。
结果心电图异常,两组差异无统计学意义(X2=1.9,P>0.05)。
结论急性脑血管意外可导致继发性心脏功能的损害,心电图的变化与预后密切相关。
【关键词】脑血管意外心电图心脏功能预后笔者收集了近五年来脑出血与脑血栓住院患者340例心电图资料,对其进行分析,目的是探讨脑血管意外与心电图异常的关系。
1 资料与方法1.1一般资料 340例患者均系我院神经内科住院患者,经临床症状、体征和CT确诊。
其中脑出血167例,脑血栓形成173例。
男232例,女108例,年龄45~88岁,平均(56±4.2)岁。
1.2方法采用日本产ECG-9020K型12导同步心电图机,所有患者于入院后8小时内描记。
1.3 统计学方法组间计数资料作X2检验。
2 结果两组心电图改变见表1。
表1 脑出血组与脑血栓组患者心电图改变(例)两组心电图改变的特征:心电图异常,脑出血组151例(90.42%),脑血栓组148例(85.55%),两组差异无统计学意义(X2=1.90,P>0.05 )。
两组心电图改变均以T波改变、ST段压低、左室高电压最为多见。
其次为窦性心动过速、窦性心动过缓、窦性心律不齐、电轴异常、房性期前收缩、室性期前收缩、心房颤动、Q-T间期延长。
脑出血组窦性心动过速、房性期前收缩、束支传导阻滞发生率明显高于脑血栓组。
340例急性脑血管意外患者中,126例有心电图跟踪观察记录。
其中52例随病情好转心电图变化有改善,37例恢复到正常,18例随病情恶化,心电图异常程度加重,表现为多种心电图异常。
3 讨论本组资料中,脑出血组与脑血栓组心电图的改变发生率分别为90.42%和85.55%,与国内报道相符[1]。
167例脑出血组中同时有2项以上心电图异常者116例,173例脑血栓组同时有2项以上心电图异常者98例,两组均以ST-T改变和左室高电压最为多见。


不同部位脑卒中患者心电图的改变关键词脑卒中脑心综合征心电图脑卒中是由各种病因引起供应脑部血液的血管发生病变所致的一种神经系统疾病,主要包括缺血性脑血管疾病与出血性脑血管疾病。
目前为止,脑卒中以其高发病率与死亡率,不但给人类的生活质量造成影响,还对人类的生命构成威胁。
临床上将脑卒中引起的继发性心脏损害称为脑心综合征(ccs),这是最初的也是比较狭义的ccs的概念。
广义的ccs的概念即指颅脑外伤、颅内炎症、颅内高压、脑肿瘤,包括脑卒中,使患者心脏发生继发性损伤,该病的主要表现症状为心电图(ecg)发生复极变化,心肌酶的活性增强,心率失常,心功能出现障碍等,情况严重的还将导致死亡。
端脑端脑是脑的最高级部位,由胚胎时的前脑泡演化而来,在演化过程中,前脑泡两侧高度发育,形成左、右大脑半球。
因为心脏的副交感神经以及交感神经分别分居于人体的左右两侧,它们的活动会对心脏带来不同的影响。
右侧的交感神经对心房与窦房结起着支配作用,左侧的交感神经对心室与配房室起着支配作用;右侧的副交感神经对配窦房结起着支配作用,左侧的副交感神经对房室结起着支配作用,脑端病变会对患者自主神经核起到抑制兴奋的作用,从而对神经的活动造成影响。
从目前来看,大脑皮层调节心血管功能呈不对称性,左侧能有效控制副交感神经,右侧能有效控制交感神经。
所以,相比与左侧大脑卒中,右侧大脑卒中更能增强交感神经的活性效应。
而且近年来,随着我国与国外很多学者对脑梗死患者的临床统计和分析研究的深入,发现了脑梗死部位与心律失常以及受累面积之间的关联,右侧大脑梗死患者发生心律失常的概率比左侧半球梗死患者明显要高[1,2]。
大脑岛叶:作为一个异常发达的部位,大脑岛叶具有很好的心血管调节作用,对交感神经以及副交感神经的介导具有很好的控制作用,当大脑皮层的岛叶结构受到损伤时,会引发相应的心血管病变[3]。
christensen学者研究17例脑出血、62例脑梗死患者,在79例脑卒中患者中,岛叶损伤43例,其中25例为左岛叶损伤,17例为右岛叶损伤,1例为双侧岛叶损伤,结果发现岛叶的损伤同st段抬高、异位搏动以及心动过快有关。
脑-心综合征心电图诊断和复苏的几点体会摘要】目前天气渐冷,已进入冬季,随着季节的改变,气温降低,脑血管病在我们科已是越来越多。
但从今年十月以后,尤其是近一段时间,脑血管疾病,尤其是脑出血,在我科EICU,陡然增加,给我们的治疗带来了很大的挑战,也使我们对脑卒中的并发症有了更深层次的认识,在诸多并发症中,尤以脑-心综合征给我们留下了深刻的认识,下面我就借此机会给大家复习一下脑-心综合征。
同时也顺便给大家介绍一下脑-心综合征时一些少见异常心电图改变的新知识和复苏中的一些个人体会,希望能对大家有一点帮助,如果有不对的地方,请大家给予指正【关键词】脑一心综合征少见心电图诊断复苏体会【中图分类号】R540.4+1 【文献标识码】A 【文章编号】1672-5085(2013)40-0057-02概述一、定义及一般资料二、病因及发病机制三、临床表现及诊断、鉴别诊断四、对一些少见异常心电图的介绍五、对个例病人抢救及复苏中的一些体会定义及一般资料脑-心综合征是因急性脑血管病、主要为脑出血、蛛网膜下腔出血(SAH)、急性颅脑损伤及大面积缺血性脑卒中所引起的类AMI、心内膜下出血、心肌损伤、心律失常或心衰的统称。
当脑病渐趋好转时则心脏病症状及心电图异常也随之好转或消失。
脑卒中时心肌损害十分常见,早在1937年,Dozzy就证实脑卒中是心肌缺血、心肌损害、心律失常、类AMI改变的存在,同时可能还伴有GOT、LDH、CPK升高,尤以CK-MB升高对其诊断意义重大。
急性脑血管病时心电图异常出现可达50%-90%,随着当今各种监护设备的发展,脑-心综合征时心律失常的发现及动态观察也有了长足的进步,对其诊断也给了很多的理论依据.病因及发病机制病因:主要是急性脑病,如:脑卒中,脑出血,蛛网膜下腔出血,各型脑外伤等所引起。
发病机制:他的机制实际上是多方面的,大脑及其结构是通过交感、副交感神经支配心脏,其形成机制可以通过以下几个方面而形成。
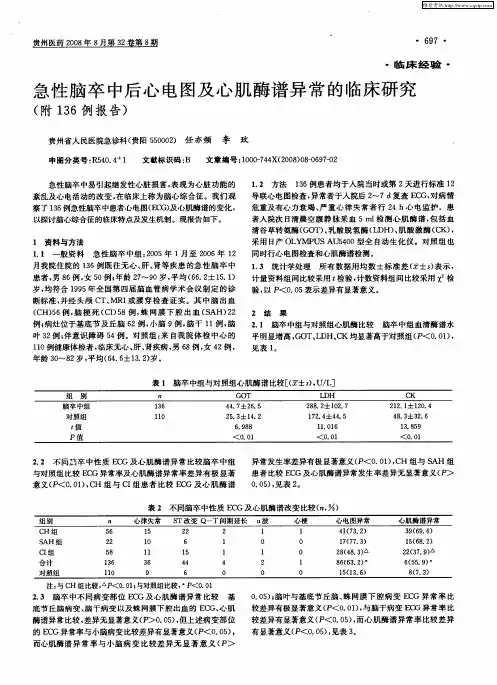
脑卒中后脑心综合征患者的心电图分析
脑心综合征是指各种颅内疾患包括急性脑血管病、急性颅脑外伤、脑肿瘤、颅内炎症及各种原因所致的颅内高压引起的继发性心脏损伤,它具有起病急、进展快、病死率高的特点。
我们对2003年以来在我院住院、并经头颅CT扫描确诊的208例脑卒中患者的心电图改变情况进行回顾性分析,探讨脑卒中的病变与心电图异常的互相关系,现报道如下。
1 临床资料
1.1 一般资料:208例患者中,男140例,女68例,年龄21~88岁,平均63.6岁。
其中脑出血(CH)组112例(基底节区出血78例,丘脑出血12例,脑叶出血16例,脑干及小脑出血6例);蛛网膜下腔出血(SAH)组44例;脑梗死(CI)组52例(基底节区梗死20例,脑叶及大面积梗死16例,小脑梗死8例,脑干梗死8例)。
所有患者以往均无心脏病史,全部病例于入院后24小时内做颅脑CT检查以确定卒中部位及性质,并于入院后24小时内做床边心电图。
1.2 脑卒中性质与心电图变化情况见表1。
br>
2 讨论
本组资料中,CH、CI、SAH急性期心电图异常率分别为84%、42%、71%,本文资料可以得出如下结论:脑卒中所致脑心综合征与脑卒中的性质有关。
(1)CH、SAH异常率明显高于CI。
(2)与脑损害的部位有关:呈“同心圆”性改变,即脑卒中病变越靠近脑中线附近的丘脑与基底节部位、范围累及越广,其心电图改变越普遍。
(3)脑心综合征患者的心电图改变以ST-T改变以及心律失常为多见。
脑卒中所致脑心综合征引起心电图改变的机制可能为:(1)脑对心脏的调节作用失衡:支配控制心脏交感与副交感神经的神经中枢位于下丘脑、脑干以及边缘系统,而其神经传导途径位于大脑额叶、颞叶、岛叶、脑干副交感核,下丘脑室旁与含有儿茶酚胺的神经元之间存在着环形通路,这些部位的脑卒中容易引起心脏损伤。
(2)神经体液调节作用紊乱:急性脑部病变的应急状态,体内儿茶酚胺及肾上腺素升高引起冠状动脉痉挛与收缩,容易引起心肌损伤甚至坏死。
(3)脑心血管存在共同的病理基础:发生脑卒中之前可能已经有冠状动脉硬化或心脏供血不足,急性脑血管病变必然会加重原有的损害。
(4)电解质平衡失调:急性脑血管病时,常出现电解质失衡,出现低钾、低钠、低氯。
早期发生低血钾主要原发于脑卒中病变,这与脑源性神经调节障碍有关。
病变直接损害丘脑下部,造成体内钾代谢紊乱,使细胞外液中钾转入肌内及肝细胞内而出现低血钾症,从而出现T波降低、U波增高、ST-T下降与Q-T间期延长,重度低钾血症还可导致室性早搏、室上速或室性心动过速。
脑心综合征要在治疗原发病的基础上合理用药,注意保护心、脑功能,避免心脏负担增加而诱发心力衰竭,对有心肌损害或心功能不全者,必须使用脱水剂时应选用利尿剂,维持电解质平衡。
心功能差者应控制液体入量或减慢静脉滴注速度,鼓励口服用药及补充营养。
昏迷及吞咽困难者应插胃管。
严重心律失常者应用抗心律失常药,有心力衰竭者可用强心剂。