【病例】右肾母细胞瘤1例CT影像表现–影像PPT
- 格式:docx
- 大小:428.36 KB
- 文档页数:9
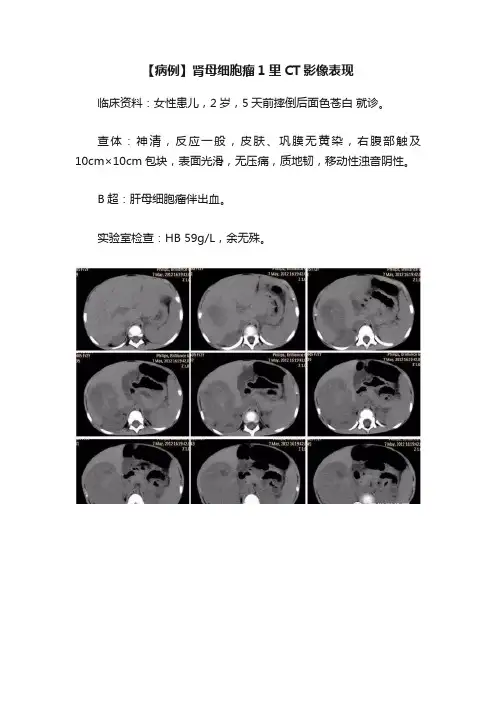
【病例】肾母细胞瘤1里CT影像表现临床资料:女性患儿,2岁,5天前摔倒后面色苍白就诊。
查体:神清,反应一般,皮肤、巩膜无黄染,右腹部触及10cm×10cm包块,表面光滑,无压痛,质地韧,移动性浊音阴性。
B超:肝母细胞瘤伴出血。
实验室检查:HB 59g/L,余无殊。
结果肾母细胞瘤讨论:肾母细胞瘤又称Wilms瘤起源于肾胚胎的初级间叶细胞,是小儿常见的恶性肿瘤,占小儿肾脏原发肿瘤的80%以上,本病发病高峰为l~4岁,75%在5岁以下,90%在7岁以前发病,新生儿罕见,男女发病率无明显差异。
临床主要表现为无痛性包块,少数患儿可有腹痛、肉眼血尿、低热等症状。
肿瘤生长迅速,恶性程度高,发生转移较早。
【CT表现】1. 瘤体较大,但较少跨越中线,多为类圆形,少数有分叶状,呈膨胀生长,大部分有完整包膜。
肿瘤易发生出血、坏死、囊变,较少出现钙化,钙化率低于15%。
2. 增强扫描肿瘤实性部分呈不均匀轻中度强化,其内有时可见扭曲变形的血管显影;残余的肾实质强化,表现为肿瘤周边的“新月形”或“环形”高密度影,与肿瘤分界清楚,是肾母细胞瘤的典型CT表现。
3. 肿瘤较少侵犯肾盂,晚期在肾静脉、下腔静脉内形成瘤栓比较常见。
【本例特点及鉴别】特点:①女性患儿2岁,右侧腹部扪及包块;②平扫右肾门水平可见一巨大肿块,密度不均,轮廓较光整,有包膜;③病灶内有囊变坏死,以及斑片状稍高密度影(疑似出血),未见钙化;④增强扫描肿瘤轻度不均匀强化,部分残肾被挤压呈新月状,与肿瘤分界清楚;⑤肿瘤内可见扭曲的血管,CTA显示肿瘤的血供来源于肾血管。
鉴别:鉴于本例血供来源于肾血管,明确为肾脏肿瘤,只需和小儿肾内的其他肿瘤鉴别。
①肾恶性杆状细胞瘤:占小儿恶性肾肿瘤的1%~2%,常累及肾门,并见肾包膜下积液。
②肾透明细胞肉瘤:占小儿恶性肾肿瘤的3%~5%,与本例鉴别较为困难,总之肾透明细胞肉瘤钙化较本例略多见,强化较本例明显些。





手把手读片08期:肾母细胞瘤医影出品医影新开学习栏目【手把手教你会读片】。
本栏目将精选一批典型且有价值的影像学病例,不仅仅用最精简的文字分析及总结,还增加手把手读片环节,用有箭头标注的相关影像图片及符合诊断的要点进行讲解,希望能够对此类疾病加深印象,甚至达到过目不忘;再次能够正确诊断。
首期病例全部来源台湾放射住院医师晋升读片库。
概述:肾母细胞瘤(又名Wilms’ tumor ,简称WT,肾胚胎瘤)是儿童最常见的恶性肿瘤之一,儿童肾脏的恶性肿瘤90%以上是肾母细胞瘤。
肾母细胞瘤于1899年由德国医师Max Wilms首先报告此病,称为Wilms瘤,近代称为肾母细胞瘤(Nephroblastoma)。
临床及病理:WT是起源于后肾胚基的肾胚胎性恶性肿瘤,多发生于肾脏实质内,组织学上主要包括上皮胚胎和间质成分。
由于各种细胞分化程度和含量不同导致WT呈多样性改变,肿瘤切面为灰白色由实性成分或囊实性、囊性成分组成,瘤体内可见出血及囊变坏死,钙化少见肿瘤呈膨胀性生长,向内可突破假包膜突入肾窦,向外可突破肾包膜侵及邻近组织,也可转移至腹膜后淋巴结、肝、肺及脑部等。
WT是小儿最常见的腹部恶性实体肿瘤,占15岁以下泌尿生殖系恶性肿瘤的80 以上,多见于1~3岁儿童,成人少见,目前有文献报道成人型WT可发生于肾外,但极少见。
影像特点:①WT多数巨大,呈球形或椭圆形,呈低密度改变,密度不均匀,内见出血、坏死、囊变。
瘤内及边缘可见钙化,包膜清晰或部分显示不清。
②增强扫描病灶呈轻中度不均匀强化,与残余肾实质呈“新月形”强化形成鲜明对比,即“边缘征”。
病灶内液化坏死及囊变区显示更清。
肿瘤内可见迂曲、增粗的血管。
MPR显示肿瘤由肾动脉及腹主动脉细小分支供血。
③肾周脂肪间隙模糊、狭窄、消失,发生在右肾肿块肝脏、大血管及邻近结构不同程度的受压与推移。
发生在左肾肿块邻近胃肠道、胰腺、脾脏、腹主动脉及脾静脉可以受到推挤和侵及。
部分病例可以出现低密度充盈缺损瘤栓。





【病例】右肾母细胞瘤1例CT影像表现–影像PPT
病例资料
患儿,男,10月,因“发现左侧腰腹部肿块一天”入院。
图像
CT表现
腹部膨隆,右肾区可见一巨大类圆形软组织密度肿块影,边缘尚清,向上压迫肝脏,与肝分界尚清,CT值约40HU,最大截面102mmx106mm,肿块内部密度不均,见片状低密度坏死区,右肾实质显示欠清晰,增强检查时动脉期病灶内见条索状不均匀强化影,静脉期及延迟期病灶呈不均匀轻度强化,内部坏死区未见明显强化,右肾上极残肾破坏且向前方移位呈新月形改变,与肿块分界不清,胰头受压向左前移位,胰腺实质内未见明显异常。
右侧肾上腺显示欠清。
腹膜后未见明确肿大的淋巴结影。
门静脉、腔静脉受压移位。
肝脏、脾脏大小、形态及密度未见明显异常。
膀胱轮廓光整,盆腔内可见液体密度影。
答案
揭晓
病理
(右腹膜后)肾母细胞瘤(FH型)
概述
肾母细胞瘤(nephroblastoma)是小儿泌尿系统中最常见的恶性肿
瘤,属胚胎恶性混合瘤,其发生率仅次于神经母细胞瘤,又称肾胚胎瘤、肾胚细胞瘤、肾脏混合瘤。
肾母细胞瘤好发于儿童,98%的病例发生于10岁以下,最多见于3岁以下的儿童,3岁以后发病率显著降低,5岁以后少见,成人中罕见,约有3%发生在成人,被称为成人肾母细胞瘤。
成人肾母细胞瘤中20%发生在15~20岁,80%发生在30~70岁。
男女发病率无明显差异,多数为一侧发病,3%~10%为双侧,患者双侧同时或相继发生。
肾母细胞瘤的确切病因尚不清楚,可能与11号染色体上的(位于11p13的)WT-1基因的丢失或突变有关,也可能是由于间叶的胚基细胞向后肾组织分化障碍,并且持续增殖造成的。
该病也有一定的家族性发生倾向,因此,有人认为该病也具有遗传性。
临床表现
肾母细胞瘤患儿绝大多数是无意中被发现腹部肿块。
通常肿块表面光滑平整、质地硬、无压痛,肿块通常比较固定。
有的患儿腹部膨隆或两侧不对称。
少数患儿有腹痛或恶心、呕吐、食欲减退的消化系统疾病症状。
也有少数患儿表现为血尿、发热、高血压。
晚期患儿可出现面色苍白、消瘦、精神萎靡,甚至出现转移症状,如咯血、头痛等。
有12%~15%的患儿会伴有先天性畸形,如先天性虹膜脉络膜缺损、重复肾、马蹄肾、多囊肾、异位肾、内脏肥大、脐膨出、巨舌、偏身肥大等。
影像学表现
CT检查呈边界较清楚的类球形或椭圆形肿块,内可有不规则坏死区,增强扫描时肿瘤实质部、囊肿壁及其纤维间隔有强化;血管造影示肿瘤血供增多者可见肿瘤染色,大血管分支受压移位或拉直、分散等,无明显血管湖或丛状血管改变;静脉肾盂造影主要显示肾影增大,肾盂肾盏显影延迟及受压移位、变形等。
如发生肺转移,胸片可见中肺下野散在的团絮状转移灶。
肾母细胞瘤生长较大时对邻近大血管可产生明显的压迫推移,但并不包绕侵犯大血管,这与神经母细胞瘤的生长方式不同。
肾母细胞瘤可有钙化,但其出现钙化的概率远较神经母细胞瘤和畸胎瘤为低。
由于肾母细胞瘤可以以囊性为主,表现为肾内大
小不等的多发囊肿样病变,与小儿常见的多囊肾相似,但后者一般为双侧性。
故在讨论小儿肾囊肿性病变时应与囊性肾母细胞瘤鉴别。
鉴别诊断
1、肾恶性横纹肌样瘤:多位于肾脏中心靠近肾门部位,CT和MRI均表现为质地不均匀的肿瘤,瘤内含有液化坏死囊变、钙化、出血、脂肪变等。
增强扫描后,肿瘤呈不均匀强化,MRI增强扫描强化程度更明显。
肿瘤实性部分多位于近肾门区,其坏死囊变多靠近肾被膜区,二者间分界模糊,密度逐渐减低,称为“融冰征”。
另外,肿瘤出血也多在肿瘤周围或被膜下区,部分肿瘤内见钙化及脂肪变,肾被膜受累及肾周积液形成较多见。
2、神经母细胞瘤:较大的神经母细胞瘤累及肾脏时,不易分辨,核素成像及尿中儿茶酚胺的升高有提示意义。
神经母细胞瘤生长较大时会包绕侵犯大血管,而肾母细胞瘤并不包绕侵犯邻近大血管。
神经母细胞瘤出现钙化的概率远较肾母细胞瘤高。
此外,神经母细胞瘤对肾脏以推移为主,增强后显示肾皮质是完整的。
3、肾血管平滑肌脂肪瘤:其内常含有确切的脂肪成分,CT值测量和MRI压脂序列均能可靠地明确这一特征。
4、肾透明细胞癌(CRCC):CT平扫可见肾局部隆起,内部密度不均匀偏低,其内可见斑片或小点状钙化,有时呈蛋壳状。
CT动态增强是诊断CRCC的重要手段,常见的CRCC于皮质期其实性部分呈明显强化,强化程度类似于肾皮质,并于实质期强化程度迅速减低,呈所谓“快进快退”型,这与癌巢之间存在丰富的窦状血管、血管壁薄有关,因此动态增强显著而迅速。
癌可穿破包膜进入肾周脂肪层,晚期穿破肾筋膜扩散至肾外组织。
窗体顶端。