II型超敏反应发生的过程和机制
- 格式:doc
- 大小:49.00 KB
- 文档页数:3
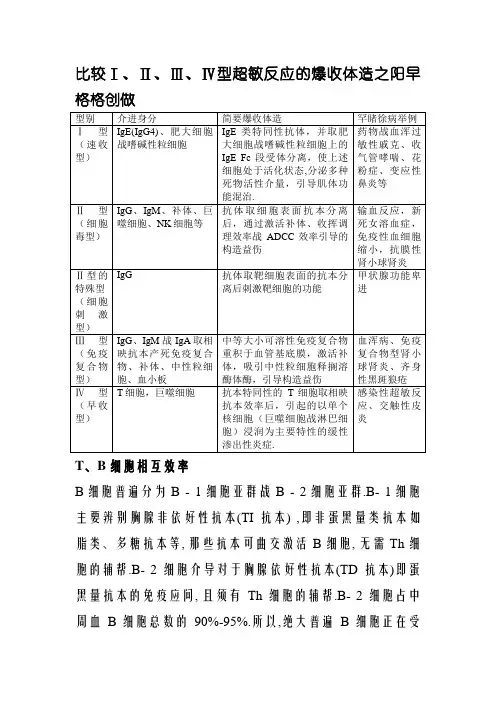
比较Ⅰ、Ⅱ、Ⅲ、Ⅳ型超敏反应的爆收体造之阳早格格创做T、B细胞相互效率B细胞普遍分为B - 1细胞亚群战B - 2细胞亚群.B- 1细胞主要辨别胸腺非依好性抗本(TI抗本) ,即非蛋黑量类抗本如脂类、多糖抗本等, 那些抗本可曲交激活B细胞, 无需Th细胞的辅帮.B- 2细胞介导对于胸腺依好性抗本(TD抗本)即蛋黑量抗本的免疫应问, 且须有Th细胞的辅帮.B- 2细胞占中周血B细胞总数的90%-95%.所以,绝大普遍B细胞正在受刺激活化历程皆需要单旗号, 其中B细胞表面的抗本辨别受体(BCR)辨别抗本是爆收B细胞活化的第一旗号, 那时的B 细胞还只可是致敏B细胞, 致敏B细胞必须再交受T细胞的辅帮后(即Th细胞被抗本递呈细胞激活后爆收了CD40L, CD40L取B 细胞表面的CD40分离, 成为B细胞活化的第两旗号)才搞够活化.共样, T细胞活化历程也需要多种旗号.当TD抗本被B细胞表面的BCR辨别并分离后便产死一种抗本抗体(BCR)复合物, 该复合物被B细胞内化加工为抗本肽, 而后取MHC II类分子产死复合物,交着该复合物被B细胞递呈给T细胞的抗本受体(TCR), 爆收T 细胞活化的第一旗号.共时, B细胞正在辨别抗本后表黑了B7分子, 取T细胞表面的CD28分离提供T细胞活化的第两旗号.由上可睹, T 细胞需要B细胞提供的MHC II类分子复合物动做其活化的第一旗号, 那是由于T 细胞具备MHC节造性, T 细胞只可辨别由B细胞或者其余APC加工、MHC分子递呈的抗本肽.活化的T细胞爆收分子旗号, 进一步刺激B细胞的瓦解战收育, 完毕体液免疫.正在免疫应问历程中, T、B细胞之间的相互效率利害常要害的.别的,正在此历程中,T细胞被抗本递呈细胞激活后, 启初团结删殖, 并爆收一些细胞果子, 如IL-2、IL-4、搞扰素等, 那些细胞果子取活化的巨噬细胞分泌的IL-1、IL-7等共共效率于B细胞, 使其删殖瓦解成浆细胞分泌抗体.共样, 百般细胞果子也是T细胞活化删殖所需要的.。

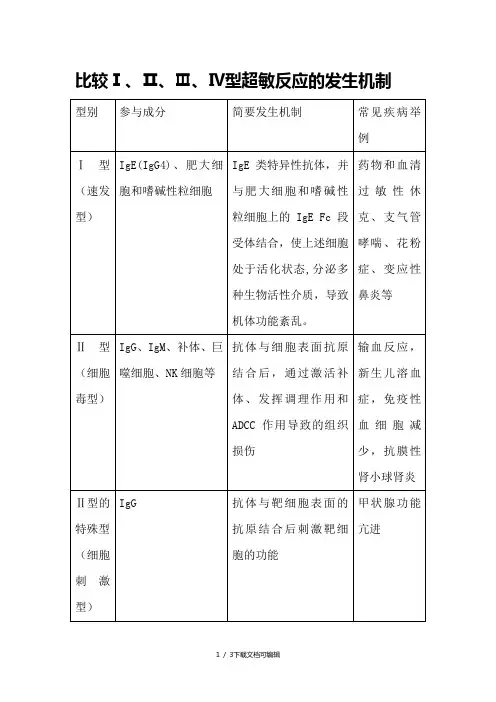
比较Ⅰ、Ⅱ、Ⅲ、Ⅳ型超敏反应的发生机制T、B细胞相互作用B细胞一般分为B - 1细胞亚群和B - 2细胞亚群。
B- 1细胞主要识别胸腺非依赖性抗原(TI抗原) ,即非蛋白质类抗原如脂类、多糖抗原等, 这些抗原可直接激活B细胞, 无需Th细胞的辅助。
B- 2细胞介导对胸腺依赖性抗原(TD抗原)即蛋白质抗原的免疫应答, 且须有Th细胞的辅助。
B- 2细胞占外周血B细胞总数的90%-95%。
所以,绝大多数B细胞在受刺激活化过程都需要双信号, 其中B细胞表面的抗原识别受体(BCR)识别抗原是产生B细胞活化的第一信号, 这时的B细胞还只能是致敏B细胞, 致敏B细胞必须再接受T细胞的辅助后(即Th细胞被抗原递呈细胞激活后产生了CD40L, CD40L与B 细胞表面的CD40结合, 成为B细胞活化的第二信号)才能够活化。
同样, T细胞活化过程也需要多种信号。
当TD抗原被B细胞表面的BCR识别并结合后就形成一种抗原抗体(BCR)复合物, 该复合物被B 细胞内化加工为抗原肽, 然后与MHC II类分子形成复合物,接着该复合物被B细胞递呈给T细胞的抗原受体(TCR), 产生T 细胞活化的第一信号。
同时, B细胞在识别抗原后表达了B7分子, 与T细胞表面的CD28结合提供T细胞活化的第二信号。
由上可见, T 细胞需要B细胞提供的MHC II类分子复合物作为其活化的第一信号, 这是由于T 细胞具有MHC限制性, T 细胞只能识别由B细胞或其他APC加工、MHC分子递呈的抗原肽。
活化的T细胞产生分子信号, 进一步刺激B细胞的分化和发育, 完成体液免疫。
在免疫应答过程中, T、B细胞之间的相互作用是非常重要的。
此外,在此过程中,T细胞被抗原递呈细胞激活后, 开始分裂增殖, 并产生一些细胞因子, 如IL-2、IL-4、干扰素等, 这些细胞因子与活化的巨噬细胞分泌的IL-1、IL-7等共同作用于B细胞, 使其增殖分化成浆细胞分泌抗体。
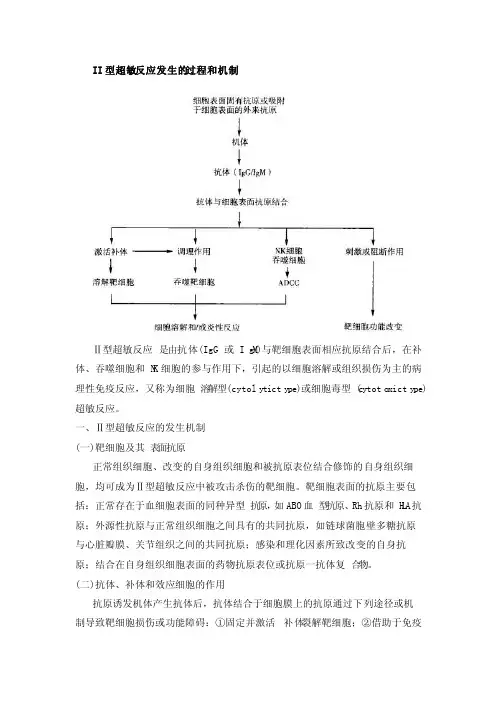
II型超敏反应发生的过程和机制Ⅱ型超敏反应是由抗体(IgG或Ig M)与靶细胞表面相应抗原结合后,在补体、吞噬细胞和N K细胞的参与作用下,引起的以细胞溶解或组织损伤为主的病理性免疫反应,又称为细胞溶解型(cytoly ticty pe)或细胞毒型(c ytoto xicty pe)超敏反应。
一、Ⅱ型超敏反应的发生机制(一)靶细胞及其表面抗原正常组织细胞、改变的自身组织细胞和被抗原表位结合修饰的自身组织细胞,均可成为Ⅱ型超敏反应中被攻击杀伤的靶细胞。
靶细胞表面的抗原主要包括:正常存在于血细胞表面的同种异型抗原,如ABO血型抗原、Rh抗原和H L A抗原;外源性抗原与正常组织细胞之间具有的共同抗原,如链球菌胞壁多糖抗原与心脏瓣膜、关节组织之间的共同抗原;感染和理化因素所致改变的自身抗原;结合在自身组织细胞表面的药物抗原表位或抗原一抗体复合物。
(二)抗体、补体和效应细胞的作用抗原诱发机体产生抗体后,抗体结合于细胞膜上的抗原通过下列途径或机制导致靶细胞损伤或功能障碍:①固定并激活补体裂解靶细胞;②借助于免疫调理(IgGFc段与吞噬细胞F c受体结合)和免疫黏附(C3b与吞噬细胞C3b受体结合)作用,促进吞噬细胞对靶细胞的破坏;③抗体IgG的Fab段与靶细胞抗原结合后,其另一端Fc段与巨噬细胞、中性粒细胞或N K细胞上F c受体结合,通过ADCC发挥细胞外非吞噬性杀伤作用;④刺激或阻断靶细胞受体功能。
二、常见的Ⅱ型超敏反应性疾病(一)输血反应输血反应是指血型和HL A型不合所引起的血细胞破坏,有溶血性和非溶血性输血反应两类。
如ABO血型不合的输血可导致红细胞大量破坏,即溶血性输血反应。
非溶血性输血反应是由反复输入异型H LA的血液所致,受者体内诱发抗白细胞的抗体或抗血小板的抗体,导致白细胞和血小板破坏。

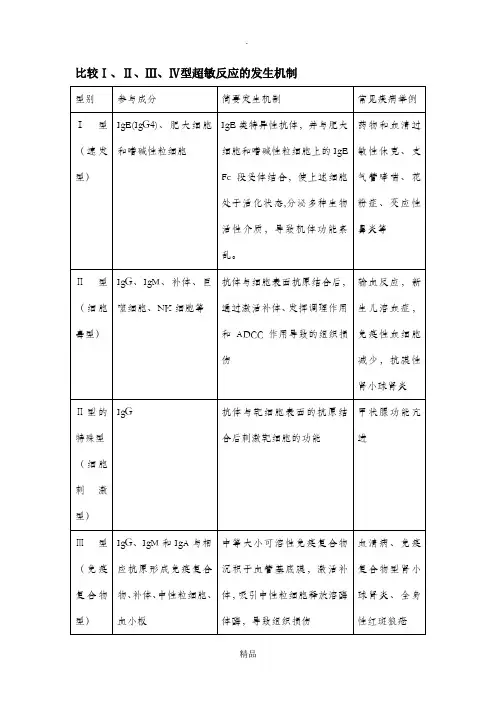
比较Ⅰ、Ⅱ、Ⅲ、Ⅳ型超敏反应的发生机制T、B细胞相互作用B细胞一般分为B - 1细胞亚群和B - 2细胞亚群。
B- 1细胞主要识别胸腺非依赖性抗原(TI抗原) ,即非蛋白质类抗原如脂类、多糖抗原等, 这些抗原可直接激活B 细胞, 无需Th细胞的辅助。
B- 2细胞介导对胸腺依赖性抗原(TD抗原)即蛋白质抗原的免疫应答, 且须有Th细胞的辅助。
B- 2细胞占外周血B细胞总数的90%-95%。
所以,绝大多数B细胞在受刺激活化过程都需要双信号, 其中B细胞表面的抗原识别受体(BCR)识别抗原是产生B细胞活化的第一信号, 这时的B细胞还只能是致敏B细胞, 致敏B细胞必须再接受T细胞的辅助后(即Th细胞被抗原递呈细胞激活后产生了CD40L, CD40L与B 细胞表面的CD40结合, 成为B细胞活化的第二信号)才能够活化。
同样, T细胞活化过程也需要多种信号。
当TD抗原被B细胞表面的BCR识别并结合后就形成一种抗原抗体(BCR)复合物, 该复合物被B细胞内化加工为抗原肽, 然后与MHC II类分子形成复合物,接着该复合物被B细胞递呈给T细胞的抗原受体(TCR), 产生T 细胞活化的第一信号。
同时, B细胞在识别抗原后表达了B7分子, 与T细胞表面的CD28结合提供T细胞活化的第二信号。
由上可见, T 细胞需要B细胞提供的MHC II类分子复合物作为其活化的第一信号, 这是由于T 细胞具有MHC限制性, T 细胞只能识别由B细胞或其他APC加工、MHC分子递呈的抗原肽。
活化的T细胞产生分子信号, 进一步刺激B细胞的分化和发育, 完成体液免疫。
在免疫应答过程中, T、B细胞之间的相互作用是非常重要的。
此外,在此过程中,T细胞被抗原递呈细胞激活后, 开始分裂增殖, 并产生一些细胞因子, 如IL-2、IL-4、干扰素等, 这些细胞因子与活化的巨噬细胞分泌的IL-1、IL-7等共同作用于B细胞, 使其增殖分化成浆细胞分泌抗体。

I型超敏反应I型超敏反应是指机体受到某些抗原刺激时,引起的由特异性IgE抗体介导产生的一种发生快消退亦快的免疫应答,表现为局部或全身的生理功能紊乱。
具有明显个体差异和遗传倾向。
基本介绍.Ⅰ型超敏反应,亦称过敏反应(anaphylaxis)或变态反应(allergy)。
主要由特异性IgE抗体介导产生,可发生于局部,也可发生于全身。
主要特征是:1.超敏反应发生快,消退也快;2.常引起生理功能紊乱,几乎不发生严重组织细胞损伤;3.具有明显个体差异和遗传倾向。
4.肥大细胞和嗜碱粒细胞参与5.IgE抗体参与根据发生的速度,可分为两个时相:Ⅰ 速发相:在机体再次接触相同的抗原后数秒至数十分钟内发作,主要由活性介质引起功能异常,一般在数小时后消退,但严重时发生过敏性休克则可导致死亡。
Ⅰ 迟发相:一般在机体再次接触相同的抗原数小时后发作,持续24小时后逐渐消退,以局部炎症反应为特征,也伴有某些功能异常。
主变应原1.某些药物及化学物质:如青霉素、磺胺类、普鲁卡因、有机碘。
2.吸入性物质:粉尘颗粒、尘螨、真菌菌丝、真菌孢子、昆虫毒液、动物皮毛等。
3.某些酶类:细菌酶类物质、尘螨中的半胱氨酸蛋白等。
4.食物蛋白:奶、蛋、鱼虾、蟹贝类等。
抗体受体1.针对某种变应原的特异性IgE抗体是引起Ⅰ型超敏反应的主要因素。
2.IgE主要由鼻咽、扁桃体、气管和胃肠道粘膜下固有层淋巴细胞中的B细胞产生,这些部位也是变应原易于侵入引发超敏反应的部位。
3.IgE受体:有高亲和性受体和低亲和性受体两种。
其他细胞肥大细胞、嗜碱性粒细胞和嗜酸性粒细胞在引起Ⅰ型超敏反应中起者极为重要的作用。
发病机制1.机体致敏;2.IgE交叉连接引发细胞活化;3.释放生物活性物质Ⅰ预先形成储备的介质;包括①组胺(histamine),引起速发相症状的主要介质,可使小血管扩张、毛细血管通透性增强、平滑肌收缩、黏膜腺体分泌增强,其作用短暂,很快被组胺酶灭活,②激肽原酶(kininogenase),可将血浆中激肽原转变为缓激肽等,后者是参与迟发相反应的重要介质,可引起平滑肌缓慢收缩、强烈扩张血管、增加局部毛细血管通透性、吸引嗜酸粒细胞和中性粒细胞③嗜酸粒细胞趋化因子(eosinophil chemotactic factor of anaphylaxis,ECF-A),能趋化嗜酸粒细胞。

Ⅰ型超敏反应的发生机制:(一)致敏阶段:抗原à机体à产生IgE à结合于肥大细胞和嗜碱性粒细胞(FcεRI);(二)发敏阶段细胞活化释放生物活性介质:相同抗原à与IgE Fab段(肥大细胞及嗜碱性粒细胞)结合àIgE (两个或两个以上)交联àFcεRⅠ的微集聚à启动肥大细胞及嗜碱性粒细胞活化à释放生物活性介质;Ⅱ型超敏反应的发生机制:1.激活补体溶解细胞:IgG、IgM类抗体与膜抗原结合→形成免疫复合物→激活补体→介导溶细胞效应2.促进吞噬细胞吞噬:抗体通过与吞噬细胞表面FcR结合而介导的调理吞噬;补体的C3b通过与C3bR结合介导免疫黏附和调理吞噬。
3.ADCC效应:NK通过ADCC杀伤靶细胞。
4.改变靶细胞功能:抗细胞表面受体的自身抗体与受体结合→刺激或抑制靶细胞功能Ⅲ型超敏反应的发生机制:(一)可溶性免疫复合物的形成和沉积中等大小的可溶性免疫复合物可在血流中长期存在,并在一定条件下沉积。
引起沉积的原因主要有:1.血管活性胺等物质的作用:免疫复合物可直接吸附血小板,使之活化释放血管活性胺;或通过激活补体,产生C3a、C5a片段,使嗜碱性粒细胞脱颗粒释放血管活性胺,造成毛细血管通透性增加。
2.局部解剖和血流动力学因素:免疫复合物在血流中循环,遇到血流缓慢、易产生涡流、毛细血管内压较高的区域如肾小球基底膜和关节滑膜,则易于沉积并嵌入血管内皮细胞间隙之中。
(二)免疫复合物沉积后引起的组织损伤1.补体作用:免疫复合物经过经典途径激活补体,产生C3a、C5a等过敏毒素和趋化因子,使嗜碱性粒细胞和肥大细胞脱颗粒,释放组胺等炎症介质,造成毛细血管通透性增加,导致渗出和水肿;并吸引中性粒细胞在炎症部位聚集、浸润。
膜攻击复合物可加剧细胞损伤。
2.中性粒细胞作用:中性粒细胞浸润是Ⅲ型超敏反应的主要病理特征。
局部聚集的中性粒细胞在吞噬免疫复合物的过程中,释放蛋白水解酶、胶原酶、弹性纤维酶和碱性蛋白等,使血管基底膜和周围组织损伤。


超敏反应的分类:1963年Gell和Coombs根据超敏反应发生的速度、机制和临床特点等,将其分为Ⅰ型、Ⅱ型、Ⅲ型和Ⅳ型。
各个类型的超敏反应的发生过程:①Ⅰ型超敏反应:反应原进入机体后,选择性的诱导特异性B细胞产生IgE,后者以其Fc段与肥大细胞或嗜碱性粒细胞表面的Fc εRI结合,使机体处于致敏状态,当抗原再次进入机体时,便与已经结合在致敏靶细胞上的IgE特异性结合,引发细胞脱颗粒反应,释放的生物活性物质可引起平滑肌收缩、毛细血管扩张、腺体分泌增加等一系列病理改变。
主要疾病有:全身性过敏反应、皮肤超敏反应、消化道超敏反应、呼吸道超敏反应。
②Ⅱ型超敏反应:抗体与靶细胞膜上的相应抗原结合后,可通过三条途径杀伤靶细胞:补体的作用、抗体的调理作用和ADCC、抗体对靶细胞的刺激或阻断作用。
主要引起的疾病有:输血反应、新生儿溶血症、免疫性血细胞减少症。
③Ⅲ型超敏反应:循环免疫复合物不是引起组织损伤的直接原因,而是引起组织损伤的始动因素。
组织损伤机制包括:补体作用、中性粒细胞的作用、血小板的作用。
引起的疾病有:血清病、感染后肾小球肾炎、类风湿性关节炎、系统性红斑狼疮、过敏性休克样反应、毛细支气管炎。
④Ⅳ型超敏反应:是抗原诱导的一种细胞性免疫应答。
效应T细胞与特异性抗原结合作用后,引起的以单核细胞浸润和组织损伤为主要特征的炎症反应。
此超敏反应发生较慢,通常在接触相同抗原后24~72小时出现炎症反应,因此又称迟发型超敏反应。
此超敏反应发生与抗体和补体无关,而与效应T细胞和吞噬细胞及其产生的细胞因子或细胞毒性介质有关。
Ⅰ型超敏反应与Ⅳ型超敏反应最常见。

II型超敏反应概述:*II型超敏反应又称细胞毒型(cytotoxic type)或细胞溶解型(cytolytic type)*是由IgG或IgM类抗体与靶细胞表面相应抗原结合后,在补体、吞噬细胞和NK细胞参与作用下,引起的以细胞溶解或组织损伤为主的病理性免疫反应。
*靶细胞主要是血细胞和某些组织成分。
一、II型超敏反应的发生机制(一)靶细胞及其表面抗原靶细胞:正常组织细胞、改变的自身组织细胞、被抗原或抗原表位结合修饰的自身组织细胞表面抗原:①正常存在于血细胞表面的同种异型抗原:如ABO血型抗原、Rh抗原和HLA抗原②外源性抗原与正常组织细胞之间具有的共同抗原:如链球菌胞壁多糖抗原与心脏瓣膜、关节组织糖蛋白之间的共同抗原③感染和理化因素所致改变的自身抗原④结合在自身组织细胞表面的药物抗原表位或抗原-抗体复合物(二)抗体、补体和效应细胞的作用主要通过三条途径,导致自身组织细胞的损伤:1、补体活化的经典途径2、调理吞噬作用抗体Fc段与吞噬细胞表面Fc受体结合C3b与吞噬细胞表面C3b受体结合3、ADCC效应抗体IgG的Fab段与靶细胞抗原结合后,Fc段与NK上的Fc受体结合,发挥杀伤作用。
二、临床常见疾病(一)输血反应如ABO血型不合的输血(二)新生儿溶血症1、Rh血型不相符Rh-孕妇所产Rh+ 胎儿,母体抗Rh抗体可通过胎盘进入胎儿体内,引起新生儿溶血症。
2、ABO血型不相符多发生于母亲是O型,胎儿是A、B或AB型的第二胎,但发病机率较低或症状较轻。
①母体内存在的天然抗A或抗B血型抗体IgM 。
②胎儿血清及其他组织中也存在有A、B型抗原物质。
ABO溶血症也可发生在第一胎,与母体曾受自然界中类似A、B物质的抗原刺激,已具有抗A或抗B抗体有关。
(三)自身免疫性溶血性贫血自身抗原的改变:甲基多巴治疗高血压、某些病毒如流感病毒或EB病毒感染,可导致血细胞膜表面成分发生改变。
(四)药物过敏性血细胞减少药物半抗原与血细胞膜蛋白或血浆蛋白结合获得免疫原性,刺激机体产生抗体;抗体与药物结合的红细胞、粒细胞、血小板作用,或抗原-抗体复合物与血细胞表面的FcγR 结合。
第十三单元超敏反应一、基本概念超敏反应又称变态反应,是指机体对某些抗原初次应答后,再次接触相同的抗原时所发生的引起机体生理功能紊乱或组织损伤的特异性免疫应答。
超敏反应分为四型:I型超敏反应、Ⅱ型超敏反应、Ⅲ型超敏反应和Ⅳ型超敏反应。
二、I型超敏反应。
I型超敏反应又称速发型超敏反应,其特点是:①主要由IgE介导;②发生的速度快;③通常引起功能紊乱但不造成组织细胞损伤;④具有明显的个体差异和遗传背景。
(一) I型超敏反应的变应原、变应素和细胞应原是指能选择性激活Th2 T淋巴细胞及B淋巴细胞,诱导产生特异性IgE抗体应答,引起I型超敏反应的抗原。
临床上常见的变应原有:树粉、花粉,真菌的菌丝和孢子,动物的皮屑,羽毛,昆虫及其毒液,尘螨及其排泄物,牛奶,鸡蛋,虾类,贝类,蟹,血清,青霉素,磺胺、普鲁卡因等药物.这些物质在过敏体质的个体可引起局部和全身性变态反应。
变应素是指能引起I型超敏反应的IgE类抗体。
IgE类抗体可通过其Fc段和组织中的肥大细胞和血液中的嗜碱性粒细隐表面的IgE的Fc受体结舍,使机体选人致敏状态。
过敏患者体内的IgE含量升高。
参与I型超敏反应的细胞有:B细胞,Th2细胞,肥大细胞,嗜碱性粒细胞和嗜酸性粒细胞。
(二)I型超敏反应的发生机制I型超敏反应的发生过程可大致分为致敏、激发和效应三个阶段。
在致敏阶段,进入机体的变应原刺激B细胞增生分化,产生的特异性IgE抗体。
该IgE 抗体通过其Fc段和组织中的肥大细胞和血液中的嗜碱性细胞表面的IgE的Fc受体结合,使机体进入致敏状态。
在激发阶段,相同的变应原再次进入机体后交联肥大细胞和嗜碱性细胞表面的IgE,刺激这些细胞发生脱颗粒反应。
释放生物活性介质。
【历年真题解析】1.在Ⅰ型超敏反应中具有重要负反馈调节作用的细胞是A.嗜中性粒细胞B.嗜碱性粒细胞C.嗜酸性粒细胞D.单核吞噬细胞E.肥大细胞答案:C解析:肥大细胞和嗜碱性粒细胞可引发Ⅰ型超敏反应,嗜酸性粒细胞则对Ⅰ型超敏反应有负反馈调节作用。
Ⅱ型超敏反应概述Ⅱ型超敏反应的发生机制主要包括抗体介导的细胞毒反应、抗体介导的组织破坏、细胞表面受体的激活等。
在抗体介导的细胞毒反应中,免疫系统产生的特异性抗体与靶细胞表面的抗原结合,进而激活免疫细胞(如巨噬细胞、NK细胞等)杀伤该细胞。
这种杀伤机制被称为抗体介导的细胞毒性(ADCC)反应。
在抗体介导的组织破坏中,特异性抗体与靶细胞表面的抗原结合后,可以激活免疫系统的一系列效应,如补体系统激活、炎症介质释放等,最终导致组织破坏。
而细胞表面受体的激活则是通过抗体与受体结合,激活受体所在的细胞信号传导通路,从而影响细胞的功能。
Ⅱ型超敏反应可导致各种疾病的发生,如自身免疫性溶血性贫血、系统性红斑狼疮、药物过敏反应等。
在自身免疫性溶血性贫血中,抗体与红细胞表面的抗原结合后,激活免疫系统的效应,导致红细胞破坏。
在系统性红斑狼疮中,机体产生的自身抗体与细胞核抗原结合,形成免疫复合物,这些免疫复合物沉积在血管壁和组织中,导致血管炎和组织损伤。
在药物过敏反应中,机体对药物产生过敏反应,导致一系列症状,如荨麻疹、发热、关节炎等。
鉴于Ⅱ型超敏反应的机制,治疗该类型超敏反应的方法主要包括抗体清除、抗体治疗和免疫抑制等。
抗体清除是通过使用血浆置换或血浆吸附等技术,将循环中的抗体从血液中去除,以减少抗体介导的反应。
抗体治疗的方法包括使用抗体来中和特定的抗原,例如使用抗毒素来中和毒素引起的反应。
免疫抑制是通过使用免疫抑制剂来降低机体的免疫功能,从而减少免疫反应。
例如,常用的免疫抑制剂如糖皮质激素、环磷酰胺等。
除了治疗方法外,预防Ⅱ型超敏反应发生的关键是避免接触过敏原。
对于已知过敏原的患者,应尽量避免接触该过敏原。
此外,对于使用药物的患者,应注意对药物进行合理的使用,严格按照医嘱使用药物,并在使用药物时注意描述自身过敏史,以避免发生药物过敏反应。
总之,Ⅱ型超敏反应是一种免疫反应,可以导致包括自身免疫性疾病和药物过敏反应等在内的多种疾病的发生。
简述二型超敏反应机制二型超敏反应机制是一种特殊的免疫反应,也被称为细胞介导的超敏反应。
与一型超敏反应不同,二型超敏反应不涉及IgE抗体,而是由其他类型的免疫球蛋白介导的。
本文将介绍二型超敏反应的机制及其在免疫系统中的作用。
二型超敏反应主要涉及两种类型的免疫球蛋白,即IgG和IgM。
这些免疫球蛋白可以与靶细胞或靶分子结合,触发一系列细胞介导的免疫反应。
与一型超敏反应类似,二型超敏反应也是一种过度免疫反应,通常发生在免疫系统对自身组织或正常细胞产生误认的情况下。
在二型超敏反应中,免疫球蛋白与靶细胞或靶分子结合后,可以通过多种机制引发免疫反应。
其中一种机制是细胞相关的毒性。
当免疫球蛋白与细胞表面的抗原结合时,它们可以激活免疫细胞,如巨噬细胞和自然杀伤细胞,来破坏被认为是异常的细胞。
这种细胞相关的毒性可以导致组织破坏和炎症反应。
另一种机制是通过免疫球蛋白的结合来激活补体系统。
补体系统是机体免疫系统中的一个重要组成部分,可以通过一系列酶活化反应产生活化的补体蛋白。
这些活化的补体蛋白可以直接破坏细胞膜,引起细胞溶解。
此外,它们还可以通过激活炎症反应和吸引免疫细胞,参与免疫过程。
二型超敏反应还可以通过其他机制引发炎症反应。
免疫球蛋白与靶细胞或靶分子结合后,可以激活炎症细胞,如嗜酸性粒细胞和嗜碱性粒细胞,释放炎症介质,如组胺和白细胞介素。
这些炎症介质可以引起血管扩张、组织水肿和炎症反应,导致局部组织损伤和病理改变。
二型超敏反应在免疫系统中起着重要的作用。
一方面,它是机体对病原体和异常细胞的一种有效防御机制,可以清除感染和异常细胞,保护机体免受损害。
另一方面,二型超敏反应也可能导致自身免疫性疾病的发生。
当免疫系统错误地将正常组织或细胞识别为异常或外来抗原时,二型超敏反应会被激活,导致机体对自身组织的攻击。
二型超敏反应是一种重要的免疫反应机制,涉及免疫球蛋白的介导和细胞参与。
它通过多种机制引发免疫反应,包括细胞毒性、补体激活和炎症反应。
II型超敏反应发生的过程和机制
Ⅱ型超敏反应是由抗体(IgG或IgM)与靶细胞表面相应抗原结合后,在补体、吞噬细胞和NK细胞的参与作用下,引起的以细胞溶解或组织损伤为主的病理性免疫反应,又称为细胞溶解型(cytolytictype)或细胞毒型(cytotoxictype)超敏反应。
一、Ⅱ型超敏反应的发生机制
(一)靶细胞及其表面抗原
正常组织细胞、改变的自身组织细胞和被抗原表位结合修饰的自身组织细胞,均可成为Ⅱ型超敏反应中被攻击杀伤的靶细胞。
靶细胞表面的抗原主要包括:正常存在于血细胞表面的同种异型抗原,如ABO血型抗原、Rh抗原和HLA抗原;外源性抗原与正常组织细胞之间具有的共同抗原,如链球菌胞壁多糖抗原与心脏瓣膜、关节组织之间的共同抗原;感染和理化因素所致改变的自身抗原;结合在自身组织细胞表面的药物抗原表位或抗原一抗体复合物。
(二)抗体、补体和效应细胞的作用
抗原诱发机体产生抗体后,抗体结合于细胞膜上的抗原通过下列途径或机制导致靶细胞损伤或功能障碍:①固定并激活补体裂解靶细胞;②借助于免疫调理
(IgGFc段与吞噬细胞Fc受体结合)和免疫黏附(C3b与吞噬细胞C3b受体结合)作用,促进吞噬细胞对靶细胞的破坏;③抗体IgG的Fab段与靶细胞抗原结合后,其另一端Fc段与巨噬细胞、中性粒细胞或NK细胞上Fc受体结合,通过ADCC 发挥细胞外非吞噬性杀伤作用;④刺激或阻断靶细胞受体功能。
二、常见的Ⅱ型超敏反应性疾病
(一)输血反应
输血反应是指血型和HLA型不合所引起的血细胞破坏,有溶血性和非溶血性输血反应两类。
如ABO血型不合的输血可导致红细胞大量破坏,即溶血性输血反应。
非溶血性输血反应是由反复输入异型HLA的血液所致,受者体内诱发抗白细胞的抗体或抗血小板的抗体,导致白细胞和血小板破坏。
(二)新生儿溶血症
新生儿溶血症可因母子间Rh血型不符而引起。
血型为Rh一的母亲由于输血、流产或分娩等原因接受红细胞表面Rh抗原刺激后,可产生抗一Rh。
此类抗体为IgG类抗体,可通过胎盘。
当体内产生抗一Rh的母亲妊娠或再次妊娠,且胎儿血型为Rh+时,母体内的抗一Rh便通过胎盘进入胎儿体内,与其红细胞结合使之溶解破坏,引起流产或发生新生儿溶血症。
产后72小时内给母体注射抗一Rh,及时清除进入母体内的Rh+红细胞,可有效预防再次妊娠时发生新生儿溶血症。
母子间ABO血型不符引起的新生儿溶血症也不少见,多发生于母亲为O型,胎儿为A、B型,但症状轻微,目前尚无有效的预防办法。
(三)自身免疫性溶血性贫血
服用甲基多巴类药物或某些病毒如流感病毒、EB病毒感染后,能使红细胞膜表面成分发生改变,从而刺激机体产生红细胞自身抗体。
这种抗体与自身改变的红细胞特异性结合,可引起自身免疫性贫血。
(四)药物过敏性血细胞减少症
青霉素、磺胺、安替比林、奎尼丁和非那西汀等药物的抗原表位能与血细胞膜蛋白或血浆蛋白结合获得免疫原性,从而刺激机体产生药物抗原表位特异性抗体。
这种抗体与药物结合的红细胞、粒细胞或血小板作用,或与药物结合形成抗原一抗体复合物后,再与具有Fc受体的红细胞、粒细胞或a/l,板结合,可引起药物性溶血性贫血、粒细胞减少症和血小板减少性紫癜。
(五)甲状腺亢进与重症肌无力
甲状腺功能亢进又称Graves病,是一种特殊的Ⅱ型超敏反应,即抗体刺激型超敏反应。
该病患者体内可产生针对甲状腺刺激素(thyroidstimulatinghormone,TSH)受体的自身抗体。
该种抗体与甲状腺细胞表面TSH受体结合,可刺激甲状腺细胞合成分泌甲状腺激素,引起甲状腺功能亢进,而不是使甲状腺细胞破坏。
因此,此类超敏反应归属为特殊的Ⅱ型超敏反应。
而重症肌无力则是由自身受体的抗体介导的功能抑制性疾病。
该病在患者体内生成了针对神经肌肉接头处乙酰胆碱受体的自身抗体。
此种抗体能与乙酰胆碱受体结合,从而导致乙酰胆碱受体数量减少、功能降低,引起以骨骼肌无力为特征的自身免疫性疾病。