ACS抗凝
- 格式:ppt
- 大小:3.87 MB
- 文档页数:63

抗凝血症(ACS)诊断与处理专家共识(2023)概述抗凝血症(ACS)是一种常见的心血管疾病,包括心肌梗死与非ST段抬高型心肌梗死。
对于ACS的诊断与处理,我们专家们达成了共识,并提出以下建议。
诊断标准根据当前的指南,ACS的诊断标准包括症状、心电图和心肌生物标志物。
症状主要表现为胸痛或不适感,心电图可出现ST段抬高或ST段压低、T波倒置等改变,心肌生物标志物包括肌钙蛋白、肌酸激酶等。
处理原则ACS的处理应遵循以下原则:1. 急诊处理:对于怀疑ACS的患者,应立即启动急诊处理措施,包括给予抗血小板药物、抗凝药物和镇痛治疗等。
2. 冠脉造影:冠脉造影是确定诊断和评估冠脉病变程度的关键步骤,应尽早实施。
3. 血栓溶解治疗:对于合适的患者,可以考虑进行血栓溶解治疗,以尽快恢复冠脉血流。
4. 心肌保护:通过给予急性冠脉综合征患者药物治疗,如β受体阻滞剂、ACE抑制剂等,来保护心肌功能。
5. 康复措施:对ACS患者应给予全面的康复措施,包括心理支持、生活方式改变、药物治疗等,以减少再发风险。
注意事项在处理ACS的过程中,需要注意以下事项:1. 个体化治疗:根据患者的具体情况和合并疾病,制定个体化的治疗方案。
2. 并发症预防:合理应用抗血小板药物和抗凝药物,以预防ACS相关的并发症,如栓塞和再梗死。
3. 治疗监测:定期监测抗血小板药物和抗凝药物的疗效和安全性,及时调整治疗方案。
结论抗凝血症(ACS)的诊断与处理应根据现有的指南和专家共识进行,及时采取相应的急诊处理措施和药物治疗,以降低患者的病死率和并发症发生率。
此专家共识为临床提供了参考依据,有助于改善ACS患者的预后。

抗凝血综合症(ACS)诊断与处理专家共识
(2023)
介绍
本专家共识旨在提供抗凝血综合症(ACS)的最新诊断和处理
指南,以帮助医生提供更准确、高效的治疗方案。
定义
ACS是一种急性冠脉事件的集合术语,包括心肌梗死(MI)
和心绞痛(AP)。
ACS通常由冠状动脉斑块破裂和血栓形成引起。
诊断
以下是ACS的常用诊断标准:
1. 典型的胸痛,如剧烈胸痛、持续胸痛等;
2. 心电图(ECG)变化,如ST段抬高、T波倒置等;
3. 血清生物标志物,如心肌肌钙蛋白(cTn)水平升高等。
分型
根据血清生物标志物和ECG变化,ACS可分为以下几种类型:
1. ST段抬高心肌梗死(STEMI)
2. 非ST段抬高心肌梗死(NSTEMI)
3. 不稳定心绞痛(UA)
治疗
针对ACS的治疗方法包括以下几个方面:
1. 氧疗和疼痛缓解:为患者提供充足氧气和合适的镇痛措施;
2. 抗血小板治疗:使用阿司匹林等抗血小板药物来防止血栓形成;
3. 抗凝治疗:使用肝素、低分子肝素等抗凝药物来防止血栓形成;
4. 冠脉介入治疗:对符合条件的患者进行急诊冠脉介入治疗;
5. 药物治疗:根据患者的具体情况,进行合理的药物治疗。
结论
本专家共识提供了对ACS诊断与处理的最新指南,旨在为医生提供更准确、高效的治疗方案。
在诊断和治疗过程中,应综合考虑患者的症状、体征、血液检查和心电图等信息,并根据指南推荐的方法进行治疗,以提高患者的生存率和生活质量。


ACS合并房颤患者的抗凝治疗策略【摘要】急性冠脉综合征(ACS)患者合并心房颤动显著增加死亡风险,由于发病机理不同ACS合并房颤患者往往需要口服抗凝药联合一种或两种抗血小板药物来抑制这两种不同类型的血栓,而同时进行抗凝和抗血小板大大增加出血的可能性。
本文总结目前临床常用抗凝治疗策略,及基于PIONEER AF-PCI、RE-DUAL PCI两项临床研究结果对今后抗凝治疗的选择作出讨论。
【关键词】ACS 房颤;抗凝治疗;有效性;安全性一、ACS合并房颤患者特点冠心病是临床上最常见的心血管疾病[1],房颤是最常见的心律失常疾病。
随着人口老龄化程度的加重,冠心病合并房颤患者逐年增多。
冠心病与房颤存在紧密相关性,2000年Rathore等[2]指出急性心肌梗死患者中,合并房颤的比例为22.1%。
同时,房颤会对冠心病患者的预后产生不良影响,2008年,Lopes等[3]合并分析了10项ACS临床研究,结果显示,房颤显著增加心肌梗死患者短期死亡风险。
二、循证医学依据ACS合并房颤患者往往需要口服抗凝药联合一种或两种抗血小板药物来抑制这两种不同类型的血栓,然而同时进行抗凝和抗血小板大大增加出血的可能性。
1.2003年ACTIVE-W[4]观察双联抗血小板治疗和单用华法林抗凝治疗在预防患者血管事件方面的差异。
该试验表明,与双联治疗相比,华法林的使用能将房颤患者脑卒中或其他全身血栓栓塞事件减少42%,显著优于双联抗血小板治疗。
2.WOEST研究[3]结果表明,在长期抗凝且行PCI治疗的患者中,与阿司匹林+氯吡格雷+华法林(三联抗栓)相比,氯吡格雷+华法林(双联抗栓)可在不增加血栓事件的基础上显著降低出血事件发生率。
以上结果表明,我们需要权衡三联抗栓治疗的时间,尽早调整至双联抗栓治疗。
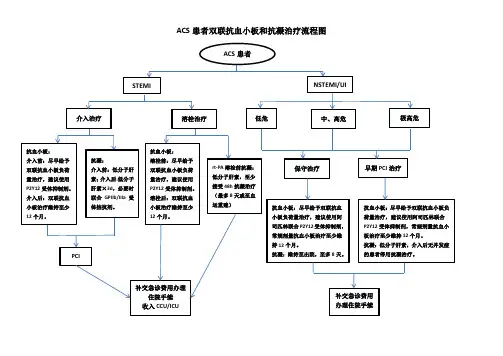
三、指南对ACS合并房颤患者抗凝的推荐2016年欧洲房颤管理指南对于房颤合并ACS/PCI抗凝治疗提出了的流程图。
总体看,三联治疗的时间尽量短,出血评分(HASBLED)≥3分,三联抗栓1个月,其余为6月,随后华法林联合单药抗血小板治疗至术后1年,1年后改为华法林单药;不建议抗凝与新型P2Y12受体拮抗剂替格瑞洛合用,除非合并支架血栓。




ACS抗凝治疗指南临床解读急性冠脉综合征(ACS)发生的主要病理生理机制是斑块破裂诱发急性血栓形成(闭塞性或非闭塞性)。
此外,经皮冠状动脉介入治疗(PCI)手术本身也可诱发血栓形成。
抗栓治疗(包括抗血小板治疗和抗凝治疗)是ACS患者治疗策略的重要组成部分。
其中抗凝治疗有助于促进和维持冠脉再灌注,限制心肌梗死进展,降低事件再发可能性。
本文将介绍ACS 抗凝治疗相关的最新指南,为广大医生在临床实践中合理选择和应用抗凝药物提供参考。
权威指南对STEMI抗凝治疗的推荐ST段抬高型心肌梗死(STEMI)的病理机制包括冠脉粥样硬化斑块破裂、血栓形成。
STEMI时,冠状动脉常常发生急性完全阻塞,因此需直接行PCI或静脉溶栓,以早期、充分和持续开通血管,使心肌充分再灌注。
对于STEMI患者,无论是接受直接PCI、溶栓治疗还是保守治疗,指南均强调必须应用抗凝药物。
STEMI溶栓患者的抗凝治疗2012年欧洲心脏病学会(ESC)的STEMI指南指出,溶栓治疗同时使用抗凝药物直至血管再通,或直至出院,最长使用8天(Ⅰ/A)。
在具体抗凝药物的选择上先静脉注射依诺肝素,之后皮下注射[优于普通肝素(UFH)](Ⅰ/A)。
普通肝素按体重静脉推注和滴注给药(Ⅰ/C)。
使用链激酶溶栓治疗的患者,可给予磺达肝癸钠抗凝(静脉推注,24 h后改为皮下注射剂量(Ⅱa/B)。
2010中国急性STEMI诊断和治疗指南主张对所有STEMI患者(包括溶栓患者)急性期均进行抗凝治疗(Ⅰ/A)。
指南中指出,由于低分子量肝素(LMWH)应用方便、不需监测凝血时间、肝素诱导的血小板减少症发生率低等优点,建议可用LMWH取代UFH。
LMWH由于制作工艺不同,其抗凝疗效亦有差异,因此应强调按各自说明书使用,并避免交叉使用。
EXTRACT-TIMI 25为依诺肝素与多种溶栓药物的联合应用提供了证据。
2013年美国心血管病基金会/美国心脏学会(ACCF/AHA)的STEMI 指南指出,实施溶栓再灌注的STEMI患者需接受至少48 h的抗凝治疗,用至患者出院,最长使用8天或直至血运重建结束(Ⅰ/A)。
抗凝血症候群(ACS)诊断与处理专家共识(2023)1.背景抗凝血症候群(ACS)是一种常见的心血管疾病,其临床表现包括心绞痛和心肌梗死。
ACS的及时诊断和合理处理对于患者的康复至关重要。
为了制定统一的诊断和处理方案,我们组织了一次专家共识会议。
2.诊断2.1 临床症状ACS的常见症状包括胸痛、胸闷、呼吸困难等,但这些症状也可能与其他疾病有关。
在诊断时,需要综合考虑患者的临床表现、病史以及心电图和心肌酶谱等检查结果。
2.2 心电图心电图是ACS诊断的重要工具。
ST段抬高是ACS的典型表现,而ST段压低也可能与ACS相关。
2.3 心肌酶谱心肌损伤时,心肌酶谱中的肌钙蛋白I和肌酸激酶-MB等指标会升高,这对于ACS的诊断是至关重要的。
2.4 评分系统我们建议使用ACI-APE评分系统来辅助ACS的诊断。
该评分系统综合考虑了临床症状、心电图和心肌酶谱等多种因素,有助于提高ACS的诊断准确性。
3.处理3.1 抗凝治疗ACS的处理中,抗凝治疗是至关重要的一环。
我们推荐使用抗血小板聚集剂和抗凝药物来预防血栓形成,以降低心肌梗死的风险。
3.2 冠脉造影冠脉造影是评估冠心病患者冠脉病变情况的重要方法。
对于ACS患者,冠脉造影可以帮助确定是否需要施行介入治疗。
3.3 介入治疗对于ACS患者的介入治疗,我们推荐选择经皮冠状动脉介入术(PCI)或冠状动脉旁路移植术(CABG),具体选择应根据患者的病情和全身情况来决定。
4.后续管理ACS患者在出院后需要进行后续管理,包括药物治疗、生活方式改变和定期随访等。
定期随访有助于及时发现并处理ACS的并发症。
5.结论本专家共识提供了ACS诊断和处理的指南,旨在提高诊断的准确性和处理的规范性。
我们鼓励临床医生和医疗机构按照本共识来制定ACS的诊疗方案,以提高患者的康复率和生活质量。