ESSEN评分及脑梗死的
- 格式:pptx
- 大小:90.11 KB
- 文档页数:19

表Essen卒中风险评分量表(ESRS)
注:0~2分为低危,3~6分为中危,7~ 9分为高危。
二级预防的ESRS评分是根据CAPRIE试验得出的,是为脑卒中亚组分析开发的卒中风险预测工具(见表),可见风险不同的患者易损程度不同,其最高得分为9分。
如果是0~2分,说明脑卒中的复发率比较低;但3分是一个分界值,大于3分者复发几率高,而且评分越高,发生脑卒中和复合心血管事件的危险越高。
在应用药物预防脑卒中复发时,氯吡咯雷优于阿司匹林;如果应用他汀类药物,应该强化他汀治疗。
另外,REACH登记是中国参与的一项研究,这项研究再次证实:3分是临床的一个重要分界值
在抗血小板药物、他汀类药物和降压药物使用中,各学会发布的共识都在推荐使用危险因素分层评估的概念。
以抗血小板药物为例,缺血性脑卒中/TIA 二级预防中抗血小板药物规范化应用的专家共识认为:(1)在脑卒中二级预防中,氯吡咯雷、阿司匹林、缓释双嘧达莫与阿司匹林复方制剂都可作为首选的抗血小板药物;(2)依据各种抗血小板治疗药物的获益、风险及费用进行个体化治疗;(3)动脉粥样硬化性缺血性脑卒中/TIA 以及既往有脑梗死病史、冠心病、糖尿病或周围血管病者优先考虑氯吡咯雷。
这个共识就使用了一种危险分层的理念,即根据患者的多血管床损害病史、危险因素的多少决定斑块的易损性,如果易损性很高,就应使用更强效的抗血小板药物。
(学习的目的是增长知识,提高能力,相信一分耕耘一分收获,努力就一定可以获得应有的回报)。

单侧颈内动脉夹层致脑梗死1例报道颈动脉夹层致血管管腔狭窄甚至闭塞是脑梗死的常见病因。
本文报道1例单侧颈内动脉夹层致脑梗死患者,对CAD患者的临床表现、影像学表现、血管造影、发病机制、治疗和预后进行讨论。
目前,文献报道CAD致脑梗死病例较少。
DSA检查可见双腔征、线样征、静脉期造影剂滞留等都是确诊依据,应根据患者实际情况制定个体化治疗方式,预后尚难以评估。
标签:年轻患者;颈内动脉夹层;脑梗死脑梗死多发生于老年人,青年人少见。
青年缺血性卒中的病因广泛,多为隐源性卒中,其中以心源性栓塞和颈动脉夹层(carotid artery dissection,CAD)最为常见[1]。
肥胖、酗酒、缺乏锻炼、吸烟、生活不规律、梅毒、尿毒症、烟雾病、嗜铬细胞瘤、遗传、独身等都是致使脑卒中年轻化的诱发因素[2]。
目前国内对头颈部动脉夹层认识不充分,容易误诊和漏诊。
因此,对于较年轻的患者,不该满足于脑梗死的诊断,应注意仔细查明病因,指导进一步治疗。
本文报告1例由颈内动脉夹层引起急性脑梗死的年轻患者,并结合文献进行讨论。
1临床资料患者为39岁青年男性,因“突发右枕部疼痛伴左上肢麻木、乏力3天”入院。
患者于3 d前无明显诱因下出现持续性右侧枕部轻度头痛,伴左上肢麻木、乏力、左侧面部麻木,今日就诊我科门诊,收治入院。
既往有高血压病史,血压最高达145/90 mmHg,未服药。
否认糖尿病、冠心病病史。
10年前曾于外院诊断为“梅毒”,家人诉规范治疗后未转阴。
有嗜烟、嗜酒史。
查体:BP 147/101 mmHg。
神志清,构音稍含糊,左侧鼻唇沟变浅,咽反射减弱,左上肢远端肌力Ⅴ-级,左侧面部、左上肢痛温觉减退,左侧巴氏征阳性。
NIHSS评分:4分,mRS评分:0分。
ESSEN评分=2分。
诊断为急性脑梗死。
入院后检查见TPPA试验阳性。
脑脊液RPR抗体阴性。
查头颅MRI示:右侧放射冠区、颞、岛叶急性脑梗塞,见图1。
MRA示:右侧颈内动脉闭塞,右侧大脑中动脉信号减弱,分支减少,见图2。


急性脑梗死诊疗规范一、评估和诊断:包括:病史和体格检查、影像学检查、实验室检查、疾病诊断和病因分型等。
(一)病史和体征1.病史采集:询问症状出现的时间最为重要,若于睡眠中起病,应以最后表现正常的时间作为起病时间。
其他包括神经症状发生及进展特征;血管及心脏病危险因素;用药史、药物滥用、偏头痛、痫性发作、感染、创伤及妊娠史等。
2.一般体格检查与神经系统检查:评估气道、呼吸和循环功能后,立即进行一般体格检查和神经系统检查。
3.用卒中量表评估病情严重程度。
常用量表有: (1)NIHSS.是目前国际上最常用量表。
⑵饮水实验。
(3)MRS评分。
⑷Essen卒中风险评分量表:(ESRS)(二)脑病变与血管病变检查1.脑病变检查:(1)平扫CT:急诊平扫CT可准确识别绝大多数颅内出血,并帮助鉴别非血管性病变(如脑肿瘤),是疑似脑卒中患者首选的影像学检查方法。
(2)多模式CT:灌注CT可区别可逆性与不可逆性缺血,因此可识别缺血半暗带。
对指导急性脑梗死溶栓治疗有一定参考价值。
(3)标准MRI:在识别急性小梗死灶及后颅窝梗死方面明显优于平扫CT。
可识别亚临床缺血灶(4)多模式MRI:包括弥散加权成像(DWI)、灌注加权成像(PWI)、水抑制成像和梯度回波、磁敏感加权成像(SWI)等。
DWI在症状出现数分钟内就可发现缺血灶并可早期确定大小、部位与时间,对早期发现小梗死灶较标准MRI更敏感。
PWI可显示脑血流动力学状态.灌注不匹配(PWI显示低灌注区而无与之相应大小的弥散异常)提示可能存在缺血半暗带。
已超过静脉溶栓目前公认时间窗4.5 h的患者,可考虑进行CT灌注或MR灌注和弥散成像,测量梗死核心和缺血半暗带,以选择潜在适合紧急再灌注治疗(如静脉/动脉溶栓及其他血管内介入方法)的患者.这些影像技术能提供更多信息,有助于更好的临床决策。
2.血管病变检查:颅内、外血管病变检查有助于了解卒中的发病机制及病因,指导选择治疗方法。
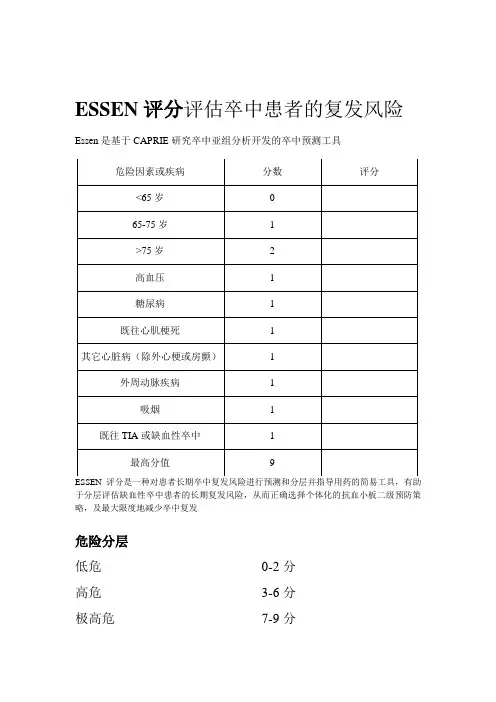
ESSEN评分评估卒中患者的复发风险Essen是基于CAPRIE研究卒中亚组分析开发的卒中预测工具
危险因素或疾病分数评分
<65岁0
65-75岁 1
>75岁 2
高血压 1
糖尿病 1
既往心肌梗死 1
其它心脏病(除外心梗或房颤) 1
外周动脉疾病 1
吸烟 1
既往TIA或缺血性卒中 1
最高分值9
ESSEN评分是一种对患者长期卒中复发风险进行预测和分层并指导用药的简易工具,有助于分层评估缺血性卒中患者的长期复发风险,从而正确选择个体化的抗血小板二级预防策略,及最大限度地减少卒中复发
危险分层
低危0-2分
高危3-6分
极高危7-9分。
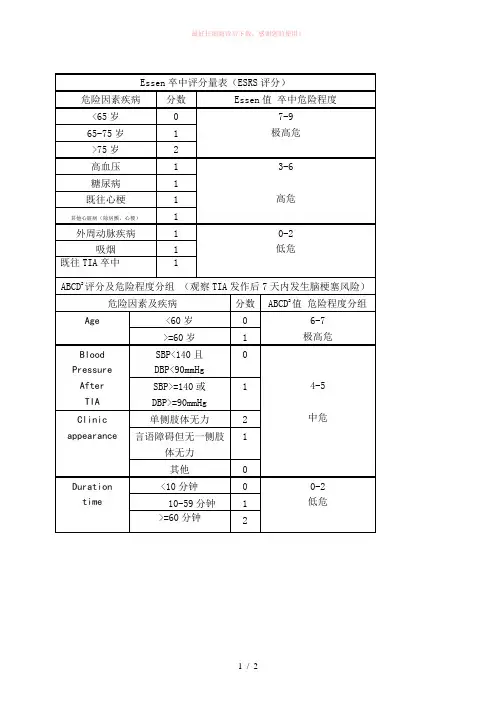


围术期脑卒中危险因素量化评价青岛市市市立医院董瑞针对不同患者,在术前访视病人时,如何客观的进行围术期脑卒中风险评估,需要临床医生和麻醉医生根据相关专业量表进行评定,精确识别高危患者,术前充分准备,以将手术风险降至最低。
本文结合临床实际总结了几种实用的评价量表,供广大医务工作者使用。
一、对于房颤患者围术期脑卒中风险评分房颤血栓危险度评分(CHADS2评分)危险因素评分充血性心衰(congestive heart failure)1高血压(hypertension)1年龄(age)>75岁1糖尿病(diabetes mellitus)1既往卒中(prior stroke)或TIA2总分6[CHADS2为充血性心衰(congestive heart failure),高血压(hypertension),年龄(age)>75岁,糖尿病(diabetes mellitus),既往卒中(prior stroke)或TIA的缩写]CHADS评分≥2分是抗凝治疗的强适应证,而对于低危(1分)或者不能接受抗凝治疗的患者,可考虑应用阿司匹林。
需要注意的是,高龄(≥75岁)患者抗凝出血并发症较年轻者增加1倍,因此需要充分权衡获益/风险比。
同时控制欠佳的高血压患者也应注意抗凝导致的出血并发症。
欧洲心脏病协会(ESC)心房颤动处理指南(2010年版)提出了CHA2DS2-V ASc[congestive heart failure, hypertension, age≥75y(doubled), diabetes mellitus, stroke(doubled)- vascular disease, age 65-74 and sex category(female)]评分系统。
CHA2DS2-VASc进一步拓展了CHADS2的功能,其作为非瓣膜性房颤患者发生卒中风险的评估方法,可确定危险因素,指导抗栓治疗。


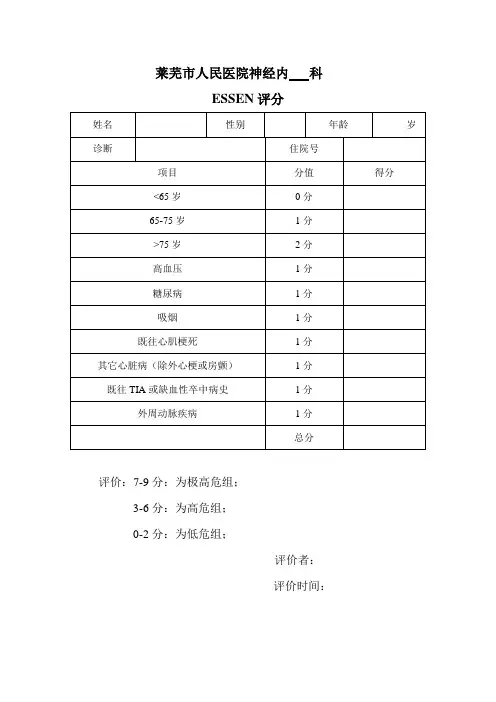
莱芜市人民医院神经内科ESSEN评分评价:7-9分:为极高危组;3-6分:为高危组;0-2分:为低危组;评价者:评价时间:该量表根据氯吡格雷与阿司匹林相比用于缺血事件高危患者试验(Clopidogrel versus Aspirin in Patientsat Risk of Ischaemic Events,CAPRIE)的卒中患者的数据开发。
迄今,已经在欧美卒中人群中进行过效度研究,显示ESRS可以很好的合理预测卒中和复合心血管事件的发生,不论是相对稳定的门诊就诊的缺血性卒中患者,还是住院治疗的急性缺血性卒中患者,均证实其有效、可行的预测价值,且简单易行,可用于研究人群和个体患者的风险分层。
研究显示ESRS 3~6分者为高度风险,年卒中复发风险为7%~9%左右,6分以上者为极高度风险,年卒中复发风险达11%。
德国一项前瞻性观察队列研究-缺血性卒中的系统性风险评分评价(systemic risk score evaluation inischemic stroke patients,SCALA研究)对85家卒中单元的852例急性缺血性卒中/TIA入院患者进行了ESRS评估,平均随访17.5个月后,结果发现那些ESRS≥3分的患者再发卒中或心血管死亡的风险显著高于ESRS<3分的患者,并且事件发生率逐月升高,提示对于ESRS≥3分的高危患者应该给予更强化的二级预防治疗策略。
研究显示患者1年的卒中或复合心血管事件复发率随着ESRS 评分的增加显著升高,其中70%为ESRS评分≥3分的高危患者。
在应用药物预防脑卒中复发时,氯吡咯雷优于阿司匹林;如果应用他汀类药物,应该强化他汀治疗。
另外,REACH登记是中国参与的一项研究,这项研究再次证实:3分是临床的一个重要分界值。
Essen评分评估脑梗死的再发[摘要] 目的探讨essen卒中评分量表对非心源性脑梗死的缺血性脑卒中患者脑梗死复发的预测意义。
方法分别采用essen评分(85例)及abcd2评分(75例)对160例非心源性脑梗死的缺血性脑卒中患者进行复发风险的预测,观察患者7 d、3个月及半年内脑梗死发生率及阳性预测值。
结果采用essen评分的患者7 d、3个月及半年内脑梗死发生分别为10例(11.76%)、11例(12.94%)、12例(14.12%),其阳性率预测值分别为50.00%(10/20)、55.00%(11/20)、60.00%(12/20);abcd2评分的患者7 d、3个月及半年内脑梗死发生分别为9例(12.00%)、10例(13.33%)、11例(14.67%),其阳性率预测值分别为22.22%(8/36)、25.00%(9/36)、30.56%(11/36)。
两种评分的患者7 d、3个月及半年内脑梗死发生率无统计学意义(p>0.05),其阳性率预测值差异有统计学意义(p0.05).and all the positive predictive value had its’statistical significance (p1?资料与方法1.1?一般资料选取笔者所在医院2010年7月~2012年7月160例非心源性脑梗死的缺血性脑卒中患者为研究对象,结合病史、临床表现、ct及mri等将患者分为abcd2组(75例)及essen组(85例),男121例,女39例,年龄42~87岁,平均(65.78±4.18)岁。
两组患者在年龄、性别、疾病严重程度、吸烟史、合并高血压、糖尿病等基础疾病方面差异无统计学意义(p>0.05),具有可比性。
见表1。
1.2?评分方法essen卒中评分表分数分布在年龄(65~75岁为1分;>75岁为2分)、高血压(1分)、糖尿病(1分)、既往心肌梗死(1分)、其他心脏病(除外心肌梗死或心房颤动,1分)、外周动脉疾病(1分)、吸烟(1分)、tia史(1分),总共9分。
27临床研究2020年03月第28卷第03期作者简介:郭海红(1973-),女,汉族,河南漯河人,主治中医师,本科。
研究方向:内科方向。
节清理术在老年膝关节骨性关节炎的临床应用[J].当代医学,2016,22(16):22-23.[2]刘朝晖,付国建,谢洋.关节镜下清理结合髌骨外侧支持带松解术治疗髌股关节骨关节炎[J].临床骨科杂志,2015,18(6):737-739.[3]吴大江,徐锡明,魏显招,等.简体中文版功能评分指数在下腰痛患者中的应用及信度效度测量[J].中国骨科临床与基础研究杂志,2014,6(1):13-20.[4]郑晓燕,尚少梅.膝关节骨性关节炎患者功能测评工具的研究进展[J].护理管理杂志,2014,14(10):726-728.[5]舒云均.全膝关节置换术中外侧支持带松解对临床疗效的影响[J].实用骨科杂志,2017,23(9):790-793.[6]余志平,于晓峰,于长征,等.关节囊外髌骨外侧支持带松解治疗髌骨外侧挤压综合征[J].中国骨与关节损伤杂志,2017,32(8):849-851.[7]吴程,刘日光,尚显文,等.关节镜下外侧支持带松解治疗髌骨外侧过度挤压综合征合并氟骨症[J].贵州医科大学学报,2016,41(4):454-457.[8]高文香,王明君,李晓峰,等.改良髌骨外侧关节面部分切除术治疗严重髌股关节骨关节炎的临床研究[J].中医正骨,2017,29(3):6-9.·论著·Essen 卒中风险评分对中医不同证型急性脑梗死的危险因素评价意义研究郭海红(漯河市郾城区中医院 急诊科,河南 漯河 462300)摘要:目的 探讨 Essen 卒中风险评分预测缺血对中医不同证型急性脑梗死的危险因素评价意义。
方法 选择漯河市郾城区中医院2017年1月-2019年12月收治的急性脑梗死患者共350例,按照《中风病辨证诊断标准(试行)》有关缺血性中风的分型标准分为风痰瘀阻证、风痰火亢证、痰热腑实证、阴虚动风证、气虚血瘀证、风火上扰证、痰湿蒙神证各50例,并依据ESRS 进行相应评分。
表 Essen卒中风险评分量表(ESRS)
注:0~2分为低危,3~6分为中危,7~9分为高危.
二级预防的ESRS评分是根据CAPRIE实验得出的,是为脑卒中亚组剖析开辟的卒中风险猜测对象(见表),可见风险不合的患者易损程度不合,其最高得分为9分.假如是0~2分,解释脑卒中的复发率比较低;但3分是一个分界值,大于3分者复发几率高,并且评分越高,产生脑卒中和复合血汗管事宜的安全越高.在运用药物预防脑卒中复发时,氯吡咯雷优于阿司匹林;假如运用他汀类药物,应当强化他汀治疗.别的,REACH登记是中国介入的一项研讨,这项研讨再次证实:3分是临床的一个主要分界值
在抗血小板药物.他汀类药物和降压药物运用中,各学会宣布的共鸣都在推举运用安全身分分层评估的概念.以抗血小板药物为例,缺血性脑卒中/TIA二级预防中抗血小板药物规范化运用的专家共鸣以为:(1)在脑卒中二级预防中,氯吡咯雷.阿司匹林.缓释双嘧达莫与阿司匹林复方制剂都可作为首选的抗血小板药物;(2)
根据各类抗血小板治疗药物的获益.风险及费用进行个别化治疗;(3)动脉粥样硬化性缺血性脑卒中/TIA以及既往有脑梗逝世病史.冠芥蒂.糖尿病或四周血管病者优先斟酌氯吡咯雷.这个共鸣就运用了一种安全分层的理念,即根据患者的多血管床伤害病史.安全身分的若干决议斑块的易损性,假如易损性很高,就应运用更强效的抗血小板药物.。
脑梗死患者静息心率水平与超敏C反应蛋白及Essen卒中危险评分的关系石义永;何宏梅;强智勇;刘立春;林传鸿;何亚泳【期刊名称】《中国医药导报》【年(卷),期】2014(000)027【摘要】Objective To investigate the relationship among the level of resting heart rate, high-sensitivity C-reactive protein and Essen stroke risk score among patients with cerebral infarction. Methods 101 patients with cerebral infarc-tion admitted by Chinese Medicine Hospital of Liuhe District of Nanjing City from March 2013 to March 2014 were se-lected. 58 patients with cerebral infarction under acute condition for the first time and had developed new infarction le-sions confirmed by CT and (or) MRI were as the acute phase group; 43 patients who have had cerebral infarction were confirmed by brain CT and (or) MRI that no new cerebral lesion had occurred after sequelas like cerebral infarction dizziness and limb weakness or periodic "health" infusion were as the sequelae stage group. The high-sensitivity C-re-active protein, resting heart rate and Essen stroke risk score of two groups were detected, and the resting heart rate, the level of high-sensitivity C-reactive protein and Essen stroke risk score between the two groups were compared. Results①Among patients with acute cerebral infarction, the resting heart rate and high-sensitivity C-reactive protein levels are positively correlated (r =0.284, P< 0.05); theresting heart rate levels and Essen score showed no correlation(P>0.05).②Among patients with cerebral infarction sequelas, the resting heart rate levels, high-sensitivity C-reactive pro-tein and Essen scoreed show no correlation (P>0.05).③The age, gender, prevalence of hypertension, diabetes preva-lence, smoking rates, resting heart rate, high-sensitivity C-reactive protein, fibrinogen, total cholesterol, triglyceride, low density lipoprotein cholesterol or body mass index were not statistically significant among the two groups (P >0.05);yet the high-density lipoprotein cholesterol and Essen scores were statistically significant(P<0.05). Conclu-sion The degree of risk among patients with cerebral infarction can be seen from Essen stroke risk score and hs-CRP levels, but the resting heart rate and Hs-CRP levels have a good correlation in patients with acute cerebral infarction.%目的:探讨脑脑梗死患者静息心率的水平与超敏C反应蛋白(hs-CRP)及Essen卒中危险评分的关系。