低颅压综合征
- 格式:docx
- 大小:18.53 KB
- 文档页数:5




外伤后低颅压综合征有哪些症状?
*导读:本文向您详细介绍外伤后低颅压综合征症状,尤其是外伤后低颅压综合征的早期症状,外伤后低颅压综合征有什么表现?得了外伤后低颅压综合征会怎样?以及外伤后低颅压综合征有哪些并发病症,外伤后低颅压综合征还会引起哪些疾病等方面内容。
……
*外伤后低颅压综合征常见症状:
乏力、头昏、厌食、昏迷、剧烈头痛、血压偏低、失水
*一、症状:
头痛为主要症状,多发生在伤后1-2小时或2-3天后,位于前额及后枕部,随头位的升高而加剧,并可向全身放射。
采取平卧位或头低位时头痛即减轻或消失。
其次是眩晕和呕吐,每于头位变动时或剧烈头痛之后,即出现头昏目眩、恶心呕吐,病人常有动脉细速、血压偏低、畏光、乏力、厌食、失水及颈僵等表现,严重时可出现意识障碍,轻者倦睡,重者昏迷。
少数病人尚可出现植物神经症状,如生命体征显著波动、面部和颈部皮肤阵发性潮红,甚至个别患者因脑组织失去脑脊液的托浮和衬垫作用,使颅神经直接受到挤压或牵扯而出现瞳孔不等大及/或外展肌麻痹等征象。
*二、诊断:
外伤性低颅压综合征的诊断主要依靠临床特点和腰穿测压来确诊。
*以上是对于外伤后低颅压综合征的症状方面内容的相关叙述,下面再看下外伤后低颅压综合征并发症,外伤后低颅压综合征还会引起哪些疾病呢?
*外伤后低颅压综合征常见并发症:
*温馨提示:以上就是对于外伤后低颅压综合征症状,外伤后低颅压综合征并发症方面内容的介绍,更多疾病相关资料请关注疾病库,或者在站内搜索“外伤后低颅压综合征”可以了解更多,希望可以帮助到您!。


低颅压综合征的诊断标准
低颅压综合征是指脑脊液分泌过少,或者脑脊液漏出过多,导致颅腔内脑脊液缺乏,而造成颅压过低的表现。
当做腰穿时,颅压低于
60mmHg时,即可诊断。
其表现的症状主要是头疼,该头疼有特定体位性变化,比如卧位的时候不怎么疼,坐位的时候略好一些,站起来时头疼严重,患者往往佝偻身子、弯着腰、低着头可能会好一些。
低颅压头疼产生的原因主要可能是脑脊液,各种原因导致的脑脊液分泌障碍。
另外,可能导致脑脊液丢失过多,有原发性、继发性,原发性的要针对各种基础疾病,或者找到原因进行治疗。
再主要是卧床休息,等待脑脊液恢复,期间可以大量饮水。
如果硬膜损伤导致脑脊液漏,可以用血贴治疗就是,抽20mL血,找到脑脊液漏出的地方,沿着椎间隙扎进去,等血液自己凝固之后,把破口堵住就可以。
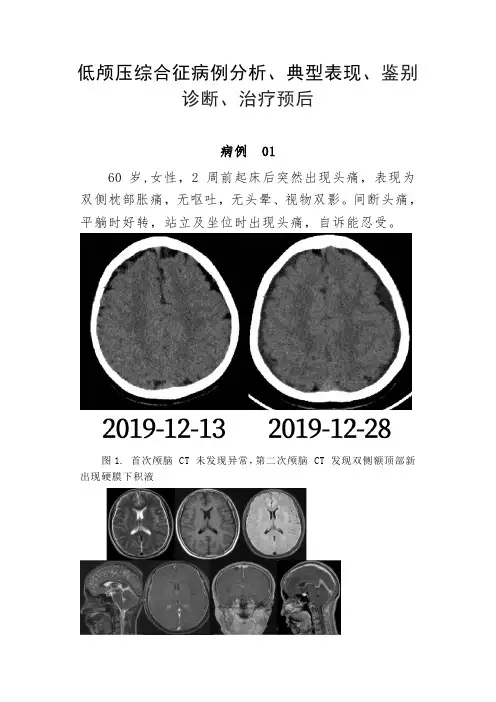
低颅压综合征病例分析、典型表现、鉴别诊断、治疗预后病例0160岁,女性,2 周前起床后突然出现头痛,表现为双侧枕部胀痛,无呕吐,无头晕、视物双影。
间断头痛,平躺时好转,站立及坐位时出现头痛,自诉能忍受。
图1. 首次颅脑 CT 未发现异常,第二次颅脑 CT 发现双侧额顶部新出现硬膜下积液图2.颅脑 MR 发现:双侧额颞顶部硬膜下积液,FLAIR 硬脑膜弥漫性、均匀性增厚,增强扫描可见明显均匀强化;矢状位 T2WI 垂体膨隆,明显强化,脑干与斜坡距离减小入院后腰穿检查,测颅内压 35 mmH2O,脑脊液结果如下:图 3. 脑脊液结果给予治疗后硬膜下积液消失,垂体上缘不膨隆。
图4. 头颅核磁示硬膜下积液消失,垂体上缘不膨隆病例 0230 岁男性,因「头痛,恶心呕吐伴腰痛、腿痛 16 天」于入院。
半月前患者自述腰抻了一下,之后开始出现头痛,恶心,直立时头痛加剧,平卧时减轻。
入院后腰穿检查,测颅内压 45 mmH2O。
患者治疗后症状消失出院,未复查 MR。
病例 01 和病例 02 均诊断为低颅压综合征。
什么是低颅压综合征?1)正常脑脊液压力:成人脑脊液压力的波动范围在60~250 mmH2O。
高颅压:> 250 mmH2O;•低颅压∶< 60 mmH2O(平卧位或侧卧位,坐位);•正常人坐位时脑脊液压力升高,但低颅压患者在坐位时脑脊液压力仍 < 60 mmH2O。
2)低颅压综合征(Intracranial Hypotension Syndrome)是由多种病因引起的、侧卧位腰穿脑脊液压力< 60 mmH2O,以体位性头痛为特征的临床综合征,原因未明者称原发性低颅压综合征。
继发性低颅压综合征:各年龄均可发病,但以成人居多,多见于腰穿术后、颅脑外伤或术后,较少见于脱水、休克、心衰、糖尿病昏迷、尿毒症、安眠药中毒、头颅放射性照射治疗等。
以 40 岁左右多见,男女比例约 1:2。
体位性头痛发病率最高。

临床综述:自发性低颅压病例介绍患者无明显诱因出现头痛,持续时间超过1小时,无法保持直立,合并颈部僵硬,听力受损,恶心及光敏感等症状。
医院最初诊断为偏头痛(因既往有偶然性偏头痛相关症状病史),予相关药物治疗后头痛反复发作。
几经周折,最终通过磁共振检查确诊为自发性低颅压(SIH)。
行硬膜外血补片治疗后头痛即刻缓解,可保持直立。
两个月之后头痛停止,听力恢复正常。
下面将从自发性低颅压概念、流行病学、临床表现、诊断和鉴别诊断以及治疗等方面进行介绍。
1.概念低压性头痛因脑脊液压力低或容量小所致,可表现为自发性或促发性(例如腰椎穿刺术后或神经外科手术后等)。
在没有明显促发因素的情况下,低压性头痛被称之为自发性低颅压。
此类头痛往往与体位有关,平躺位缓解而直立位加剧。
体位相关性可能是由于脑脊液通过硬脑膜裂孔损失造成,这会导致大脑重力性向下移位,引起疼痛敏感结构受到牵拉或变形。
另外,大脑静脉和静脉窦反射性扩张也可能导致疼痛。
2.流行病学自发性低颅压较为罕见,主要发病人群为年龄40-60岁之间的女性。
随着影像学技术以及对疾病认识的发展,自发性低颅压诊断率较过去增加。
目前尚无关于其发病率的全面的流行病学资料,预计每年发病率为0.02‰-0.05‰。
3.脑脊液漏大多数自发性脑脊液漏发生于脊椎,很少发生于颅底。
另外,脑脊液漏一般发生于神经根袖,最常见为胸椎神经根袖,其次为颈椎,腰椎较为罕见。
但是,脑脊液漏位置往往无法明确界定。
4.危险因素危险因素包括马凡综合症、多囊肾、多发性神经纤维瘤等影响结缔组织的疾病,在遭受轻微创伤的情况下,这些患者的硬外膜可能发生撕裂。
但是,绝大多数患者无危险因素。
5.临床表现体位性(直立性)头痛是颅内低压的标志。
头痛往往呈渐进性(也有骤发可能性),直立数分钟后头痛剧烈程度达顶峰,但躺下15分钟内疼痛缓解。
头痛严重程度不一,许多轻度头痛病例可能终生未被诊断。
另外,头痛范围往往涉及额部和枕部,呈搏动性头痛,有时也会出现颈部疼痛,其它症状包括颈部僵硬、恶心、呕吐、复视、视力模糊以及耳鸣或听力改变。


原发性低颅压综合征临床分析及护理原发性低颅压综合征又称自发性低颅压综合征,其特征性临床表现是坐位或立位时剧烈头痛,严重时伴呕吐、颈强直,颅压低于6.86 kPa。
头痛在直立位、坐位时加剧,平卧时缓解是特征性表现,常伴恶心、呕吐、头昏等。
其发病机制被认为是脉络丛血管舒缩功能紊乱引起脑脊液分泌减少或吸收过多。
脑脊液量减少、压力降低、脑组织移位使颅内痛敏结构,特别是脑膜、血管、神经(主要是三叉、舌咽和迷走神经)等受到牵拉而出现头痛[1] 。
现分析我科2004~2009年确诊的7例原发性低颅压综合征,现将护理体会介绍如下。
1 临床资料1.1 一般资料本组男4例,女3例,年龄21~58岁,全部病例均急性起病,有感冒史者3例。
1.2 临床主要症状与体征头痛是7例患者的突出症状,并与体位有关,直立时加剧,平卧时减轻或消失,伴有恶心、呕吐。
7例中头痛位于前额4例,位于枕部1例,全头痛2例。
体征除2例有颈项强直外,其余5例神经系统均无阳性体征。
全组病人眼底正常,血压及脉压正常。
1.3 腰穿及脑脊液检查侧卧位时腰穿初压均低于0.686kPa,1例为0。
脑脊液蛋白2例轻度升高,在0.55~1.21g/L范围内,余4例蛋白及细胞数正常。
7例糖和氯化物均正常。
1.4 其他检查脑电图、头颅CT无异常发现。
7例中心电图异常4例,表现为窦性心动过缓、窦性心律不齐、T波改变。
1.5 治疗与转归(1)平卧休息,头低足高位;(2)饮水疗法,多饮盐水及淡开水;(3)静脉点滴0.9%氯化钠溶液或林格氏液,每日2500~3500ml。
经治疗后,全组病人均痊愈出院,平均住院14.3天。
2 护理2.1 体位和饮食护理头低脚高体位,早期每天至少18 h,以后可逐渐改为去枕平卧位以利于颅压恢复。
饮食上以高盐高热量为主,鼓励和帮助患者多饮水,准确记录出入液量以调整输液量和饮水量。
对多盐饮食不能耐受者,增加饮水量。
不厌其烦的教育和鼓励患者正确饮食。
2.2 疼痛护理通过护理活动减轻或解除疼痛,满足患者对舒适的需要是护士的重要职责[2]。

什么是低颅压综合征?
低颅压综合症是由各种原因引起的侧卧位腰部蛛网膜下腔的脑脊液压力在0.59kPa(60mmH2O)以下,以体位性头痛为特征的临床综合症。
低颅压综合症一般是由于脑体积的减少、脑脊液的减少或脑内血液量的减少形成颅内总的体积减少而使颅压下降,并且造成一系列的临床表现,其独特的临床表现近来逐渐引起人们的注意,但有许多问题至今还未阐明。
临床上此综合症并不太少见,常见于未能认识而误诊,临床上常分为症状性低颅压和原发性低颅压。
颅内低压起病可很急骤,多见于青壮年男性多于女性,其临床特点是头痛剧烈,呈全头痛或枕颈额颞持续性胀痛或无固定位置痛,可向项肩放射。
基本知识
医保疾病:否
患病比例:0.005%
易感人群:无特殊人群
传染方式:无传染性
并发症:癫痫
治疗常识就诊科室:内科神经内科
治疗方式:药物治疗支持性治疗
治疗周期:3-6个月
治愈率:85%
治疗费用:根据不同医院,收费标准不一致,市三甲医院约(5000——10000元)
温馨提示尽量少吃辛辣、刺激的食物。
例如:洋葱、胡椒、辣椒。
低颅压综合征症状起因*导读:低颅压综合征症状是怎么引起的?引起低颅压综合征症状的疾病有哪些?(一)脑体积减少失水或恶病质状态如脑实质水分的丧失,脑体积缩小;脑脊液生成减少;血液浓缩,血液渗透压增加,脑萎缩。
(二)脑脊液减少1、脑脊液漏出腰穿或脊膜术后可以由于脑脊液从针孔漏出以及局部脉络丛血管反射性痉挛和控制脊液产生的下丘脑中械的紊乱。
颅脑外伤或颅脑术后,手术或外伤导致脑循环量减少或颅底骨折,形成脑脊液外漏和局部脑脉丛血管的反射性痉挛。
脊膜膨出伴有脑脊液漏的患者。
2、其他感染或感染后变态反应性慢性软脑膜炎和脑脉络膜室管膜炎;休克状态;有人报道巴比妥类慢性中毒可出现低颅压综合征。
机理由于引起低颅压综合征的原因较多,机理复杂,认为颅内低压常由以下三方面原因引起。
(一)体积减小1、失水或恶病质状态此时颅内低压是由以下三种因素形成:1脑实质水分的丧失,脑体积缩小。
2脑脊液生成减小。
3血液浓缩,血液渗透压增加,因而对脑脊液的吸收增加。
2、脑萎缩一般不造成颅内低压。
因脑萎缩是一慢性过程,其减少的体积,逐渐被脑脊液的增加所代替。
(二)脑脊液减少1、脑脊液漏出腰穿后,由于脑脊液从针孔连续漏出以及局部脉部脉络丛血管反射性痉挛和控制脑脊液产生的下丘脑中枢的紊乱,可以产生低颅压。
2、颅脑外伤或颅脑术后由于手术或外伤导致脑循环量减少和局部脉络丛血管的反射性痉挛,引起颅内低压,常伴有意识障碍。
此外,脑外伤可致脉络丛绒毛基质出血,继后在绒毛基质纤维化阶段则出现颅内低压。
因此,脑外伤后的低颅压综合征往往是脑外伤后期的主要症状之一。
3、感染或感染-变态反庆性慢性软脑膜炎和脑脉络膜室管膜炎由于患者脑室脉络丛绒毛基质发生纤维化,脉络丛上层常萎缩,在绒毛基质中胶原纤维和嗜银纤维增生,胶原纤维和绑毛小动脉发生透明性变,因而,绒毛小动脉管腔常狭窄或闭塞。
绒毛血管之外,有纤维被膜形成。
由于上述病理改变,使脑脊液的生成减少,而造成颅内低压。
4、中毒有人报道慢性巴比妥类中毒出现了低颅压综合征,其发病机理不明。
低颅压综合症的病因治疗与预防低颅压综合症是由各种原因引起的侧卧位腰部蛛网膜下腔的脑脊液压力在0.59kPa(60mmH2O)以下是以体位性头痛为特征的临床综合征。
低颅压综合征一般是由于脑体积减少、脑脊液减少或脑血量减少,导致颅内总体积减少,导致一系列临床表现,其独特的临床表现逐渐引起人们的注意,但仍有许多问题尚未澄清。
这种综合征在临床上并不少见,常见于未被理解和误诊,临床上常分为症状性低颅压和原发性低颅压。
颅内低压常由脑实质体积减少、脑脊液减少和脑血管床体积减少引起,具体如下:一、脑实质体积减小颅内低压是由大脑实质性水分流失和大脑体积减少引起的;脑脊液产生减少;血液浓缩和血液渗透压增加导致脑脊液吸收增加。
二、脑脊液减少1、脑脊液泄漏:由于脑脊液从针孔连续泄漏、局部脉络丛血管反射性痉挛和控制脑脊液引起的下丘脑中枢紊乱,可产生低颅压2、颅脑创伤或颅脑手术后:脑循环减少,局部脉络丛血管反射性痉挛引起颅内低压,常伴有意识障碍。
此外,脑创伤可导致脉络丛绒毛基质出血,在绒毛基质纤维化阶段出现颅内低压,因此脑创伤后的低颅压综合征往往是脑创伤后期的主要症状之一。
3.感染或感染反庆慢性软脑膜炎和脑脉络膜室管膜炎:由于患者脑脉络丛绒毛基质纤维化,上脉络丛经常萎缩在绒毛基质中,胶原纤维和嗜银纤维增生,胶原纤维和绑毛小动脉发生透明变化,因此绒毛小动脉腔经常狭窄或闭塞,绒毛血管外有纤维被膜形成。
颅内低压是由上述病理变化引起的。
4.中毒:据报道,慢性巴比妥类中毒有低颅压综合征,发病机制不明。
5.原发性颅内低压:原发性低颅内低压的病因和发病机制不明确。
根据文献报告,可能与以下因素有关:脉络丛脊液生成减少或吸收过多、神经根解剖异常、脉络丛血管痉挛、下丘脑功能障碍等。
6.休克:任何原因引起的休克都可以减少脑血流量,从而降低脑脊液压力。
三、脑血管床体积减少当血液中的二氧化碳分压降低时,脑血管床的体积减少,颅内压显著降低,患者往往精神迟钝。
低颅压综合征
低颅压综合征是由各种原因引起的侧卧位腰部蛛网膜下腔的脑脊液压力在0.59 kPa(60mmH2O)以下,以体位性头痛为特征的临床综合征。
低颅压综合征一般是由于脑体积的减少、脑脊液的减少或脑内血液量的减少形成颅内总的体积减少,而使颅压下降,并且造成一系列的临床表现。
其独特的临床表现,近来逐渐引起人们的注意,但有许多问题至今还未阐明。
临床上此综合征并不太少见,常见于未能认识而误诊。
临床上常分为症状性低颅压和原发性低颅压。
低颅压综合征病因:
(一)脑体积减少
失水或恶病质状态如脑实质水分的丧失,脑体积缩小;脑脊液生成减少;血液浓缩,血液渗透压增加,脑萎缩。
(二)脑脊液减少
1、脑脊液漏出腰穿或脊膜术后可以由于脑脊液从针孔漏出以及局部脉络丛血管反射性痉挛和控制脊液产生的下丘脑中械的紊乱。
颅脑外伤或颅脑术后,手术或外伤导致脑循环量减少或颅底骨折,形成脑脊液外漏和局部脑脉丛血管的反射性痉挛。
脊膜膨出伴有脑脊液漏的患者。
2、其他感染或感染后变态反应性慢性软脑膜炎和脑脉络膜室管膜炎;休克状态;有人报道巴比妥类慢性中毒可出现低颅压综合征。
机理
由于引起低颅压综合征的原因较多,机理复杂,认为颅内低压常由以下三方面原因引起。
(一)体积减小
1、失水或恶病质状态此时颅内低压是由以下三种因素形成:1脑实质水分的丧失,脑体积缩小。
2脑脊液生成减小。
3血液浓缩,血液渗透压增加,因而对脑脊液的吸收增加。
2、脑萎缩一般不造成颅内低压。
因脑萎缩是一慢性过程,其减少的体积,逐渐被脑脊液的增加所代替。
(二)脑脊液减少
1、脑脊液漏出腰穿后,由于脑脊液从针孔连续漏出以及局部脉部脉络丛血管反射性痉挛和控制脑脊液产生的下丘脑中枢的紊乱,可以产生低颅压。
2、颅脑外伤或颅脑术后由于手术或外伤导致脑循环量减少和局部脉络丛血管的反射性痉挛,引起颅内低压,常伴有意识障碍。
此外,脑外伤可致脉络丛绒毛基质出血,继后在绒毛基质纤维化阶段则出现颅内低压。
因此,脑外伤后的低颅压综合征往往是脑外伤后期的主要症状之一。
3、感染或感染-变态反庆性慢性软脑膜炎和脑脉络膜室管膜炎由于患者脑室脉络丛绒毛基质发生纤维化,脉络丛上层常萎缩,在绒毛基质中胶原纤维和嗜银纤维增生,胶原纤维和绑毛小动脉发生透明性变,因而,绒毛小动脉管腔常狭窄或闭塞。
绒毛血管之外,有纤维被膜形成。
由于上述病理改变,使脑脊液的生成减少,而造成颅内低压。
4、中毒有人报道慢性巴比妥类中毒出现了低颅压综合征,其发病机理不明。
5、原发性颅内低压原发性低颅压的病因和发病机理不甚明确,据文献报道可能与下列因素有关:1脉络丛脑脊液生成减少或吸收过度;2神经根解剖异常;3脉络丛血管痉挛;4下丘脑功能紊乱;5脊膜膨胀和脊膜、蛛网膜憩。
6、休克状态任何原因引起的休克状态,都可减少脑血流量,从而造成脑脊液压力降低。
(三)脑血管床的体积减少
血液中二氧化碳分压降低时,脑血管床体积就减少,颅内压显著降低。
患者常有精神迟钝,这是由于脑血循环比较快的受到抑制或供血不足所致。
患者吸入二氧化碳后,血中二氧化碳分压增高,则脑血管扩张,颅内压增加,病情显著改善。
低颅压综合征诊断:
(一)病史
引起低颅压综合征的原因较多,应注意有无失水或恶病质状态,腰穿后或颅脑外伤或颅脑术后脑脊液从针孔或受伤处连续漏出以及局部脉
络丛血管反射性痉挛和控制脑脊液产生的下丘脑中枢的紊乱,感染或感染-变态反应性慢性软脑膜炎和脑脉膜室膜炎,慢性巴比妥类中毒,休克状态。
(二)体格检查
对于低颅压综合征患者,细致的检查往往能够明确诊断,应注意部分头痛与体位的关系,头痛与咳嗽,增加腹压时的关系,卧位与直立时脉搏、血压,瞳孔大小,两侧是否等大及对光反应;眼球活动;眼底有无眼底视乳头模糊或视乳头水肿、出血和渗出;脑神经和脊神经的运动、感觉和反射,尤其应注意双侧外展神经;脑膜刺征及颈部肌肉压痛。
及时对病情作出正确的判断,选择最为合适的辅助检查,对于诊断和治疗都有极大的帮助。
(三) 辅助检查
除常规血、尿、便、心电图、胸大片等检查外,对于有颅内压增高患者还应根据病史和体格检查有选地选用辅助检查。
1、腰穿侧卧位腰穿脊液压力低于0.59kPa(60mmH2O)或无法测得,负压者无脑脊液流出,压腹仍无脑脊液流出,用空针抽吸才有少量脑脊液。
坐位时脑脊液压力则低于3.432kPa。
脑脊液蛋白含量可轻度增加,红细胞数略增多,是因为脑脊液低压状态导致脑膜高度水肿,随后红细胞轻度增多可能是脑脊液漏出部位存在一种炎症反应或对红细胞外渗的反应。
2、头颅CT或MRI可显示脑室、脑池变小,脑沟变窄及广泛性、弥漫性脑膜增厚,并且能够排除小脑扁桃体疝阻塞导致腰穿时脑脊液压力降低等。
低颅压综合征鉴别诊断:
一、低颅压综合征的诊断
(一)临床表现
颅内低压起病可很急骤,多见于青壮年,男性多于女性。
其临床特点是头痛剧烈,呈全头痛或枕、颈、额颞持续性胀痛,或无固定位置痛,可向项肩放射,坐起、站立及活动时头痛加剧,多在平卧或头低脚高位时头痛减轻或消失。
常伴有恶心、呕吐、耳鸣、畏光、眩晕、步态不稳,少数
有短暂的晕厥发作、精神障碍、抽搐、心悸、出汗。
直立时头痛加剧可能与脑脊液压力降低本身能以及站立时头痛加剧可能与脑脊液压力降低本身以及站立时脑穹窿面的疼痛敏感结构移位有关。
老年患者则表现为眩晕,并伴以头重或头昏感,偶有头痛。
其眩晕可能与基底动脉局限性供血不足有关,即可能为脉络丛血管痉挛而致脑脊液产生减少所致。
体格检查,部分有直立时脉搏徐缓、颈强直、颈部肌肉压痛、克氏征阳性;双侧或一侧外展神经不全麻痹,眼底视乳头模糊,神经系统亦可无阳性体征。
颅内低压颈部抵抗较真性脑膜刺激征出现的颈部抵抗轻。
(二)辅助检查
1、腰穿侧卧位腰穿脑脊液压力低于0.59kPa (60mmH2O)或无法测得,负压者无脑脊液流出,压腹仍无脑脊液流出,用空针抽吸才有少量脑脊液。
坐位时脑脊液压力则低于3.432kPa。
脑脊液蛋白含量可轻度增加,红细胞数略增多,是因为脑脊液低压状态导致脑膜高度水肿,随后红细胞及血浆蛋白渗出到蛛网膜下腔。
淋巴细胞轻度增多可能是脑脊液漏出部位存在一种炎症反应或对红细胞外渗的反应。
2、头颅CT 可显示脑室、脑池变小,脑沟变窄。
3、头颅MRI 增强显示广泛性、弥漫性脑膜增厚。
(三)诊断低颅压综合征可靠依据
1随体位变化的头痛:即坐立时头痛加剧,平卧时减轻;头痛常局限于枕颈部,常伴有恶心、呕吐和眩晕等症状。
2直立时位心搏徐缓(每分钟较平时心率减慢10次以上)。
3在正常呼吸下,侧卧位腰穿脑脊液压力低于0.59kPa(60mmH2O),腰穿后症状加重。
4临床上排除因小脑扁桃体疝阻塞枕骨大孔或椎管阻塞导致腰穿时脑脊液压力减低。
5除颈抵抗外,神经系统及眼底常无异常。
6有腰穿、脑外伤、手术、感染、中毒、失水、低血压、脊膜膨出伴脑脊液漏等原因造成颅内低压则诊为症状性颅内低压;无原因则为原发性颅内低压。
二、鉴别诊断
1、高颅内压综合征颅内压增高时可导致头痛,呕吐,多在活动站立后减轻,久卧后加重,常有眼底视神经乳头水肿,腰穿脑脊液压力高于正常。
有时头颅X线或CT,可见颅内高压的特殊改变。
2、蛛网膜下腔出血由于低颅压综合征也可突然发病,表现出头痛、呕吐、颈强直及畏光等症状和体征,特别是在腰穿脑脊液压力为零时,易误认为穿刺未成功,因而反复穿刺造成出血而误诊。
蛛网膜下腔出血发病更为突然,病前常有诱因,头痛与体位关系多不明显,且常伴有意识障碍,有时伴有脑神经麻痹,特别是动眼神经麻痹,眼底检查有时有玻璃体下出血。
脑脊液压力高,为均匀一致血性脑脊液,放置使红细胞沉淀后,脑脊液呈草黄色。
3、癫痫小发作应与颅内低压时的晕厥发作相鉴别。
一般癫痫小发作,发作频繁,发生与终止均较快,脑电图常有特殊改变。
4、前庭疾病特别是在老年患者,应与原发性颅内低压相鉴别。
有时须借助腰穿测脑脊液压力才能判断。
低颅压综合征预防:
应嘱患者卧床休息,头低足高位,床脚抬高20°~30°。
鼓励患者多饮水,每天3000~4000ml。
可适量加盐,最好是生理盐水。