先天髋关节脱位和治疗
- 格式:doc
- 大小:63.50 KB
- 文档页数:12


---------------------------------------------------------------最新资料推荐------------------------------------------------------发育性髋关节脱位诊疗指南发育性髋关节脱位诊疗指南【概述】发育性髋关节脱位(原称先天性髋关节脱位)是小儿骨科三大先天性畸形疾病之一,致残率较高。
女多于男,左侧比右侧多。
在我国发病率较高,早期诊断及早治疗可以收到较好的效果。
【病因与病理】有多种病因学说,出生时婴儿关节囊较松弛,但无其它解剖异常情况,生后发生髋臼变浅,方向朝向后上,关节囊和髋臼软骨组成的盂唇增厚、内翻;股骨头发育迟缓、小、不规则,骨股颈前倾角增大,晚期关节囊被牵位、增厚、变形、粘连、髂腰肌、内收肌、臀中肌等出现挛缩。
【临床症状】 (一)新生儿:6 月 1、双下肢皮纹不对称; 2、双下肢不等长; 3、髋部弹响(外展外旋时); 4、下肢活动受限或一侧肢体少动。
(二)、较大儿童:6 月-12 月以上 1、跛行步态(鸭步、落降步); 2、套叠试验(望远镜试验); 3、川德伦堡试验(Trendelenburg); 4、尼来登线(Nelaton 线 )。
【体征】 1、股动脉搏动减弱; 2、外展试验阳性; 3、Allis 或 Galeazzi 征; 4、Ortolani 征:入口弹跳; 5、Barlow 征:1/ 6出口弹跳; 6、Thomas 试验。
【辅助检查】小于 6 个月,B 超测定,角,6 月 X 片检查可确诊。
(一)、X 线检查:测量如下:1、波金象限:(Perkin Square) 双侧全脱位特殊情况:正常股骨头骨化中心位于内下象限,半脱位位于外下象限,全脱位位于外上象限。
2、髋臼指数 acetabular index 正常:20~25 半脱位:25~30 全脱位:303、中心边缘角(C.E 角) (正常约 20, 半脱位时15,主要用于大儿童半脱位的诊断)4、兴登氏线(Shenton 线) Shenton 线不连续 or 中断5、罗伸(Von Rosen)摄片法:小于 4 月的婴儿 DDH 时交点位于 L5 s1 平面以上双下肢外展45并极度内旋位摄片 (二)、B 超:早期诊断 DDH 有重要意义;6 月 (三)、关节腔造影(关节镜);(四)、CT 检查:术前测量前倾角,有利于确定术中股骨截骨旋转与否及角度。

小孩髋关节脱位怎么治疗
一、概述
办公室有个同事,去年的时候,生了宝宝,大家都很为他高兴,可是他却特别的心烦,后来大家才知道,他家的小孩不幸患了小儿先天性髋关节脱位,家里人都很担心。
孩子才出生没多久,以后的路还长着,拥有健全健康的身体是那么的重要。
于是,同事到处寻医问药,决心要彻底治愈小孩的小儿先天性髋关节脱位,让他能像其他小孩一样快乐成长。
二、步骤/方法:
1、患上了髋关节脱位以后,首先医生先使用带蹬吊带法治疗。
只限制髋关节的伸展活动,其他活动都能够活动自如。
但是小孩使用蹬吊带6周后仍然不能复位,于是又改用手法整复,石膏固定法。
2、治疗髋关节脱位做手术前,医生先给小孩进行全身麻醉。
然后让小孩躺着,在左侧患病的髋、膝关节各屈曲90°,医生就沿着小孩的大腿长轴方向牵引,同时压迫大转子部位,使股骨头纳入髋臼内。
3、手法整复完成后,在用人字位石膏固定好。
固定好石膏以后,小孩可以踩地活动。
然后就解除固定后,小孩在床上作屈筋、屈膝及内收、外展及内、外旋锻炼,以后逐步扶拐锻炼。
在3个月后,经过X线摄片检查见股骨头血运良好。
三、注意事项:
小儿先天性髋关节脱位的治疗原则是尽早诊断,及时治疗。
出生后一旦确立先天性髋关节脱位的诊断,应立即开始治疗,可望获得一个功能接近正常的髋关节。
治疗开始时的年龄越大,效果越差。

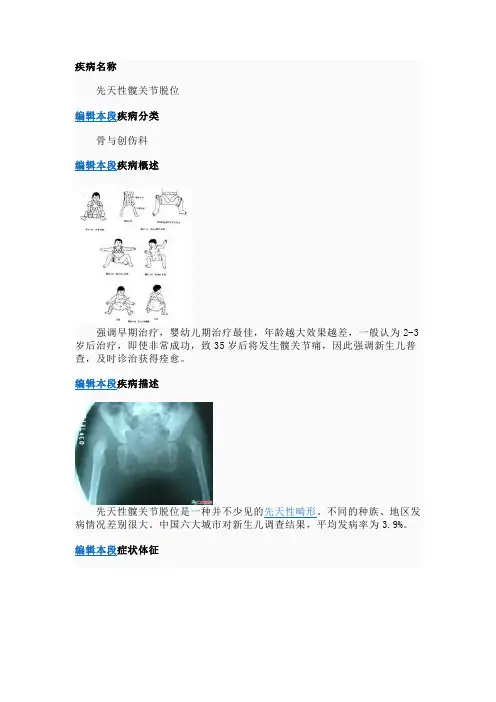
疾病名称先天性髋关节脱位编辑本段疾病分类骨与创伤科编辑本段疾病概述强调早期治疗,婴幼儿期治疗最佳,年龄越大效果越差,一般认为2-3岁后治疗,即使非常成功,致35岁后将发生髋关节痛,因此强调新生儿普查,及时诊治获得痊愈。
编辑本段疾病描述先天性髋关节脱位是一种并不少见的先天性畸形。
不同的种族、地区发病情况差别很大。
中国六大城市对新生儿调查结果,平均发病率为3.9%。
编辑本段症状体征(一)站立前期新生儿和婴儿临床表现较轻,症状常常不明显。
主要特点是髋臼发育不良,活关节不稳定。
往往不能引起家长的注意。
如果发现有下列体征时应视为有先天性髋关节脱位的可能。
1.两侧大腿内侧皮肤皱褶不对称,患侧皮皱加深增多。
2.患者会阴部增宽,双侧脱位时更为明显。
3.患者髋关节活动少,活动时受限。
蹬踩力量较健侧弱。
常处于屈曲位,不能伸直。
4.患者肢体短缩。
5.牵拉患者下肢时有弹响声或弹响感,有时患者会哭闹。
(二)脱位期患儿一般开始行走的时间较正常而晚。
单侧脱位时,患而步态跛行。
双侧脱位者,站立时骨盆前倾,臀部后耸,腰部前凸特别明显,行走呈鸭行步态。
患者仰卧位,双侧髋、膝关节各屈曲90°时,双侧膝关节不在同一平面。
推拉患侧股骨时,股骨头可上下移动,似打气筒样。
内收肌紧张,髋关节外展活动受限。
Trendelenburg征(单足站立试验)呈阳性:在正常情况,用单足站立时,臀中、小肌收缩,对侧骨盆抬起,才能保持身体平衡。
如果站立侧患有先天性髋关节脱位时,因臀中、小肌肉松弛,对侧骨盆不但不能抬起,反而下降。
编辑本段疾病病因发病原因迄今仍不十分清楚。
经研究已注意到遗传因素;髋臼发育不良及关节韧带松弛;以及胎儿在子宫内胎位异常,承受不正常的机械性压力,影响髋关节的发育等引起先天性髋关节脱位。
先天性髋关节脱位的原因多数是女子带孩子期间经常曲身造成的。
如果怀孕的女子经常弯腰,则出生后的孩子容易得先天性髋关节脱位。
比如怀孕期间的女子经常蹲坐洗衣服;弯腰拿东西等等。

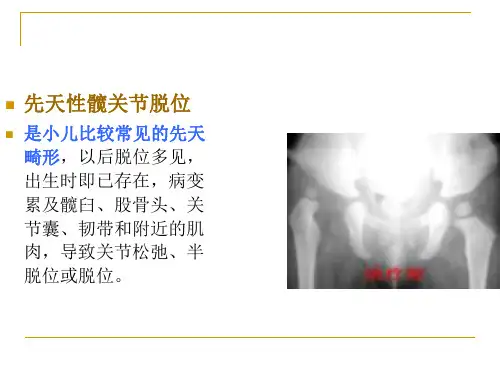


智汇大家诊疗Family life guide -169-王建 (丹棱县人民医院)先天性髋关节脱位是由于关节囊肱骨近端髋臼的发育存在缺陷,从而导致关节不稳定,并形成了髋关节脱位。
对髋关节进行矫正,并使其恢复关节组成正常关系,可以使关节随着生长逐渐趋于正常。
先天性髋关节脱位的致病原因有关专家会将髋关节脱位定义为先天性髋关节发育不良,幼儿患这种病的发病率处于1%-3.9%,在不同地区存在的差距较大。
髋髋关节脱位脱的发病率有明显的地区差异,据我国不同的地区统计华北地区发病率为千分之3.8,华南为千分之0.7,华东地区为千分之1.1。
可见在我国北方,先天性髋关节脱位的发病率比南方要高。
通过对我国各大城市的调查发现,新生儿的平均发病率为3%,男婴儿比女婴儿患病率低,大约为1:6。
一般左侧髋关节发病率高,双侧均存在髋关节脱位的病例较少。
由于该病的发病受多种因素的影响,其中遗传因素也是一个重要因素,大约20%的患儿有髋关节脱位的家族病史,也有的患儿是由于在子宫内胎位异常,受到不正常的机械性压力,从而造成了髋关节脱位。
有的患儿发病是由于髋臼发育不良,关节韧带处于松弛的状态。
先天性髋关节脱位的表现及诊断站立前期处于新生儿期与婴儿期的患儿症状并不明显,一般不会引起家长的注意。
如果出现以下几种体征,则可能存在发育性髋关节脱位的情况:(1)患有髋关节脱位的一侧肢体缩短。
(2)对患有髋关节脱位的一侧腿进行牵拉时,会发出弹响声。
(3)患儿的两侧大腿内侧出现不对称的皮肤褶皱,在患有髋关节脱位的一侧,褶皱会更加明显。
患有髋关节脱位的一侧活动次数相对比较少,而且可以明显看到活动不灵活,有活动受限的迹象。
在患病一侧,婴儿蹬踩的力量也相对较弱,腿难以伸直,常处于屈曲的状态,患病一侧的腿较另一条会短一些。
脱位期患有髋关节脱位的婴儿走路会比较晚,如患儿有一侧存在髋关节脱位,则会出现跛行的情形。
如患儿两侧都存在髋关节脱位,站立时会体现出骨盆前倾、臀部后耸、腰部前凸的特征,行走起来感觉像“鸭步步态”。


如何正确处理新生儿的先天性髋关节脱位新生儿的先天性髋关节脱位(CDH)是一个常见的先天性骨骼发育异常,如果不及时发现和处理,可能对婴儿的生活质量和髋关节功能造成长期影响。
因此,正确处理新生儿的先天性髋关节脱位至关重要。
本文将从诊断、治疗和术后护理三个方面,介绍如何正确处理新生儿的先天性髋关节脱位,以提供给读者相关的知识和指导。
诊断是正确处理新生儿先天性髋关节脱位的第一步。
通常情况下,在新生儿出生后的48小时内,骨科医生会进行髋关节的检查。
而在新生儿的正常情况下,髋关节应该是稳定、能够弯曲和伸直。
如果医生在检查中发现异常,如髋关节不稳定或者有明显的异样感,就需要进一步检查。
目前,常用的诊断方法是超声波检查。
这种无创的检查方法可以清晰地观察髋关节的结构和稳定性,准确诊断髋关节脱位。
一旦发现新生儿存在先天性髋关节脱位,就需要考虑治疗方法。
治疗方法根据髋关节的稳定性和患儿的年龄而定。
对于髋关节稳定的婴儿,一般可以选择保守治疗。
保守治疗主要包括使用腹带或者髋部支架,以限制髋关节的活动范围,促进髋关节的稳定和发育。
支架和腹带的使用要根据患儿的具体情况来确定,建议在骨科专家的指导下进行操作。
对于髋关节不稳定或者在保守治疗后髋关节仍然未能恢复正常的婴儿,可能需要考虑手术治疗。
手术治疗主要包括闭合复位和开放手术两种方法。
闭合复位是通过外力的作用,将髋关节重新复位,以恢复髋关节的正常形态和功能。
开放手术则是通过切开患儿的髋部进行手术,在手术中修复和重建受损的髋关节结构。
手术治疗的选择需要根据患儿的具体情况以及骨科专家的建议来确定。
无论采用何种治疗方法,术后的护理都是至关重要的。
术后的护理主要包括伤口和髋关节的清洁和保护,术后支架的固定和调整,以及适当的康复训练。
伤口的清洁和保护要注意细节,避免感染和并发症的发生。
此外,在术后的康复训练中,按照骨科医生的指导,进行适量的运动和活动,有助于促进髋关节的恢复和功能的加强。
先天性髋关节脱位字体[大][中][小]先天性髋关节脱位简称CDH,是较常见的一种畸形,大都向后脱,出生时即存在。
病变累及髋臼、股骨头、关节囊、韧带和附近的肌肉,导致关节松弛、半脱位或脱位。
有时可合并其他部位的畸形,如先天性斜颈、脑积水、脑脊膜膨出、其他关节先天性脱位或先天性多发性关节挛缩症等。
本病有两种类型,最常见者为典型性先天性髋关节脱位,即已形成正常胎儿,但于胚胎后期发生畸形;另一种为畸胎性先天性髋关节脱位,极少见,为胚胎器官生长时的畸胎性病变,常与先天性多发性关节挛缩症同时发生。
典型性先天性髋关节脱位也有程度不同,轻者出生时仅有关节松弛或不稳,有时可自行矫正;半脱位者常有髋臼发育不良,可发展成全脱位,也可长期停留于半脱位状态。
典型性先天性髋关节脱位的病因尚不明确,与种族、地理位置、性别、胎儿期的发育、妊娠期的内外环境等因素有关。
有一部分的病人有家族史,说明有遗传倾向,很可能是显性遗传。
初产妇和臀位产的婴儿较多,与妊娠后期胎儿生长快,孕妇腹壁肌肉紧张,羊水少,胎儿活动受限和体重较大等有关。
女性发病较多,这可能与受母体产前内分泌影响而致韧带松弛有关。
畸胎性者很可能是原始的胎质缺陷所致。
病理典型性者出生时主要是关节囊松弛。
年龄增大、脱位程度增加,特别是开始步行后逐渐产生下列变化:①关节囊伸长,与髂骨翼粘连,中部形成狭窄区,呈哑铃形。
②髋臼盂唇增厚,开始时因股骨头向上外推压而外翻;经反复复位或行走时股骨头上下移动则推向内翻。
圆韧带增长,变粗。
臼底纤维脂肪组织增生。
横韧带肥厚。
髋臼因缺乏股骨头压力的模造而发育不良,变浅,臼外上缘因受股骨头的挤压而呈斜坡状。
③股骨头骨骺发育延迟,局部长期受压处的软骨有原纤维性变,不规则,甚至有缺血性坏死。
股骨颈前倾角及颈干角增大。
④股内收肌挛缩,髂腰肌腱阻挡髋臼口,压迫关节囊使成哑铃状。
臀中、小肌、阔筋膜张肌松弛无力,久之也挛缩。
⑤在髂骨翼处形成假臼。
单侧脱位者骨盆倾斜,腰椎有代偿性侧凸;双侧脱位者骨盆前倾,腰椎前凸增加。
DDH即Developmental Dysplasia of the Hip,发育性髋关节异常。
国内有学者将DDH翻译为发育性髋关节脱位或发育性髋关节发育异常等等。
DDH的概念是指因某种因素导致患儿出生时或在发育过程中髋臼陡浅或股骨头脱出髋臼之外的现象。
CDH即Congenital Dislocation of the Hip,先天性髋关节脱位。
近十年来,国外学者注意到,有患儿在出生时髋关节是正常的,但随着生长发育逐渐出现髋臼发育不良或髋臼发育不良伴股骨头的半脱位或全脱位。
因此,1991年美国骨科学会(AAOS)和北美小儿骨科学会(POSNA)建议将先天性髋关节脱位(CDH)更名为发育性髋关节异常(DDH),它包括患儿出生时就已存在的髋臼发育不良、股骨头的半脱位或全脱位,也包含了生长发育逐渐出现髋臼发育不良或髋臼发育不良伴股骨头的半脱位或全脱位。
由CDH变为DDH,反映了人们对DDH的病理改变、自然史的认识更加深入。
由于DDH的名称尚未列入WHO的“疾病分类”中,仍有学者在临床实践中将其称为先天性髋关节脱位。
Crowe分类法即根据X线片测量股骨头移位距离与股骨头及骨盆高度的比例将其分为四型:Ⅰ型:股骨头移位占股骨头高度不到50%,或骨盆高度不到10%;Ⅱ型:股骨头移位占股骨头高度的50%~75%,或骨盆高度的10%~15%;Ⅲ型:股骨头移位占股骨头高度的75%~100%,或骨盆高度的15%~20%;Ⅳ型:股骨头移位超过股骨头高度的100%,或骨盆高度的20%发育性髋关节发育不良诊疗指南(第七届全国小儿骨科学术会议2009年4月15日-18日)(张建立、杨建平)发育性髋关节发育不良(Developmental Dysplasia of the Hip,DDH)旧称先天性髋关节脱位(Congenital Dislocation of the Hip,CDH),是髋关节在发育过程中以空间和时间上的不稳定为特征的一组病变的总称,包括髋关节脱位、半脱位和髋臼发育不良。
DDH可造成患儿的步态异常、相邻关节发育异常、脊柱继发畸形,导致成年后下腰痛和髋关节退行性变引起的疼痛。
由于该病与髋关节发育过程紧密相关,不同年龄组的表现和相应的治疗各不相同。
DDH治疗的目的是取得稳定的同心圆复位,避免股骨头缺血性坏死(AVN)。
早诊断、早治疗是提高疗效的关键。
(一)出生~6个月此阶段为DDH治疗的黄金时段,方法简便易行,依从性好,疗效可靠,并发症少。
1、临床表现与体征:大腿皮纹和臀纹不对称,关节弹响和下肢不等长等。
脱位侧髋关节外展试验阳性。
Ortolani/Balow征阳性。
肢体不等长,Allis(Galleazzi)征阳性等。
2、影像学检查:≤4个月患儿首选髋关节B超检查,Graf法;>4个月患儿可拍X线双髋正位片,常用指标为Perkin方格、髋臼指数(AL)、中心边缘角(CEA)、Shenton线、泪滴(Teradrop)征。
3、治疗:首选Pavlik 吊带,维持髋关节屈曲100°~110°,外展20°~50°。
24小时维持。
禁脱位动作(包括检查和更换衣服)。
定期B超检查,1次/1~2 周。
若3周后B超提示取得同心圆复位,则继续维持2~4个月。
然后使用外展支具直至髋臼指数(AL)<25°,中心边缘角(CEA)>20°。
如果3周后B超及临床检查提示未取得复位,则停用Pavik 吊带,改用其他治疗方法。
否则后脱位的股骨头持续压迫髋臼壁可致吊带病(髋臼后壁发育不良)。
其他治疗方法包括支具(固定体位同吊带)或直接采用闭合石膏固定,禁忌非麻醉下复位、穿戴极度(蛙式)外展支具,以避免损伤股骨头软骨和AVN。
(二)7个月~18个月随年龄的增加,体重与活动量加大,使用吊带的依从性和疗效下降。
1、临床表现和体征:除上述表现外,查体可见双臀外观不对称,会阴宽,大转子高位,望远镜征(telescope 征)、Allis征阳性。
2、治疗:首选麻醉下闭合复位、人类位石膏管型固定。
复位应在全麻下施行,闭合复位前,应切开或经皮切断内收长肌,必要时同时切断髂腰肌肌腱,以轻柔的Ortolani手法复位。
观察指标为安全区(safe zone)>20°。
建议使用欧乃佩克行关节造影。
若造影显示股骨头软骨缘于髋臼内壁间隙>4mm,提示头臼间有软组织嵌顿,阻碍复位。
放弃闭合复位,改用经内侧入路(Ludolff、Ferguson)或前外侧入路(Bikini、S-P)行切开复位。
术前可行皮牵引1-2周,或持续数周达到复位。
复位后人类位石膏管型固定髋关节屈曲100°、外展40-50°、旋转中立位共3个月,然后更换石膏,继续外展位石膏管型或支具固定3-6个月。
以上治疗结束后,病儿有以下几种情况:①头臼同心圆复位,观察;每半年拍片一次;②头臼复位,但残余髋臼发育不良,表现在髋臼陡直,AI>24°,但Shenton线连续,穿戴外展支具,尤其是夜间佩戴;每4个月拍片一次,观察髋臼包容(AI、CEA)改善情况,或是否有半脱位出现;③残余半脱位,表现在Shenton氏线不连续,通常伴有髋臼发育不良。
可穿戴外展支具,每3个月复查一次,共观察6~12个月。
拍片尤其是站立位负重下的骨盆正位,如显示有持续存在的半脱位(Shenton氏线中断),手术矫正;若持续改进,处理同②;④残余AVN,应使受累的股骨头置于髋臼的包容下,使其修复和塑形。
具体的处理方法同②、③。
(三)18个月~8岁(行走年龄)1、临床表现与体征:跛行、鸭步;下肢不等长、腰椎前凸增大、髋外展受限、Allis征阳性、Trendelenburg征阳性等。
2、影像学检查:X线双髋关节正位片,评估指标同前。
CT三维重建是观察股骨前倾角和后脱位的有效手段。
3、治疗:2岁以内仍有可能试行闭合复位,但多数患儿需切开复位及截骨术。
骨盆及股骨近端截骨,不仅矫正了髋臼、股骨近端本身的畸形,而且提供了复位后的稳定性。
目前,国际通用的一期手术治疗;切开复位、骨盆截骨、股骨近端截骨术。
术前不需要牵引。
(1)切开复位:前外侧S-P或Bikini入路。
要点是:充分显露、松解,T型切开关节囊,清除髋臼内容物(圆韧带、孟横韧带,忌切除孟唇),股骨头还纳入真髋臼内达到同心圆复位,V型关节囊紧缩成型术。
(2)骨盆截骨术式选择:任何一种骨盆截骨术不能治疗DDH,其术前基本要求是已取得了同心圆复位。
应首选重建型骨盆截骨术,主要有:a改变髋臼方向:Salter、三联(Triple)截骨术;b改变髋臼形态:适用于髋臼大而股骨头相对较小,髋臼陡直,真假髋臼延续者,常用的是Pemberton截骨术、Dega截骨术。
(3)股骨近端(转子间、转子下)短缩截骨是减低头臼间压力,避免AVN;旋转内翻截骨是纠正过大前倾角和颈干角。
术后采用髋人字石膏管型固定6周,5岁以上患儿为防止关节坚硬,可行石膏固定3周继双下肢外展皮牵引3周。
继避免负重关节活动训练至术后3~6个月。
X线检查确认截骨愈合、无AVN,恢复行走。
每年拍片复查髋关节发育情况至骨成熟。
(四)8岁以上(大龄DDH)1、临床表现与体征:除上述表现外,应注意有无疲劳性疼痛和(半脱位患儿)关节运动终末挤压痛等。
2、影像学检查:X线双髋关节正位片,评估指标同前,并应注意半脱位关节有无骨性关节炎表现。
CT三维重建除观察前倾角和后脱位外,还可评估头臼形态适应情况。
3.治疗:存在建议。
单侧脱位的治疗目的是最大限度的恢复解剖和功能,为关节置换创造条件。
均衡下肢长度预防继发脊柱畸形。
双侧脱位无假臼形成者手术并发症预后劣于自然预后,可放弃治疗。
双侧脱位有假髋臼形成者易早发性关节炎,可行姑息治疗。
姑息治疗(放弃复位)常用术式为骨盆内移截骨(Chiari手术)术、髋臼扩大(槽式延伸,Staheli)术、Shanz截骨(转子下外展截骨)术。
大龄DDH的手术治疗。
适应症欠明确,手术操作困难,手术并发症多,疗效不确定,故应谨慎采用,并有经验丰富的专职医生参与。
(五)髋臼发育不良的诊断与治疗可见于各年龄组,可为原发或继发(闭合/切开复位后)。
1、临床表现与体征:多无症状,晚期可有髋部疲劳感或疼痛。
少有阳性体征,但应注意运动终末疼痛,提示孟唇损伤。
2、影像学检查:X线双髋关节正位片CEA>20°、头臼覆盖<80% 。
Faux体位(假侧位)片,了解髋臼前缘发育情况。
CT三维重建。
3、治疗:髋臼发育不良有随发育而改善的可能。
如无早期骨性关节炎和/或半脱位的影像学改变,可密切随访观察。
每半年到一年拍片,如有无改善且出现早期骨性关节炎改变,应行关节囊外截骨术。
如出现半脱位(Shenton氏线中断),应加拍双髋外展(≥20°)正位片,如能中心复位,则行关节囊外截骨术;如不能中立复位,则应切开复位加截骨术。
截骨部位和术式的选择根据是否中心复位、头臼适应情况和发育潜力决定。
头臼明显不适应,臼大头小:髋臼成形术。
头臼基本适应:改变髋臼方向的手术;如:Salter截骨术、三联截骨术、髋臼周围截骨术(PAO,Ganz)、髋臼旋转截骨术(RAO)等。
头臼非球形适应:髋臼扩大(延伸)术(Staheli手术)、骨盆内移截骨术。
股骨近端畸形为主:股骨近端截骨术(内翻、去旋转)。
或联合手术。
术后酌情制动或免负重关节活动训练,至截骨愈合,恢复行步。
继续观察至骨成熟。
病因和病理神肌肉性疾病是一组病症,特点是大脑、脊髓、周围神经、神经肌肉接头处或肌肉丧失了正常功能。
其病因常需仔细的临床体检才能发现,有时需用神经-肌电生理甚至神经-肌肉活检才能明确诊断。
这些神经肌肉性疾病常引起脊柱侧凸,美国脊柱侧凸研究学会制定了神经肌肉性脊柱侧凸的分类(表1)。
表1 美国脊柱侧凸研究学会的神经肌肉性脊柱侧凸分类神经源性:一.上运动神经元1.脑瘫2.脊髓小脑变性遗传性共济运动失调进行性神经性腓骨肌萎缩(Charcot-Marie-Tooth病)家族性运动失调(Roussy-Levy病)3. 脊髓空洞症4.脊髓肿瘤5.脊髓损伤二.下运动神经元1.脊髓前角灰质炎2.其他病毒性脊髓病3.创伤4.脊肌萎缩症Werding—Hoffmann 病Kugelberg-Welanoler病5.家族性自主神经机能异常症(Rilag—Day 综合征)肌源性:1.先天性多发性关节挛缩症2.肌营养不良症Duchenne肌营养不良症(假性肥大型肌营养不良,进行性肌营养不良)肢肩胛带肌营养不良症面、肩胛、臀部肌营养不良症3. 纤维型不成比例4.先天性肌张力过低症5.萎缩性肌强直病神经肌肉性脊柱侧凸的具体发病机理目前尚未完全确定。