肌萎缩侧索硬化症(ALS)的临床评估及诊断
- 格式:doc
- 大小:17.00 KB
- 文档页数:2


肌萎缩侧索硬化症黄金海岸标准全文共四篇示例,供读者参考第一篇示例:肌萎缩侧索硬化症,简称ALS,是一种神经系统退行性疾病,主要影响人体的肌肉控制功能。
这种疾病会导致患者逐渐失去肌肉力量和控制能力,最终导致全身瘫痪。
ALS是一种不可逆的疾病,目前尚无有效的治疗方法,只能通过康复训练和支持性疗法来缓解症状和延缓疾病进展。
黄金海岸是澳大利亚昆士兰州一个著名的旅游胜地,同时也是一个重要的医疗中心。
在黄金海岸,有许多优秀的医疗机构和专家团队,他们致力于研究和治疗各种疾病,包括ALS。
针对ALS患者,黄金海岸医疗界提出了一系列的标准化治疗方案,希望能够为患者提供更好的医疗服务和关怀。
一、综合评估:对于ALS患者,首先需要进行全面的身体评估,包括神经系统、肌肉状况、呼吸功能等方面。
通过这些评估,医生可以了解患者的病情发展情况,制定个性化的治疗方案。
二、康复训练:康复训练是ALS治疗的重要环节,通过物理治疗、作业治疗和言语治疗等方式,帮助患者维持和提高肌肉功能和日常生活能力。
黄金海岸医疗机构提供了一系列高质量的康复训练方案,旨在帮助患者尽可能延缓病情进展。
三、营养支持:ALS患者常常会出现吞咽困难和体重下降等问题,因此营养支持是治疗的关键。
黄金海岸的医疗机构会配备专业的营养师,根据患者的情况制定个性化的饮食计划,保证患者能够获得充足的营养。
四、呼吸治疗:呼吸困难是ALS患者的常见症状,严重的呼吸问题可能会危及患者的生命。
黄金海岸的医疗机构配备了专业的呼吸治疗团队,他们会定期监测患者的呼吸功能并进行及时干预,确保患者能够维持足够的呼吸功能。
五、心理支持:ALS是一种不可逆的疾病,患者常常会面临种种困难和挑战,容易产生负面情绪。
心理支持在治疗过程中显得尤为重要。
黄金海岸的医疗机构拥有专业的心理医生和心理咨询师,他们会为患者提供心理支持和心理治疗,帮助患者积极面对疾病。
黄金海岸的ALS治疗标准是基于最新的临床研究和治疗指南,旨在提供全面的医疗服务和关怀。


肌萎缩性侧索硬化疾病研究报告疾病别名:肌萎缩性侧索硬化所属部位:全身就诊科室:骨科病症体征:肌肉萎缩,上肢周围性瘫痪,舌肌萎缩,腱反射亢进,构音不清疾病介绍:肌萎缩性侧索硬化是怎么回事?本病特点是脊髓前再细胞和锥体束同时受累,出现广泛的肌萎缩,肌束震颤,同时存在锥体束征,肌萎缩性侧索硬化症(ALS) 是成人运动神经元病中最常见的形式,ALS 以进行性上下运动神经元损伤为主,本病特点是脊髓前再细胞和锥体束同时受累,出现广泛的肌萎缩,肌束震颤,同时存在锥体束征症状体征:肌萎缩性侧索硬化的症状有哪些?肌萎缩性侧索硬化起病缓慢,但进展较快。
前驱症状可以为手臂无力、吞咽发音困难、小腿无力或者前述症状联合出现,但通常的方式为手和臂的对称性软弱无力,精细动作困难,逐步出现肌萎缩,骨间肌、蚓状肌及鱼际肌早期受累,向邻近和近端肌群蔓延。
下肢受累在后或与上肢同时发生。
舌肌、口轮匝肌、咀嚼肌萎缩无力逐渐发生,引起吞咽和发音困难,流涎或呛咳,肌束震颤广泛地出现于四肢、躯干、口舌、面等部位,不定时出现。
锥体束病征与肌萎缩、肌束震颤等下运动神经元病征共存,四肢腱反射亢进并出现病理反射。
有时上肢腱反射减弱或消失,而下肢反射亢进,出现痉挛。
括约肌与性功能障碍不常见,多无客观的感觉障碍。
大部分病例2~5年内死亡,以延髓症状起病或为主者存活时间更短。
化验检查:肌萎缩性侧索硬化要做哪些检查?以下的检查方法有利于本病的诊断:1、神经电生理:肌电图呈典型神经源性改变。
静息状态下可见纤颤电位、正锐波,有时可见束颤电位;小力收缩时运动单位电位时限增宽、波幅增大、多相波增加,大力收缩呈现单纯相。
神经传导速度正常。
运动诱发电位有助于确定上运动神经元损害。
2、肌肉活检:有助于诊断,但无特异性,早期为神经源性肌萎缩,晚期在光镜下与肌源性肌萎缩不易鉴别。
3、其他:血生化、CSF检查多无异常,肌酸磷酸激酶(CK)活性可轻度异常,MRI可显示部分病例受累脊髓和脑干萎缩变小。

肌萎缩侧索硬化诊疗指南概述肌萎缩侧索硬化(amyotrophic lateral sclerosis,ALS )是一种病因未明、主要累及大脑皮质、脑干和脊髓运动神经元的神经系统变性疾病。
其局限性分型包括进行性球麻痹(PBP),连枷臂、腿,进行性肌萎缩(PMA ),原发性侧索硬化(PLS)。
ALS 以进行性发展的骨骼肌萎缩、无力、肌束颤动、延髓麻痹和锥体束征为主要临床表现。
一般中老年发病,生存期通常3~5 年。
病因和流行病学大约90%的ALS 发病机制目前尚不明确。
国内外学者普遍认为,ALS 的发病是基因与环境共同作用的结果。
较为常见的ALS 致病基因包括SOD1,TDP-43,研究显示,由FUS、SOD1 及OPTN3 种基因的突变造成的患者不超过2%,而25.6%~30.6%的家族性ALS 患者有SOD1 突变。
其他可能的发病机制包括RNA 加工异常、谷氨酸兴奋性毒性、细胞骨架排列紊乱、线粒体功能障碍、病毒感染、细胞凋亡、生长因子异常、炎症反应等。
欧洲及美国年发病率是2/10 万~3/10万,患病率为(3~5)/10万。
发病的高峰年龄为50~75 岁,不随着年龄增加而增高。
约10%ALS 患者为家族性,余90%为散发性。
ALS 中男女患病率比例为(1.2~1.5):1。
家族性ALS 的平均发病年龄较散发性ALS 发病年龄早。
中国ALS 的流行病学数据主要来自中国(中国香港地区),发病率约0.6/10万人,患病率约3.1/10 万人。
临床表现ALS 是一种上、下运动神经元同时受累的神经系统变性疾病。
临床主要表现为球部、四肢、胸腹部肌肉进行性无力和萎缩。
而眼球运动神经和括约肌功能一般并不受累,但在有些患者晚期也可能会被累及。
20%~50%的患者可以表现有认知功能障碍,5%~15%的患者甚至会发展为额颞叶痴呆。
发病后平均3~5 年因呼吸衰竭死亡,但5%~10%的患者可以存活10 年以上。
辅助检查通过详细的病史和体格检查,在脑干、颈、胸、腰骶4 个区域中寻找上、下运动神经元共同受累的证据,是诊断ALS 的基础。

肌萎缩侧索硬化诊断和治疗中国专家共识2022运动神经元病是一种病因未明、主要累及大脑皮质、脑干和脊髓运动神经元的神经系统变性疾病,包括肌萎缩侧索硬化(amyotrophic lateral sclerosis,ALS)、进行性肌萎缩(progressive muscular atrophy,PMA)、进行性延髓麻痹(progressive bulbar palsy,PBP)和原发性侧索硬化(primary lateral sclerosis,PLS)4种临床类型。
ALS是运动神经元病中最常见的类型,一般中老年发病多见,我国ALS发病年龄高峰在50岁左右,并且发病年龄有年轻化趋势,少数患者可20岁左右即发病。
临床以进行性发展的骨骼肌无力、萎缩、肌束颤动、延髓麻痹和锥体束征为主要临床表现,部分ALS患者可伴有不同程度的认知和(或)行为障碍等额颞叶受累的表现。
约10%的ALS患者为家族性,目前已发现多个基因与之关联。
ALS的早期临床表现多样,缺乏特异的生物学确诊指标。
在临床诊断过程中,确定上、下运动神经元受累范围是诊断的关键步骤,根据患者所出现症状、体征的解剖部位,通常将受累范围分为脑干、颈段、胸段和腰骶段4个区域。
详细的病史询问、细致的体格检查和规范的神经电生理检查对于早期诊断具有关键性的作用,影像学等其他辅助检查在鉴别诊断中具有重要价值。
一、临床检查通过详细的病史询问和体格检查,在脑干、颈段、胸段、腰骶段4个区域中寻找上、下运动神经元受累的证据,是诊断ALS的基础。
(一)病史病史是证实疾病进行性发展的主要依据。
ALS早期临床表现通常不对称,多从某一部位开始发病,之后逐步在该区域内扩展,逐渐扩展到其他区域。
病史询问时,应从首发无力的部位开始,追问症状由一个区域扩展至另一个区域的时间过程。
注意询问吞咽情况、构音障碍、呼吸功能以及有无认知和(或)行为障碍、感觉障碍、大小便障碍等。
(二)体格检查在同一区域,同时存在上、下运动神经元受累的体征,是诊断ALS的要点。


渐冻症的脑脊液生物标志物与早期诊断渐冻症(Amyotrophic Lateral Sclerosis,ALS),又称肌萎缩侧索硬化症,是一种神经退行性疾病,主要特点是运动神经元的进行性退化和死亡。
由于该病的特殊发病机制和临床表现的多样性,其早期诊断一直是一个困扰医生和患者的难题。
然而,随着科技的进步和对疾病病理机制的深入研究,许多研究者开始关注脑脊液中的生物标志物在早期诊断渐冻症中的潜力。
脑脊液是一种重要的生物样本,可以通过采集腰椎穿刺来获取。
目前已经发现了一些潜在的脑脊液生物标志物与渐冻症的早期诊断关联密切。
一种被广泛研究的脑脊液生物标志物是神经元源性生长因子(neurotrophic factors,NTFs)。
NTFs是一种由神经细胞合成的蛋白质分子,对神经细胞的保护和存活起着重要作用。
研究发现,ALS患者的脑脊液中多个NTFs的水平明显降低,尤其是脑源性神经营养因子(brain-derived neurotrophic factor,BDNF)。
这一发现表明,脑脊液中NTFs的测量可以成为早期诊断渐冻症的潜在生物标志物。
另外一个备受关注的生物标志物是神经炎性因子(neuroinflammatory factors,NIFs)。
NIFs是一类参与神经炎症反应的细胞因子,包括肿瘤坏死因子-α(tumor necrosis factor-alpha,TNF-α)、白介素-6(interleukin-6,IL-6)等。
研究发现,ALS患者脑脊液中NIFs的浓度明显增加,与疾病的发展进程和严重程度密切相关。
因此,检测脑脊液中NIFs的水平可以为早期诊断和疾病进展的监测提供重要参考。
此外,还有一些其他的脑脊液生物标志物也与渐冻症的早期诊断相关,如神经元损伤标志物、氧化应激标志物、脊髓液中异常蛋白质等。
通过对这些生物标志物的研究,可以帮助医生更准确地诊断渐冻症,并及早开始治疗措施。
虽然脑脊液生物标志物对于渐冻症早期诊断的潜力已经初步展示出来,但仍然需要更多的研究来验证和完善这些标志物的可靠性和准确性。

肌萎缩侧索硬化(ALS)的临床分型,分期及病情评估@MedSci肌萎缩侧索硬化(Amyotrophic lateral sclerosis,ALS)是一种进展性神经系统变性疾病。
由于上、下运动神经元丢失导致球部、四肢、胸部肌肉逐渐无力和萎缩,动眼肌及括约肌不受累。
发病率约1.5/10万,患病率4-6/10万。
隐袭起病,进展缓慢,呼吸衰竭死亡。
发病年龄平均55岁,发病起计算平均存活3.5年。
50%患者平均存活时间为2.5年。
5年后20%患者存活,10年后10%存活。
球部起病者存活期约2.2年,存活很少超过5年。
一般发病年龄越早,存活时间越长。
目前尚无治愈的方法,但近年来研究表明有许多措施可以延长患者存活期,提高患者的生活质量。
为了科学合理地治疗ALS,本文就其临床分型,分期,治疗模式及对ALS病情进展的评估和随访方法进行了介绍。
一、ALS的定义及分类ALS在一些国家有不同的名称,在法国也称为Charcot病,为纪念1869年首次描述这一疾病的马丁夏科医生;在英国称为运动神经元病,强调该病归属的类别;在美国公众称为Lou Gehrig病,这是以患此病并使此病引起公众注意的著名棒球手的名字命名的;专业杂志遵循国际神经病学联盟的命名称为ALS。
我国一般将ALS和运动神经元病混用(近年来国内非医学媒体还称其为渐冻人症,源于台湾运动神经元病协会进行科普宣教所使用的俗称)。
建议国内同行统一采用ALS为该病的病名,便于和国际交流。
二、ALS的诊断1990年,由世界神经病学联合会在埃斯科里亚尔(El Escorial,西班牙)举办了一次研讨会,制定了第一个共识文件[3]。
其核心为将病变累及的神经系统区域分为颈区、胸区、腰骶区、延髓区,根据所制定标准,在临床怀疑ALS的患者确诊ALS需要同时存在下运动神经元变性临床表现及上运动神经元变性的临床表现和逐步向身体其他区域扩展,且没有可以解释其临床表现的其他疾病的依据。
电生理检查可以用来确认某一区域的下运动神经元损害,如每个身体区域至少两个不同的脊神经根和周围神经支配的肌肉同时存在纤颤电位和长时程的巨大运动单位电位和运动单位募集减少。

声明:下面论文由《免费论文教育网》 用户转载自互联网,版权归原作者所有,本文档仅供参考,严禁抄袭!《免费论文教育网》肌萎缩侧索硬化症患者ALSFRS-R评分与生存时间相关性分析仲玲玲,徐俊,江炜炜,赵薛旭,李作汉(南京医科大学附属脑科医院,南京 210029)摘要:目的 探讨肌萎缩侧索硬化症功能评分量表(Amyotrophic lateral sclerosis functional rating scale revised,ALSFRS-R)及线性变化率(⊿FS)与生存时间相关性。
方法 应用 2000年世界神经病学联盟修订的El Escorial诊断标准分析64例肌萎缩侧索硬化症(Amyotrophic lateral sclerosis,ALS)患者临床资料,予以ALSFRS-R评分及线性变化率(⊿FS),应用Kaplan–Meier法观察从起病至气管切开或死亡的生存曲线,以中位数分组并用Log-rank法检验,两组曲线不同。
应用Cox比例风险模型,多因素分析法调整参数:性别,发病年龄,起病病程,用力肺活量(forced vital capacity,FVC)。
结果 随访64例ALS患者,失访8人,56人气管切开或死亡,男:女=2.7:1。
应用Log-rank法检验两组曲线P<0.05,有统计学意义。
应用Cox比例风险模型ALSFRS-R评分(HR:0.87 95% CI 0.82-0.93 P〈0.01),ALSFRS-R率(HR:5.52 95% CI 3.13-9.71 P〈0.01 )结论 ALSFRS-R 评分及⊿FS与患者预后有预测价值。
关键词:肌萎缩侧索硬化症;ALSFRS-R;⊿FS;生存时间中图分类号:R741.041ALSFRS-R score predicts survival time in alsZhong Lingling, Xu Jun, Jiang Weiwei, Zhao Xuexu, Li Zuohan (Nanjing Brain Hospital Affiliated to Nanjing Medical University,NanJing 210029) Abstract: objective To study the Amyotrophic lateral sclerosis functional rating scale revised and its progression rate of ALSFRS-R correlation with survival time. Methods Application of 2000 word Union of Neurology El Escorial diagnostic criteria retrospectively analyzed 64 case of amyotrophic lateral sclerosis clinical date, be ALSFRS-R score and the progress rate(⊿FS)and Kaplan-Meier analysis was used from onset to tracheostomy or death ,the median group and Log-rank analysis was used to estimate the difference between two groups. Application of Cox proportional hazards model,adjust the parameters of multi-factor analysis: sex, age, onset duration , forced vital capacity,FVC. Results 64 ALS patient were followed, lost 8 ,56 incision of tracheal or death, M:F=2.7:1, ,the average survival time of 3.5 years. Log-rank analysis two groups p<0.05, statistically significant. Application of Cox proportional hazards model ALSFRS-R(HR:0.87 95% CI 0.82-0.93 P〈0.01), ⊿FS(HR:5.52 95% CI 3.13-9.71 P〈0.01 ). Conclusions ALSFRS-R and ⊿FS predicting the prognosis of patients.Keywords:Amyotrophic lateral sclerosis;ALS ALSFRS-R;⊿FS;survival time0引言肌萎缩侧索硬化症(Amyotrophic lateral sclerosis,ALS)是一组病因不明,致死性的神经系统变性病,平均生存2-4年[1]。
生命素养健康管理■定义肌萎缩侧索硬化(ALS)也叫运动神经元病(MND),后一名称英国常用,法国又叫夏科(Charcot)病,而美国也称卢伽雷氏(Lou Gehrig)病。
我国通常将肌萎缩侧索硬化和运动神经元病混用。
它是上运动神经元和下运动神经元损伤之后,导致包括球部(所谓球部,就是指的是延髓支配的这部分肌肉)、四肢、躯干、胸部腹部的肌肉逐渐无力和萎缩。
■素养生活方式说起肌萎缩侧索硬化症疾病,相信现在大家也不是很陌生吧,我们知道肌萎缩侧索硬化症一旦出现会患者的危害极大,为此大家都想要知道预防肌萎缩侧索硬化症的方法是什么,这样就可以避免肌萎缩侧索硬化症的出现危害大家。
1.科学预防长期在水中作业的人或在岁土太过、湿气偏盛之年以及长夏暑湿之季,更当格外注意防止湿气侵袭而发肌萎缩侧索硬化症。
2.避免受到外伤人们就应该在日常生活中多注意安全以避免意外伤害,俗语说:天有不测风云,人有旦夕祸福,意外的事故,常会给人带来不幸、坠落、摔伤等常易损伤脏腑筋骨、经络气血而导致肢体萎废无用。
3.注意天气变化诸如自然界的湿、寒、热、暑等六淫邪气乘机而入,侵害身体而发生肌萎缩侧索硬化症,所以在预防肌萎缩侧索硬化症上必须顺应四时气候变化,御寒保暖、避暑防热,以谨防湿气,同样人们应该保证自己的生活居室清洁干燥、通风透光,外出活动要注意气候寒温,适当增减衣服。
4.严格预防感冒、胃肠炎。
肌萎缩患者由于自身免疫机能低下,或者存在着某种免疫缺陷,肌萎缩患者一旦感冒,病情加重,病程延长,肌萎无力、肌跳加重,特别是球麻痹患者易并发肺部感染,如不及时防治,预后不良,甚至危及患者生命。
■素养饮食1.有饮酒习惯肌萎缩侧索硬化症的病人,可以适量饮用果酒,如葡萄酒之类。
2.饮食宜五味得当,不可偏嗜。
3.不要暴饮暴食,特别是饱餐高糖饮食。
4.在主食的基础上,要加用补益脾肾的八宝粥和龙眼肉粥、山苭粥、海参粥和补益精血的肉食。
5.平常要多食豆芽菜、菠菜与白菜、萝卜和西红柿等蔬菜,饮甘泉水、柠檬汁等饮料,尤以牛乳和丰乳最好的。
als的诊断标准
肌萎缩侧索硬化症(ALS)的临床表现和生物学特征具有很高的异质性,因此其诊断需要多种不同的方法和标准。
下面是一些常见的诊断标准:
1. 爬行肌表现:ALS患者通常会出现肌肉萎缩、无力和震颤等表现,这些症状通常从肌肉薄弱的四肢开始,并逐渐向其他肌肉扩散。
这些表现通常需要进行定量评估,可使用肌力测试、肌肉电图和其他神经肌肉功能测试方法。
2. 上运动神经元表现:上运动神经元(UMN)受损是ALS的典型表现之一,常常表现为肌张力增加、肌肉痉挛和反射异常等。
这些表现同样需要进行定量评估。
3. 下运动神经元表现:下运动神经元(LMN)受损是ALS的另一个典型表现,常常表现为肌肉萎缩、无力和震颤等。
这些表现同样需要进行定量评估。
4. 神经影像学检查:神经影像学检查可以评估脊髓、脑干和大脑皮层等与ALS相关的区域的变化,例如核磁共振成像(MRI)和计算机断层扫描(CT)等。
5. 生物标记物:生物标记物可以提供有关ALS病理生理学和疾病进展的信息,例如血浆神经元特异性蛋白(NSE)和尿中神经元特异性酶(NAA)等。
综上所述,ALS的诊断需要多种不同的方法和标准的综合应用,以便为患者提供最准确和有效的治疗。
渐冻症的病理解剖和神经影像学特征渐冻症,又称为肌萎缩侧索硬化症(Amyotrophic Lateral Sclerosis,简称ALS),是一种神经退行性疾病,主要累及运动神经元。
该病会导致肌肉无力、萎缩和进行性强直性痉挛,最终导致功能损失。
本文将介绍渐冻症的病理解剖和神经影像学特征,以加深我们对于该病的认识和了解。
一、病理解剖特征渐冻症主要的病理特征是脊髓和脑干中的肌萎缩和神经元丧失。
在脊髓和脑干的下部,出现了大量的上运动神经元的减少和变性。
在患者的大脑皮层和脊髓中,神经细胞的萎缩和丧失是渐冻症的主要病理改变。
这些神经细胞的变性主要发生在额叶、顶枕叶和颞叶,对于支配肌肉的下运动神经元也有损害。
除了上运动神经元的受累,下运动神经元也会出现退行性改变。
渐冻症的病理解剖表明,上运动神经元和下运动神经元的丧失导致了运动功能的受损。
此外,病理学观察还显示,伴随着神经元的退行性变化,还会形成多种神经节细胞质包涵体。
其中最常见的是TDP-43(转位结合蛋白-43)阳性的包涵体,这种异常聚集的蛋白质在渐冻症患者的大脑和脊髓中广泛存在。
这些包涵体的形成可导致神经细胞的功能障碍和死亡。
二、神经影像学特征神经影像学技术的发展为诊断渐冻症提供了重要的手段。
以下将介绍几种常用的神经影像学技术及其在渐冻症研究中的应用。
1. 磁共振成像(Magnetic Resonance Imaging,简称MRI)MRI是一种非侵入性的影像技术,通过利用磁场和无害的无线电波来生成图像。
在渐冻症的研究中,MRI可以显示出患者脑部和脊髓的结构变化。
研究显示,渐冻症患者的脊髓上部存在明显的萎缩现象,这与病理解剖的结果一致。
此外,MRI还可用于观察背侧被膜和额颞叶皮层的萎缩情况。
2. 磁共振波谱成像(Magnetic Resonance Spectroscopy Imaging,简称MRSI)MRSI是一种结合了MRI和波谱学的技术,可以提供关于患者脑组织内代谢物含量和代谢活动的信息。
肌萎缩侧索硬化临床路径(2016年版)一、肌萎缩侧索硬化临床路径标准住院流程(一)适用对象。
第一诊断为肌萎缩侧索硬化(Amyotrophic Lateral Sclerosis,缩写为ALS,ICD-10:G12.2)。
(二)诊断依据。
根据《中国肌萎缩侧索硬化诊断和治疗指南》(中华医学会神经病学分会制订,2012年)。
1.隐袭起病,进行性加重的病程2.上下运动神经元共同受累的临床症状及体征3.肌电图检查提示广泛性神经源性损害4.除外其他相关疾病(三)治疗方案。
根据《中国肌萎缩侧索硬化诊断和治疗指南》(中华医学会神经病学分会制订,2012年)本病目前尚无特效治疗方法,但对症治疗可减轻患者病痛和改善生活质量。
1.一般治疗吞咽困难者须加强营养,必要时管饲喂养或经皮胃造瘘。
肢体活动受限者须适当增加体疗或理疗。
呼吸肌麻痹者须机械通气维持呼吸。
2.药物治疗有条件者可服用利鲁唑等,也可服用B族维生素、维生素E及辅酶Q10等,有疼痛者服用卡马西平、加巴喷丁。
3.辅助呼吸治疗:根据病情可选择无创或有创辅助呼吸治疗(四)标准住院日为14–21天。
(五)进入路径标准。
1.第一诊断必须符合ICD-10:G12.2肌萎缩侧索硬化编码。
2.具有其他疾病,但住院期间不需要特殊处理也不影响本临床路径流程实施患者。
(六)住院期间检查项目。
1.必需检查项目:(1)血常规、尿常规、大便常规;(2)肝肾功能、电解质、血糖、血脂、血清肌酶、感染性疾病筛查(乙肝、艾滋病、梅毒等);(3)心电图、肌电图(常规、节段运动神经传导速度测定)、头、颈椎或腰椎MRI;(4)腰穿脑脊液检查:常规、生化;(5)X线胸片或胸部CT;(6)肿瘤相关筛查:肿瘤抗原及标志物;(7)免疫及代谢指标筛查:免疫五项、风湿三项、ANA、ENA、dsDNA、RF、VB12、叶酸、免疫球蛋白、补体、血沉、抗“O”、甲状腺功能;2.选择检查项目:(1)如果肿瘤标志物升高,可选择行相应部位的B超、CT、MRI检查,消化道钡餐或内窥镜;(2)重金属中毒指标;(3)胸椎MRI;(4)肌电图:重复神经电刺激;(5)骨穿。
肌萎缩侧索硬化症(ALS)的临床评估及诊断
临床评估
临床表现
主要的临床表现为骨骼肌萎缩、无力,直至呼吸麻痹而死亡。
肢体首发型:约占所有ALS患者的3/4,症状常始于一侧肢体远端,逐步蔓延到对侧和其他四肢,然后累积颈部、躯干、面肌等其他部位。
延髓首发型:约占所有ALS患者的1/4,起病时即出现构音不清、吞咽困难、咀嚼无力等延髓症状,部分患者表现为情绪控制不良。
体检
常见神经系统体征:肌肉萎缩、肌束震颤(可在多个肢体及舌部发生),腱反射亢进。
1、无感觉障碍的体征,但患者常主观感觉麻木、发凉等症状。
2、上肢:多见远端为主的肌肉萎缩,以手部大小鱼际肌、骨间肌为著,同时伴有肌束震颤,肌张力不高。
3、下肢:呈痉挛性瘫痪,肌张力增高。
下运动神经元损害综合征:主要是肢体远端肌萎缩,也可出现肌肉震颤和肌肉痛性痉挛。
上运动神经元损害综合征:发生于下运动神经元损害同时或以后,多表现为下肢痉挛性瘫痪、剪刀步态、肌张力增高,腱反射亢进、病理征阳性。
1、无明显肌力减退,但运动缓慢、协调性差、易疲劳、不能完成精细动作。
2、当下运动神经元损害程度远重于上运动神经元损害时,可能会掩盖增高的肌张力,牵张反射也可以减退。
3、病理征阳性:如在手部可引出Hoffmann及Rossolimo等病理征;在下肢可出现Babinski 征及Chaddock征阳性。
4、颅神经:除球麻痹外,可有舌肌萎缩,舌肌纤颤。
5、精神检查:评估患者是否有认知功能或情感障碍,有些患者可有强哭、强笑,情绪控制不良等。
6、呼吸肌受累:出现呼吸困难的体征。
辅助检查
血液检查:以除外其他疾病,并不能为确诊ALS提供依据。
1、血清磷酸肌酸激酶多正常,个别患者可增高。
2、血中免疫球蛋白及补体正常,少数患者有血清球蛋白增高。
脑脊液检查:以除外其他疾病,不能为确诊ALS提供依据。
大多正常,少数患者有脑脊液蛋白、氨基酸含量轻度升高。
神经电生理检查
1、肌电图(EMG):可见四肢、躯干肌肉广泛的失神经电位,出现纤颤电位、束颤电位,正锐波(PSW),波幅增高、时相延长的巨大动作电位。
可用于确定受累部位,例如延髓肌、上肢带、躯干肌及下肢带是否受累,明确临床未受累部位是否出现下运动神经元功能障碍。
2、神经传导速度(神经电图):包括运动和感觉神经传导速度和阻滞测定。
可排除周围神经病变。
ALS感觉传导速度(SCV)正常,而远端运动传导速度(MCV)可能减慢。
3、运动诱发电位(MEP)检查:检查锥体束功能状态。
神经影像学检查:以排除其他疾病。
1、脊髓和脑干MRI:可见与临床受损肌肉相应部位的脊髓萎缩变性。
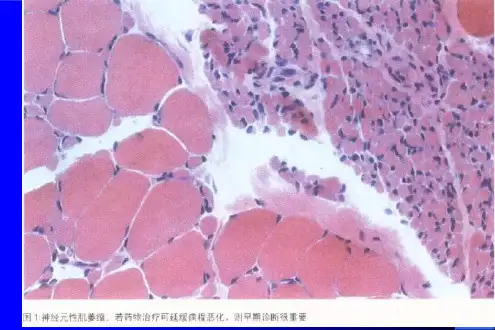
病理学检查:对于不典型病例,或怀疑其他疾病(如包涵体肌炎)时,可考虑进行肌肉和周围神经活检。
诊断
1、肯定ALS:全身4个区域(脑、颈、胸、腰骶神经支配区)的肌群中,3个区域有上、下运动神经元病损的症状和体征;
2、拟诊ALS:2个区域有上、下运动神经元病损的症状和体征;
3、可能ALS:1个区域上、下运动神经元病损的症状和体征,或在2-3个区域有上运动神经元病损的体征。
支持ALS的依据:
1、1处或多处肌束震颤;
2、肌电图提示神经源性损害;
3、运动和感觉神经传导速度正常,但远端运动传导潜伏期可以延长,波幅低;
4、无传导阻滞。
ALS不应有的症状和体征:
1、感觉障碍体征;
2、明显括约肌功能障碍;
3、视觉和眼肌运动障碍;
4、自主神经功能障碍;
5、锥体外系疾病的症状和体征;
6、AD的症状和体征;
7、可由其他疾病解释的类ALS的症状和体征。