动脉到动脉栓塞的直接证据_脑血流微栓子监测
- 格式:pdf
- 大小:313.49 KB
- 文档页数:4
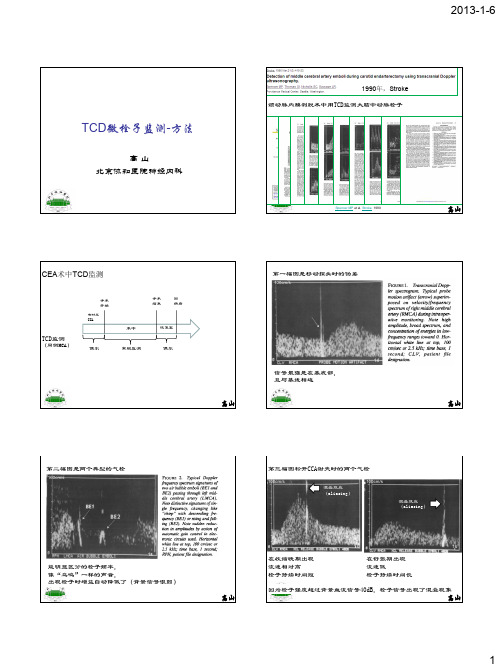
高山北京协和医院神经内科TCD 微栓子监测-方法高山Spencer MP et al. Stroke.1990颈动脉内膜剥脱术中用TCD 监测大脑中动脉栓子1990年,Stroke高山有时压CCA手术开始手术结束回病房术中常规监测偶尔偶尔TCD 监测(同侧MCA )恢复室CEA 术中TCD 监测高山第一幅图是移动探头时的伪差100cm/s1s信号最强是在基底部,且与基线相连高山第二幅图是两个典型的气栓能明显区分的栓子频率,像“鸟鸣”一样的声音,出现栓子时增益自动降低了(背景信号很弱)100cm/s1s高山100cm/s100cm/s第三幅图松开CCA 钳夹时的两个气栓在收缩晚期出现流速相对高栓子持续时间短在舒张期出现流速低栓子持续时间长因为栓子强度超过背景血流信号40dB ,栓子信号出现了混叠现象混叠效应(aliasing )混叠效应(aliasing )1s1s高山第四幅图松开CCA 钳夹后持续15秒的气栓松开CCA 钳夹第15秒最后一个气栓高山第五幅图让作者推测以下信号有可能是固体所组成Formed-element embolusSolid embolus后来高山作者根据什么猜测这可能是固体信号呢?第一个猜测可能是固栓信号是手术结束12分钟后在恢复室记录到的叫醒的最初神经功能正常,后逐渐出现右侧肢体无力及失语术后床旁颈动脉超声显示血管通畅,但TCD 在同侧MCA 持续监测到固体栓子信号病人被送回手术室,进行二次手术二次术中持续TCD 监测仍然有固体信号,直到再次夹闭CCA 后固体信号消失二次打开CCA 后,在第一次夹闭的CCA 部位发现了撕裂的内膜并有轻微夹层,在该部位粘附着一个大的血小板血栓,病变延伸到颈动脉内膜剥脱的近端例105,无症状LICA 狭窄90%行CEA夹闭CCA 后,LMCA 血流速度从78/25下降至50/23cm/s ,残端压50mmHgCCA 夹闭时间26分钟,未行分流松开CCA 钳夹时仅在 1.5秒内记录到气栓信号高山二次术后,CCA 钳夹松开后,以及此后两天内未再监测到固体栓子术后即刻头颅CT 未发现梗死灶手术48小时后复查头颅CT ,左侧MCA 分布区的颞枕分水岭区梗死,但未累及底节给予了抗凝及康复治疗,5周后出院时仅遗留找词困难,肢体功能恢复正常很明显,这个病人的卒中是因为CCA 形成的血栓反复脱落,成为固体栓子,流过MCA ,并最终进入到它的分布区尽管这个病人术中未行分流,但卒中不可能由低灌注所致,因为夹闭CCA 期间的残端压和同侧MCA 血流速度都提示灌注充分气栓也不大可能是导致卒中的原因,因为松开CCA 钳夹后出现气栓累计持续时间仅2.3秒作者结论性地说:TCD 能够监测到固体栓子信号,并解释了卒中发生的原因高山第六幅图让作者更加确定这些信号应该是固体所组成的压了一下CCA放大100cm/sCEA 手术还没开始!高山CEA 手术过程中松开颈外和颈总动脉TCD 在同侧MCA 监测到栓子信号7例病人观察到此现象作者还发现了一个有趣的现象开放ICA 后,MCA 记录到更多栓子Spencer MP et al. Stroke.1990说明气栓可以通过眼动脉反向进入大脑中动脉高山病例190一侧单眼黑蒙症状侧MCA 监测到固体栓子信号,在术前一天,在术前即刻同侧ICA 闭塞,眼动脉血流反向切开颈动脉分叉,发现斑块深部有两处溃疡,一处在CCA 末端,另一处在狭窄的ECA 起始。


[分享]血栓形成的机制血栓的形成机制血栓的形成机制一、基本概念:在活体的心脏或血管腔内,血液发生凝固或血液中的某些成分互相粘集,形成固体质块的过程,称为血栓形成(Thrombosis)。
血栓可以发生在体内任何部位的血管内,导致血液流动停止或血液流动淤滞。
在微循环的小血管或中等大小血管内的血栓,可见有完全堵塞血管的栓子,而在大动脉内,血栓形成往往与动脉粥样硬化斑块有关。
静脉血栓形成的速度较快,且有延伸现象。
二、结构与分类:由于血栓形成的部位不同,血栓内所含的组成成份及其结构也会有所不同,临床上大致可分为如下几种类型:(1)血小板血栓主要由血小板组成,在栓子中可见大量的血小板聚集体,其间有少量的纤维蛋白形成网状,血小板与纤维蛋白交织在一起,在聚集体周围的血小板发生释放反应更活跃,常见于微血管内。
(2)白色血栓此类血栓内富含血小板、白细胞、纤维蛋白及少量红细胞,外观呈灰白色。
栓子表面粗糙、卷曲、有条纹。
血栓的形成与血管壁的创伤有关,故常呈现为附壁血栓,多见于动脉内。
(3)红色血栓主要成份为红细胞、白细胞、纤维蛋白及少量的血小板。
血栓与管壁黏附较疏松,易脱落而造成远端血管的血栓栓塞。
(4)混合血栓在结构上可分为头、体、尾三部分,头部由白色血栓形成,体部由红色血栓与白色血栓组成,尾部由红色血栓组成。
血栓头部常黏附于血管壁,形成附壁血栓。
(5)微血栓由纤维蛋白及单体构成,内含不同数量的白细胞和血小板,或少量的红细胞。
外面透明,故又称为透明血栓。
多发生于前毛细血管、小动脉及小静脉,在DIC 或休克发作时可见此类血栓。
(6)感染性血栓由细菌和中性粒细胞残体构成,栓子外观呈现绿色或灰黄色。
血栓可由于菌血症、血管壁的炎症或细菌所致的管壁损伤而使血管内皮抗栓能力下降所致。
三、参与血栓形成的因素随着研究的深入,与认识水平的提高,血栓形成的过程越来越为人们所了解,参与血栓形成的因素非常复杂,但从宏观上讲,影响到血栓形成的主要因素大致可分为以下四个方面,简要介绍如下。

序经颅多普勒超声检查(TCD)技术传入我国已有十余年历史,其创始人Aaslid教授也曾经在我国参加过国际会议,讲授TCD的知识和技术。
但国内有些学者对TCD技术颇有看法,认为其结果不可靠:例如有时明明MRA或DSA已经发现有血管狭窄,而TCD却为正常所见;有时则相反,MRA和DSA都正常,可TCD却有异常;更有甚者,病人的血压、血脂、血糖一切都正常,而TCD出了一个脑动脉硬化的报告,这种报告不仅使病人产生顾虑,也使医师感到迷惑。
我觉得很有必要在TCD的技术和临床应用方面有一个规范化的指导,使医师、技术员都能遵循、阅读、理解、使用,只有这样,TCD检查才能广泛地在临床应用,并受到医师和病人的欢迎。
摆在案头的一本新书“经颅多普勒超声(TCD)诊断技术与临床应用”在粗读后感到十分欣喜,因为它仔细描述了TCD的检查方法和注意要点,强调脑动脉的解剖、病理状态下脑血流的方向和频谱形态的变化以及全面分析颅内外频谱是TCD诊断的关键所在。
这个观点为正确使用TCD技术奠定了基础,摈弃了不规范的操作、随心所欲地出报告、莫名其妙地解释结果等行为,是重要的正本清源之举。
其次,作者结合多年来在临床工作中遇到的各种颅内外动脉狭窄和闭塞的TCD改变举出许多具体的例子,特别强调侧支循环形成后如何判断其开放与否以及脑血流的变化,这对决定颅内外动脉是否需要手术有着极其重要的意义,已经在多次大会诊中受到神经内、外科医师的首肯。
第三,脑血流中微栓子的监测是近年来颅内外闭塞性脑血管病的一个新热点。
既往多半着眼于对心脏病和颈内动脉狭窄的微栓子监测,作者在临床工作中,发现颅内大动脉狭窄部位也能进行微栓子监测,而且对颅内大动脉狭窄的微栓子监测可以解释一部分缺血性脑卒中的发病机制,这一点,丰富了动脉-动脉微栓塞的学说。
有关颅内大动脉狭窄微栓子监测的文章已经在多篇国外杂志上发表。
第四,TCD对脑死亡的诊断具有方便、灵活、易操作、可重复的特点,国内、外都将其列为脑死亡的诊断标准之一。


前言,TCD)1982年挪威学者Rune Aaslid等率先将经颅多普勒超声(Transcranial DopplerDoppler,TCD 用于临床,其无创、价廉、可靠、便携等特点迅速引起了国内外医学界的浓厚兴趣。
最初,TCD被用来监测蛛网膜下腔出血后脑动脉痉挛,但很快它就在诊断脑供血动脉狭窄、判断侧支循环建立、动态观察急性颅内压增高和脑循环停止等方面得到了充分肯定;到了20世纪90年代,TCD又在脑血流自动调节功能评估和脑血流微栓子监测等领域崭露头角。
从最初的仅应用于神经外科和重症监护病房发展到今天广泛应用于神经内外科、重症监护病房、麻醉科、脑动脉介入治疗中心和心脏及血管外科等临床科室。
随着TCD应用领域的不断拓宽,仪器功能的不断完善,它的临床应用和科研价值得到越来越多的肯定和重视。
遗憾的是,虽然TCD引进我国已有10余年历史,并且也已经遍布于全国大大小小医院,但因毫无科学依据的“血流速度减慢--脑供血不足”和不结合临床病情被滥用的“血流速度增快——脑动脉痉挛”等诊断报告,使其真正的作用和价值在很多地方长期得不到认识和发挥。
随着我国对颅内外脑供血动脉狭窄研究的不断深入以及颈动脉内膜剥脱术和血管内支架成型术的兴起,国内越来越多的神经内外科医生虽仍持怀疑态度但已经开始关注无创的TCD 诊断技术,希望更多地了解它,我们也可喜地看到有更多对TCD已有某些了解的医生抱着极大兴趣希望掌握这门技术。
笔者自1991年开始学习、应用和研究TCD,北京协和医院完善的医疗设施使得TCD应用于临床诊断的早期就能在脑动脉造影的对照下蓬勃发展。
十余年来,笔者对TCD倾注了极大的热情并从未间断过磨砺,与放射科、神经外科、重症监护病房和麻醉科室等长期合作,在自身的检查和诊断技术不断提高和完善的过程中,积累了十分丰富的病例资料。
多年的TCD教学以及与进修大夫的广泛交流,使笔者很久以前就已萌发了将这些病例资料编撰成书的念头,但一直深感自己在很多方面的不成熟,笔力不济而未付诸行动。
经颅多普勒超声常规检查指南一、目的经颅多普勒(transcranial Doppler, TCD)检查是利用人类颅骨自然薄弱的部位作为检测声窗(如颞骨嶙部、枕骨大孔、眼眶),采用低频率(1.6~2.0MHz)的脉冲波探头对颅内动脉病变所产生的颅底动脉血流动力学变化提供客观的评价信息。
同时通过4.0MHz连续波或2.0MHz脉冲波多普勒探头检测颈总动脉(common carotid artery,CCA)、颈外动脉(external carotid artery,ECA)及颈内动脉(internal carotid artery,ICA)颅外段全程获得相关的血流动力学信息。
1、通过检测深度、血流速度、血管搏动指数、血流音频评估脑血管功能及病变。
2、通过血流方向的变化判断颅内外动脉侧支循环的开放。
二、适应证1、脑动脉狭窄和闭塞。
2、颈动脉狭窄和闭塞。
3、脑血管痉挛。
4、脑血管畸形。
5、颅内压增高。
6、脑死亡。
7、脑血流微栓子监测。
8、颈动脉内膜剥脱术中监测。
9、冠状动脉搭桥术中监测。
三、禁忌证和局限性TCD常规检测通常无禁忌证。
但是在经眼眶探测时必须减低探头发射功率(采用功率5%~10%),当患者出现以下情况时,检查存在一定的局限性:1、患者意识不清晰,不配合。
2、检测声窗穿透不良,影响检测结果准确性。
四、仪器设备1、超声仪:TCD检查采用的超声仪应配备1.6 MHz或2 MHz脉冲波探头,具有多普勒频谱分析功能。
2、检查床:普通诊查床,头部枕依患者舒适要求调整。
五、检查前准备TCD检查前一般无需特殊准备,但要告知受检者(上午检查者)应注意正常进餐适量饮水,以减少血液黏度升高导致脑血流速度减低,影响检测结果的准确性。
超声检查前应简略询问相关病史及危险因素。
相关信息:①既往是否接受过同类检查及结果。
②高血压、糖尿病、高脂血症、吸烟或戒烟等病史或相关危险因素的时间及用药类型。
③脑缺血病变的相关症状及体征。
经颅多普勒微栓子监测临床研究进展微栓子为缺血性卒中发作独立危险因素之一,对其实时监测意义重大。
经颅多普勒(transcranial Doppler,TCD)微栓子监测技术可以无创、实时、动态地检测循环中的微栓子,大量文献报道关于TCD微栓子监测在缺血性脑血管病高危人群中的研究价值。
本文就微栓子监测临床研究进展作一综述。
1 经颅多普勒微栓子监测发展史1990年,SPENCER等[1]在颈动脉内膜切除术的脑血流监测中发现,血流中通过的血小板或血栓碎片等固体颗粒可被TCD检测到,其称为微栓子信号(MES)。
1995年,Stroke发表了关于MES诊断标准的专家共识[2]:MES出现于血流频谱中,短时程(<300ms),信号强度比背景信号高3 dB,单方向,有尖锐的鸟鸣声或哨声。
自此,动脉栓塞实时监测成为可能,为研究脑血管病发病机制、制定个体化治疗方案以及评价药物疗效提供了新方向。
2008年,欧洲卒中组织(ESO)执行委员会和写作委员会[3]共同完成《缺血性卒中和短暂性脑缺血发作治疗指南2008》,指出TCD是监测脑血流中MES的唯一方法。
2 经颅多普勒微栓子检测机制多普勒超声的反射强度以振幅反映。
TCD 发出的超声波波长大于红细胞直径,故超声波遇到红细胞会发生散射,而探头所接收到的只是直接返回部分的声强。
由于微栓子的直径和密度具有与红细胞不同的声阻抗,当血流中出现微栓子流动时,较多的超声波会被反射。
反射的强度与血液和微栓子的声阻抗差成正比,即两种物质的密度差越大,所接受到的反射声波信号就越强,在视频或音频中就会出现高声强信号。
TCD所探测到的高声强信号除与栓子性质有关外,还与栓子的大小及数量有关,微栓子越大,信号越强;微栓子越多,信号越密集。
因此,理论上认为循环中的微栓子可被TCD检测到[4]。
3 经颅多普勒微栓子监测方法与意义3.1 监测部位与方法主要检测大脑中动脉、颈内动脉和颈总动脉,以大脑中动脉最常用。