HIV的致病机理
- 格式:ppt
- 大小:332.00 KB
- 文档页数:3

艾滋病病的特征和病理生理艾滋病是由人类免疫缺陷病毒(HIV)引起的一种疾病。
自20世纪80年代末以来,艾滋病已经成为全球公共卫生问题。
这种疾病对人类健康造成了严重的威胁,并导致了大量人员死亡。
本文将介绍艾滋病的特征以及病理生理过程,以帮助人们更好地认识这种疾病。
一、艾滋病的特征艾滋病的主要特征是免疫系统的损害和功能衰竭,这是由HIV病毒感染造成的。
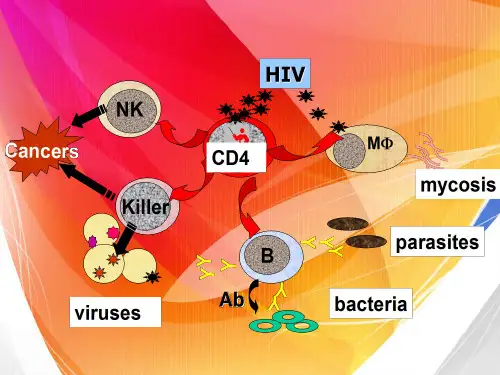
1.1 免疫系统损害HIV病毒主要感染人体的免疫细胞——CD4+T淋巴细胞,通过复制病毒破坏这些细胞,导致免疫系统衰竭。
患者的免疫系统无法有效地对抗感染和癌症等疾病,导致容易感染多种细菌、病毒、真菌和寄生虫等病原体,在严重情况下,会引发多种机会性感染和肿瘤等并发症。
1.2 隐匿期长艾滋病隐匿期通常持续数年到十余年,甚至更长时间。
在这段时间内,患者可能不知道自己感染了HIV病毒,没有明显的症状,但仍然可以通过性接触、血液或母婴传播病毒。
1.3 治愈无望目前,艾滋病是无法治愈的,只能通过艾滋病毒抑制剂等药物治疗来控制病情。
药物治疗可以减缓病毒复制速度,提高患者的免疫力,延缓疾病进展。
但如果停止治疗,病情将随即恶化。
二、艾滋病的病理生理过程HIV病毒感染后,经历了几个主要的生物学进程:2.1 病毒进入人体细胞HIV病毒进入人体细胞需要靠其表面的一个重要蛋白质——gp120,靠它与人体细胞表面抗原结合,达到进入细胞的目的。
2.2 病毒复制感染后,病毒需要在细胞内复制自己。
病毒利用细胞内的生物机制,将自身RNA变成细胞的DNA,这样病毒就能在细胞内复制自己得以刚生长。
2.3 病毒释放病毒在细胞内复制完成后,会逐渐杀死这个细胞,这样病毒就能被释放出来,并继续感染其他细胞。
这种病毒的自我复制是艾滋病的主要病理生理过程,导致感染免疫细胞的数量显著减少,在某些情况下会导致细胞死亡。
2.4 免疫系统功能衰竭由于HIV病毒的大量杀伤和侵害,导致免疫系统疲劳和功能衰竭,细胞数量的减少,免疫力下降、体内的机会感染、病原体控制和疾病预防控制能力显著降低,最终导致机会性感染、肿瘤和其他疾病的发生。

艾滋病毒及其致病机理年级:2014级学号:051姓名:倪文彦专业:材料科学与工程二零一五年七月摘要国家卫计委公布,我国自1985年发现第一例艾滋病病人以来,截至2014年10月底,报告现存活的艾滋病毒感染者和病人已达49.7万例(感染者占60%左右),死亡15.4万例。
而且,这一数据还呈逐年上升的趋势,艾滋病已严重威胁了人民群众身体健康和经济社会发展。
因此,客观全面的认识艾滋病对我们来说尤为重要。
关键词:艾滋病毒;病毒结构;致病机理;一、艾滋病毒结构(一)、形态结构HIV病毒直径约120纳米,大致呈球形。
HIV呈球形,直径约100~120nm。
病毒外膜是类脂包膜,来自宿主细胞,并嵌有gp120和四41两种特异性糖蛋白,前者为外膜糖蛋白,后者为跨膜糖蛋白(图2-1),外膜糖蛋白位于表面,并与跨膜蛋白通过非共价作用结合。
向是球形基质,以及半锥形衣壳,衣壳在电镜下呈高电子密度。
衣壳含有病毒的RNA基因组、酶(病毒复制必须的酶类有3种,分别是逆转录酶(p66,p51)、整合酶(p32)和蛋白酶(p11))以及其他来自宿主细胞的成分,作为逆转录的引物。
(二)、结构基因HIV基因全长约9.8kb,含有gag、pol、env3个结构基因、2个调节基因和4个辅助基因,分别称为tat(反式激活因子)、rev(毒粒蛋白表达调节子);ncf(负调控因子)、vpr(病毒r蛋白)、vpu(病毒u蛋白)和Vif(毒粒感染性因子)。
HIV-1的基因结构见图2-2。
(三)临床意义HIV的结构成分与病毒感染、临床诊断、药物、试剂和疫苗的研究密切相关。
如包膜糖蛋白是病毒进入细胞的门户,针对各种病毒抗原(gp120、gp41、gp24等)而产生的抗体是临床诊断的重要物质基础。
二、艾滋病毒致病机制(一)、进入易感细胞的途径1、易感细胞体外培养表明多种人类细胞对HIV易感,但感染围因不同病毒株而不同,见表2-2。
一般来说,CD4+细胞可以使HIV复制达到最高梯度。

AIDS病毒感染机理详述AIDS(获得性免疫缺陷综合症)是一种被称为人类免疫缺陷病毒(HIV)引起的严重的免疫系统疾病。
HIV病毒通过侵入人体免疫细胞并破坏其功能,导致患者的免疫系统衰弱,使其易感染各种疾病。
本文将详细描述HIV病毒感染人体的机理。
HIV主要通过体液直接传播,最常见的传播途径包括性传播、血液传播、垂直传播以及乳汁传播等。
当HIV进入人体后,它会首先与宿主的特定受体结合,最重要的受体是CD4+T淋巴细胞上的CD4受体和共受体C-C趋化因子受体CXR4或C-C趋化因子受体CCR5。
这些受体主要存在于免疫细胞表面。
HIV进入人体后,它会通过融入宿主细胞膜并释放自身遗传物质-RNA,从而将它的遗传信息造成DNA的复制。
这一步骤由一种被称为反转录酶的酶催化。
随后,HIV的DNA进入宿主细胞的细胞核,并插入宿主细胞的基因组。
一旦插入,HIV的DNA将被宿主细胞的复制和转录系统利用,使得细胞开始合成HIV的蛋白质。
HIV的蛋白质分为结构蛋白和酶蛋白。
结构蛋白负责构成病毒颗粒的外壳。
酶蛋白则包括反转录酶、蛋白酶和整合酶。
其中,反转录酶发挥着关键作用,因为它能够把病毒的RNA转录成DNA,然后将这些DNA插入宿主细胞的基因组中。
整合酶则负责将HIV的DNA与宿主DNA放在一起。
这一步骤使得HIV的遗传物质被宿主细胞复制和转录时识别为宿主自身基因。
感染HIV的宿主细胞主要是人体内的CD4+T淋巴细胞。
CD4+T细胞在免疫防御中起着至关重要的作用,它们可以释放调节性细胞因子,协调其他免疫细胞的功能。
当HIV感染了CD4+T细胞后,病毒在细胞内进行复制,最终导致CD4+T细胞数量减少,免疫功能受损。
HIV感染后的最初阶段被称为急性HIV感染期。
在这个阶段,病毒迅速复制,并通过血液和其他生理体液进入全身。
由于急性感染期症状轻微,很多感染者不会察觉到自己已经感染了HIV。
然而,在这个阶段,HIV的数量在体内会激增,同时免疫系统也在与病毒作斗争。

HIV病毒结构、复制、致病机理及研究进展2013级生物技术基地一班刘雨桐摘要:本文简要介绍了HIV病毒的形态结构基因组及其编码的蛋白,重点论述了HIV的复制和基因表达调控,并扼要阐述了HIV的致病机理以及艾滋病的研究治疗进展。
关键词:HIV;形态结构;复制;基因表达调控;致病机理;研究进展引言:人类免疫缺陷病毒(HIV),俗称艾滋病(AIDS)病毒,诱发人类获得性免疫缺陷综合症。
HIV病毒属反转录病毒的一种。
已发现人类免疫缺陷病毒主要有两种,即HIV-Ⅰ和HIV-Ⅱ。
有关HIV的研究主要是针对HIV-Ⅰ进行的。
一.HIV病毒结构①组织结构通过电子显微镜观察,HIV-1和HIV-2都具有慢病毒(1entivirus)种属的特征。
病毒粒子直径1 00~200nm,主要由Env蛋白、Gag蛋白和Pol蛋白构成。
HIV外层为脂质包膜,包膜蛋白由env基因编码的外膜蛋白gpl20(external protein,SU)和跨膜蛋白gp41(transmembrane protein,TM)组成,gpl20通过非共价键与gp41相连,gp41是穿过Env脂质双层的跨膜蛋白。
Gag蛋白包括3个结构性蛋白:基质蛋白(MA p17)、衣壳蛋白(CA p24)和核壳蛋白(NC p15)。
酰胺化(myristoylated)的基质蛋白MA附着于病毒包膜的内部,对病毒的完整性至关重要,也是Env蛋白包装到成熟病毒颗粒中所必需的;中层为由衣壳蛋白CA组成的圆锥形核心;核心内部为病毒基因组RNA分子、逆转录酶(p6 4)、整合酶(p3 2)、蛋白酶(pl 0)及与RNA结合的核壳(nucleocapsid)蛋白p9和p6。
HIV病毒核心内的RNA 是两个拷贝的单股正链RNA(ssRNA),两个单体在5’端借氢键结合成二聚体,每个RNA基因组的长度约为9.8kb。
在5'端有一帽结构(m7 G5 PPP5'GmpNp),3'端有poly A尾。


艾滋病毒传染途径和致病机理研究艾滋病是一种由人类免疫缺陷病毒(HIV)引起的疾病。
目前全球有超过3800万人感染HIV病毒,其中约有2500万人在非洲地区。
艾滋病通过多种途径传播,而致病的机理也极其复杂。
本文将从艾滋病传播途径和致病机理两个方面进行探讨。
艾滋病的传播途径目前已知的艾滋病传播途径有多种。
其中最常见的传播途径是通过性行为传播。
这是因为HIV主要存在于体液中,包括血液、精液、乳汁和阴道分泌物等。
性交过程中,如果液体中有HIV病毒,就有可能感染艾滋病。
这也是为什么传统上认为艾滋病只是男男之间或男女之间的疾病的原因之一。
除了性行为,其他传播途径也包括血液传播和母婴传播。
通过血液传播感染艾滋病的主要途径是通过共用注射器和创口的血液。
在吸毒群体中,这种传播途径尤其常见。
此外,通过血液传播感染艾滋病还包括手术操作中的污染血液以及输血不当等情况。
母婴传播是指在孕期、分娩过程和哺乳期间通过母体向新生儿传播HIV病毒。
母婴传播通常发生在母亲自身感染艾滋病病毒的情况下。
如果母亲未接受任何防治措施,婴儿有高达25%的几率感染HIV病毒。
但如果母亲在怀孕、分娩和哺乳期间接受良好的医疗防治,婴儿感染HIV病毒的几率将降到不足2%。
艾滋病的致病机理艾滋病的致病机理极为复杂,因为它涉及到人类免疫系统的各个方面。
当HIV病毒侵入人体后,它首先会进入体内的免疫细胞中,并通过结合与宿主免疫系统发生交互作用。
随着感染程度日益加重,这些细胞也逐渐被HIV病毒破坏。
在早期感染阶段,宿主免疫系统可能会承担一定的作用,尤其是通过产生抗体来攻击HIV病毒。
但是,随着感染程度加深,HIV病毒会导致更为严重的免疫紊乱。
比如,这些病毒会逐渐破坏T细胞亚群(包括CD4+T细胞,一种免疫细胞)。
随着CD4+T细胞数量下降,宿主免疫系统也逐渐失去了对外部病原体的能力。
因此,人类免疫缺陷病毒引起艾滋病的根本原因就是HIV病毒破坏了宿主免疫系统,而这种破坏随着感染的加重而逐渐加剧。

艾滋病(AIDS)
1、概念:艾滋病全称为获得性免疫缺陷综合征,由HIV感染引起。
本病的特征为严重的T 细胞免疫缺陷,伴机会感染和恶性肿瘤。
2、传播途径
(1)性接触传染,最为常见;(2)血行传染;(3)母婴垂直传播。
3、发病机制
HIV选择性地侵犯TH细胞,通过与CD4+分子结合进入TH细胞,并在其中复制、繁殖,破坏TH细胞。
TH细胞是调节整个免疫系统的枢纽细胞,它的大量破坏引起机体免疫力的下降而导致发病。
4、病理变化
(1)免疫学损害的形态学改变;
(2)感染,常是混合性机会感染;
(3)肿瘤,最常见是Kaposi肉瘤和非霍奇金恶性淋巴瘤。
5、分期
(1)潜伏期:无临床表现,血中可检得抗HIV抗体、病理变化轻微,不明显。
(2)AIDS相关综合征(ARC):病人有发热、淋巴结肿大、腹泻及血清Ig增高等现象,病理变化表现为淋巴组织增生,淋巴结肿大。
(3)显性AIDS病期:出现多种机会感染及恶性肿瘤。
如肺的卡氏肺囊虫感染、消化道的隐孢子虫感染、Kaposi肉瘤等。


艾滋病致病机理艾滋病毒及其致病机理年级:2014级学号:30320142200051姓名:倪文彦专业:材料科学与工程二零一五年七月摘要国家卫计委公布,我国自1985年发现第一例艾滋病病人以来,截至2014年10月底,报告现存活的艾滋病毒感染者和病人已达49.7万例(感染者占60%左右),死亡15.4万例。
而且,这一数据还呈逐年上升的趋势,艾滋病已严重威胁了人民群众身体健康和经济社会发展。
因此,客观全面的认识艾滋病对我们来说尤为重要。
关键词:艾滋病毒;病毒结构;致病机理;一、艾滋病毒结构(一)、形态结构HIV病毒直径约120纳米,大致呈球形。
HIV呈球形,直径约100~120nm。
病毒外膜是类脂包膜,来自宿主细胞,并嵌有gp120和四41两种特异性糖蛋白,前者为外膜糖蛋白,后者为跨膜糖蛋白(图2-1),外膜糖蛋白位于表面,并与跨膜蛋白通过非共价作用结合。
向内是球形基质,以及半锥形衣壳,衣壳在电镜下呈高电子密度。
衣壳内含有病毒的RNA基因组、酶(病毒复制必须的酶类有3种,分别是逆转录酶(p66,p51)、整合酶(p32)和蛋白酶(p11))以及其他来自宿主细胞的成分,作为逆转录的引物。
(二)、结构基因HIV基因全长约9.8kb,含有gag、pol、env3个结构基因、2个调节基因和4个辅助基因,分别称为tat(反式激活因子)、rev(毒粒蛋白表达调节子);ncf(负调控因子)、vpr(病毒r蛋白)、vpu(病毒u蛋白)和Vif(毒粒感染性因子)。
HIV-1的基因结构见图2-2。
(三)临床意义HIV的结构成分与病毒感染、临床诊断、药物、试剂和疫苗的研究密切相关。
如包膜糖蛋白是病毒进入细胞的门户,针对各种病毒抗原(gp120、gp41、gp24等)而产生的抗体是临床诊断的重要物质基础。
二、艾滋病毒致病机制(一)、进入易感细胞的途径1、易感细胞体外培养表明多种人类细胞对HIV易感,但感染范围因不同病毒株而不同,见表2-2。

AIDS(艾滋)的致病机理一、 HIV感染对CD4T淋巴细胞的影响HIV病毒为逆转录病毒,所以遗传信息存在于两个相同的RNA单链模板中。
该病毒能结合人类具有CD4+受体的细胞,特别是和 CD4T 辅助淋巴细胞相结合,还能与神经细胞表面的半乳糖神经酰胺结合,逆转录酶可将病毒RNA逆转录为DNA,然后DNA再与人类基因相整合。
病毒DNA序列被感染细胞及其子代细胞终身携带。
HIV进入人体后能选择性地侵犯有CD4受体的淋巴细胞,以CD4T 淋巴细胞为主。
当HIV的包膜蛋白gp120与CD4T淋巴细胞表面的CD4受体结合后,在gp41透膜蛋白的协助下,HIV的膜与细胞膜相融合,病毒进入细胞内。
当病毒进入细胞内后迅速脱去外壳,为进一步复制作好准备。
最近研究表明,HIV进入细胞内除CD4受体外,还需要细胞表面的蛋白酶同gp120的V3环发生相互作用才能完成。
HIV病毒在宿主细胞复制开始,首先二条RNA在病毒逆转录酶的作用下逆转为DNA,再以DNA为模板,在DNA多聚酶的作用下复制DNA,这些DNA部分存留在细胞浆内。
进行低水平复制。
部分与宿主细胞核的染色质的DNA整合在一起,成为前病毒,使感染进入潜伏期,经过2-10年的潜伏性感染阶段,当受染细胞被激活,前病毒DNA在转录酶作用下转录成RNA,RNA再翻译成蛋白质。
经过装配后形成大量的新病毒颗粒,这些病毒颗粒释放出来后,继续攻击其他CD4T淋巴细胞。
大量的CD4+T淋巴细胞被HIV攻击后,细胞功能被损害和大量破坏是AIDS患者免疫功能缺陷的原因。
HIV感染CD4+T淋巴细胞后,首先引起细胞功能的障碍。
表现有对可溶性抗原如破伤风毒素的识别和反应存在缺陷,虽然对有丝分裂原植物血凝素(PHA)的反应仍然正常。
细胞因子产生减少,IL-2R 表达减少和对B淋巴细胞提供辅助能力降低等。
当HIV病毒在宿主细胞内大量繁殖,导致细胞的溶解和破裂。
HIV在细胞内复制后,以芽生方式释出时可引起细胞膜的损伤。
人类免疫缺陷病毒的致病机理人类免疫缺陷病毒,简称HIV,是一种会导致免疫系统失调的病毒。
当HIV进入人体后,它会攻击人体的免疫系统细胞,导致免疫力下降,最终导致艾滋病的发生。
那么,HIV的致病机理是怎样的呢?首先,我们需要了解HIV的结构。
HIV是一种RNA病毒,它具有一层包膜和内部的核糖核酸。
包膜上有一些蛋白质,其中一个蛋白质叫做gp120。
它可以结合到人体免疫系统细胞表面的CD4分子上,这样就能把病毒传入细胞内部。
当HIV进入人体后,它会攻击免疫系统中的CD4+ T淋巴细胞,这是人类免疫系统的主要细胞之一。
gp120与CD4结合后,会进入细胞膜内部并与另一种透明质酸受体(CCR5或CXCR4)产生互作用,以此加速病毒进入T淋巴细胞内部。
一旦进入到细胞内部,HIV就会使用宿主细胞的内在机制复制自身,并将大量的HIV颗粒释放到周围环境中去感染其他T淋巴细胞,继而扩散至全身各个器官。
在此过程中,HIV进一步攻击宿主细胞的免疫系统,并促进病毒持续复制,最终导致宿主免疫系统崩溃。
临床症状表现出来就是各种合并感染、恶性肿瘤以及神经系统疾病等疾病的抵抗力急剧下降。
同时,HIV的基因组具有高度变异性,有助于免遭免疫系统的攻击。
这意味着宿主的免疫系统无法完全识别和消灭HIV。
因此,HIV在宿主身体内不断变异,并且最终会演变成一种可以逃避免疫系统监控的超级病毒。
除了攻击T淋巴细胞外,HIV还会钻研宿主免疫系统的其他细胞,包括树突状细胞和巨噬细胞,以保持自己的传播。
它甚至可以进入宿主的中枢神经系统,这可以解释为什么HIV感染者可能会出现神经系统相关并发症。
总之,HIV通过攻击宿主免疫系统细胞、不断变异,以及进入中枢神经系统等方式造成破坏,最终导致免疫功能失调,最终带来艾滋病的发生。
不过,科学家们正在努力研究和开发控制其传播以及开发有效的治疗方法和疫苗。
目前,尽管我们尚未找到完美的解决方案,但我们仍有理由对未来充满信心。
人类免疫缺陷病毒(Human Immunodeficiency Virus;abbr:HIV),即艾滋病(AIDS,获得性免疫缺陷综合征)病毒,是造成人类免疫系统缺陷的一种病毒。
1983年,人类免疫缺陷病毒在美国首次发现。
它是一种感染人类免疫系统细胞的慢病毒(Lentivirus),属逆转录病毒的一种。
HIV通过破坏人体的T淋巴细胞,进而阻断细胞免疫和体液免疫过程,导致免疫系统瘫痪,从而致使各种疾病在人体内蔓延,最终导致艾滋病。
由于HIV的变异极其迅速,难以生产特异性疫苗,至今无有效治疗方法,对人类健康造成极大威胁。
2015年3月4日,多国科学家研究发现,艾滋病毒已知的4种病株,均来自喀麦隆的黑猩猩及大猩猩,是人类首次完全确定艾滋病毒毒株的所有源头。
[1]来源编辑2015年3月4日,多国科学家研究发现,艾滋病毒已知的4种病株,均来自喀麦隆的黑猩猩及大猩猩,是人类首次完全确定艾滋病毒毒株的所有源头。
已知艾滋病毒毒株共有4种,分别是M、N、O、P,每种各有不同源头,其中传播最广的M和N早已证实来自黑猩猩,但较罕见的O和P则是到后来才被证实O和P均是来自喀麦隆西南部的大猩猩。
全球至今只有两宗P型病例,O型亦只有10万人,主要集中在中西非。
[1]形态特征编辑形态结构人类免疫缺陷病毒直径约120纳米,大致呈球形。
病毒外膜是类脂包膜,来自宿主细胞,并嵌有病毒的蛋白gp120与gp41;gp41是跨膜蛋白,gp120位于表面,并与gp41通过非共价作用结合。
向内是由蛋白p17形成的球形基质(Matrix),以及蛋白p24形成的半锥形衣壳(Capsid),衣壳在电镜下呈高电子密度。
衣壳内含有病毒的RNA基因组、酶(逆转录酶、整合酶、蛋白酶)以及其他来自宿主细胞的成分(如tRNAlys3,作为逆转录的引物)。
编码基因病毒基因组是两条相同的正链RNA,每条RNA长约9.2-9.8kb。
两端是长末端重复序列(long terminal repeats, LTR),含顺式调控序列,控制前病毒的表达。
HIV/AIDS致病机理研究进展高赛珍由人类免疫缺陷病毒(Human Immunodef Iciency Virus,HIV)引起的获得性免疫缺陷综合征(Acquired Immunodeficieney Syndrome,AIDS),即艾滋病,是一种致命性的传染病,至今尚无有效的治疗办法。
自1981年由美国首次报道以来,截止到2004年底由世界卫生组织(WHO)公布的统计数字表明:全球已有190多个国家报道有HIV/AIDS感染者,已经达到3940万人,其中310万人已死于AIDS。
仅2004年就有新增感染者490万人。
据我国国家艾滋病预防与控制中心的估计,截止到2004年9月,我国31个省、市、自治区均有HIV/AIDS 报道,HIV感染者已达到84000例,其中20786例已发展成AIDS病人。
艾滋病疫情蔓延和扩散之迅速,死亡率之高是空前的,被称为世界级瘟疫。
成为举世瞩目的严重的公共卫生和社会问题,对人类健康生存和社会经济发展构成严重的威胁。
HIV的致病机理、预防和治疗已成为研究者们的重要课题。
1.HIV的生物学特性HlV属于动物逆转录病毒的慢病毒家族成员⋯。
后者能够在细胞内长期潜伏感染,引起短暂的细胞病变效应,而且病毒可以造成慢性进行性和致死性的疾病。
包括消耗性的综合征及中枢神经系统的退化。
HIV包括两种密切相关的类型,命名为HIV一1和HIV一2,绝大多数AIDS 是由HIV一1引起的,而HIV一2的基因结构与抗原性均与HIV一1不同,引起类似的临床综合征,而且仅在西非流行。
HIV的基因组是大约9.2kb的双股正链RNA,具有与所有已知的逆转录病毒相似的基本核酸序列和特性。
5’端和3’端的长末端重复序列(LTRs)具有使病毒整合至宿主基因组、病毒基因的表达和病毒复制的调节作用。
3个重要的结构基因gag序列编码核心结构蛋白,env序列编码包膜糖蛋白gpl20 和跨膜蛋白gp41,这两种蛋白是HIV感染细胞所必需的,而pol序列则编码的逆转录酶、整合酶、病毒蛋白酶,参与病毒的增殖。
艾滋病的致病机理是什么艾滋病,全称为获得性免疫缺陷综合征(AIDS),是由人类免疫缺陷病毒(HIV)引起的一种严重的慢性传染病。
自 20 世纪 80 年代首次被发现以来,艾滋病已经给全球公共卫生带来了巨大的挑战。
要深入理解艾滋病的危害以及制定有效的防治策略,了解其致病机理至关重要。
HIV 病毒是一种 RNA 病毒,其外层有一层包膜,包膜上镶嵌着多种蛋白质,内部包含两条相同的单链 RNA 以及逆转录酶、整合酶和蛋白酶等。
HIV 主要攻击人体免疫系统中的 CD4+T 淋巴细胞,而CD4+T 淋巴细胞在人体免疫反应中起着关键作用,它们协调和启动其他免疫细胞的活动,以对抗病原体的入侵。
当 HIV 进入人体后,它首先会寻找并附着于靶细胞表面的特定受体。
HIV 包膜上的糖蛋白gp120 与CD4+T 淋巴细胞表面的CD4 受体结合,就像一把钥匙找到了对应的锁。
这只是第一步,为了更牢固地进入细胞,gp120 还会与细胞表面的辅助受体(如 CCR5 或 CXCR4)相互作用。
一旦完成与受体的结合,HIV 就会通过膜融合或胞吞作用进入细胞。
进入细胞后,HIV 病毒的 RNA 会在逆转录酶的作用下,逆转录成DNA。
这个过程类似于把一个临时的“蓝图”(RNA)转化为一个更稳定的“设计图”(DNA)。
新形成的DNA 会在整合酶的帮助下,整合到宿主细胞的基因组中,成为细胞的一部分。
此时,被感染的细胞就像是被植入了一个隐藏的定时炸弹。
整合后的病毒 DNA 可以处于潜伏状态,也可以被激活进行转录和翻译。
当被激活时,它会产生大量新的病毒 RNA 和蛋白质,这些蛋白质会在细胞内组装成新的病毒颗粒。
随着病毒的不断复制和释放,CD4+T 淋巴细胞不断受到破坏。
CD4+T 淋巴细胞数量的逐渐减少,会导致免疫系统的功能严重受损。
原本能够有效抵抗病原体的免疫系统,变得越来越脆弱。
免疫系统的崩溃使得人体极易感染各种病原体和发生恶性肿瘤。
常见的机会性感染包括结核分枝杆菌、肺炎链球菌、念珠菌等引起的感染,以及卡波西肉瘤、淋巴瘤等恶性肿瘤。