常用阿片类镇痛药物
- 格式:docx
- 大小:12.24 KB
- 文档页数:1

第二节吗啡吗啡为纯天然阿片类生物碱。
1806年德国化学家F.W.A.Serturner从鸦片中提出纯品吗啡;1847年Knorr确定其分子式;上世纪20年代初J.M.Gulland和R.Robinson提出吗啡的化学结构;1952年M.Gates和G.Tschudi人工合成了吗啡,才正式确定了其化学结构。
虽历经一百余年,吗啡仍然是目前使用最为广泛的阿片类药物之一,因其止痛效果确切、价格低廉而被世界卫生组织(WHO)推荐为阿片类镇痛药物的标准用药,通常也作为其他阿片类药物临床评估的参考。
化学结构:分子式:C17H19NO3分子量:285.37一、药动学吗啡口服易吸收,由于肝脏和消化道的首过效应(first-pass effect),其生物利用度为30%~40%,控缓释制剂与即释制剂生物利用度相近,直肠给药生物利用度变异比较大。
皮下、肌肉和静脉注射吗啡无首过效应,生物利用度接近100%。
吗啡的pKa为7.9,进入血管内的吗啡约有1/3与血浆蛋白结合,其余在生理pH下呈游离状态,并迅速分布于人体大多数组织中,包括实质性脏器、空腔脏器甚至体液、皮肤、毛发等,其表观分布容积(apparent volume of distribution,Vd)约为1.0~4.7 L/kg。
只有游离状态的吗啡可通过血-脑脊液屏障和胎盘组织。
吗啡的辛醇/水(octanol/water)分配系数在pH7.4时为1.42,呈低脂溶性,亲水性强,虽然吗啡在机体内分布广泛,但其组织穿透力弱,因而只有极少部分吗啡(静脉注射后不到1%)能够透过血-脑脊液屏障发挥镇痛作用。
吗啡血浆清除率(plasma clearance)为0.9~1.2 L/(kg·h),主要在肝脏代谢。
5%左右去甲基化生成去甲吗啡(normorphine),60%~80%葡萄糖醛酸化,其分子结构上3位和6位的羟基分别被葡糖醛酸替代,生成吗啡-3-葡萄糖醛酸(morphine-3-glucuronide,M3G)和吗啡-6-葡萄糖醛酸(morphine-6-glucuronide,M6G)。

第二节吗啡吗啡为纯天然阿片类生物碱。
1806年德国化学家F.W.A.Serturner从鸦片中提出纯品吗啡;1847年Knorr确定其分子式;上世纪20年代初J.M.Gulland和R.Robinson提出吗啡的化学结构;1952年M.Gates和G.Tschudi人工合成了吗啡,才正式确定了其化学结构。
虽历经一百余年,吗啡仍然是目前使用最为广泛的阿片类药物之一,因其止痛效果确切、价格低廉而被世界卫生组织(WHO)推荐为阿片类镇痛药物的标准用药,通常也作为其他阿片类药物临床评估的参考。
化学结构:分子式:C17H19NO3分子量:285.37一、药动学吗啡口服易吸收,由于肝脏和消化道的首过效应(first-pass effect),其生物利用度为30%~40%,控缓释制剂与即释制剂生物利用度相近,直肠给药生物利用度变异比较大。
皮下、肌肉和静脉注射吗啡无首过效应,生物利用度接近100%。
吗啡的pKa为7.9,进入血管内的吗啡约有1/3与血浆蛋白结合,其余在生理pH下呈游离状态,并迅速分布于人体大多数组织中,包括实质性脏器、空腔脏器甚至体液、皮肤、毛发等,其表观分布容积(apparent volume of distribution,Vd)约为1.0~4.7 L/kg。
只有游离状态的吗啡可通过血-脑脊液屏障和胎盘组织。
吗啡的辛醇/水(octanol/water)分配系数在pH7.4时为1.42,呈低脂溶性,亲水性强,虽然吗啡在机体内分布广泛,但其组织穿透力弱,因而只有极少部分吗啡(静脉注射后不到1%)能够透过血-脑脊液屏障发挥镇痛作用。
吗啡血浆清除率(plasma clearance)为0.9~1.2 L/(kg·h),主要在肝脏代谢。
5%左右去甲基化生成去甲吗啡(normorphine),60%~80%葡萄糖醛酸化,其分子结构上3位和6位的羟基分别被葡糖醛酸替代,生成吗啡-3-葡萄糖醛酸(morphine-3-glucuronide,M3G)和吗啡-6-葡萄糖醛酸(morphine-6-glucuronide,M6G)。



第二节阿片类镇痛药一、作用机制阿片类镇痛药又称麻醉性镇痛药( narcotic analgesics ),就是一类能消除或减轻疼痛并改变对疼痛情绪反应的药物。
除少数作用弱的药物以外,此类药物若使用不当多具有成瘾性,但用于医疗目的并不会带来太大问题。
研究显示慢性疼痛患者长期采用阿片类药物治疗时,成瘾的发生率极低。
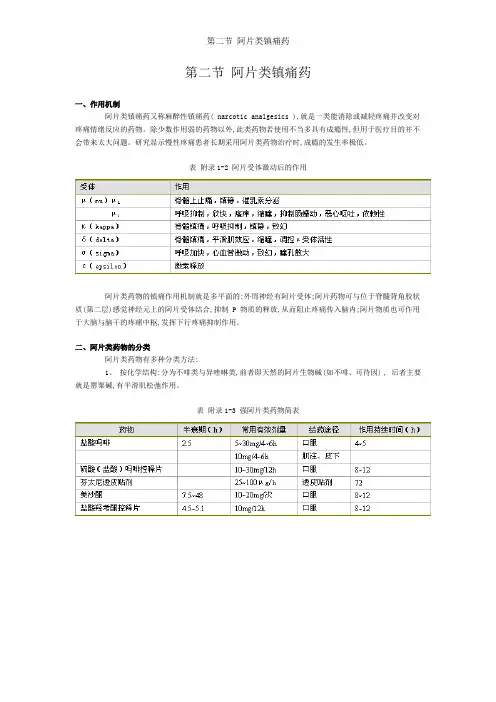
表附录1-2 阿片受体激动后的作用阿片类药物的镇痛作用机制就是多平面的:外周神经有阿片受体;阿片药物可与位于脊髓背角胶状质(第二层)感觉神经元上的阿片受体结合,抑制 P 物质的释放,从而阻止疼痛传入脑内;阿片物质也可作用于大脑与脑干的疼痛中枢,发挥下行疼痛抑制作用。
二、阿片类药物的分类阿片类药物有多种分类方法:1、按化学结构:分为不啡类与异喹啉类,前者即天然的阿片生物碱(如不啡、可待因) , 后者主要就是罂粟碱,有平滑肌松弛作用。
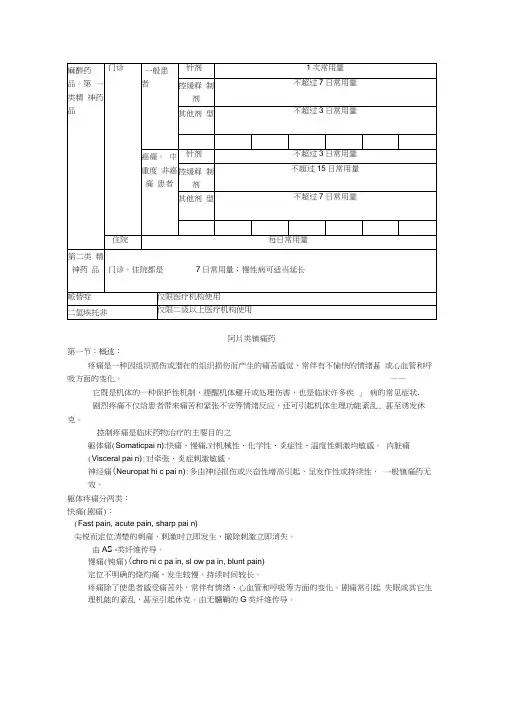
表附录1-3 强阿片类药物简表表附录1-4 弱阿片类药物简表2、按来源该类药物可分为天然阿片类、半合成衍生物 ( 如双氢可待因,二乙酰不啡 ) 与合成的阿片类镇痛药。
合成药物又分为四类:①苯丙不啡烷类 (phenylpiperidine derivatives) ,如哌替啶、芬太尼等;②不啡喃类 (morphinenans) ,如左不喃;③苯异不啡烷类 (bengmorphans) ,如喷她佐辛;④二苯甲烷类 (diphenylmethanes) ,如美散酮。
3、按受体类型可分为μ、κ、δ受体,该三种受体的分子结构已被确定,并被成功克隆。
从功能上还可能存在ε与δ受体,并可能进一步分为μ 1 、μ 2 、κ 1 、κ 2 、κ 3 与δ 1 、δ 2 等亚型。
表 3-2 为受体激动后的药理作用。
4、按药理作用分,阿片类镇痛药又可分为激动药 ( 不啡、芬太尼、哌替啶等 ) ,激动一拮抗药( 喷她佐辛、纳布啡等 ) ,部分激动药(丁丙诺啡)与拮抗药 (纳洛酮等) 。
激动—拮抗药又称部分激动药,主要激动κ受体,对δ受体也有一定激动作用,而对μ受体则有不同程度的拮抗作用。


阿片类镇痛药第一节:概述:疼痛是一种因组织损伤或潜在的组织损伤而产生的痛苦感觉,常伴有不愉快的情绪甚或心血管和呼吸方面的变化。
——它既是机体的一种保护性机制,提醒机体避开或处理伤害,也是临床许多疾」病的常见症状.剧烈疼痛不仅给患者带来痛苦和紧张不安等情绪反应,还可引起机体生理功能紊乱, 甚至诱发休克。
控制疼痛是临床药物治疗的主要目的之躯体痛(Somaticpai n):快痛、慢痛,对机械性、化学性、炎症性、温度性刺激均敏感。
内脏痛(Visceral pai n):对牵张、炎症刺激敏感。
神经痛(Neuropat hi c pai n):多由神经损伤或兴奋性增高引起,呈发作性或持续性,一般镇痛药无效。
躯体疼痛分两类:快痛(剧痛):(Fast pain, acute pain, sharp pai n)尖锐而定位清楚的刺痛,刺激时立即发生,撤除刺激立即消失。
由A S -类纤维传导。
慢痛(钝痛)(chro ni c pa in, sl ow pa in, blunt pain)定位不明确的烧灼痛,发生较慢,持续时间较长。
疼痛除了使患者感受痛苦外,常伴有情绪、心血管和呼吸等方面的变化。
剧痛常引起失眠或其它生理机能的紊乱,甚至引起休克。
由无髓鞘的G类纤维传导。
阿片那与疼痛产生有关的物质:绝大多数情况下,伤害性神经末稍的有效刺激即为化学物质, 包括: 神经递质类(5-HT 、组胺、ACh )、激肽类(缓激肽、赖氨酰缓激肽)、 代谢产物(ATP 、ADP 、H+、K+)、 前列腺素类(PGE2)、 辣椒素(Capsai ci n )。
与疼痛传导有关的神经递质和调质:许多物质参与了痛觉信号的传递和调控过程,包括: 神经肽类:P 物质(SP )、神经激肽(NKA 、NKB ) 经典递质类:Gu )、GA3A 、5 — HT 、NA 腺嘌呤.阿片肽类(opi oi d pept i des )亮氨酸脑啡肽、甲硫氨酸脑啡肽、内啡肽、强啡肽、 内吗啡肽等。

癌痛药物治疗规范二——阿片类药物初始剂量滴定和维持用药阿片类药物是中、重度疼痛治疗的首选药物。
目前,临床上常用于癌痛治疗的短效阿片类药物为吗啡即释片,长效阿片类药物为吗啡缓释片、羟考酮缓释片、芬太尼透皮贴剂等。
对于慢性癌痛治疗,推荐选择阿片受体激动剂类药物。
长期用药阿片类止痛药时,首选口服给药途径,有明确指征时可选用透皮吸收途径给药,也可临时皮下注射用药,必要时可自控镇痛给药。
①初始剂量滴定。
阿片类止痛药的疗效及安全性存在较大个体差异,需要逐渐调整剂量,以获得最佳用药剂量,称为剂量滴定。
对于初次使用阿片类药物止痛的患者,按照如下原则进行滴定:使用吗啡即释片进行治疗;根据疼痛程度,拟定初始固定剂量5-15mg,Q4h;用药后疼痛不缓解或缓解不满意,应于1小时后根据疼痛程度给予滴定剂量(见表1),密切观察疼痛程度及不良反应。
第一天治疗结束后,计算第二天药物剂量:次日总固定量=前24小时总固定量+前日总滴定量。
第二天治疗时,将计算所得次日总固定量分6次口服,次日滴定量为前24小时总固定量的10%-20%。
依法逐日调整剂量,直到疼痛评分稳定在0-3分。
如果出现不可控制的不良反应,疼痛强度﹤4,应该考虑将滴定剂量下调25%,并重新评价病情。
对于未使用过阿片类药物的中、重度癌痛患者,推荐初始用药选择短效制剂,个体化滴定用药剂量,当用药剂量调整到理想止痛及安全的剂量水平时,可考虑换用等效剂量的长效阿片类止痛药。
对于已使用阿片类药物治疗疼痛的患者,根据患者疼痛强度,按照表1要求进行滴定。
对疼痛病情相对稳定的患者,可考虑使用阿片类药物控释剂作为背景给药,在此基础上备用短效阿片类药物,用于治疗爆发性疼痛。
②维持用药。
我国常用的长效阿片类药物包括:吗啡缓释片、羟考酮缓释片、芬太尼透皮贴剂等。
在应用长效阿片类药物期间,应当备用短效阿片类止痛药。
当患者因病情变化,长效止痛药物剂量不足时,或发生爆发性疼痛时,立即给予短效阿片类药物,用于解救治疗及剂量滴定。

阿片类镇痛药物作者:赵成龙来源:《黄河黄土黄种人》2016年第06期阿片类药物是目前疼痛治疗的主力军。
“阿片”一词广义是指从罂粟的汁液中提取出的药物,包括天然产物吗啡、可待因,二甲基吗啡以及从中提取的许多半合成物质。
生物碱可止痛,鸦片中含有20多种生物碱,其中吗啡的含量最多(9%~17%),因此,吗啡是目前应用最广泛的阿片类镇痛药物。
鸦片战争给我国人民带来了灾难和痛苦,并留下了深深的烙印,这是很多国人恐惧阿片类药物的历史原因,也导致了人们对阿片类药物镇痛治疗的错误认识。
错误认识一:用阿片类药物会成瘾用阿片类药物镇痛,成瘾性的发生率与药物的给药方式有关。
静脉注射大量止痛药物,会使血液中药物浓度突然增高,脑内药物浓度也明显增高,超过所需要的止痛药浓度,易成瘾。
在慢性疼痛中,采用阿片类药物的控缓释制剂,药物在胃肠道内缓慢释放,使血液中药物浓度在一定程度上保持恒定,成瘾现象极其罕见。
在临床上常用的阿片类药物包括吗啡控释片、羟考酮控释片、芬太尼透皮贴剂、盐酸吗啡注射液、盐酸吗啡片等。
长期的临床实践证明,以止痛治疗为目的,阿片类药物在常规剂量、规范化使用情况下,疼痛患者出现成瘾的现象极为罕见。
国外大型临床实验证实成瘾的患者只占0.029%,也就是说成瘾性发生率不足万分之三。
错误认识二:用阿片类药物意味着“临终期”将至目前,由于众所周知的原因,癌症的发病率越来越高,而且至少有50%的中、晚期癌症患者伴有不同程度的疼痛。
随着肿瘤治疗技术的进步,有一部分患者可取得较好的治疗效果,而经过有效的抗肿瘤治疗后,阿片类药物是可以减量甚至停用的。
而有些患者认为自己得了癌症,肯定活不成了,“临终期”将至,于是任由疼痛持续存在,坚持不服阿片类药物。
久而久之,导致患者生存欲望降低、治疗依从性差、机体免疫力下降等恶性循环,这样就缩短了生存期。
错误认识三:疼时再服阿片类药物部分患者担心服用阿片类药物会成瘾或出现其他身体不适,内心深处抵触服药。
阿片类、对乙酰氨基酚、糖皮质激素等镇痛药物区别、作用特点及用法用量阿片类疼痛镇痛药物包括阿片类、非甾体类抗炎药、对乙酰氨基酚、抗惊厥药、抗抑郁药、糖皮质激素等。
药物:可待因、曲马多、吗啡、羟考酮、氢吗啡酮、美沙酮、芬太尼等。
作用机制:阿片类药物与外周神经阿片受体结合可产生抗伤害和镇痛作用;与突触前膜阿片受体结合,通过抑制兴奋性氨基酸和 P 物质的释放,减少痛觉信号向中枢的传导;与位于脊髓背角胶状质感觉神经元上的阿片受体结合,降低背角神经元的兴奋性;与大脑和脑干等中枢阿片受体结合,通过下行抑制通路抑制痛觉的传入。
作用特点:镇痛效应与药物剂量、强度相关,取决于药物分子量离子化程度、脂溶性、蛋白结合力、分布容积以及代谢和清除率。
临床应用:各种剧烈疼痛,是中重度癌痛首选药物,用于癌痛时注意剂量滴定,药物不良反应为便秘,需要及时给予对症处理。
非甾体类抗炎药药物:吲哚美辛、双氯芬酸、布洛芬、萘普生、洛索洛芬、尼美舒利、塞来昔布、依托考昔等。
作用机制:抑制环加氧酶活性,阻断花生四烯酸转化为前列腺素,发挥解热、镇痛和抗炎作用。
作用特点及用法:无耐药性,不产生药物依赖,药理作用具有天花板效应。
使用原则:不超过每日最大剂量;避免同时使用两种或两种以上药物;一种非甾体类抗炎药无效时,换用另一种药物有效;药物使用时警惕不良反应,消化道活动性溃疡、凝血功能障碍、活动性出血、冠心病、心功能不全等需评估并合理地选择镇痛药物,慎用或禁用。
临床应用:牙痛、痛经、偏头痛、神经病理性疼痛、术后疼痛、骨关节炎等轻中度疼痛和慢性疼痛,为癌痛第一阶梯止痛用药。
对乙酰氨基酚作用机制:抗炎作用弱,解热作用强,镇痛作用次之。
作用特点及用法:单独使用时止痛作用具有封顶效应,无耐药性,不产生药物依赖,不会引起凝血功能、胃肠道和心血管方面的不良反应,少数发生粒细胞缺乏症、贫血、过敏性皮炎、肝炎或血小板减少症等不良反应。
长期使用和慢性肝损害,每日最大剂量不超过3g;12岁以下儿童,每次10-15mg/kg,间隔46h,每日最大剂量不超100mg/kg/d。