肠内营养管饲修订稿
- 格式:docx
- 大小:53.58 KB
- 文档页数:7




实施肠内营养管理制度第一章总则第一条目的和依据本制度的目的是为了规范医院内的肠内营养管理工作,提高患者的治疗效果和生活质量,确保医疗过程的安全和有效性。
本制度依据国家有关法律法规和卫生部有关文件,结合本院实际情况订立。
第二条适用范围本制度适用于本医院全部医疗科室的医护人员、患者及其家属等相关人员。
第二章肠内营养管理的基本原则第三条安全优先原则肠内营养管理工作应以患者的安全为首要考虑,确保肠内营养的选择、制备、监测和管理过程均符合相关规定和标准。
第四条个体化原则肠内营养管理应依据患者的病情、营养需求和肠功能状态进行个体化评估,订立适合患者的肠内营养方案。
第五条团队合作原则肠内营养管理工作应由跨学科的医疗团队共同参加,包含但不限于营养师、医生、护士等,确保患者的有效管理和全面照护。
第六条定期评估和调整原则肠内营养管理方案应定期进行评估和调整,依据患者的病情变动、营养状态等因素进行调整,以实现最佳治疗效果。
第三章肠内营养管理的工作流程第七条评估和筛选1.医护人员应对患者进行全面评估,包含病情、体格指标、肠功能状态和营养需求等方面进行评估。
2.依据评估结果,进行肠内营养的筛选,确定是否适合使用肠内营养。
第八条方案订立1.针对符合使用肠内营养的患者,医护人员应订立肠内营养方案,包含营养目标、能量和营养素的摄入量、予以方式等。
2.肠内营养方案应依据患者的病情和肠功能健康程度进行个体化订立,确保方案的安全和有效性。
第九条营养支持与监测1.肠内营养方案的执行过程中,医护人员应监测患者的营养摄入情况,包含能量和营养素的摄取量、消化汲取情况等。
2.定期进行营养评估,包含体重、肌肉质量、营养素水平等,评估肠内营养的疗效和调整方案。
第十条配置与予以1.肠内营养的配置工作应由专业营养师或有相关经验的人员完成,保证配比准确和制备过程的卫生安全。
2.肠内营养的予以方式可以采用胃管或肠道插管,具体选择依据患者的肠功能和情况确定。

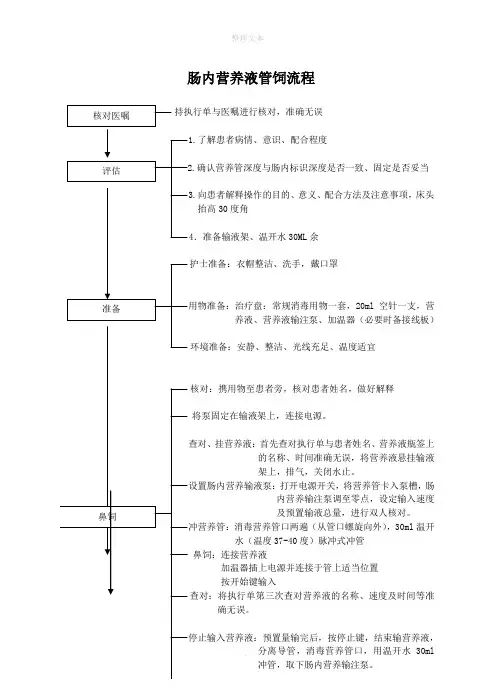
整理文本. 肠内营养液管饲流程持执行单与医嘱进行核对,准确无误了解患者病情、意识、配合程度确认营养管深度与肠内标识深度是否一致、固定是否妥当 向患者解释操作的目的、意义、配合方法及注意事项,床头抬高30度角4.准备输液架、温开水30ML 余护士准备:衣帽整洁、洗手,戴口罩20ml 空针一支,营养液、营养液输注泵、加温器(必要时备接线板)环境准备:安静、整洁、光线充足、温度适宜核对:携用物至患者旁,核对患者姓名,做好解释将泵固定在输液架上,连接电源。
挂营养液:首先查对执行单与患者姓名、营养液瓶签上的名称、时间准确无误,将营养液悬挂输液架上,排气,关闭水止。
打开电源开关,将营养管卡入泵槽,肠内营养输注泵调至零点,设定输入速度及预置输液总量,进行双人核对。
,30ml 温开水(温度37-40度)脉冲式冲管鼻饲:连接营养液加温器插上电源并连接于管上适当位置按开始键输入查对:将执行单第三次查对营养液的名称、速度及时间等准确无误。
分离导管,消毒营养管口,用温开水30ml冲管,取下肠内营养输注泵。
肠内营养管饲预防堵管的护理推荐意见1. 使用肠内营养泵恒温下以稳定、匀速输入稳定浓度的营养液。
(B)2. 逐渐增加输注液量,维持速度大于50ml/L。
(D)3. 尽量使用液体状药物,使用固体药物时要充分研磨或溶解,注意配伍禁忌,分开注射。
(C)4. 连续饲食时,至少每隔4h用30ml温水脉冲式冲管一次;药物及饲管输入前后应以10~30ml温水冲洗饲管,以减少堵管和药物腐蚀管壁的危险。
(C)5. 对于高龄老年需长期采用鼻肠管鼻饲患者采用米曲菌胰酶片220mg 碾碎后加水10mL 脉冲式封管可显著降低导管堵管率。
(B)6. 一旦发现堵管,应及时用20ml注射器抽温开水反复冲吸,有条件时可将胰酶溶于碳酸氢钠后冲管。
(C)7. 妥善固定,定期更换喂养管可有效预防堵管的发生。
(C)推荐意见的分级系统基于证据力度。
结合研究设计、质量以及临床一致性和实用性的评估,把证据等级转化成推荐意见分级。


肠内肠外营养支持规范管理(全文)随着临床营养支持的应用与推广,无论在认识上还是操作技术上均得到了不断的发展。
全球范围内有多个学会颁布了各类病人营养支持应用指南,但临床营养支持的有效实施除了指南,还需要有规范、可行的过程管理与流程。
营养筛查、评定及合理有效地营养干预是围手术期病人临床营养支持治疗中的关键步骤,包括对病人营养状况与营养风险的判断,手术前营养与容量的补充,手术中血压、血糖以及液体平衡的管理,手术后合理的营养支持措施及效果评估。
在此基础上实现规范化管理,最大限度地提高围手术期营养支持效果并降低不良影响,另一方面也应避免不必要的营养补充及医疗花费。
1、病史与营养风险评估营养风险是指病人已经存在的或潜在的与营养因素相关的、导致不良临床结局的风险,其与临床结局密切相关。
营养风险评估是临床营养支持首先面临的问题,也是制定营养支持方案的第一步。
临床调查性研究表明,营养风险与外科住院病人的临床结局有关,只有存在营养风险的病人才能从营养支持中获益,所以确定获益人群等同于确定适应证。
这一观念已经在国际营养支持指南中予以明确。
针对病人营养状态与风险的评估主要有以下几个方面。
1.1 年龄不同年龄的代谢率、瘦体重(leanbodymass,LBM)、营养基础以及营养需求均有所不同,高龄病人营养不足的耐受性更差,更容易发生营养不良,因此,更应得到关注。
1.2 营养病史营养病史包括:近期(1~4周)进食以及排便情况,是否所患为肿瘤或消化系统疾病,是否存在营养、代谢相关的慢性疾病等。
1.3 疾病严重程度疾病严重程度决定营养的需要与时机,病情严重者更能够从早期营养支持,特别是早期肠内营养支持中获益。
1.4 特定的并存异常如高血糖、慢性阻塞性肺病(chronicobstructivepulmonarydisease,COPD)、心肝肾功能不全、是否接受肾脏替代治疗等,因为这些疾病往往影响着病人的营养状态。
研究显示,对存在营养风险的胃、结直肠、肝胆胰肿瘤病人,给予营养支持可改善临床结局。

医院肠内肠外营养管理规范为规范我院肠道内外营养治疗,更好的促进患者疾病康复,依据中华医学会肠外肠内营养学分会制定的《肠内肠外营养临床指南》,制定本规定。
一、住院患者营养风险筛查指南--推荐意见1.NRS 2002采用评分的方法的优点在于简便易行、医患有沟通,有临床RCT的支持。
(A)2.在临床上,医生/营养师/护士都可以进行操作,目前是有关肠外肠内营养支持适应证的有用工具。
(A)二、成人营养素需要量--推荐意见1.确定营养素需要量应当根据疾病状况、体重与体成份组成、生理功能变化等方面进行个体化评估,制定合理化配方。
(B)2.大部分住院病人实际能量消耗通常低于经典的方程式或教科书上的公式推算出来的值。
(D)3.在败血症或创伤的急性代谢期,不主张采用高热卡营养支持获得正氮平衡或氮平衡。
(C)4.允许性低摄入有益于围手术期患者临床结局。
(A)三、成人营养素需要量--推荐意见1.水、电解质生理需要量是维持生命所必需。
(A)2.无论肠内或肠外营养支持患者,都需要监测出入液量、水肿或脱水症状体征、血电解质水平等,并及时调整补充剂量,根据病情,选择肠内或肠外途径补充。
(A)3.重症疾病状态下是否需要增加维生素与微量元素的供给量,目前无确定性结论。
在合理用药的前提下,可依据FDA推荐剂量,根据医生的判断,结合患者需求,调整部分维生素的应用剂量。
(D)四、肠外营养素肠外营养的配制必需在洁净区内进行,由经过专业培训的护士进行操作。
(一)、氨基酸-推荐意见1.对于有重度营养风险,需要肠外营养支持的患者,如果没有特殊代谢限制的话,推荐选用所含氨基酸种类完整的平衡氨基酸溶液(C)。
2.对于需要PN支持的外科术后患者,推荐在PN配方中添加谷氨酰胺双肽(A)。
接受PN支持的重症患者,PN配方中也应包括谷氨酰胺双肽(A)。
(二)、脂肪乳-推荐意见1.应用肠外营养的成人患者其肠外营养配方中常规推荐使用脂肪乳。
(A)。
但对于有严重高脂血症或脂代谢障碍的患者,应根据患者的代谢状况决定是否应用脂肪乳,使用时应充分权衡其可能的风险与获益(D)2.脂肪乳在肠外营养中的供能比例应根据患者的脂代谢情况决定,一般为20%-50%。


肠内营养管饲 WEIHUA system office room 【WEIHUA 16H-WEIHUA
肠内营养液管饲流程
持执行单与医嘱进行核对,准确无误
了解患者病情、意识、配合程度
确认营养管深度与肠内标识深度是否一致、固定是否妥当
向患者解释操作的目的、意义、配合方法及注意事项,床头
抬高30度角
4.准备输液架、温开水30ML余
护士准备:衣帽整洁、洗手,戴口罩
20ml空针一支,营养液、营养液输注泵、加温器(必要时备接线板)
环境准备:安静、整洁、光线充足、温度适宜
核对:携用物至患者旁,核对患者姓名,做好解释
将泵固定在输液架上,连接电源。
挂营养液:首先查对执行单与患者姓名、营养液瓶签上
的名称、时间准确无误,将营养液悬挂输液
架上,排气,关闭水止。
打开电源开关,将营养管卡入泵槽,肠
内营养输注泵调至零点,设定输入速度
及预置输液总量,进行双人核对。
,30ml温开水(温度37-40度)脉冲式冲管
鼻饲:连接营养液
加温器插上电源并连接于管上适当位置
按开始键输入
查对:将执行单第三次查对营养液的名称、速度及时间等准确无误。
分离导管,消毒营养管口,用温开水30ml
冲管,取下肠内营养输注泵。
肠内营养管饲预防堵管的护理
推荐意见
1. 使用肠内营养泵恒温下以稳定、匀速输入稳定浓度的营养液。
(B)
2. 逐渐增加输注液量,维持速度大于50ml/L。
(D)
3. 尽量使用液体状药物,使用固体药物时要充分研磨或溶解,注意配伍禁忌,分开注射。
(C)
4. 连续饲食时,至少每隔4h用30ml温水脉冲式冲管一次;药物及饲管输入前后应以10~30ml温水冲洗饲管,以减少堵管和药物腐蚀管壁的危险。
(C)
5. 对于高龄老年需长期采用鼻肠管鼻饲患者采用米曲菌胰酶片220mg 碾碎后加水10mL 脉冲式封管可显着降低导管堵管率。
(B)
6. 一旦发现堵管,应及时用20ml注射器抽温开水反复冲吸,有条件时可将胰酶溶于碳酸氢钠后冲管。
(C)
7. 妥善固定,定期更换喂养管可有效预防堵管的发生。
(C)
推荐意见的分级系统基于证据力度。
结合研究设计、质量以及临床一致性和实用性的评估,把证据等级转化成推荐意见分级。
最高等级(A)的推荐至少有一项随机对照研究。
最低等级(D)的推荐以专家观点为基础,包括无研究证据的共识意见。
肠内营养预防腹泻的护理
推荐意见
1. 进行肠内营养时,遵循浓度由低到高、容量从少到多、速度由慢到快的原则。
(A)
2. 在配制、使用肠内营养的过程中,注意无菌操作,做到现配现用。
(C)
3. 推荐使用含纤维素的肠内营养剂以降低腹泻发生。
(A)
4. 推荐乳糖不耐受的病人,应给予无乳糖配方。
(A)
5. 推荐使用含益生菌的肠内营养制剂。
(A)
6. 尽量避免食物中含短链碳水化合物。
(B)
7. 肠内营养输注过程中使用持续加温器,保证营养液的恒定温度。
(B)
8. 肠内营养时,采用经专用营养泵持续滴入的方式。
(B)
9. 进行肠内营养时,避免使用引起腹泻的药物。
(C)
10.腹泻发生时,及早查找腹泻原因、及早治疗,并加强皮肤护理。
(C)
肠内营养输注泵的使用
推荐意见
1.对接受2~3周及以上肠内营养支持、或长期(6个月或更长) 采用PEG进行肠内营养的患者推荐使用输注泵输注优于重力滴注。
(A)
2.肠内营养液黏度较高,需要严格控制输注速度时,输注大剂量、高渗透压的营养液时,家庭肠内营养支持时推荐使用输注泵。
(D)
3.对危重症患者及重大手术后患者在刚开始接受肠内营养时,推荐使用肠内营养泵,在肠道适应期,推荐选用间歇重力滴注或推注法。
(C)
4.对接受机械通气的患者进行肠内营养支持时,推荐采用注射器间歇管饲。
(B)
5.肠内营养泵采用专科专人负责的集中管理模式。
(C)
肠内营养误吸的预防与护理
推荐意见
1.意识障碍患者,尤其是神志不清或格拉斯哥昏迷评分表(GCS)评分<9分者以及老年患者鼻饲前翻身,并吸净呼吸道分泌物能降低误吸发生率。
(A)
2.推荐鼻饲时若病情允许应抬高床头30°或更高,并在鼻饲后半小时内仍保持半卧位。
(A)
3.选择适宜管径大小的胃管进行鼻饲:成人可选择14号胃管。
(B)
4.推荐延长鼻胃管置入长度,保证胃管末端达到胃幽门后。
(B)
5.推荐采取低流速、匀速喂养方式进行鼻饲。
(A)
6.推荐通过加热达到使营养制剂恒温。
(D)
7.每4小时测定胃内残留量,胃残余量大于150ml,应延缓EN使用。
(A)
8.优先选择螺旋型鼻胃管的应用。
(C)
9.肠内营养行人工气道患者需行声门下吸引1次/4h 。
(B)
10.检查有无腹胀、反流等误吸危险因素[3],听诊胃肠蠕动1次/4h。
(C)
11.腹腔高压的患者需定时测定患者的腹腔压力。
(C)
肠内营养并发便秘的护理
推荐意见
1. 推荐增加食物纤维,尤其是可溶性纤维的摄入可以增加排便次数、排便
量,从而达到了改善便秘的效果。
(A)
2. 术后病人或危重病人及早进行肠内营养,可以缓解便秘。
(B)
3. 推荐摄入充足的水分及保持一定的运动量,保证肠道供血,促进肠蠕动,改善便秘。
(C)
肠内营养胃潴留的预防与护理
推荐意见
1. 经胃喂养可采用间断输注的方式,经幽门后喂养需连续输注。
(A)
2. 重症患者在接受肠内营养(特别经胃)时应采取半卧位,最好达到30-45度。
(A)
3. 在肠内营养开始,及达到全量前,应检查有无腹胀,听诊胃肠蠕动1次/4
~6h。
(D)
4. 经胃喂养的患者第1个48h内应每4h检测胃残留量,达到喂养的目标速度后或使用小口径的胃肠管可每6-8h一次。
(A)
5. 胃内残留量>200ml,可应用促胃肠动力药物。
(A)
6. 使用促进胃肠蠕动的药物,如促动力药(胃复安和红霉素)或镇静药拮抗剂(纳洛酮和爱莫潘)。
(B)
7. 应当避免不恰当终止EN,胃残余量<500ml时,若没有不耐受的其他表现,不应终止EN 。
(B)
8. 可以考虑通过留置幽门后喂养管进行喂养。
(C)
9. 对重度颅脑创伤患者,宜选择经空肠实施肠内营养。
(C)
10. 经幽门后喂养的患者出现胃潴留时,可同时经胃置管减压,继续肠内营养。
(B)
11. 氧供不足情况下肠道喂养则可加重肠粘膜缺血,血流动力学稳定,但乳酸
>2mmol/L时,应暂停EN。
(A)
肠内营养血糖调控与护理
推荐意见
1. 对应用肠内营养的患者,尤其是危重症患者,应密切监测其血糖波动情况,控制目标血糖控制在~10mmol/L范围。
(A)
2. 危重患者使用持续静脉胰岛素治疗优于皮下给药。
(B)
3. 血糖的监测可采用动静脉血糖和/或快速末梢血糖。
(D)
4. 肠内营养开始后的12~24h,在血糖控制于目标血糖之前必需每~1h
监测末梢血糖或动静脉血糖。
(B)
5. 选择低碳水化合物营养制剂可有效控制血糖。