CT对进展期贲门癌的诊断价值
- 格式:pdf
- 大小:180.98 KB
- 文档页数:2

贲门癌好治吗
一、贲门癌好治吗二、贲门癌需要做什么检查三、贲门癌如何预防
贲门癌好治吗1、贲门癌好治吗
贲门癌的治疗方式和胃癌几乎一样。
治疗效果与分期密切相关。
早中期贲门癌治疗效果很好,很多是可以治愈的。
早中期贲门癌主要的治疗方式根治性手术,早期不需要放化疗。
中期贲门癌,术后需要辅助化疗。
中期贲门癌当肿瘤比较大,局部侵犯周围组织时,一般应该再术前需要做新辅助化疗,必要时联合放疗。
研究表明,贲门癌的放疗是有一定效果,比胃体、胃窦癌效果好,一般胃癌不做放疗,因为放疗效果很有限。
术前化疗2-3周期后,再行根治性手术治疗。
晚期贲门癌,治疗方案与普通晚期胃癌一样,一般晚期的表现形式,有远处的肝、肺、骨、颈部淋巴结及腹腔内转移,一般没有根治手术机会。
其主要治疗方式就是化疗。
同时行HER-2基因检测,如果强阳性,化疗联合靶向药物赫赛汀治疗,不少患者有很好的治疗效果,可以延长生存期。
2、哪些因素易诱发贲门癌
发霉食物:霉变食物中可以分离出白地霉、黄霉等物质,能直接诱发肿瘤;再者这类霉菌跟亚硝胺还有促癌的协同作用。
不良饮食习惯:饮食过热、冷、硬等等这些都会对贲门形成持续不良刺激,导致贲门癌的发生。
微量元素缺乏:从全国的调查报告来看,贲门疾病高发地区的水土中的镁、锌、硒等微量元素含量较低,因此贲门癌还可能跟微量元素有关。
胃部疾病:一些胃病也可能是贲门癌的诱因,如慢性萎缩性胃炎、胃息肉和胃溃疡等,有这些病的患者应定期做胃镜,以及时了解胃部健康状。




越差,胃癌总体存活率越低[2]。
因此,选择适合且有效的方法评估胃癌分化程度对胃癌预后至关重要。
目前,常规CT是诊断胃癌的主要手段之一,其可观察胃癌病灶形态、大小、强化特点等特征,在评估胃癌术前临床分期和术后情况等方面具有明显优势,但仅靠形态学指标评估胃癌分化程度存在一定局限性,且准确度不高[3]。
64排光谱CT可提供多参数能谱定量分析方法,重建有效原子序数图、碘密度图等功能性图像,为诊断胃癌分化程度提供更多信息,被用于胃癌、食管癌等疾病中,其中碘密度图可测定碘浓度,该值可反映病变的强化程度[4-5]。
因此,本研究探讨64排光谱CT定量参数对胃癌分化程度的评估价值,以期为治疗方式的选择和预后提供参考依据。
1资料与方法1.1一般资料回顾性分析2021年2月至2023年2月河南省肿瘤医院收治的80例经病理证实的胃癌患者的临床和影像资料。
纳入标准:(1)术前接受64排光谱CT检查;(2)符合《中国肿瘤整合诊治指南:腹膜肿瘤(胃肠肿瘤部分)》中对胃癌的诊断标准[6];(3)年龄≥18岁;(4)临床资料完整。
排除标准:(1)碘对比剂过敏;(2)术前接受放化疗等其他治疗。
按术后病理分化程度,将29例高分化、中-高分化及中分化者纳入中高分化组,将51例中-低分化、低分化者纳入低分化组。
两组患者的一般资料比较差异均无统计学意义(P> 0.05),具有可比性,见表1。
本研究经医院医学伦理委员会批准。
表1两组患者的一般资料比较[例(%)]Table1Comparison of general information between the two groups[n(%)]组别中高分化组低分化组χ2值P值例数2951≤6012(41.38)23(45.10)>6017(58.62)28(54.90)0.1040.747男21(72.41)35(68.63)女8(27.59)16(31.37)贲门胃底12(41.38)14(26.92)胃体6(20.69)17(33.33)胃窦11(37.93)20(38.46)肠型19(65.52)28(54.90)弥漫型7(24.14)15(29.41)混合型3(10.34)8(15.69)0.9250.6302.1390.3430.1260.722年龄(岁)性别主要部位Lauren分型1.2检查方法采用来自荷兰飞利浦的64排光谱CT扫描,患者禁食6h,扫描前10min服用水800~1000mL。
胃癌术前分期影像学研究进展陈克敏上海第二医科大学瑞金医院放射科 200025上海瑞金二路197号胃癌是我国最常见的消化道恶性肿瘤之一,对胃癌的诊断目前主要依赖内镜和钡餐检查。
但上述诊断方法对于胃癌术前TNM分期难以作出正确的评估,具有较大的局限性,因而对外科术前准确判断肿瘤浸润深度、是否存有淋巴结及腹腔内转移带来了困难。
普通CT曾用于术前分期诊断,但其准确性仍有较多争议。
近年来随着多层螺旋CT(MSCT),磁共振(MR)及内镜超声(EUS)等多种影像学检查方法的临床应用,已使胃癌术前TNM分期的准确性有了明显的改善。
一.T分期(一)多层螺旋CT正常胃壁一般厚度小于5mm,其典型表现是可以清晰显示其多层(二或三层)结构,一般显示率在30%~70%左右,事实上胃壁的单层结构极为多见,这对T分期带来了一定的难度。
随着多层螺旋CT 的出现,因其较一般螺旋CT速度更快,层厚更薄,使其在Z轴方向上的分辨率有了很大的提高,并可进行多期扫描,明显提高了胃癌分期的准确性及小病灶的检出率。
动态三期螺旋CT扫描的优点在于利用胃壁的多层结构在各期扫描显示的情况不同而更好显示其分层结构,这些结构可分别对应黏膜层和黏膜肌层(明显增强的内层);黏膜下层(中间低密度层);固有肌层和浆膜层(轻微增强的外层)。
Takao等研究显示,三期增强扫描的增强效果对区别和检出早癌与进展期癌有很大的帮助。
动脉相扫描有利于胃癌病灶的检出及估计其浸润胃壁的范围,实质期(门静脉期)扫描有利于肝转移灶的检出,而平衡期扫描有利于判断胃癌的浸润深度(特别是进展期胃癌),所以三期扫描更有利于胃癌病灶的检出和提高术前分期的准确率。
T分期,即肿瘤侵犯胃壁的深度的判断,其诊断标准如下[3]:T0-胃壁无改变;T1-无论是单层或多层胃壁中,病灶呈胃壁内层局灶性明显之强化,伴有或不伴有低密度的粘膜下层;T2-胃壁异常增强并伴有中、外层分层的消失,并且其外边界光整和(或)病灶周围脂肪层清晰;T3-胃壁明显增厚,肿瘤外层模糊,增厚胃壁外边界不规则或呈条索状高密度影和(或)病灶周围脂肪层模糊;T4-肿瘤有明显强化,侵犯肌层、浆膜层及浆膜层外,周围脂肪层模糊消失,同时伴有邻近脏器的侵及和CT值的改变。
贲门癌诊治指南一、前言国际抗癌联盟(UICC)于1987年制定贲门癌病变部位界定的解剖学标准。
具体规定如下:贲门是食管与胃的连接部位,全长3cm左右,属胃的一部分,是胃唯一比较固定之处。
贲门癌起源于贲门粘膜上皮细胞和贲门腺上皮细胞的恶性肿瘤.以上均不包括起源于食管和贲门的肉瘤等其他恶性肿瘤。
二、贲门癌的诊断诊断原则主要依靠临床表现、食管镜检查及病理组织学检查、钡餐造影(简称钡餐)、胸/或腹部CT扫描、和/或腹部B超扫描对疾病在定性、定位、和定量三方面进行全面、准确的诊断.(一)临床表现1.症状早期贲门癌则多有上腹部隐痛不适、上腹轻微饱胀.一般认为与微小癌灶周围不同程度的炎症刺激局部粘膜有关,而非肿瘤本身的机械梗阻所致.重视早期症状,结合有关检查,可以提高早诊率.中晚期病人的症状则十分典型包括局部占位效应、转移性病灶占位效应和全身表现三方面:①局部占位及浸润效应:吞咽不适症状包括进食时胸骨后疼痛、进食固体食物、半流质食物或流质食物梗噎感、明显的局部异物感,非进食时持续性胸骨后疼痛、背部疼痛和/或自觉背部沉重,还多有上腹部持续性疼痛、不适、饱胀。
吐粘稠无色分泌物。
②转移性病灶效应:与转移病灶所存在部位相一致的因占位和浸润而引起的症状;③全身表现:进行性加重的营养不良。
明显的体重减轻,晚期则多见恶液质。
由于早期贲门癌解剖位置比较隐蔽,缺乏某些异症状,吞咽障碍的出现常提示癌已累及食管下段。
2.体征早期病人无相关阳性体征.部分患者因癌灶侵及邻近血管导致呕血、黑便。
中晚期病例在发生淋巴和/或血行播散时可在体表触及相应的包块和其它的体征。
(二)病理形态学1.贲门癌病理形态学(1)大体病理类型早期贲门癌的大体类型:隆起型、平坦型、凹陷型三种。
中、晚期贲门癌的大体类型分为溃疡型、息肉型和浸润型三种。
(2)组织细胞学类型和分级中晚期贲门癌分为四个类型:①腺癌:管状腺癌(高分化),乳头状腺癌(中分化),和低分化腺癌;②腺鳞癌;③未分化癌;④粘液腺癌和印戒细胞癌。
[文章编号]1000-2057(2008)03-0195-03南通大学学报(医学版)Journal of Nantong University(Medical S ciences)2008∶28(3)螺旋CT征象中浆膜侵犯,淋巴结转移和远处转移均与其病理特征密切相关。
它能为临床术前评估及预后提供重要的参考依据,螺旋CT三期增强扫描的浆膜层强化情况有助于浆膜侵犯的鉴别。
进展期贲门癌具有从黏膜层向浆膜层逐渐强化最终在平衡期完全强化的特点。
平衡期浆膜层未见明显强化,无论脂肪层情况如何都不能认为是浆膜层浸润的改变[1]。
本文探讨贲门癌的术前CT表现及术前评估与临床之关系。
1资料与方法1.1一般资料本组38例中男25例,女13例,年龄48~84岁,平均58岁。
贲门癌多发生在50~70岁年龄组,本组50~70岁31例(81.6%)。
<50岁及>70岁7例(18.4%)。
临床早期多无明显症状,随着肿瘤的发展而出现食欲不良、腹胀、消瘦等和不同程度的梗阻。
1.2方法1.2.138例均作上腹部CT平扫+增强扫描,并将CT诊断结果与手术及病理结果进行对照研究。
均由西门子Emotion螺旋CT机扫描,扫描范围从食管下段至脐水平,扫描层厚5~10mm,层距5~10mm。
扫描前20min,口服600~800ml水剂,扫描前口服200~400ml水剂即刻扫描。
其中2例口服含碘1.5%的造影剂。
经肘前静脉以2.5ml/s流率注射对比剂碘海醇(碘300mg/ml)75~100ml,注射后进行CT扫描,三期增强分别于注射后25~30s(动脉期),60~ (静脉期),3~(平衡期)开始扫描。
T表现()贲门部胃壁局限性增厚,厚度~,范围最长5;()软组织肿块均为宽基向胃腔内突出。
口服含5%的造影剂者则表现为充盈缺损,表面不规则,类似于钡餐造影充盈缺损征象;(3)肿瘤密度:平扫时肿瘤密度与肌肉密度相仿,增强后动脉期强化明显,尤以近黏膜层区域为主,静脉期强化面积扩大,平衡期完全强化;(4)食管下端受侵犯的表现:可见横膈附近食管下端切面管壁明显增厚,见有软组织块影,管腔明显狭窄;(5)贲门癌胃壁侵润的表现:表现为胃壁浆膜面毛糙,出现条索状毛刺影或不规则小结节状凸起或胃周脂肪层模糊、密度增高。
一164一《现代医用影像学)2009年6月第18卷第3期
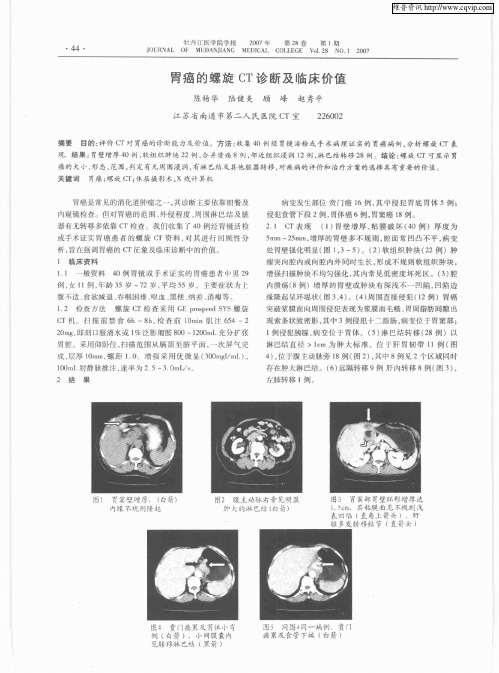
贲门区不同程度胃壁增厚、软组织肿块、贲门管狭窄15例(图1),侵犯胃底、胃体及小弯抬高伴癌性溃疡23例(图2),其中侵犯食管下段3例,浆膜外侵犯9例,侵犯肝一胃韧带、腹腔血管3例,贲门区附近、胃周及腹膜后淋巴结肿大9例,腹水2例(图3),肝内转移2例(图4)。
2.2C,I.分型我们以国际上广泛采用的Borrmann分型法进行分型,BorrmannI型9例,BorrmannⅡ型lO例,BorrmannⅢ型13例,BorrmannⅣ型6例。
2.3病理及手术38例中腺癌33例,腺鳞混合癌2例,印戒细胞癌、乳突癌和黏液腺癌各1例。
病理大体分型:溃疡型癌12例、增生型癌10例,侵润型癌3例。
25例手术治疗,其中23例根治术,2例姑息术。
图1胃壁增厚软组织肿块、贲门狭窄图2小弯抬高伴癌性溃疡图3胃周及腹膜后淋巴结肿大图4肝内转移
3讨论
3.1CT表现与手术对照
3.1.1贲门区不同程度胃壁增厚、不规则软组织块影及贲门管狭窄10例与手术所见大致相同。
3.1.2癌性溃疡的形成,本组有15例合饼溃疡,其中10例为浅表性溃疡,5例表现为“火山口”样腔内龛影,与手术所见基本吻合。
3.1.3食管下段、胃底及胃小弯受侵,本组有3例食道管段受侵、管壁增厚、管腔狭窄。
侵犯胃底及胃体小弯抬高8例,表现胃壁不规则增厚及软组织肿块伴癌性溃疡,与手术所见基本相同。
3.1.4邻近脏器组织侵犯有文献报道以肿瘤与周围脏器脂肪间隙消失与否判断肿瘤外侵与否n训,本组手术病例CT报告7例浆膜外侵犯,而手术证实只有6例浆膜外侵犯,我们回顾分析,系患者消瘦、恶液质、脂肪间隙消失与周围脏器分界不清所致。
有文献报道口JCII双期增强扫描对浆膜外侵润及邻近脏器侵犯的程度判断尤其是对附近血管的侵犯情况更加准确。
3.1.5淋巴结肿大对淋巴转移的判定,目前仅根据淋巴结大小,淋巴结的大小是诊断转移的重要标准[4】,CT上发现直径>10mm的淋巴结定为肿大淋巴结【4。
J。
本组6例术前CT提示淋巴结肿大,手术证明4例淋巴结转移,而2例为慢性炎症性淋巴结。
其因CT难以区分炎症反应增生及癌性转移性病变。
因此单纯依据淋巴结大小判断有无转移准确率不高,有待于进一步探讨。
3.1.6远处转移贲门癌可以通过血行和种植方式转移至远处脏器,本组有2例肝脏转移,2例腹膜转移而导致腹水。
3.2CT分析与病理对照根据Borrmarm分型法所得结果,与病理大体分型基本符合。
3.3CT检查的临床价值
贲门癌诊断常规依赖胃肠钡餐及内窥镜检查,这些只能观察腔内病灶的形态、大小或取活检确诊,但关于肿瘤向腔外生长的范围、是否侵犯邻近脏器、是否淋巴结及远处转移则难以确定。
而CT检查能给临床提供这些有价值的资料,对于是否手术治疗、手术方案的选择及预后评估有着重要的价值。
4参考文献
1李果珍,苏学曾。
CT诊断学。
北京:人民卫生出版社,1986。
143—144。
2周康荣,彭卫军,等。
腹部C-I.。
上海:上海医科大学出版社,1993,138—139。
3顾佰龙,唐海标。
进展期胃癌手术可根治性CT估价。
实用放射学杂志,2006,22(7):829—831。
4高剑波,郭华。
肠道肿瘤螺旋cT诊断新进展。
中华放射学杂志,2001,35(4):312—314。
5曹丹庆,蔡祖龙。
cT诊断学。
北京:人民军医出版社,
1996。
501—504。