2016广泛耐药革兰阴性菌感染抗菌治疗专家共识XDR-GNB诊治共识(精校整理)
- 格式:pdf
- 大小:628.35 KB
- 文档页数:8

近一个世纪以来,抗菌药物在人类战胜各种感染性疾病的过程中发挥了关键作用,但日益突出的多重耐药菌问题已给临床抗感染治疗带来了严峻挑战。
如何有效减缓多重耐药菌的产生,阻断多重耐药菌传播,已引起医学界、政府与社会的广泛关注。
为加强多重耐药菌的医院感染管理,有效预防和控制多重耐药菌在医院的产生和传播,保障患者的安全,由中国感染控制杂志组织, 58 位国知名专家共同发起,邀请全国 165 位专家参预,历时 10 个月,召开了 9 场专题讨论会,在充分采集意见和讨论的根抵上,最终形成为了 "多重耐药菌医院感染预防与控制中国专家共识"。
共识荟萃了国外多重耐药菌医院感染防控的最新发展,总结了我国大多数权威专家防控方面的珍贵经历,旨在规和指导我国多重耐药菌医院感染的防控,提高我国多重耐药菌感染防控水平。
1.1 定义及临床常见类型多重耐药菌(multi-drug resistance bacteria, MDRO)指对通常敏感的常用的 3 类或者 3 类以上抗菌药物同时呈现耐药的细菌,多重耐药也包括泛耐药(e*tensive drugresistance,*DR)和全耐药(pan-drug resistance,PDR)。
临床常见 MDRO 有耐甲氧西林金黄色葡萄球菌〔MRSA〕、耐万古霉素肠球菌〔VRE〕、产超广谱β酰胺酶〔ESBLs〕肠杆菌科细菌〔如大肠埃希菌和肺炎克雷伯菌〕、耐碳青霉烯类肠杆菌科细菌、多重耐药铜绿假单胞菌〔 MDR-PA〕、多重耐药鲍曼不动杆菌〔MDR-AB〕等。
1.2 流行病学不同监测网、地区、医院以及同一医院不同科室、不同时期 MDRO 的监测结果均可能存在差异。
CHINET 三级甲等医院监测结果显示: MRSA 检出率在 2022 年之前持续上升,最高达 73.6%,随后开场下降,2022 年为 51.7%,2022 年为 45.2%;耐万古霉素粪肠球菌和屎肠球菌 2022 年检出率分别为 0.6%、3.6%,2022 年分别为 0.2%、3.0%;产 ESBLs 大肠埃希菌和肺炎克雷伯菌 2022 年检出率分别为56.3%、43.6%,2022 年分别为 54.0%、31.8%;*DR 铜绿假单胞菌〔MDR-PA〕和*DR 鲍曼不动杆菌〔MDR-AB〕2022 年检出率分别为 1.7%、21.4%,2022 年分别为2.0%、14.6%。

替加环素专家共识解读2024(附图表)如何重新评价和定义替加环素?替加环素单药或联合治疗的文献数据分析和评价应该被分开来进行:一.腹腔感染、皮肤及软组织感染2010年IDSA腹腔感染指南中建议替加环素单药治疗轻中度CA的成人患者(证据级别:A-I)[1]。
虽然替加环素在体外实验中对MRSA具有很好的敏感性,但是目前替加环素治疗腹腔感染仅有少量的研究涉及到MRSA微生物学和临床疗效,因此万古霉素仍应作为治疗MRSA的一线治疗药物[1]。
2017年7月,世界急诊外科学会(WSES)更新了腹腔感染指南,认为替加环素是治疗腹腔感染可行的抗菌药物经验治疗方案之一,尤其对于cIAIs。
具体推荐如下[2]:1. CA cIAI的非重症患者的经验性抗菌药物治疗(肾功能正常):如存在社区获得性产ESBL肠杆菌感染风险,可用替加环素100mg(首剂200mg),然后50mgq12h或厄他培南1g q24h。
2. HCA IAI的非重症患者的经验性抗菌药物治疗(肾功能正常):减少碳青霉烯使用方案,替加环素100mg(首剂200mg),然后50mg q12h+哌拉西林/他唑巴坦4.5g q6h。
2016年一篇国外综述报道,对于产碳青霉烯酶肺炎克雷伯菌(CRKP)引起的腹腔感染,推荐使用大剂量替加环素[3]:1. 美罗培南MIC≤8-16mg/l:美罗培南2g q8h i.v. + 替加环素100mg q12hi.v.(首剂200mg)+多粘菌素E450万单位q12h或庆大霉素3-5mg/d/kg q24h或磷霉素4gq4h。
2. 美罗培南MIC>8-16mg/l:替加环素100mg q12h i.v.(首剂200mg)+多粘菌素E450万单位q12h+ 庆大霉素3-5mg/d/kg q24h。
二. 广泛耐药革兰阴性菌(XDR-GNB)感染的抗菌治疗2016年一篇XDR-GNB感染的抗菌治疗中国专家共识报道了多种联合治疗方案(见下表)[5]。

广泛耐药革兰阴性菌感染的实验诊断、抗菌治疗及医院感染控制中国专家共识一、前言随着医疗技术的不断进步和抗菌药物的广泛应用,革兰阴性菌感染已成为临床面临的严重挑战之一。
近年来,广泛耐药革兰阴性菌(Extensively DrugResistant GramNegative Bacteria,DRGNB)的出现和扩散,给临床治疗和感染控制带来了极大的困难。
DRGNB感染不仅增加了患者的病死率,也加重了医疗资源的负担。
为了提高我国DRGNB感染的诊断、治疗和感染控制水平,我们组织专家制定了《广泛耐药革兰阴性菌感染的实验诊断、抗菌治疗及医院感染控制中国专家共识》。
本共识旨在提供一套系统、科学的DRGNB感染诊断、治疗和感染控制的指导原则,以指导临床医生和实验室技术人员规范开展DRGNB 感染的防控工作。
同时,本共识也希望能引起广大医务工作者对DRGNB 感染的重视,加强感染防控意识,提高诊疗水平,为患者提供更为安全、有效的医疗服务。
在编写过程中,我们参考了国内外相关文献和专家意见,结合我国实际情况,对DRGNB感染的实验诊断、抗菌治疗及医院感染控制等方面进行了深入探讨和梳理。
我们相信,本共识的发布将对我国DRGNB 感染的防控工作产生积极的影响,为推动我国感染病学的发展做出贡献。
二、广泛耐药革兰阴性菌感染概述近年来,广泛耐药革兰阴性菌(Extensively DrugResistant GramNegative Bacteria,DRGNB)感染已成为全球面临的严重公共卫生挑战。
DRGNB是指对几乎所有常用抗菌药物均产生耐药性的革兰阴性菌,包括碳青霉烯类、氨基糖苷类、氟喹诺酮类、内酰胺酶抑制剂复合制剂等主要抗菌药物。
这类细菌的出现和传播,不仅对患者的生命健康造成极大威胁,也对临床抗感染治疗带来了极大困难。
DRGNB感染常见于医院内感染,特别是在重症监护室、呼吸科、泌尿科等高风险科室。
感染部位多样,包括呼吸系统、泌尿系统、血液系统、手术切口等。

多重耐药革兰阴性杆菌感染诊治专家共识的梳理多重耐药革兰阴性杆菌(MDR-GNB)感染是当今临床医学领域面临的一大挑战。
MDR-GNB对抗生素产生了广泛耐药性,使得感染的治疗变得困难和复杂。
为此,许多感染专家共同努力,制定了治疗MDR-GNB感染的专家共识。
本文将对这些专家共识进行梳理,总结出诊治MDR-GNB感染的关键要点。
一、MDR-GNB感染的定义MDR-GNB是指对多种抗生素耐药并表现出强度耐药的革兰阴性杆菌。
这类细菌常常引起严重的医院感染,如肺炎、腹腔感染、尿路感染等。
对于MDR-GNB感染的定义,专家共识认为需要考虑耐药菌株对哪些药物产生耐药,并结合临床表现,如病情加重或无法控制的感染。
二、MDR-GNB感染的治疗策略专家共识明确了MDR-GNB感染治疗的策略。
首先,对于患者的基本情况和感染部位进行评估,确定感染严重性和抗生素的选择。
其次,根据耐药菌株敏感性测试结果,选择靶向治疗的抗生素。
专家共识明确指出应避免无选择性的广谱抗生素的使用,以减少抗生素耐药性的发展。
三、MDR-GNB感染的预防和控制专家共识强调了MDR-GNB感染的预防和控制措施。
首先,要加强手卫生和医院环境的清洁,减少传播途径。
其次,合理使用抗生素,避免滥用和过度使用。
尤其对于高危患者,如重症监护患者和长期使用抗生素的患者,应加强感染控制措施,及早发现和处理感染。
四、MDR-GNB感染的未来发展专家共识认为,针对MDR-GNB感染应加强研究和创新,寻找新的治疗策略。
目前已经出现了一些新型抗生素,如多黏菌素B、卡泊西林等,对某些MDR-GNB菌株具有一定的敏感性。
此外,疫苗的研制和应用也是未来发展的方向之一。
综上所述,多重耐药革兰阴性杆菌感染诊治专家共识为医生和临床工作者提供了治疗MDR-GNB感染的指导。
同时,预防和控制措施的建议也为减少MDR-GNB感染的发生提供了参考。
然而,由于MDR-GNB菌株的不断演变和抗药性的增强,我们仍需不断深入研究和探索,以推动MDR-GNB感染的有效防治。

感控精粹|关于氯已定(洗必泰)与氯已定醇的循证及相关规范标准氯己定(俗称洗必泰) (chlorhexidine) 属胍类消毒剂,问世于上世纪50年代初。
此类消毒剂对细菌繁殖体以及部分病毒和真菌都具有很好的杀灭效果, 其无不良气味, 刺激性小, 使用者可接受性强。
近年来,氯已定广泛应用于皮肤、黏膜、导管接头等方面的消毒,对降低院内感染起了很大的作用。
本文探讨葡萄糖酸氯已定(CHG) 在重症病人全身擦浴及导管接关以及皮肤消毒的应用,主要从国际及国内的标准与规范及循证文献进行阐述。
2002年|Hibbard等认为,2%葡萄糖酸氯已定醇消毒液与70%异丙醇、2%葡萄糖酸氯已定相比,24小时后人体腹部的菌落数与基线相比明显减少,显示更强的持续残留活性,且所有消毒剂都无刺激性。
2%葡萄糖酸氯已定醇消毒液与70%异丙醇、2%葡萄糖酸氯已定及10%聚维酮碘相比,其长效性和快速杀菌能力均更具优势。
2006年|Menyhay等开展了一项前瞻性模拟实验室研究,对照70%乙醇和70%乙醇葡萄酸氯己定消毒剂用于无针接头的消毒效果。
结果显示:未进行消毒直接连接的15个接头100%细菌传播(4500-10000 CFU),30个使用70%乙醇消毒的接头20个(67%)细菌传播(442-25000 CFU),60个使用含70%乙醇葡萄酸氯己定的消毒的接头只有1个接头有(1.6%)细菌传播。
2007年|Casey等进行了一项研究,观察导管接头使用70%乙醇和3.15%氯己定醇的消毒效果。
结果显示,所有未消毒的接头细菌生长(金黄色葡萄球菌400-500 CFU、表皮葡萄球菌400-500 CFU、铜绿假单胞菌50-100 CFU),使用70%乙醇和3.15%氯己定醇消毒应用摩擦力擦拭15s无细菌生长。
2009年|James Soothill发表了一篇《2%葡萄糖酸氯已定醇消毒导管接头降低导管相关血流感染》的文章,这个研究的概况如下:目的是验证2%葡萄糖酸氯已定醇消毒擦片是否能降低导管相关血流感染。

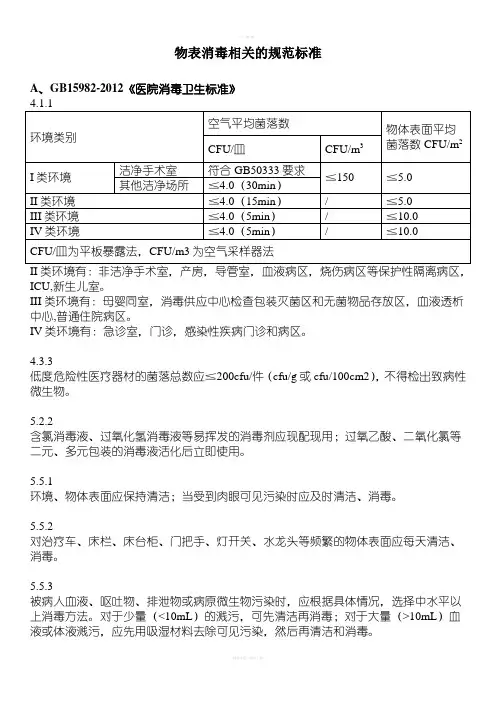
物表消毒相关的规范标准A、GB15982-2012《医院消毒卫生标准》ICU,新生儿室。
III类环境有:母婴同室,消毒供应中心检查包装灭菌区和无菌物品存放区,血液透析中心,普通住院病区。
IV类环境有:急诊室,门诊,感染性疾病门诊和病区。
4.3.3低度危险性医疗器材的菌落总数应≦200cfu/件(cfu/g或cfu/100cm2),不得检出致病性微生物。
5.2.2含氯消毒液、过氧化氢消毒液等易挥发的消毒剂应现配现用;过氧乙酸、二氧化氯等二元、多元包装的消毒液活化后立即使用。
5.5.1环境、物体表面应保持清洁;当受到肉眼可见污染时应及时清洁、消毒。
5.5.2对治疗车、床栏、床台柜、门把手、灯开关、水龙头等频繁的物体表面应每天清洁、消毒。
5.5.3被病人血液、呕吐物、排泄物或病原微生物污染时,应根据具体情况,选择中水平以上消毒方法。
对于少量(<10mL)的溅污,可先清洁再消毒;对于大量(>10mL)血液或体液溅污,应先用吸湿材料去除可见污染,然后再清洁和消毒。
人员流行频繁、拥挤的诊疗场所应每天在工作结束后进行清洁、消毒。
感染性疾病科、重症监护病区、保护性隔离病区(如血液病病区、烧伤病区)耐药菌及多重耐药菌污染的诊疗场所应做好随时消毒和终末消毒。
5.5.5拖布(头)和抹布宜清洗、消毒、干燥后备用。
推荐使用脱卸式拖头。
__________________________________________________________________________B、《医疗机构消毒技术规范》WST367-20124.3医疗机构使用的诊疗器械、器具与物品,应符合以下要求:a)进入人体无菌组织、器官、腔隙,或接触人体破损皮肤、破损黏膜、组织的诊疗器械、器具和物品应进行灭菌;b) 接触完整皮肤、完整黏膜的诊疗器械、器具和物品应进行消毒。
4.5医疗机构应保持诊疗环境表面的清洁与干燥,遇污染应及时进行有效的消毒;对感染高风险的部门应定期进行消毒。

2016广泛耐药革兰阴性菌感染抗菌治疗专家共识一、前言细菌耐药性已成为影响人类健康的主要威胁之一。
广泛耐药(extensively drug resistant,XDR)是指除1、2类抗菌药敏感外,细菌对几乎所有抗菌药耐药的现象。
XDR主要发生于革兰阴性杆菌(下面简称为XDR-GNB),常见细菌有:肠杆菌科细菌、鲍曼不动杆菌、铜绿假单胞菌及嗜麦芽窄食单胞菌。
XDR细菌感染尚缺少有效的治疗药物,缺乏大系列的临床研究资料,抗菌药单药(包括老药多粘菌素及新药替加环素)治疗的疗效往往不能令人满意,多需要联合用药。
因为XDR感染多发生于有严重基础疾病、免疫缺陷及/或长期反复使用广谱抗菌药患者,临床预后差,因此已成为当前细菌感染领域最为棘手的问题。
临床标本特别是痰标本分离到XDR-GNB,首先应区分感染与定植,定植患者无指证使用抗菌药,本共识适用于XDR-GNB感染患者。
本共识是经国内感染相关临床专家、微生物专家及临床药理学专家的反复讨论、修改而形成的,期望对提高我国XDR细菌感染的临床治疗水平有所帮助。
二、MDR、XDR、PDR的定义2012年由欧洲与美国疾病控制与预防中心发起,欧美多国专家参与制定了一个MDR、XDR及PDR定义的共识,目前国内外多参照此专家共识对细菌耐药进行定义。
耐药是指获得性耐药,不包括天然耐药(如铜绿假单胞菌及嗜麦芽窄食单胞菌对头孢噻肟为天然耐药)。
耐药的定义如下:多重耐药(multidrug-resistant,MDR):对在抗菌谱范围内的三类或三类以上抗菌药物不敏感(包括耐药和中介)。
在推荐进行药敏测定的每类抗菌药中,至少1种不敏感,即认为此类抗菌药耐药。
广泛耐药(extensively drug-resistant,XDR):除1~2类抗菌药(主要指多粘菌素和替加环素)外,几乎对所有类别抗菌药物不敏感(抗菌药类别耐药的确定同MDR)。
全耐药(pandrug-resisitant,PDR):对目前临床应用的所有类别抗菌药物中的所有品种均不敏感。



crgnb定义
CRGNB,全称为碳青霉烯耐药革兰阴性菌(Carbapenem-resistant Gram-negative bacilli),是一种引发全球范围内广泛关注的医院获得性感染的重要病原体。
这类细菌因其对碳青霉烯类抗生素的耐药性而得名,碳青霉烯类抗生素通常被视为治疗严重细菌感染的最后防线。
然而,随着CRGNB的出现和传播,这一防线也正面临着严峻的挑战。
CRGNB主要包括一些常见的革兰阴性菌,如肺炎克雷伯菌、大肠埃希菌、阴沟肠杆菌等。
这些细菌在医院环境中尤其常见,且因其耐药性强,往往导致患者的治疗难度增大,病程延长,甚至死亡率上升。
此外,CRGNB的广泛传播还加剧了全球范围内的抗生素耐药性问题,使得许多原本有效的抗生素逐渐失去作用。
CRGNB的耐药性主要源于其产生的多种耐药机制。
这些机制包括产生碳青霉烯酶、外膜蛋白丢失或减少、主动外排泵过度表达等,这些都可以使细菌对碳青霉烯类抗生素产生耐药性。
因此,对于CRGNB的治疗,需要寻找新的抗生素或采用联合用药的策略,以提高治疗效果。
总的来说,CRGNB是一种具有高度耐药性的革兰阴性菌,其出现和传播给全球公共卫生带来了严重的挑战。
为了有效应对这一问题,需要全球范围内的协同努力,包括加强抗生素的合理使用、提高感染控制水平、加强新药研发等方面的工作。
2016广泛耐药革兰阴性菌感染抗菌治疗专家共识一、前言细菌耐药性已成为影响人类健康的主要威胁之一。
广泛耐药(extensively drug resistant,XDR)是指除1、2类抗菌药敏感外,细菌对几乎所有抗菌药耐药的现象。
XDR主要发生于革兰阴性杆菌(下面简称为XDR-GNB),常见细菌有:肠杆菌科细菌、鲍曼不动杆菌、铜绿假单胞菌及嗜麦芽窄食单胞菌。
XDR细菌感染尚缺少有效的治疗药物,缺乏大系列的临床研究资料,抗菌药单药(包括老药多粘菌素及新药替加环素)治疗的疗效往往不能令人满意,多需要联合用药。
因为XDR感染多发生于有严重基础疾病、免疫缺陷及/或长期反复使用广谱抗菌药患者,临床预后差,因此已成为当前细菌感染领域最为棘手的问题。
临床标本特别是痰标本分离到XDR-GNB,首先应区分感染与定植,定植患者无指证使用抗菌药,本共识适用于XDR-GNB感染患者。
本共识是经国内感染相关临床专家、微生物专家及临床药理学专家的反复讨论、修改而形成的,期望对提高我国XDR细菌感染的临床治疗水平有所帮助。
二、MDR、XDR、PDR的定义2012年由欧洲与美国疾病控制与预防中心发起,欧美多国专家参与制定了一个MDR、XDR及PDR定义的共识,目前国内外多参照此专家共识对细菌耐药进行定义。
耐药是指获得性耐药,不包括天然耐药(如铜绿假单胞菌及嗜麦芽窄食单胞菌对头孢噻肟为天然耐药)。
耐药的定义如下:多重耐药(multidrug-resistant,MDR):对在抗菌谱范围内的三类或三类以上抗菌药物不敏感(包括耐药和中介)。
在推荐进行药敏测定的每类抗菌药中,至少1种不敏感,即认为此类抗菌药耐药。
广泛耐药(extensively drug-resistant,XDR):除1~2类抗菌药(主要指多粘菌素和替加环素)外,几乎对所有类别抗菌药物不敏感(抗菌药类别耐药的确定同MDR)。
全耐药(pandrug-resisitant,PDR):对目前临床应用的所有类别抗菌药物中的所有品种均不敏感。
由于不同时期、不同国家使用的抗菌药品种不同,PDR、XDR的概念是动态变化的,如在替加环素上市后,有些原先对所有抗菌药耐药的PDR鲍曼不动杆菌菌株对替加环素敏感,则定义为XDR。
三、耐药菌的表型测定临床微生物实验室采用纸片扩散法、琼脂稀释法、微量肉汤稀释法或各种商品化检测系统,对临床分离菌进行药物敏感性表型检测,从而判定菌株是否为MDR、XDR及PDR菌株。
以鲍曼不动杆菌为例,如菌株仅对替加环素及/或多粘菌素敏感,而对表1中所有其它类别抗菌药物不敏感,即可判定为XDR。
对于XDR菌株,尽可能测定抗菌药对细菌的MIC 值或纸片法测量抑菌圈直径,以作为联合抗菌药物选择及剂量确定的依据。
各类细菌药敏试验的抗菌药品种及药敏结果判定折点通常遵循美国临床与实验室标准研究所(CLSI)、欧洲抗菌药物敏感性试验委员会(EUCAST)或美国食品药物管理局(FDA)的指南。
各类常见革兰阴性菌推荐检测的抗菌药物种类见表1。
细菌的某些特殊耐药机制对于是否为XDR菌株有一定的预测作用,例如产碳青霉烯酶是碳青霉烯类耐药肠杆菌科细菌的主要机制。
目前,碳青霉烯酶检测方法主要为表型检测及分子生物学检测两类。
表型检测方法主要包括改良Hodge试验、抑制剂法、双纸片协同法等。
表型检测方法具有操作简单、经济实用等优点,并且易于常规开展,但受细菌生长时间的限制,不能快速报告结果,而且不能提供具体酶型及相关信息。
基于PCR测序检测碳青霉烯酶基因是目前公认的检测“金标准”。
此外,利用商品化微阵列芯片或MALDI-TOF质谱也可检测碳青霉烯酶。
表1 常见革兰阴性菌推荐检测抗菌药物种类四、XDR-GNB的耐药机制肠杆菌科细菌XDR表型主要由产碳青霉烯酶导致,菌株可同时具有或不具有超广谱β-内酰胺酶(ESBLs)、AmpC β-内酰胺酶、外排泵过表达、膜孔道蛋白突变等耐药机制。
我国肠杆菌科细菌产生碳青霉烯酶的常见类型为A类KPC酶(KPC-2),尚有金属酶IMP及VIM,NDM-1偶见。
鲍曼不动杆菌耐药机制复杂,通常同时具有多种耐药机制,包括产生多种β-内酰胺酶、膜通透性降低和外排泵表达升高,呈XDR表型菌株多产生碳青霉烯酶。
我国鲍曼不动杆菌临床菌株产生的碳青霉烯酶主要包括OXA类酶如OXA-23、金属酶(IMP、VIM和NDM)和AmblerA类酶(KPC和GES),加上外排泵(AdeABC)表达升高。
铜绿假单胞菌通常由多种耐药机制共同作用导致,包括产生多种β-内酰胺酶(尤其是碳青霉烯酶)、外排泵高表达、靶位改变和外膜蛋白改变,生物膜的形成对抗菌药物的体内敏感性也有重要影响。
我国铜绿假单胞菌对碳青霉烯类的耐药机制主要是膜孔蛋白(OprD2)缺失,加上外排泵(Mex-Opr)高表达及产生金属酶(IMP,VIM,NDM等)。
嗜麦芽窄食单胞菌对多类抗菌药如碳青霉烯类药物天然耐药,具有多种染色体、质粒、转座子、整合子介导的获得性耐药机制,包括产生多种β-内酰胺酶、多重耐药外排泵、多重耐药葡萄糖磷酸变位酶(SpgM)、外膜通透性降低、与喹诺酮类相关的SmQnr决定簇、DNA旋转酶基因突变等。
五、XDR-GNB的流行病学XDR-GNB的耐药流行病学特点主要有:1、XDR检出率高CHINET数据显示,我国2009~2013年XDR鲍曼不动杆菌的检出率为15%~21%,对碳青霉烯类的耐药率由50%上升至60%。
中国卫生部全国细菌耐药监测网(Mohnarin)2011~2012年数据显示,鲍曼不动杆菌对亚胺培南的耐药率为63%。
2、XDR检出率上升迅速XDR肠杆菌科细菌主要发生于肺炎克雷伯菌。
CHINET数据显示,我国XDR肺炎克雷伯菌的检出率由2008年以前的<1%上升至2012年的4.2%(2013年为2.3%)。
监测网的数据通常统计碳青霉烯类耐药肠杆菌科细菌(CRE),CRE多数菌株对其他抗菌药耐药,即CRE中多数菌株为XDR。
我国肺炎克雷伯菌中的CRE(对美罗培南耐药率)检出率从2005~2008年的≤1%上升至2013年的13.5%。
碳青霉烯类耐药大肠埃希菌的检出率2005~2012年波动于1%左右,但2013年上升至3%。
CRE不仅检出率上升迅速,而且所致感染的病死率高,故美国CDC细菌耐药报告中将其列为最高级别“紧急威胁”。
而我国XDR铜绿假单胞菌的检出率近年来基本稳定,为1.5%~3%。
3、XDR检出率存在地区差异欧洲抗菌药物耐药监测网(EARS-Net)2012年数据显示,革兰阴性菌对碳青霉烯类耐药率在欧洲不同国家中有显著差异,肺炎克雷伯菌0(7个欧洲国家)~60.5%(希腊),大肠埃希菌为0(绝大多数欧洲国家)~2.6%(保加利亚),鲍曼不动杆菌0(挪威)~87.8%(意大利),铜绿假单胞菌3.2%(马尔它)~51.2%(罗马尼亚)。
SENTRY 2008~2010数据显示,美罗培南不敏感克雷伯菌属的检出率分别为巴西11.1%、阿根廷8.2%、智利5%和墨西哥0.8%。
CHINET 16家医院中,XDR-GNB的检出率也有很大差别,XDR鲍曼不动杆菌的检出率范围0(5家医院)~>40%(3家),XDR肺炎克雷伯菌检出率<1%(10家)~16%。
4、XDR检出率存在病区差异XDR-GNB在部分医院中有相对集中的趋势,XDR肺炎克雷伯菌主要分布于ICU、烧伤科病房或神经外科病房;XDR鲍曼不动杆菌主要分布于ICU 或烧伤病房。
提示XDR-GNB在某些病区,尤其是ICU、烧伤科、神经外科和老年病房等可能存在耐药克隆的传播,应引起高度重视。
六、XDR-GNB感染的危险因素及临床特征临床分离到XDR-GNB时,首先应区分感染与定植,只有感染患者才需要使用抗菌药治疗。
区分感染与定植往往是困难的,主要从下述几方面鉴别:送检标本的种类及临床标本是否合格(临床微生物室应通过痰涂片确定痰标本的质量),进行定量或半定量培养时菌落数是否达到要求,是否多次培养到同一种细菌,患者是否有感染的临床表现,是否有XDR-GNB 细菌感染的危险因素等。
在XDR-GNB中,鲍曼不动杆菌、铜绿假单胞菌及嗜麦芽窄食单胞菌定植的几率较高,痰标本分离到上述细菌定植的几率高。
肺炎克雷伯菌等肠杆菌科细菌的致病性较强,定植几率相对较低,临床标本(肛拭子除外)分离到XDR肠杆菌科细菌时应引起重视。
1、XDR肠杆菌科细菌感染最常见的XDR肠杆菌科细菌为肺炎克雷伯菌,其次为大肠埃希菌等。
引起的常见感染部位为肺部、尿路、腹腔、血流及皮肤软组织等。
出现XDR肠杆菌科细菌感染的危险因素包括:病人病情危重、老年人、以往抗菌药的使用、入住ICU、血液肿瘤等免疫缺陷、实质脏器或造血干细胞移植、外科手术及导管、引流管留置等。
XDR 肠杆菌科细菌可较长时间寄殖于肠道(达数月),导致耐药菌在院内的传播,有部分携带菌可造成临床感染。
2、XDR不动杆菌属感染XDR不动杆菌属感染最常见于医院获得性肺炎,主要发生在ICU病房有机械通气的患者,不动杆菌属为HAP的最常见分离菌,对碳青霉烯类耐药率高。
痰培养检出不动杆菌属细菌需鉴别感染与寄殖。
鲍曼不动杆菌血流感染常继发于肺及腹腔感染,以及留置导管感染等。
血培养鲍曼不动杆菌生长时应及时寻找原发感染灶及可能的迁徙病灶。
鲍曼不动杆菌的皮肤软组织感染多发生于有糖尿病等基础疾病、手术或外伤等患者,外伤并有水接触史者多见。
XDR鲍曼不动杆菌中枢神经系统感染,除来源于手术等侵入性操作,呼吸道尤其是呼吸机使用亦是重要传播途径。
XDR鲍曼不动杆菌感染的危险因素包括:全身麻醉、入住ICU、以往住院病史及前期多种抗菌药物的使用。
3、XDR铜绿假单胞菌感染铜绿假单胞菌引起的常见感染为肺部感染、血流感染、皮肤软组织感染、腹腔感染及尿路感染等。
XDR铜绿假单胞菌感染的易感因素包括:COPD、支气管扩张、感染前住院时间长、机械通气、病情危重(APACHEⅡ评分>16分)、不合理的单药抗菌药物使用等。
有研究指示氟喹诺酮类药物的使用是产生XDR铜绿假单胞菌感染的独立危险因素。
4、XDR嗜麦芽窄食单胞菌感染嗜麦芽窄食单胞菌的感染危险因素包括严重基础疾病、长期入住ICU病房、机械辅助通气时间>7天、气管切开以及广谱抗菌药物的使用(如碳青霉烯类、广谱头孢菌素和氟喹诺酮类),在抗菌药使用过程中可筛选出嗜麦芽窄食单胞菌PDR菌株。
嗜麦芽窄食单胞菌对碳青霉烯类固有耐药,且使用该类药物可促进细菌生长加重感染。
氟喹诺酮类、哌拉西林/他唑巴坦、碳青酶烯类等药物的使用增加细菌对氟喹诺酮类和SMZ-TMP等药物的耐药性。
七、XDR-GNB感染的抗菌治疗1、XDR-GNB感染的抗菌治疗原则①临床标本中分离到XDR-GNB,特别是痰标本中培养出XDR鲍曼不动杆菌和嗜麦芽窄食单胞菌时,首先应结合临床表现区分是感染还是定植,或为混合感染的病原菌之一。