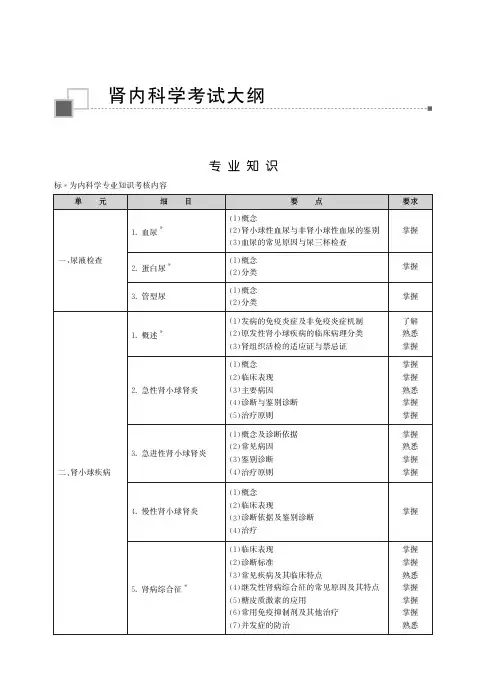
肾小球疾病的分类、临床表现、诊断、鉴别诊断与治疗
- 格式:ppt
- 大小:14.58 MB
- 文档页数:138

执业医师培训考试题第二十七章尿液检查【考纲要求】1.血尿的概念、肾小球性血尿与非肾小球性血尿的鉴别、引起血尿的常见原因。
2.蛋白尿的概念和分类。
3.管型尿概念分类。
【考点纵览】1.熟练掌握肾小球性血尿与非肾小球性血尿的鉴别。
2.熟练掌蛋白尿的概念。
掌握各类蛋白尿的特点。
3.熟练掌握管型的分类。
【历年考题点津】1.区别血尿与血红蛋白尿的主要方法是A.观察血尿颜色B.做尿胆原测验C.做尿潜血试验D.做尿三杯试验E.做尿沉渣镜检答案:E2.关于蛋白尿的描述,下列哪项不正确A.多发性骨髓瘤所致的蛋白尿为溢出性B.狼疮性肾炎所致的蛋白尿为混合性C.糖尿病肾病的蛋白尿主要为小球性D.间质性肾炎的蛋白尿以小管性为主E.高蛋白饮食后出现的蛋白尿为生理性答案:E3.健康成人24小时尿中排出蛋白总量为A.0~150 mgB.151~200 mgC.201~250 mgD.251~300 mgE.301~350 mg答案:A4.选择性蛋白尿的特点是以A.溶菌酶为主B.白蛋白为主C.本-周蛋白为主D.IgA为主E.β2 -微球蛋白为主答案:B5.关于管型的叙述,正确的是A.红细胞管型,常见于肾孟肾炎B.白细胞管型,常见于急性肾炎C.脂肪管型,常见于急性肾衰竭D.蜡样管型,常见于慢性肾炎晚期E.粗大上皮细胞管型,常见于肾病综合征答案:D6.尿中发现大量透明管型时,提示病变在A.肾小管和肾盏B.肾小管和肾盂C.肾小管和肾小球D.肾小管和输尿管E.肾小管和膀胱答案:C7.不出现管型尿的疾病是A.肾病综合征B.急性肾小球肾炎C.急进性肾小球肾炎D.急性肾盂肾炎E.急性膀胱炎答案:E第二十八章肾小球疾病【考纲要求】1.肾小球疾病的发病机制、原发性肾小球疾病的临床病理分类。
2.急性肾小球肾炎的病因、临床表现、诊断和鉴别诊断、治疗原则。
3.急进性肾小球肾炎的概念及诊断依据、常见病因、鉴别诊断、治疗原则。
4.慢性肾小球肾炎的临床表现、诊断。





急性肾小球肾炎重点知识总结诊断与治疗是指一组由不同病因所致的感染后免疫反应引起的急性双肾弥漫性炎性病变,典型的病理特点是:毛细血管内增生性肾小球肾炎,电镜下可见电子致密物在上皮细胞下“驼峰状”沉积。
临床表现为急性起病,以水肿、血尿、少尿、高血压为特征。
绝大多数急性肾炎为A组β溶血性链球菌(致肾炎株)感染所引起。
(二)临床表现:本病为感染后免疫炎性反应,故起病前常有前驱感染,呼吸道感染前驱期多为1~2周,皮肤感染前驱期稍长,约2~3周。
本病起病年龄多发于5~10岁儿童。
主要表现:1.典型病例:(1)表现为水肿、少尿,水肿常为最早出现的症状,表现为晨起眼睑水肿渐蔓及全身,为非凹陷性水肿。
(2)血尿:肉眼血尿。
(3)高血压,学龄前儿童大于120/80mmHg 学龄儿童大于130/90mmHg。
2.严重病例表现为:(1)严重循环充血:由于肾小球滤过率降低致水钠潴留,血容量增加出现循环充血,表现酷似心力衰竭,但此时患儿心搏出量正常或增加,心脏泵功能正常。
(2)高血压脑病:部分严重病例因血压急剧增高致脑血管痉挛或充血扩张而致脑水肿,发生高血压脑病。
(3)急性肾功能不全。
3.非典型病例:部分急性肾炎可表现为:(1)肾外症状性肾炎:尿呈轻微改变或尿常规正常。
(2)具肾病表现的急性肾炎:以急性肾炎起病,但水肿、大量蛋白尿突出,甚至表现为肾病综合征。
该类型肾炎诊断主要依据前驱链球菌感染史,血液补体C3下降帮助诊断。
4.实验室检查:尿蛋白+~+++;尿镜检可见红细胞;可有透明、颗粒或红细胞管型;血沉快;ASO10~14天开始升高,3~5周达高峰,3~6个月恢复正常。
补体C3下降,8周恢复。
尿素氮和肌酐可升高。
(三)诊断和鉴别诊断:急性肾小球肾炎诊断主要依据:1.前驱感染史。
2.表现为血尿、水肿、少尿、高血压,尿常规血尿伴蛋白尿,可见颗粒或透明管型。
3.血清补体下降,血沉增快,伴或不伴ASO升高。
鉴别:1)慢性肾炎急性发作:严重者尚可能伴有贫血、高血压、肾功能持续不好转,尿比重常低或固定低比重尿。

肾小球疾病的病理学特征及诊断标准肾小球疾病是指一类以肾小球结构和功能异常为主要特征的肾脏疾病,常见的肾小球疾病包括膜性肾病、IgA肾病、轻链肾病等。
病理学特征及诊断标准是肾小球疾病鉴别诊断和治疗的重要依据。
本文将详细介绍肾小球疾病的病理学特征及诊断标准。
1. 膜性肾病膜性肾病是一种以肾小球毛细血管壁弥漫性增生和基底膜增厚为特征的肾小球疾病。
其病理学特征包括以下几点:•毛细血管壁增生:肾小球毛细血管壁内皮和系膜细胞增生,形成新月体。
•基底膜增厚:肾小球毛细血管基底膜明显增厚,电镜下可见电子致密物沉积。
•免疫荧光:免疫荧光检查常见IgG沉积,中度C3和C1q沉积。
诊断膜性肾病的标准如下:•肾活检:光镜和电镜检查显示肾小球膜性病变的特征改变。
•蛋白尿:24小时尿蛋白定量>3.5g/24h。
•血清白蛋白:血清白蛋白<30g/L。
•血脂异常:高胆固醇、高甘油三酯和低蛋白血症。
2. IgA肾病IgA肾病是一种以肾小球毛细血管壁IgA沉积为主要特征的肾小球疾病。
其病理学特征包括以下几点:•毛细血管壁IgA沉积:肾小球毛细血管壁明显沉积IgA。
•基底膜轻度增厚:肾小球毛细血管基底膜轻度增厚。
•系膜细胞增生:系膜区细胞增生。
诊断IgA肾病的标准如下:•肾活检:光镜和免疫荧光检查显示IgA肾病的特征改变。
•血象:血清IgA水平升高。
•蛋白尿:24小时尿蛋白定量>0.5g/24h。
•肾小球滤过速率:肾小球滤过速率正常或轻度减低。
3. 轻链肾病轻链肾病是一种以肾小球毛细血管壁轻链沉积为主要特征的肾小球疾病。
其病理学特征包括以下几点:•毛细血管壁轻链沉积:肾小球毛细血管壁明显沉积轻链。
•基底膜增厚:肾小球毛细血管基底膜明显增厚。
•系膜内沉积:系膜区内可见轻链沉积。
诊断轻链肾病的标准如下:•肾活检:光镜和免疫荧光检查显示轻链肾病的特征改变。
•尿蛋白电泳:尿中可检测到大量轻链。
•血肌酐升高:血肌酐水平升高。
•肾小球滤过速率:肾小球滤过速率减低。

肾小球病基本概念••••原发性、继发性、遗传或先天性•原发性(idiopathic or primary)•继发性(secondary)•遗传或先天性(heredity or inborn)Alport综合征 :薄基膜肾病:家族性FSGS:Fabry病:先天性肾病综合征:临床分型(clinical classification)•急性肾小球肾炎•急进性肾小球肾炎•慢性肾小球肾炎•单纯性蛋白尿/血尿•肾病综合征 nephrotic syndrome病理分型(1995 年WHO标准)•(minimal glomerular abnomalities)•(focal segmental lesions)•(diffusive glomerulonephritis)(membranous nephropathy)(proliferative glomerulonephritis)(系膜增生、毛内、膜增生、新月体和坏死性)(scleosing glomerulonephritis)•未分类的肾小球肾炎(unclassified glomerulonephritis)病理分型依据••••临床与病理联系肾病综合征临床与病理联系••病理与临床联系•••发病机制•始发机制微小病变肾病、MN、FSGS可能与体液免疫有关。
免疫机制+炎症介导系统共同参与,导致肾小球病发生。
•慢性进展•治疗反应性和预后有关体液免疫•循环免复合物形成机制:外源性或内源性抗原刺激机体产生相应抗体,在血循环中形成CIC清除机制:单核巨噬细胞、系膜细胞、中性粒细胞沉积部位:肾小球系膜区和(或内皮下)典型疾病:急性链球菌感染后肾小球肾炎•原位免疫复合物形成机制:循环中的游离抗体或抗原与肾小球固有或种植的相应抗原或抗体在肾小球局部形成清除机制:单核巨噬细胞、系膜细胞、中性粒细胞、补体系统沉积部位:肾小球基膜上皮细胞侧典型疾病:Good-pasture 综合征免疫反应后炎症反应导致肾小球损伤及临床症状发病机制(pathogenesis )体液免疫:循环免疫复合物和原位免疫复合物形成)瘢痕形成炎症消退免疫因素和非免疫因素对肾小球的影响临床表现•蛋白尿(proteinuria)蛋白尿大量蛋白尿肾小球滤过膜(分子屏障、电荷屏障)•血尿(hematouria)尿沉渣红细胞形态尿红细胞容积分布曲线蛋白尿 (Proteinuria)临床表现•水肿 (edema) :基本病理生理改变为钠水潴留–肾病性–肾炎性球管失衡肾素分泌增加激活肾素-血管紧张素系统血管收缩外周阻力增加交感兴奋儿茶酚胺由于大量肾单位丧失了排水、排钠能力,导致钠、水潴留,血容量增加和心输出量增大,产生高血压。

最新:KDIGO肾小球疾病指南(MCD+FSGS篇)肾小球疾病是一组累及双肾肾小球的疾病,其病因、发病机制、病理改变、临床表现、病程和预后各有不同。
2023年,KDIGO发布了首部关于肾小球疾病的指南,涉及12种肾小球疾病。
然而,自指南发布以来已经快两年的时间,关于肾小球疾病的研究取得了众多新进展,但这些进展并未被纳入指南之中。
2023年6月,专家们通过评估现有证据并结合临床实践,对KDIGO指南中涉及的每一种肾小球疾病进行了评论和建议,并新增了一些内容。
这些最新的研究成果和专家共识能够帮助医生做出更准确的诊断和治疗决策,同时也为患者提供更好的医疗服务。
本文筛选出关于微小病变肾病(MCD)和局灶节段性肾小球硬化(FSGS)的相关意见,以飨读者。
1、诊断与风险预测KDIGO指南推荐:①MCD的确诊方式仅为肾活检;②对糖皮质激素治疗有反应的MCD成人患者,其肾脏长期生存率较高,但对无反应患者,则没有较好的风险预测方案;③推荐大剂量口服糖皮质激素作为MCD的初始治疗方案。
专家建议:专家初步同意上述意见,特别是①、②条。
而对于③条,专家有一些补充。
建议MCD患者应避免使用他汀类药物或肾素-血管紧张素抑制齐/RASi\值得注意的是,上述药物常用于其他肾病综合征患者,但MCD患者可以在不使用上述药物的情况下获得临床缓解。
另外,临床医生应排除MCD的继发性原因,如恶性肿瘤、使用非笛体抗炎药(NSAID\系统性红斑狼疮(S1E)等。
2、治疗KDIGO指南推荐:①MCD接受大剂量糖皮质激素的最长疗程不应超过16周。
专家建议:专家同意这一观点,并且指出近期的研究再次验证了,接受长达16周大剂量糖皮质激素治疗患者的缓解率较高;超过16周后,疗效无显著增加,且不良事件的发生风险增加。
KDIGO指南推荐:②在完全缓解后的第2周,方可逐渐减量糖皮质激素。
专家建议:上述建议的证据来自于儿童患者,并非成人患者,但专家依然认为可以在成人患者中尝试这一减药策略。

小儿肾脏疾病诊断与治疗小儿肾小球疾病的临床分类、诊断及治疗中华医学会儿科学分会肾脏病学组(2000.11 珠海)小儿肾小球疾病临床分类及肾病综合征治疗方案肾小球疾病的临床分类原发性肾小球疾病一、肾小球肾炎(一)急性肾小球肾炎(AGN)急性起病,多有前驱感染,以血尿为主,伴不同程度的蛋白尿,可有水肿、高血压或肾功能不全,病程多在1年内。
可分为:1.急性链球菌感染后肾小球肾炎(APSGN):有链球菌感染的血清学证据,起病6~8周内有血补体低下。
2.非链球菌感染后肾小球肾炎。
(二)急进性肾小球肾炎(RPGN)起病急,有尿改变(血尿、蛋白尿、管型尿)、高血压、水肿,并常有持续性少尿或无尿。
进行性肾功能减退。
若缺乏积极有效的治疗措施,预后严重。
(三)迁延性肾小球肾炎有明确急性肾炎病史,血尿和(或)蛋白尿迁延达1年以上,或没有明确急性肾炎病史,但血尿和蛋白尿超过半年,不伴肾功能不全或高血压。
(四)慢性肾小球肾炎病程超过1年,或隐匿起病,有不同程度的肾功能不全或肾性高血压的肾小球肾炎。
二、肾病综合征(NS)诊断标准:大量蛋白尿[尿蛋白(+++)~(++++);1周内3次,24h尿蛋白定量≥50mg/kg];血浆白蛋白低于30g/L;血浆胆固醇高于5 7mmol/L;不同程度的水肿。
以上四项中以大量蛋白尿和低白蛋白血症为必要条件。
依临床表现分为两型:1.单纯型NS。
2.肾炎型NS。
凡具有以下四项之一或多项者属于肾炎型NS:(1)2周内分别3次以上离心尿检查RBC≥10个/HPF,并证实为肾小球源性血尿者。
(2)反复或持续高血压(学龄儿童≥130/90 mmHg,学龄前儿童≥120/80 mmHg;1 mmHg =0.133kPa)并除外使用糖皮质激素等原因所致。
(3)肾功能不全,并排除由于血容量不足等所致。
(4)持续低补体血症。
按糖皮质激素(简称激素)反应分为:1.激素敏感型NS:以泼尼松足量治疗≤8周尿蛋白转阴者。