COPD指南
- 格式:pptx
- 大小:1.29 MB
- 文档页数:20

COPD的诊疗指南
慢性阻塞性肺疾病(chronic obstructive pulmonary disease,COPD)是全世界范围内发病率和死亡率最高的疾病之一。本指南旨在为 COPD 个体化治疗及评估管理等方面做出指导,使不同的个体患者都能受益。
1、COPD 是一种常见的以持续性气流受限为特征的可以预防和治疗的疾病,气流受限进行性发展,与气道和肺脏对有毒颗粒或气体的慢性炎性反应增强有关,急性加重和并发症影响着疾病的严重程度和对个体的预后。
2、吸入香烟烟雾和其他有毒颗粒,如生物燃料的烟雾导致的肺脏炎症是 COPD 发生的重要原因,其中吸烟是世界范围内引起 COPD 最常见的危险因素。此外,在许多国家,大气污染、职业暴露、室内生物燃料污染也是引起 COPD 的主要危险因素。
3、面对慢性咳嗽咳痰、存在呼吸困难以及长期暴露于危险因素接触史的患者,需考虑 COPD 这一诊断。其中,肺功能是确诊 COPD 的主要手段。
4、COPD 的严重程度评估主要基于患者的临床症状、急性加重的情况、肺功能结果以及有无合并症。
5、正确的药物治疗可以减轻 COPD 患者的症状,减少急性发作的风险和急性发作的频率,并且可以改善患者的健康状况和运动耐量,从而提高生活质量。
6、在平地步行时出现呼吸困难的 COPD 患者,可以从肺康复训练和保持适当的体育活动中获益。
7、COPD 急性加重是指患者在短期内呼吸道症状加重,超出日常变化情况,需要更改药物治疗方案。
8、COPD 常常与其他疾病共存,这些合并症会显著影响 COPD 患者的预后。
何为慢性阻塞性肺疾病(COPD)? COPD 的定义并非慢性支气管炎和肺气肿的结合,需排除以可逆性气流受限为特征的哮喘。
COPD 的临床表现包括:呼吸困难、慢性咳嗽、慢性咳痰。上述症状可出现急性加重。
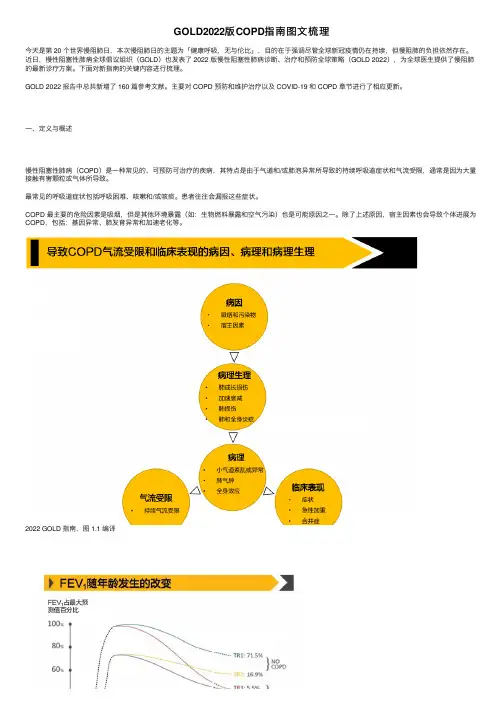
GOLD2022版COPD指南图⽂梳理
今天是第 20 个世界慢阻肺⽇,本次慢阻肺⽇的主题为「健康呼吸,⽆与伦⽐」,⽬的在于强调尽管全球新冠疫情仍在持续,但慢阻肺的负担依然存在。近⽇,慢性阻塞性肺病全球倡议组织(GOLD)也发表了 2022 版慢性阻塞性肺病诊断、治疗和预防全球策略(GOLD 2022),为全球医⽣提供了慢阻肺的最新诊疗⽅案。下⾯对新指南的关键内容进⾏梳理。GOLD 2022 报告中总共新增了 160 篇参考⽂献。主要对 COPD 预防和维护治疗以及 COVID-19 和 COPD 章节进⾏了相应更新。
⼀、定义与概述
慢性阻塞性肺病(COPD)是⼀种常见的、可预防可治疗的疾病,其特点是由于⽓道和/或肺泡异常所导致的持续呼吸道症状和⽓流受限,通常是因为⼤量接触有害颗粒或⽓体所导致。
最常见的呼吸道症状包括呼吸困难、咳嗽和/或咳痰。患者往往会漏报这些症状。COPD 最主要的危险因素是吸烟,但是其他环境暴露(如:⽣物燃料暴露和空⽓污染)也是可能原因之⼀。除了上述原因,宿主因素也会导致个体进展为COPD,包括:基因异常、肺发育异常和加速⽼化等。
2022 GOLD 指南,图 1.1 编译
2022 GOLD 指南,图 1.2 编译
COPD 可能会出现间歇性呼吸系统症状加剧,称为急性加重。
在⼤多数患者中,COPD 往往合并其他有明显临床症状的慢性疾病,这会增加 COPD 发病率和病死率。
⼆、诊断与初始评估
1. 诊断过程
任何有呼吸困难、慢性咳嗽或咳痰、反复发作下呼吸道感染病史和/或既往暴露于疾病危险因素,都应考虑 COPD。
2022 GOLD 指南,图 2.1 编译
诊断时需进⾏肺功能检查。使⽤⽀⽓管扩张剂后 FEV1/FVC < 0.70,可确认存在持续性⽓流受限。
2022 GOLD 指南,表 2.1 编译
2. 初始评估:
COPD 评估的⽬的是确定⽓流受限⽔平、疾病对于患者健康状况的影响程度以及未来事件(如:急性加重,住院或死亡)发⽣的风险,以指导治疗。

慢性阻塞性肺疾病(COPD)诊治指南
时间:2009-07-28 17:50来源: 作者: 点击: 117次
诊疗方案 慢性阻塞性肺疾病诊治指南(2007年修订版) 中华医学会呼吸病学分会慢性阻塞性肺疾病学组 前 言 慢性阻塞性肺疾病(COPD)由于其患病人数多,死亡率高,社会经济负担重,已成为一个重要的公共卫生问题。 COPD目前居全球死亡原因的第4位,世界银行/世界卫生组织公布,至2020年COPD将位居世界疾
诊疗方案
慢性阻塞性肺疾病诊治指南(2007年修订版)
中华医学会呼吸病学分会慢性阻塞性肺疾病学组
前 言
慢性阻塞性肺疾病(COPD)由于其患病人数多,死亡率高,社会经济负担重,已成为一个重要的公共卫生问题。 COPD目前居全球死亡原因的第4位,世界银行/世界卫生组织公布,至2020年COPD将位居世界疾病经济负担的第5位。在我国,COPD同样是严重危害人民身体健康的重要慢性呼吸系统疾病。近期对我国7个地区20 245成年人群进行调查,COPD患病率占40岁以上人群的8.2%,其患病率之高十分惊人。
为了促使社会、政府和患者对COPD的关注,提高COPD的诊治水平,降低COPD的患病率和病死率,继欧美等各国制定COPD诊治指南以后,2001年4月美国国立心、肺、血液研究所(NHLBI)和WHO共同发表了《慢性阻塞性肺疾病全球倡议》(Global lnitiative for Chronic Obstructive Lung Disease,GOLD),GOLD的发表对各国COPD的防治工作发挥了很大促进作用。我国也参照GOLD于1997年制定了《COPD诊治规范》(草案),并于2002年制定了《慢性阻塞性肺疾病诊治指南》。它们的制定对有关卫生组织和政府部门关注本病防治,提高医务人员对COPD的诊治水平,促进COPD的研究,从而降低其在我国的患病率与病死率起到很好的作用。本次是对2002年COPD诊治指南的最新修订。

当代护士2015年4月中旬刊 ・165・
最新COPD国内外指南的临床护理应用
林英
摘要本文总结了国内《慢性阻塞性肺疾病诊治指南(2013年修订版)》和国 ̄(2014慢性阻塞性肺疾病全球倡议:COPD诊断、治
疗与预防全球策略(更新版)》2篇最新指南中关于慢性阻塞性肺疾病的护理知识,主要包括重视戒烟、吸入器的选择及使用方法的 指导、降低急性加重风险、积极寻找并治疗并发症、注重适当运动5个方面。认为这2篇指南为呼吸科专科护理人员开展临床护理 提供了重要参考。
关键词:COPD;最新指南;临床护理
中图分类号:11473.5 文献标识码:A 文章编号:1006—6411(2015)04—0165—03
慢性阻塞性肺疾病(chronic obstructive pulmonary disease,
COPD)是一种常见的以持续气流受限为特征的疾病,其气流受
限进行性发展,与气道和肺脏对有毒颗粒或气体的慢性炎性反
应增强有关,急性加重和并发症影响着疾病的严重程度。COPD 居全球死亡原因第4位,近年来其发病率和病死率不断升高,根
据世界银行/世界卫生组织(WHO)发表的一项研究,预计至
2020年COPD的全球经济负担将跃居所有疾病的第5位…。
我国对7个地区20245名成年人进行调查,结果显示40岁以上
人群中慢阻肺的患病率高达8.2%E2]。护理团队要为COPD患
者提供优质且高效的护理服务,以促进其康复,提高生存质量,
减轻疾病造成的经济负担和社会负担,这就要求护理团队成员
具有扎实的基本功外,还需要吸收借鉴国内外先进的、权威的慢
性呼吸系统疾病的护理经验,不断的优化护理工作。而最权威 的莫过于指南,但是,国际上关于COPD的护理指南几乎没有,
护理人员只能借鉴于临床医疗的指南。最新的国内外COPD指
南分别是由中华医学会呼吸病学会慢性阻塞性肺疾病学组发布
的《慢性阻塞性肺疾病诊治指南(2013年修订版)》和美国国立

1 慢性阻塞性肺疾病急性加重患者的机械通气指南(2007)
中华医学会重症医学分会
慢性阻塞性肺疾病(chronic obstructive pulmonary disease, COPD)是一种常见的慢性呼吸系统疾病,患病人数多,病死率高,严重影响患者的劳动能力和生活质量。2002年世界卫生组织(WHO)公布的资料显示,COPD是目前世界上死亡的第5位病因,预计到2020年,COPD将成为第3位死亡病因。COPD急性加重(AECOPD)合并呼吸衰竭是导致COPD患者住院最重要的原因,加强对AECOPD的防治,特别是提高机械通气技术的应用水平,对提高AECOPD合并呼吸衰竭的抢救成功率具有重要意义。近年来,临床上应用机械通气治疗AECOPD取得了显著进展,极大地改变了这类患者的治疗面貌。为规范我国AECOPD机械通气治疗的操作,中华医学会重症医学分会结合近年来的国内外进展制定本指南。
指南中的推荐意见依据2001年ISF提出的Delphi分级标准(表1)。指南涉及的文献按照研究方法和结果分成5个层次,推荐意见的推荐级别按照Delphi分级分为AE级,其中A级为最高。
表1 Delphi分级标准
推荐级别
A 至少有2项I级研究结果支持
B 仅有1项I级研究结果支持
C 仅有II级研究结果支持
D 至少有1项III级研究结果支持
E 仅有IV级或V研究结果支持
研究课题分级
I 大样本,随机研究,结论确定,假阳性或假阴性错误的风险较低
II 小样本,随机研究,结论不确定,假阳性和/或假阴性的风险较高
III 非随机,同期对照研究
IV 非随机,历史对照研究和专家意见
V 系列病例报道,非对照研究和专家意见 2 一、 COPD所致呼吸衰竭的病理生理基础
COPD是一种具有气流受限特征的疾病,其气流受限不完全可逆,呈进行性发展,与肺部对有害气体或有害颗粒的慢性异常炎症反应有关1。
慢性炎性反应累及全肺,在中央气道(内径>2-4mm)主要改变为杯状细胞和鳞状细胞化生、粘液腺分泌增加、纤毛功能障碍,临床表现为咳嗽、咳痰;外周气道(内径<2mm)的主要改变为管腔狭窄,气道阻力增大,延缓肺内气体的排出,造成了患者呼气不畅、功能残气量增加。其次,肺实质组织(呼吸性细支气管、肺泡、肺毛细血管)广泛破坏导致肺弹性回缩力下降,使呼出气流的驱动压降低,造成呼气气流缓慢。这两个因素使COPD患者呼出气流受限,在呼气时间内肺内气体呼出不完全,形成动态肺过度充气(dynamic pulmonary

编辑版word COPD的诊疗指南
慢性阻塞性肺疾病(chronic obstructive pulmonary disease,COPD)是全世界范围内发病率和死亡率最高的疾病之一。本指南旨在为 COPD 个体化治疗及评估管理等方面做出指导,使不同的个体患者都能受益。
1、COPD 是一种常见的以持续性气流受限为特征的可以预防和治疗的疾病,气流受限进行性发展,与气道和肺脏对有毒颗粒或气体的慢性炎性反应增强有关,急性加重和并发症影响着疾病的严重程度和对个体的预后。
2、吸入香烟烟雾和其他有毒颗粒,如生物燃料的烟雾导致的肺脏炎症是 COPD
发生的重要原因,其中吸烟是世界范围内引起 COPD 最常见的危险因素。此外,在许多国家,大气污染、职业暴露、室内生物燃料污染也是引起 COPD 的主要危险因素。
3、面对慢性咳嗽咳痰、存在呼吸困难以及长期暴露于危险因素接触史的患者,需考虑 COPD 这一诊断。其中,肺功能是确诊 COPD 的主要手段。
4、COPD 的严重程度评估主要基于患者的临床症状、急性加重的情况、肺功能结果以及有无合并症。
5、正确的药物治疗可以减轻 COPD 患者的症状,减少急性发作的风险和急性发作的频率,并且可以改善患者的健康状况和运动耐量,从而提高生活质量。
6、在平地步行时出现呼吸困难的 COPD 患者,可以从肺康复训练和保持适当的体育活动中获益。
7、COPD 急性加重是指患者在短期内呼吸道症状加重,超出日常变化情况,需要更改药物治疗方案。
8、COPD 常常与其他疾病共存,这些合并症会显著影响 COPD 患者的预后。 编辑版word 何为慢性阻塞性肺疾病(COPD)? COPD 的定义并非慢性支气管炎和肺气肿的结合,需排除以可逆性气流受限为特征的哮喘。
COPD 的临床表现包括:呼吸困难、慢性咳嗽、慢性咳痰。上述症状可出现急性加重。

COPD的诊疗指南
慢性阻塞性肺疾病(chronic obstructive pulmonary disease,COPD)是全世
界范围内发病率和死亡率最高的疾病之一。本指南旨在为 COPD 个体化治疗及评
估管理等方面做出指导,使不同的个体患者都能受益。
1、COPD 是一种常见的以持续性气流受限为特征的可以预防和治疗的疾病,气流
受限进行性发展,与气道和肺脏对有毒颗粒或气体的慢性炎性反应增强有关,急
性加重和并发症影响着疾病的严重程度和对个体的预后。
2、吸入香烟烟雾和其他有毒颗粒,如生物燃料的烟雾导致的肺脏炎症是 COPD 发
生的重要原因,其中吸烟是世界范围内引起 COPD 最常见的危险因素。此外,在
许多国家,大气污染、职业暴露、室内生物燃料污染也是引起 COPD 的主要危险因素。
3、面对慢性咳嗽咳痰、存在呼吸困难以及长期暴露于危险因素接触史的患者,
需考虑 COPD 这一诊断。其中,肺功能是确诊 COPD 的主要手段。
4、COPD 的严重程度评估主要基于患者的临床症状、急性加重的情况、肺功能
结果以及有无合并症。
5、正确的药物治疗可以减轻 COPD 患者的症状,减少急性发作的风险和急性发作的频率,并且可以改善患者的健康状况和运动耐量,从而提高生活质量。
6、在平地步行时出现呼吸困难的 COPD 患者,可以从肺康复训练和保持适当的
体育活动中获益。
7、COPD 急性加重是指患者在短期内呼吸道症状加重,超出日常变化情况,需要
更改药物治疗方案。
8、COPD 常常与其他疾病共存,这些合并症会显著影响 COPD 患者的预后。
何为慢性阻塞性肺疾病(COPD)? COPD 的定义并非慢性支气管炎和肺气肿的结
合,需排除以可逆性气流受限为特征的哮喘。
COPD 的临床表现包括:呼吸困难、慢性咳嗽、慢性咳痰。上述症状可出现急性
加重。
肺功能是临床诊断的金标准:吸入支气管舒张剂后,FEV1/FVC2 或CAT≥10):患者为 (B) 或(D)

慢性阻塞性肺疾病急性加重患者的机械通气指南(2007)
中华医学会重症医学分会
慢性阻塞性肺疾病(chronic obstructive pulmonary disease, COPD)是一种常见的慢性呼吸系统疾病,患病人数多,病死率高,严重影响患者的劳动能力和生活质量。2002年世界卫生组织(WHO)公布的资料显示,COPD是目前世界上死亡的第5位病因,预计到2020年,COPD将成为第3位死亡病因。COPD急性加重(AECOPD)合并呼吸衰竭是导致COPD患者住院最重要的原因,加强对AECOPD的防治,特别是提高机械通气技术的应用水平,对提高AECOPD合并呼吸衰竭的抢救成功率具有重要意义。近年来,临床上应用机械通气治疗AECOPD取得了显著进展,极大地改变了这类患者的治疗面貌。为规范我国AECOPD机械通气治疗的操作,中华医学会重症医学分会结合近年来的国内外进展制定本指南。
指南中的推荐意见依据2001年ISF提出的Delphi分级标准(表1)。指南涉及的文献按照研究方法和结果分成5个层次,推荐意见的推荐级别按照Delphi分级分为AE级,其中A级为最高。
表1 Delphi分级标准
推荐级别
A 至少有2项I级研究结果支持
B 仅有1项I级研究结果支持
C 仅有II级研究结果支持
D 至少有1项III级研究结果支持
E 仅有IV级或V研究结果支持
研究课题分级
I 大样本,随机研究,结论确定,假阳性或假阴性错误的风险较低
II 小样本,随机研究,结论不确定,假阳性和/或假阴性的风险较高
III 非随机,同期对照研究
IV 非随机,历史对照研究和专家意见
V 系列病例报道,非对照研究和专家意见 2 一、 COPD所致呼吸衰竭的病理生理基础
COPD是一种具有气流受限特征的疾病,其气流受限不完全可逆,呈进行性发展,与肺部对有害气体或有害颗粒的慢性异常炎症反应有关1。
慢性炎性反应累及全肺,在中央气道(内径>2-4mm)主要改变为杯状细胞和鳞状细胞化生、粘液腺分泌增加、纤毛功能障碍,临床表现为咳嗽、咳痰;外周气道(内径<2mm)的主要改变为管腔狭窄,气道阻力增大,延缓肺内气体的排出,造成了患者呼气不畅、功能残气量增加。其次,肺实质组织(呼吸性细支气管、肺泡、肺毛细血管)广泛破坏导致肺弹性回缩力下降,使呼出气流的驱动压降低,造成呼气气流缓慢。这两个因素使COPD患者呼出气流受限,在呼气时间内肺内气体呼出不完全,形成动态肺过度充气(dynamic pulmonary

慢性阻塞性肺疾病诊治指南(2007年修订版)
中华医学会呼吸病学分会慢性阻塞性肺疾病学组
前 言
慢性阻塞性肺疾病(COPD)由于其患病人数多,死亡率高,社会经济负担重,已成为一个重要的公共卫生问题。 COPD目前居全球死亡原因的第4位,世界银行/世界卫生组织公布,至2020年COPD将位居世界疾病经济负担的第5位。在我国,COPD同样是严重危害人民身体健康的重要慢性呼吸系统疾病。近期对我国7个地区20 245成年人群进行调查,COPD患病率占40岁以上人群的8.2%,其患病率之高十分惊人。
为了促使社会、政府和患者对COPD的关注,提高COPD的诊治水平,降低COPD的患病率和病死率,继欧美等各国制定COPD诊治指南以后,2001年4月美国国立心、肺、血液研究所(NHLBI)和WHO共同发表了《慢性阻塞性肺疾病全球倡议》(Global lnitiative for Chronic Obstructive Lung Disease,GOLD),GOLD的发表对各国COPD的防治工作发挥了很大促进作用。我国也参照GOLD于1997年制定了《COPD诊治规范》(草案),并于2002年制定了《慢性阻塞性肺疾病诊治指南》。它们的制定对有关卫生组织和政府部门关注本病防治,提高医务人员对COPD的诊治水平,促进COPD的研究,从而降低其在我国的患病率与病死率起到很好的作用。本次是对2002年COPD诊治指南的最新修订。
定 义
COPD是一种具有气流受限特征的可以预防和治疗的疾病,气流受限不完全可逆、呈进行性发展,与肺部对香烟烟雾等有害气体或有害颗粒的异常炎症反应有关。COPD主要累及肺脏,但也可引起全身(或称肺外)的不良效应。
肺功能检查对确定气流受限有重要意义。在吸入支气管舒张剂后,第一秒用力呼气容积(FEV1)/用力肺活量(FVC)<70%表明存在气流受限,并且不能完全逆转。慢性咳嗽、咳痰常先于气流受限许多年存在;但不是所有有咳嗽、咳痰症状的患者均会发展为COPD。部分患者可仅有不可逆气流受限改变而无慢性咳嗽、咳痰症状。

慢阻肺诊治指南2013年修订版
慢性阻塞性肺疾病全球策略(global initiative for chronic obstructive lung disease,GOLD)
一、定义
慢阻肺是一种以持续气流受限为特征的可以预防和治疗的疾病,其气流受限多呈进行性发展,与气道和肺组织对烟草烟雾等有害气体或有害颗粒的慢性炎症反应增强有关。主要累及肺脏,但也可引起全身(肺外)的不良效应。可存在多种合并症。急性加重和合并症影响患者整体疾病的严重程度。肺功能检查对确定气流受限有重要意义。在吸入支气管舒张剂后,FEV1/FVC<70%表明存在持续气流受限。慢性咳嗽、咳痰常早于气流受限许多年存在,但非所有具有咳嗽、咳痰症状的患者均会发展为慢阻肺,部分患者可仅有持续性气流受限改变,而无慢性咳嗽、咳痰。
慢阻肺与慢性支气管炎和肺气肿密切相关。
慢性支气管炎是指除外慢性咳嗽的其他已知原因后,患者每年咳嗽、咳痰3个月以上,并连续2年以上者。
肺气肿是指肺部终末细支气管远端气腔出现异常持久的扩张,并伴有肺泡壁和细支气管破坏而无明显的肺纤维化。
当慢支和肺气肿患者的肺功能检查出现持续性气流受限,则能诊断为慢阻肺;如果仅有慢支和/或肺气肿,而无持续气流受限,则不能。
慢阻肺与哮喘:二者都是慢性气道炎症性疾病,但发病机制不同,临表及治疗反应性也有明显差别。大多数哮喘患者的气流受限具显著可逆性,这是不同于慢阻肺的一个关键特征。但部分哮喘患者随着病程延长,可出现较明显的气道重塑,导致气流受限的可逆性明显减小,临床很难与慢阻肺相鉴别。慢阻肺和哮喘可以发生于同一位患者,且由于二者都是常见病、多发病,这种概率并不低。
一些已知病因或具有特征性病理改变的气流受限疾病,如支气管扩张症、肺结核、弥漫性泛细支气管炎和闭塞性细支气管炎等均不属于慢阻肺。
二、发病机制
尚未明了,吸入有害颗粒或气体可引起肺内氧化应激、蛋白酶和抗蛋白酶失衡及肺部炎症反应。慢阻肺患者肺内炎症细胞以肺泡巨噬细胞、中性粒细胞和CD8+T细胞为主,激活的炎症细胞释放多种炎性介质,包括白三烯B4、IL-8、TNF-α等,这些炎性介质能够破坏肺的结构和/或促进中性粒细胞炎症反应。自主神经系统功能紊乱(如胆碱能神经受体分布异常)等也在慢阻肺的发病中其重要作用。

慢阻肺诊治指南2013年修订版
慢性阻塞性肺疾病全球策略(global initiative for chronic obstructive lung disease,GOLD)
一、定义
慢阻肺是一种以持续气流受限为特征的可以预防和治疗的疾病,其气流受限多呈进行性发展,与气道和肺组织对烟草烟雾等有害气体或有害颗粒的慢性炎症反应增强有关。主要累及肺脏,但也可引起全身(肺外)的不良效应。可存在多种合并症。急性加重和合并症影响患者整体疾病的严重程度。肺功能检查对确定气流受限有重要意义。在吸入支气管舒张剂后,FEV1/FVC<70%表明存在持续气流受限。慢性咳嗽、咳痰常早于气流受限许多年存在,但非所有具有咳嗽、咳痰症状的患者均会发展为慢阻肺,部分患者可仅有持续性气流受限改变,而无慢性咳嗽、咳痰。
慢阻肺与慢性支气管炎和肺气肿密切相关。
慢性支气管炎是指除外慢性咳嗽的其他已知原因后,患者每年咳嗽、咳痰3个月以上,并连续2年以上者。
肺气肿是指肺部终末细支气管远端气腔出现异常持久的扩张,并伴有肺泡壁和细支气管破坏而无明显的肺纤维化。
当慢支和肺气肿患者的肺功能检查出现持续性气流受限,则能诊断为慢阻肺;如果仅有慢支和/或肺气肿,而无持续气流受限,则不能。
慢阻肺与哮喘:二者都是慢性气道炎症性疾病,但发病机制不同,临表及治疗反应性也有明显差别。大多数哮喘患者的气流受限具显著可逆性,这是不同于慢阻肺的一个关键特征。但部分哮喘患者随着病程延长,可出现较明显的气道重塑,导致气流受限的可逆性明显减小,临床很难与慢阻肺相鉴别。慢阻肺和哮喘可以发生于同一位患者,且由于二者都是常见病、多发病,这种概率并不低。
一些已知病因或具有特征性病理改变的气流受限疾病,如支气管扩张症、肺结核、弥漫性泛细支气管炎和闭塞性细支气管炎等均不属于慢阻肺。
二、发病机制
尚未明了,吸入有害颗粒或气体可引起肺内氧化应激、蛋白酶和抗蛋白酶失衡及肺部炎症反应。慢阻肺患者肺内炎症细胞以肺泡巨噬细胞、中性粒细胞和CD8+T细胞为主,激活的炎症细胞释放多种炎性介质,包括白三烯B4、IL-8、TNF-α等,这些炎性介质能够破坏肺的结构和/或促进中性粒细胞炎症反应。自主神经系统功能紊乱(如胆碱能神经受体分布异常)等也在慢阻肺的发病中其重要作用。
慢阻肺诊治指南2013年修订版
慢性阻塞性肺疾病全球策略(global initiative for chronic obstructive lung disease,GOLD)
一、定义
慢阻肺是一种以持续气流受限为特征的可以预防和治疗的疾病,其气流受限多呈进行性发展,与气道和肺组织对烟草烟雾等有害气体或有害颗粒的慢性炎症反应增强有关。主要累及肺脏,但也可引起全身(肺外)的不良效应。可存在多种合并症。急性加重和合并症影响患者整体疾病的严重程度。肺功能检查对确定气流受限有重要意义。在吸入支气管舒张剂后,FEV1/FVC<70%表明存在持续气流受限。慢性咳嗽、咳痰常早于气流受限许多年存在,但非所有具有咳嗽、咳痰症状的患者均会发展为慢阻肺,部分患者可仅有持续性气流受限改变,而无慢性咳嗽、咳痰。
慢阻肺与慢性支气管炎和肺气肿密切相关。
慢性支气管炎是指除外慢性咳嗽的其他已知原因后,患者每年咳嗽、咳痰3个月以上,并连续2年以上者。
肺气肿是指肺部终末细支气管远端气腔出现异常持久的扩张,并伴有肺泡壁和细支气管破坏而无明显的肺纤维化。
当慢支和肺气肿患者的肺功能检查出现持续性气流受限,则能诊断为慢阻肺;如果仅有慢支和/或肺气肿,而无持续气流受限,则不能。
慢阻肺与哮喘:二者都是慢性气道炎症性疾病,但发病机制不同,临表及治疗反应性也有明显差别。大多数哮喘患者的气流受限具显着可逆性,这是不同于慢阻肺的一个关键特征。但部分哮喘患者随着病程延长,可出现较明显的气道重塑,导致气流受限的可逆性明显减小,临床很难与慢阻肺相鉴别。慢阻肺和哮喘可以发生于同一位患者,且由于二者都是常见病、多发病,这种概率并不低。
一些已知病因或具有特征性病理改变的气流受限疾病,如支气管扩张症、肺结核、弥漫性泛细支气管炎和闭塞性细支气管炎等均不属于慢阻肺。
二、发病机制
尚未明了,吸入有害颗粒或气体可引起肺内氧化应激、蛋白酶和抗蛋白酶失衡及肺部炎症反应。慢阻肺患者肺内炎症细胞以肺泡巨噬细胞、中性粒细胞和CD8+T细胞为主,激活的炎症细胞释放多种炎性介质,包括白三烯B4、IL-8、TNF-α等,这些炎性介质能够破坏肺的结构和/或促进中性粒细胞炎症反应。自主神经系统功能紊乱(如胆碱能神经受体分布异常)等也在慢阻肺的发病中其重要作用。
1 慢性阻塞性肺疾病诊疗规范
(2011年版)
慢性阻塞性肺疾病(Chronic Obstructive Pulmonary
Disease,以下简称COPD)是常见的呼吸系统疾病,严重危害患者的身心健康。对COPD患者进行规范化诊疗,可阻抑病情发展,延缓急性加重,改善生活质量,降低致残率和病死率,减轻疾病负担。
一、定义
COPD是一种具有气流受限特征的可以预防和治疗的疾病。其气流受限不完全可逆、呈进行性发展,与肺脏对吸入烟草烟雾等有害气体或颗粒的异常炎症反应有关。COPD主要累及肺脏,但也可引起全身(或称肺外)的不良效应。肺功能检查对明确是否存在气流受限有重要意义。在吸入支气管舒张剂后,如果一秒钟用力呼气容积占用力肺活量的百分比(FEV1/FVC%)<70%,则表明存在不完全可逆的气流受限。
二、危险因素
COPD 发病是遗传与环境致病因素共同作用的结果。
(一)遗传因素。
某些遗传因素可增加COPD发病的危险性。已知的遗传
2 因素为α1-抗胰蛋白酶缺乏。欧美研究显示,重度α1-抗胰蛋白酶缺乏与肺气肿形成有关。我国人群中α1-抗胰蛋白酶缺乏在肺气肿发病中的作用尚待明确。基因多态性在COPD的发病中有一定作用。
(二)环境因素。
1.吸烟:吸烟是发生COPD最常见的危险因素。吸烟者呼吸道症状、肺功能受损程度以及患病后病死率均明显高于非吸烟者。被动吸烟亦可引起COPD的发生。
2.职业性粉尘和化学物质:当吸入职业性粉尘,有机、无机粉尘,化学剂和其他有害烟雾的浓度过大或接触时间过长,可引起COPD的发生。
3.室内、室外空气污染:在通风欠佳的居所中采用生物燃料烹饪和取暖所致的室内空气污染是COPD发生的危险因素之一。室外空气污染与COPD发病的关系尚待明确。
4.感染:儿童期严重的呼吸道感染与成年后肺功能的下降及呼吸道症状有关。既往肺结核病史与40岁以上成人气流受限相关。
5.社会经济状况:COPD发病与社会经济状况相关。这可能与低社会经济阶层存在室内、室外空气污染暴露,居住环境拥挤,营养不良等状况有关。
慢性阻塞性肺疾病(COPD)是一种可防可治的常见病,以持续气流受限为特征,通常为进行性,与气道和肺对有害微粒或气体的慢性异常炎症反应有关。世界卫生组织统计,2002年全球约274万人死于COPD,居世界死亡原因第四位;至2020年,COPD将成为世界第三大死亡原因,位居世界经济负担第五位。我国40岁以上人群COPD患病率为8.2%,每年致残人数达500~1000万,致死人数达100万。近年来,COPD研究取得了令人瞩目的成绩,本文就2011年12月底,美国医师协会、美国胸科医师协会、美国胸科学会、欧洲呼吸学会联合发布的COPD全球创议(GOLD)2011修订版及最新药物研究做一概述。
COPD表型更利于治疗选择
COPD表型指单一或多个疾病的联合特征,用以阐明COPD患者间的差异,如临床预后的差异、症状、急性加重、治疗反应、疾病进展速度和死亡。COPD表型从临床角度将患者区分为不同亚组,提供预后信息,更利于治疗方法的选择。
临床研究显示,有慢性支气管炎的COPD患者,其肺气肿程度较轻,但此类患者FEV1值与无慢性支气管炎患者间无明显差异。因此,评估慢性支气管炎的症状可能检测出频繁发生急性加重和预后较差的COPD患者。
COPD新指南纳入急性加重和合并症
临床上采用特定肺功能临界值进行COPD诊断和严重度分级,然而老龄化过程可影响肺容积。FEV1占预计值百分比在老年人中可能会引起COPD诊断过度,反之在低于45岁的成人中会导致诊断不足。另外,COPD是多种表型复合的疾病,可能以慢性气道炎症反应为主要表现,也可能以肺气肿为主要表现。
过去仅用FEV1评估气流受限的严重程度,其与COPD急性加重、生命质量评分和活动能力等的相关性并不理想,不足以描述COPD全貌。因此,COPD严重程度评估和疾病进程判断应结合多项重要的研究指标综合分析。
症状评估
COPD对患者的影响取决于症状的严重程度(特别是呼吸困难和活动耐力下降)、全身效应和可能合并的疾病,而不仅仅取决于气流受限的程度。研究发现,COPD评估测试(CAT)拥有与圣乔治呼吸问卷(SGRQ)非常相似的评估能力,适用于所有COPD患者,是一种测量COPD对患者健康状况影响的可靠评估方法。
copd指南2023解读
2019年,由国家卫生健康委员会主导发布的慢性阻塞性肺疾病(COPD)指南已成为医疗界权威的参考文件。随着时间的推移,该指南逐渐被更新,以适应新的医疗技术和研究进展。本文将对2023年COPD指南进行解读,以帮助医务人员更好地理解和应用这一指南,从而提供更有效的COPD管理和治疗。
一、背景
COPD是一种常见的呼吸系统疾病,其特点是气道阻塞、进行性呼吸困难和肺功能减退。根据COPD指南2023的最新定义,COPD的诊断应基于以下两个方面:患者的症状和肺功能损伤的持久性不可逆性。
二、诊断标准
根据最新指南,COPD的诊断应基于症状和客观肺功能检查结果。对于已有症状的患者,通过使用肺功能测试(如肺功能测定和峰流速)可以确定气流受限的存在。同时,排除其他导致相似症状的疾病,例如支气管哮喘。
根据指南的解释,COPD的诊断应基于以下标准:①患者有慢性咳嗽、咳痰和/或进行性呼吸困难;②气流受限,通过测量肺功能检查的FEV1/FVC比值低于正常值(<0.7)确定;③排除支气管哮喘和其他导致相似症状的疾病。
三、COPD分级与治疗 COPD的分级可以帮助医生制定个体化的治疗方案。根据2023年指南,COPD的分级主要基于患者的症状严重程度和肺功能损伤程度。分为四个阶段:轻度、中度、重度和极重度。
在选择治疗方法时,医生应根据患者的分级和个人化需求制定方案。对于轻度COPD患者,建议通过疫苗接种、吸烟戒断和定期运动等非药物干预措施来改善症状。对于中度COPD患者,药物治疗可能是必要的,包括使用支气管扩张剂和吸入类固醇等药物。对于重度和极重度患者,管路提供氧疗、康复和外科手术等措施可以改善生活质量。
四、COPD的管理与预防
除了治疗,COPD的管理和预防也是非常重要的。管理的主要目标是减轻症状、减少急性加重事件并改善生活质量。首先,患者应通过戒烟和避免有害环境暴露来减少COPD的进展。其次,规律的药物治疗和定期随访也是管理过程中的关键环节。此外,COPD康复计划和营养指导也可以帮助患者改善肺功能和养生。
2024版慢阻肺GOLD指南解读
2024年版慢性阻塞性肺病(Chronic obstructive pulmonary
disease,COPD)全球倡导方案(Global Initiative for Chronic
Obstructive Lung Disease,GOLD)指南是一份权威的指导文件,用于评估、诊断和治疗慢性阻塞性肺病。本指南对于帮助医生和患者制定合理的治疗计划和管理策略至关重要。下面是对该指南的解读。
首先,GOLD指南将COPD分为四个阶段(GOLD1-4),根据患者的症状、肺功能和急性加重的次数来评估疾病的严重程度。根据疾病严重程度的不同,治疗原则也有所不同。对于轻度至中度的COPD患者(GOLD1-2),推荐使用短期作用型β2兴奋剂(如沙丁胺醇)或短期作用型抗胆碱能药物(如异丙托溴铵),根据需要进行使用。对于GOLD3-4阶段的患者,长效支气管舒张剂(长效β2兴奋剂或长效抗胆碱能药物)是首选治疗药物。
其次,肺康复是COPD治疗的重要组成部分。GOLD指南强调了肺康复的重要性,并推荐将肺康复纳入COPD患者的治疗计划。肺康复包括运动训练、营养支持、教育和心理支持等多个方面,可以显著改善患者的生活质量和缓解症状。
此外,GOLD指南还特别关注了COPD患者的急性加重(exacerbations)。急性加重是COPD的一个常见并且严重的并发症,会导致患者住院治疗,并且对患者的生活质量和预后产生负面影响。指南推荐给定急性加重的患者使用短期作用型β2兴奋剂、短期作用型抗胆碱能药物和口服类固醇等药物进行治疗。
最后,GOLD指南对COPD患者的管理策略进行了详细阐述。管理策略主要包括评估患者的疾病严重程度、缓解症状、减少急性加重风险、改善生活质量和预防并处理并发症等方面。针对不同阶段的患者,管理措施也有所不同。例如,对于GOLD1-2阶段的患者,主要目标是缓解症状和减少急性加重风险,而对于GOLD3-4阶段的患者,主要目标是改善生活质量和减少并发症的发生。