中央区巨大脑膜瘤的显微手术治疗
- 格式:pdf
- 大小:991.93 KB
- 文档页数:3

巨型蝶骨嵴脑膜瘤显微外科治疗18例
李登锦;王如密;王守森;张锡增
【期刊名称】《福建医药杂志》
【年(卷),期】2005(27)1
【摘要】目的分析巨型蝶骨嵴脑膜瘤的手术特点,提出显微手术治疗的要点.方法回顾分析18例巨型蝶骨嵴脑膜瘤经改良翼点入路显微手术的资料.结果肿瘤切除按Simpson's法分级,Ⅰ级4例,Ⅱ级13例,Ⅲ级1例.结论改良翼点入路显微手术有助于巨型蝶骨嵴脑膜瘤的全切除.治疗以显微手术切除肿瘤为主,对于未能全切除的病人,术后可辅以放射治疗.
【总页数】2页(P67-68)
【作者】李登锦;王如密;王守森;张锡增
【作者单位】南京军区福州总医院神经外科,350025;南京军区福州总医院神经外科,350025;南京军区福州总医院神经外科,350025;南京军区福州总医院神经外科,350025
【正文语种】中文
【中图分类】R739.45
【相关文献】
1.显微外科治疗内侧型蝶骨嵴脑膜瘤38例观察 [J], 张毅;赵晓平;周振国;柏鲁宁;畅涛;侯文
2.内侧型蝶骨嵴脑膜瘤的显微外科治疗分析 [J], 陈永峰
3.蝶骨嵴脑膜瘤35例显微外科治疗临床分析 [J], 姬馨彤;赵峻波;赵伟;马小二;薛俊峰
4.内侧型蝶骨嵴脑膜瘤的显微外科治疗及伽玛刀治疗 [J], 丁涛;郑茂华;张方成
5.内侧型蝶骨嵴脑膜瘤的显微外科治疗及影响肿瘤切除的因素分析 [J], 陈露露;苏贺先;李健;赵永轩;徐德才;刘后银;张业森
因版权原因,仅展示原文概要,查看原文内容请购买。


大脑中动脉瘤的显微手术治疗目的探讨显微手术治疗大脑中动脉瘤的方法和疗效。
方法回顾分析20例大脑动脉瘤的临床表现,影像学特点,手术治疗方法及随访结果。
结果动脉瘤颈夹闭16例,夹闭+包裹1例,瘤颈夹闭后瘤体切除3例。
术后随访6~48个月,其中恢复良好或轻残16例,生活不能自理3例,死亡1例。
结论大脑中动脉瘤往往以出血为首发症状,一旦确诊,尽早手术。
早期手术在清除血肿的同时夹闭动脉瘤,清除血肿,消除占位效应,降低颅内压,减少脑的继发损伤,而清除蛛网膜下腔血肿及其产物,可以减少脑血管痉挛的发生,改善该类患者的预后。
标签:大脑中动脉;动脉瘤;显微手术大脑中动脉是颅内动脉瘤最常见的好发部位之一,占颅内动脉瘤总数的20%~43%,由于其解剖结构复杂,血流量大,破裂出血后易形成颅内血肿,大多数不适合血管内介入治疗[1]。
我科于2007年1月~2013年1月年共收治了大脑中动脉瘤23例,其中20例经开颅显微手术治疗,现总结如下。
1资料与方法1.1一般资料本组男性8例,女性12例,年龄17~68岁,平均47.7岁,其中有6例伴有高血压,2例伴有糖尿病。
1.2临床表现18例首发症状为剧烈头痛,2例突发神志不清,伴有呕吐10例,偏瘫6例,失语3例,癫痫4例,大小便失禁2例。
Hunt-Hess分级:Ⅰ级2例、Ⅱ级9例、Ⅲ级6例,Ⅳ级2例,Ⅴ级1例。
1例患者出现脑疝表现,单侧瞳孔散大。
1.3影像学检查20例均行头颅CT检查,其中16例为局限性或弥散性蛛网膜下腔出血,4例合并外侧裂或颞叶血肿,1例伴有右侧基底节及顶叶脑梗塞。
Fisher分级:2 级10例,3级6例,4级4例。
20例行DSA检查,均明确有大脑中动脉瘤,3例位于大脑中动脉M1段,15例位于分叉部,2例位于远端。
动脉瘤最大径1.5 cm 1例。
1.4方法本组20例全部采用翼点入路,于颧弓上耳屏前1 cm切开皮肤,切口向上达颞线,再呈弧形转向前,并于发迹内约1 cm继续切口至中线。


颅内巨大动脉瘤的显微外科手术治疗摘要】目的:研究颅内巨大动脉瘤的显微外科手术治疗方法及效果。
方法:选择2014年1月~2016年1月医院收治的颅内巨大动脉瘤患者67例,对其显微手术治疗临床资料进行回顾性分析,其中包括了血管旁路移植合并动脉瘤切除术2例,动脉瘤孤立术4例,瘤颈夹闭术61例。
术后采用吲哚菁绿术中荧光造影的方法,对手术结果进行监测,观察患者手术效果及预后情况。
结果:患者术后GOS评分达到良好的患者58例(86.57%),评分为差的患者7例(10.45%),死亡的患者2例(2.99%)。
治疗后,蛛网膜下腔出血起病的51例患者Hunt-Hess分级中,0~Ⅲ级46例患者中,达到良好的患者40例(86.96%),Ⅳ级5例患者中,仅有1例患者达到良好(20.00%)。
大脑中动脉瘤、后交通动脉动脉瘤治疗良好率均超过90%,椎基底动脉瘤、床突旁动脉瘤治疗良好率达到60%~70%,51例蛛网膜下腔出血起病患者中,手术时机在3d以下,治疗良好率高于3d以上。
结论:采用显微外科手术治疗的方法,治疗颅内巨大动脉瘤,整体效果较为理想。
手术结果与手术时机、Hunt-Hess分级相关。
【关键词】颅内;巨大动脉瘤;显微外科手术;治疗颅内动脉瘤是一种严重的疾病,主要是在动脉血管壁上,出现瘤状突起所致。
此类病症具有很高的风险,很容易造成患者致残或死亡。
颅内巨大动脉瘤指的是直径在2.5cm以上的颅内动脉瘤,主要为梭形、囊状结构,在颅内动脉瘤中,发生率较低,但危害更大。
目前,对于颅内巨大动脉瘤的治疗,有很多种治疗方式,但是临床效果均不理想。
对此,可采用显微外科手术治疗的方式,能够取得更为理想的效果。
1资料与方法1.1一般资料选择2014年1月~2016年1月医院收治的颅内巨大动脉瘤患者67例,男性患者31例,女性患者36例,对其显微手术治疗临床资料进行回顾性分析。
患者年龄在41~63岁,平均年龄为(58.7±5.1)岁,包括了血管旁路移植合并动脉瘤切除术2例,动脉瘤孤立术4例,瘤颈夹闭术61例。

36例颅内巨大脑膜瘤的显微手术治疗目的:探讨颅内巨大脑膜瘤的显微手术治疗效果。
方法:本次研究选择的对象均为笔者所在医院2007年6月-2012年9月收治的颅内巨大脑膜瘤患者,其中36例采用显微手术治疗,20例行传统开颅手术治疗,两组比较,回顾相关临床资料。
结果:显微手术组36例患者中,脑膜瘤SimpsonⅠ级切除15例,Ⅱ级13例,Ⅲ级7例,Ⅳ级1例。
与术前比较,临床症状均有改善,术后出现一过性失语、偏瘫5例,经积极治疗,3个月后恢复。
常规对SimpsonⅢ级、Ⅳ级者行放射治疗。
常规手术组一过性失语、偏瘫12例,与显微手术组比较差异有统计学意义(P<0.05)。
结论:对于颅内巨大脑膜瘤的手术治疗,术前加强DSA 检查、MRI及CT检查;术中做好重要脑组织、神经、血管的保护,提高操作技巧,早期对肿瘤血供加以阻断,粘连部位行锐性分离操作,确切止血,行瘤内分块切除;术后加强并发症的防护,积极采取预防措施,可提高手术质量,降低患者致残率和致死率。
标签:颅内肿瘤;巨大脑膜瘤;显微手术手术为临床治疗脑膜瘤的主要方法,巨大脑膜瘤涉及多个解剖结构,血供丰富,虽属良性肿瘤,但因肿瘤巨大,手术存在一定棘手性,显微手术为颅内巨大脑膜瘤的治疗开辟了新的途径[1]。
本次选择56例,均为笔者所在医院2007年6月-2012年9月收治的颅内巨大脑膜瘤的患者,分别采用显微手术和传统开颅手术治疗,回顾相关临床资料,现将结果总结报告如下。
1 资料与方法1.1 一般资料本次选择的对象56例,男24例,女32例,年龄17~70岁,平均(44.8±2.6)岁。
癫痫发作16例,视乳头水肿、头痛38例,视神经萎缩2例,精神障碍10例,偏身感觉障碍、偏瘫9例。
病程0.6~5年。
术前均经MRI、CT检查,脑膜瘤位于矢状窦旁23例,镰旁并累及左右两侧4例,大脑凸面5例,桥脑小脑角4例,蝶骨嵴海绵窦旁16例,前颅窝底4例。
随机分为显微手术组36例和常规手术组20例,两组一般资料比较差异无统计学意义(P>0.05)。

侧脑室内巨大脑膜瘤的显微手术切除侧脑室内巨大脑膜瘤的显微手术切除张德明李智慧625000四川雅安市人民医院神经外科资料与方法2002年3月~2009年3月显微手术切除10例侧脑室内巨大脑膜瘤,男6例,女4例;年龄23~59岁,平均384岁。
病程1~3年,平均16年。
临床表现:头昏头痛9例,呕吐2例,不同程度偏瘫3例,失语1例,偏身感觉障碍1例,视乳头水肿9例。
肿瘤位置与大小:左侧脑室3例,右侧脑室7例。
位于侧脑室三角区8例,侧脑室体部向前角伸展2例。
肿瘤直径5~6cm 3例,6~8cm 5例,7~8cm 2例。
影像学检查:均做MRI平扫和增强检查,6例体积巨大者术前加行MRA。
MRI影像显示:肿瘤在T1、T2加权像时呈等信号或略低信号,基底节、丘脑等明显受压推移,肿瘤均匀明显强化,8例见肿瘤与脉络丛相连。
MRA见脉络膜前动脉和后动脉供血。
病理类型:内皮型脑膜瘤4例,成纤维型2例,血管型2例,混合型1例,非典型脑膜瘤1例。
手术方法:10例均采用显微外科技术切除肿瘤。
其中,8例取颞顶枕入路,2例额部入路。
进入侧脑室后,尽力先电凝切断肿瘤主要供血动脉,再分块切除肿瘤,最后肿瘤全切。
安放脑室引流管后关颅。
术中保护好丘脑和侧脑室壁重要结构。
结果肿瘤全切除9例,1例因其基底部与周围重要结构紧密粘连残留部分瘤壁,对此例和1例非典型脑膜瘤全切术后辅以γ刀治疗。
9例术后神经症状体征完全消失,1例失语有所加重,3个月后恢复。
经3个月至6年随访,MRI未见肿瘤复发。
讨论我们就本组肿瘤手术切除的体会总结如下:术前尽力明确肿瘤的血供来源,以备术中控制出血[1]。
一是从增强MRI片可以看到,二是MRA更可以显示,再者术前加行脑血管造影,从而明确肿瘤的主要供血动脉(脉络膜前和/或后动脉),以及与周围的血运联系,为术中有效控制出血做全面准确的信息准备。
手术入路的选定。
手术切口依肿瘤位置而定,须满足既要很好暴露肿瘤,又要避开重要功能区,同时利于肿瘤主要供血动脉的处理之要求。
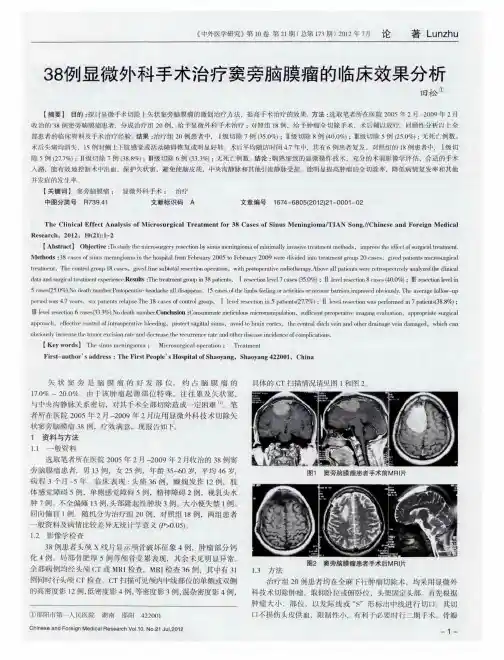

中国临床神经外科杂志2019年8月第24卷第8期ChinJClinNeurosurg,August2019,Vol.24,No.8【摘要】目的探讨中央区巨大脑膜瘤的围手术期管理及手术注意事项。方法回顾性分析2008年1月至2016年1月收治的18例中央沟区巨大脑膜瘤的临床资料,总结手术治疗经验。结果18例中,Simpson分级I级切除13例,Ⅱ级切除3例,Ⅲ级切除
2例。术后出现肢体肌力下降8例,癫痫发作6例,脑水肿加重行去骨瓣减压术1例。术后随访1年,肢体肌力恢复正常16例,下
肢肌力Ⅳ级1例,长期昏迷1例;无癫痫发作病例。术后3年复发1例,术后5年复发1例。结论对于中央区巨大脑膜瘤,术前需仔细评估,充分了解肿瘤的血供、性质、静脉引流情况,必要时行DSA检查及栓塞部分供血动脉;术中通过合适的暴露范围,留置腰大池引流管引流脑脊液,减少脑组织牵拉,分块切除肿瘤,保护引流静脉,争取全切肿瘤;术后合理地预防癫痫,维持血压稳定,尽早进行康复治疗,减少并发症,提高治疗效果。【关键词】脑膜瘤;中央区;手术治疗;围手术期管理【文章编号】1009-153X(2019)08-0464-03【文献标志码】A【中国图书资料分类号】R739.41;R651.1+1
MicrosurgicaltreatmentforgiantmeningiomasinthecentralgyrusregionCHENZheng-gang,YANGKun,WANGZi-zheng,ZHOUJian,WURan,YEFu-yue,CINGWei.DepartmentofNeurosurgery,TheFirstAffiliatedHospitalofHainanMedicalUniversity,Haikou570102,China【Abstract】ObjectiveToexploretheperioperativemanagementsandsurgicalconsiderationsofgiantmeningiomainthecentralgyrusregion.MethodsTheclinicaldataof18patientswithgiantmeningiomainthecentralgyrusregionwhounderwentmicrosurgery
fromJanuary2008toJanuary2016wereanalyzedretrospectively.Theexperienceofsurgicaltreatmentwassummarized.ResultsOf18patients,SimpsongradeIresectionwasperformedin13patients,gradeIIresectionin3andgradeIIIresectionin2.Thedecraeseinpostoperativelimbmusclestrengthoccurredin8patients,postoperativeepilepticseizuresoccurredin6,andaggravationofcerebraledemaoccurredin1whounderwentdecompressivecraniectomy.Theresultsof1yearfollow-upshowedthatlimbmusclestrengthreturnedtonormalin16aptients,gradeIVin1,andlong-termcomain1.Therewasnoepilepticseizures1yearaftertheoperation.Therecurrenceoftumoroccurredin1patient3yearsandin1patient5yearsaftertheoperation.ConclusionsFormicrosurgicaltreatmentofgiantmeningiomainthecentralgyrusregion,thebloodsupply,natureandvenousdrainageofthetumorsshouldbecarefullyevaluatedbeforetheoperation;theDSAexaminationandembolismofpartialbloodsupplyarteryshouldbeperformedwhennecessary;thecerebrospinalfluidshouldbedrainedbyindwellinglumbarcisterndrainagetubeduringtheoperation;thebraintissuetractionshouldbereduced;thetumorsshouldberesectedinblocks;thedrainageveinsshouldbeprotectedandthetotalrectionoftumorshouldbemadeasfaraspossible.Themeasuresincludingreasonablepreventionofseizures,maintenanceofbloodpressurestability,andearlyrehabilitationtreatmentarehelpfultothereductionofcomplicationsandimprovementoftreatmenteffect.
【Keywords】Meningioma;Centralgyrusregion;Surgicaltreatment;Perioperativemanagement
中央区巨大脑膜瘤的显微手术治疗陈政纲杨堃王子珍周建吴然叶富跃邢伟
●论著●
脑中央区通常是指中央前后回及其附近区域。该处静脉密集,有关键的中央静脉,皮层功能重要。脑膜瘤是颅内常见肿瘤,镰旁脑膜瘤占脑膜瘤的11%[1]。中央区巨大脑膜瘤是指累及中央区且直径>3cm的脑膜瘤,因肿瘤大,位于脑重要功能区,静脉密布,邻近矢状窦,手术难度大,全切除率低,致残率高,易复发[2,3]。2008年1月至2016年1月显微手术治疗中央区巨大脑膜瘤18例,现报道如下。1临床资料1.1一般资料18例中,男6例,女12例;年龄16~65岁,平均46岁;头痛17例,肢体肌力下降16例,记忆力下降5例,癫痫发作3例,视力模糊2例。1.2影像学资料18例术前均行头颅CT平扫、MRI
平扫+增强+MRV,10例行DSA检查。CT示等密度影12例,钙化高密度影4例,混杂密度2例。MRI增强检查均有强化、鼠尾征,6例存在上矢状窦完全闭塞,3例不完全闭塞,3例瘤体血管流空影密布。对
doi:10.13798/j.issn.1009-153X.2019.08.005
作者单位:570102海口,海南医学院第一附属医院神经外科(陈政纲、杨堃、王子珍、周建、吴然、叶富跃、邢伟)
--464中国临床神经外科杂志2019年8月第24卷第8期ChinJClinNeurosurg,August2019,Vol.24,No.8MRV可疑上矢状窦闭塞或者血管流空影密集、瘤周水肿比较明显的病人进一步行DSA检查,明确矢状窦通畅情况、肿瘤主要供血动脉,必要时栓塞部分供血动脉。1.3显微手术治疗术前留置腰大池引流管。采取
“工”字型皮瓣,包括肿瘤边缘,并超出肿瘤边缘0.5~1.0cm。头高脚低仰卧位,头高约20°。切开皮肤牵
开两侧固定,矢状窦两侧钻孔,铣刀铣开成游离骨瓣。部分肿瘤侵犯颅骨,术前行颅骨三维重建,视侵犯颅骨大小及深度,做好颅骨成形准备。悬吊周边硬膜,并止血。打开腰大池引流管释放脑脊液。若是上矢状窦闭塞,沿肿瘤边缘剪开硬膜,分辨肿瘤周边静脉引流走向,充分了解肿瘤形状及周边血管后,采取先易后难的原则,分块切除肿瘤,从中间开始或从上矢状窦的两侧或是从静脉的两边开始,分块切除肿瘤,沿瘤脑界面分离肿瘤,尽量不要牵拉脑组织。当大部分肿瘤切除后,再切除邻近上矢状窦、血管周边、大脑镰下部的残余肿瘤。长入窦内的肿瘤可以从窦壁慢慢剔除,缝合上矢状窦。处理窦内部分时尽量在冲水的情况下进行,避免形成空气栓子。尽量做到全切肿瘤。侵犯的脑膜切除后用人工脑膜修补。颅骨如果侵犯不深,可磨除侵犯部分颅骨,回纳骨瓣。若侵犯范围大且深,术前订制三维钛网,直接钛网修复颅骨。
2结果2.1手术切除情况根据Simpson切除分级标准[4]:Ⅰ
级切除13例(图1~3),Ⅱ级切除3例,Ⅲ切除2例。2.2术后并发症术后肢体肌力较前下降8例,癫痫
发作6例,血压下降4例,脑水肿加重行去骨瓣减压术1例。未出现颅内感染。2.3术后1年随访情况肢体肌力完全恢复16例,1
例长期昏迷,1例下肢肌力Ⅳ级。术后口服丙戊酸钠或左乙拉西坦,未出现癫痫发作。2.4复发情况术后3年复发1例,5年复发1例。
2.5病理学类型纤维型10例,内皮细胞型6例,非
典型脑膜瘤2例。3讨论中央区巨大脑膜瘤多因肢体肌力下降、感觉障碍、视力障碍、头痛等症状发现,又因该处肿瘤周边血管丰富,且多为引流静脉,脑组织为中央前后回,为控制人体感觉与运动的重要中枢,所以如何妥善处理该区肿瘤,减少并发症,成为神经外科医师首先
要考虑的问题。3.1术前准备头颅CT很容易初步诊断。为明确肿
瘤大小、供血情况、静脉引流情况、上矢状窦是否闭塞、脑组织水肿情况,需要行头颅MRI平扫+增强+MRV检查,认真判断中央回、中央沟静脉及增强脑
膜的情况。见血管流空影比较多的肿瘤及可疑上矢状窦闭塞时,必须行DSA检查,供血丰富的肿瘤,需先行部分供血支栓塞,否则可能因为出血多,无法切
图1中央区巨大脑膜瘤手术前后MRIA.术前MRI;B.术后3个月复查MRI,显示肿瘤全切,未见
复发
图2中央区巨大脑膜瘤手术前后MRIA.术前MRI显示血管流空影密集;B.栓塞后手术切除肿
瘤,术后1年复查MRI示全切肿瘤,未见复发
图3中央区巨大脑膜瘤手术前后MRIA.术前MRI见上矢状窦闭塞,巨大肿瘤波及双侧,上矢状窦
内有肿瘤生长;B.切除肿瘤1个月后复查MRI,肿瘤全切除
--465