美国内分泌协会垂体意外瘤临床实践指南
- 格式:pdf
- 大小:147.14 KB
- 文档页数:2

2015最新版《库欣综合征临床实践指南》要点摘译济南军区总医院内分泌科邢万佳摘译本文系医脉通投稿文章(tougao@),转载请务必注明作者和来源。
推荐将肿瘤切除作为一线治疗,新版指南发表在《临床内分泌与代谢杂志》(JCEM)。
现将主要指南推荐摘译如下:1.库欣综合征治疗目标1.1对于显性CS患者,推荐治疗使皮质醇水平或其作用正常化,以消除CS相关症状及体征,并治疗高皮质醇血症相关的共患病。
1.2当CS诊断未确立时,反对进行降低皮质醇水平或作用的治疗。
1.3对于无特异性CS症状而仅表现为生化异常的临界性下丘脑垂体肾上腺(HPA)轴异常者,反对进行降低皮质醇水平或作用的治疗。
2.一线治疗选择2.1除非无法手术或预期手术不能显著纠正糖皮质激素过多,推荐针对库欣病(CD)、异位或肾上腺原位病变(腺癌、腺瘤及双侧病变)进行原发病灶切除。
(CS处理流程见图1)图1 库欣综合征处理流程图(改编自:Nieman LK, Biller BM, Finding, JW, et al. The diagnosis of Cushing’s syndrome: anEndocrine Society Clinical Practice Guideline. J Clin Endocrinol Metab.2008;93:1526–1540.)2.2推荐所有的良性单侧病变患者接受有经验的肾上腺外科医生实施的单侧病灶切除。
2.3推荐在异位ACTH分泌瘤患者中进行结节定位与切除。
2.4推荐儿童及成人CD患者接受有经验的垂体外科医生实施的行经蝶骨选择性腺瘤切除术(TSS)。
2.5推荐在经蝶骨腺瘤切除术后最初5-14天接受多次血钠测定。
2.6推荐术后1-2周进行游离T4及泌乳素水平测定,以评估是否存在显性垂体机能减低。
2.7推荐在成功的TSS术后1-3月进行垂体MRI扫描。
2.8推荐在双侧肾上腺大结节样增生患者中进行双侧肾上腺病变切除及药物治疗,以阻断异常激素效应。
![美国内分泌学会原醛指南[行业特制]](https://uimg.taocdn.com/0a65255df78a6529647d53f1.webp)

2022年更新的美国临床内分泌学会糖尿病综合护理计划临床实践指南(全文)问题6:DKD 或DM性CKD 应该如何管理?DKD 是指可归因于DM 的肾脏疾病。
DKD 取代了旧术语“糖尿病肾病”,后者指的是结节性肾小球硬化和肾小球基底膜增厚的特定肾小球病变,因为新出现的证据表明DM 会导致各种其他类型的结构性肾损伤。
DM和CKD或DM性CKD是指DM伴有eGFR降低和/或白蛋白尿/蛋白尿,原因不明。
这是用于DM 肾病的大多数大型结局试验的纳入标准。
因此,尽管许多研究参与者可能患有DKD,但其他人可能因DM 的其他原因而患有CKD。
推荐6.1推荐每年评估血清肌酐以确定估计的肾小球滤过率(eGFR) 和尿白蛋白与肌酐的比值,以识别、分期和监测DKD(也称为DM性CKD)的进展。
T1D 患者诊断后5 年或T2D 患者诊断时开始年度DKD 评估。
B级;最佳证据水平2推荐6.2推荐有CKD 的DM 患者优化血糖、血压和血脂控制以及戒烟,以降低CKD 和CVD 发生和进展的风险。
(另见关于血压控制的R 4.1-R 4.5 ,关于血脂管理的R 5.1-R 5.10 ,以及关于血糖控制的R 12.1.1-R 12.2.19)。
A 级;最佳证据水平1推荐6.3推荐有蛋白尿(T1D 或T2D)的人使用ARB 或ACEI阻断RAAS,以降低DM 进展中DKD 或CKD 的风险。
(类别定义见图3)。
A 级;最佳证据水平1推荐6.4 对于eGFR ≥20 mL/min/1.73 m2 的T2D 伴CKD 患者,推荐使用经证实获益的SGLT2i 作为基础治疗以降低CKD 的进展和CVD 的风险。
A 级;最佳证据水平1推荐6.5对于eGFR≥15 mL/min/1.73 m2 的T2D 伴DKD 或CKD患者,推荐使用证实获益的GLP-1 RA以控制血糖、降低ASCVD 风险和蛋白尿进展。
A 级;最佳证据水平1推荐6.6 对于eGFR ≥25 mL/min/1.73 m2 、血清钾正常和白蛋白尿(ACR ≥30 mg/g)的T2D 患者,尽管用了较大耐受剂量的RAAS 抑制剂,推荐使用证实有肾脏和CVD 获益的非甾体类MRA(非奈利酮)。

2017版《美国内分泌学会临床实践指南——儿童肥胖的评估、治疗和预防》解读皮亚雷;张亚男;张会丰【期刊名称】《河北医科大学学报》【年(卷),期】2018(039)010【总页数】5页(P1117-1121)【关键词】肥胖症;儿童;评估;治疗;预防;指南;解读【作者】皮亚雷;张亚男;张会丰【作者单位】河北医科大学第二医院儿科,河北石家庄 050000;河北医科大学第二医院儿科,河北石家庄 050000;河北医科大学第二医院儿科,河北石家庄 050000【正文语种】中文【中图分类】R589.2截至到2015年,世界上有超过1亿儿童和6亿成人存在肥胖。
自1980年以来,70多个国家肥胖患病率增加了1倍,其他多数国家的患病率也在持续上升。
1990年开始,与高体重指数(body mass index,BMI)相关的疾病负担开始增加[1]。
1985—2014年中国7~18岁学生超重、肥胖的检出率亦持续增长,至2014年超重及肥胖总检出率高达19.4%[2]。
儿童肥胖既是一种独立的慢性代谢性疾病,也是儿童高血压、高血脂、2型糖尿病、脂肪肝、代谢综合征等慢性疾病的重要危险因素[3],且增加成年期慢性疾病的患病风险[4] 。
超重及肥胖快速增长,已经成为影响我国儿童青少年身心健康的重要问题[5-7]。
目前尚没有针对我国儿童肥胖防治的相关共识及指南。
美国临床内分泌代谢杂志于2017年更新了儿童肥胖评估、治疗及预防临床实践指南[8],现对其进行解读,以期对我国儿童青少年肥胖防治起到有效指导作用。
参与指南制定者包括由内分泌学会任命的6名专家组成的工作组、1名方法专家及1名医学作家。
工作组采用建议评估、发展和评价的评级(Grading of Recommendations Assessment,Development and Evaluation,GRADE)系统进行证据质量和推荐强度的评估,采用一致的语言和图形描述证据质量和推荐强度。

第二次取卵前吃辅酶q10有用吗?取卵后dhea还用吃吗?第二次取卵前吃辅酶q10有用吗?取卵后dhea还用吃吗?第二次取卵前吃辅酶q10有用吗?取卵后dhea还用吃吗?H-n第二次取卵前试管医生要求吃辅酶Q10,是因为辅酶Q10可以提高卵子的质量,从而增加试管成功的几率。
因为辅酶Q10可以增强卵巢的正常功能,有效的保证了卵巢的激素分泌,从而改善女性卵子的质量,使医生在取卵时能帮助女性获得更优质的卵子,从而提高试管婴儿成功率。
(第二次取卵前吃辅酶q10有用吗?取卵后dhea还用吃吗?)在这个阶段女性,需要每天服用30~60mg辅酶Q10,并且饭后30分钟左右服用,这样可以减少药物在被胃液分解过程中对胃膜的腐蚀性,减轻服药后的肠胃反应,尤其适合有胃病的女性服用。
并且目前未发现辅酶Q10有副作用,所以卵巢功能较差、卵子质量不佳的高龄人群在取卵之前可以放心服用。
取卵后dhea还用吃吗?至于dhea于女性的主要作用是可以改善卵巢功能,帮助受孕,提高自身免疫、保护心血管等作用。
目前临床上常用来治疗卵巢早衰、不孕不育、月经不调等。
长期服用可能会出现一些药物不良反应,比如会引起体内雄激素过多,而导致如多毛、痤疮等的一系列症状。
所以需在医生指导下服用DHEA药物,而且需注意定期复查激素水平,以防出现各种不良反应危及身体健康。
1992年美研究所发现DHEA 在肝脏引起的主要生化变化是肝细胞过氧化酶体增生, 这与过氧化酶体增生剂引起的变化一致。
为了进一步证实这一点,研究人员给予雄性大鼠DHEA 2 周后, 取肝组织与过氧化酶体增生剂引起的肝脏变化作了比较, 发现实验动物肝重增加200 %, 过氧化酶体密度增加5 倍;凝胶电泳表明:肝匀浆后核部分的一条分子量为80 000 的多肽含量显著上升;分析表明:编码过氧化物酶的MRNA含量在24 h 之后显著上升。
这些均与过氧化酶体增生剂引起的变化一致。
由于过氧化酶体增生剂往往具有致癌活性, 因此人们怀疑DHEA 可能具有致癌活性。

·4483··指南解读·【编者按】 库欣病的临床症状复杂多样,其诊断和治疗极具挑战性,需要准确诊断、选择恰当的治疗方案和长期管理以优化患者结局。
国际垂体协会于2020年10月召开了库欣病的临床共识研讨会,并于2021年12月在柳叶刀子刊Lancet Diabetes Endocrinology 上发表了2021年版《库欣病的诊断和管理共识(更新版)》,该共识是以2008年和2015年国际内分泌协会发布的库欣综合征临床指南为基础,更新了临床实践证据和建议,包括库欣病的诊断和鉴别诊断、并发症的管理、药物治疗等。
本刊特邀请四川大学华西医院内分泌代谢科谭惠文等学者基于该共识并结合国内临床实践,对库欣病的诊断和药物使用进行详细阐述,使广大全科及专科医生对库欣病的诊疗更加规范化。
国际垂体协会《库欣病的诊断和管理共识(更新版)》解读——药物篇唐宇1,谭惠文1,2*,李建薇1,2,余叶蓉1,2【摘要】 库欣病是内源性库欣综合征最常见的病因,是垂体促肾上腺皮质激素腺瘤导致高皮质醇血症的临床综合征。
由于高皮质醇血症的持续存在,库欣病患者可以出现满月脸、水牛背、向心性肥胖、代谢障碍等临床表现。
对于库欣病,准确地诊断、恰当地治疗以及后续随访都极为重要。
国际垂体协会根据新近研究证据,于2021年12月发布了《库欣病的诊断和管理共识(更新版)》,对于库欣病的筛查和诊断流程、术后监测、药物和放射治疗、并发症管理均有更新。
本文重点对该共识中库欣病药物治疗部分进行解读,希望促进全科及专科医生对库欣病的规范化诊治。
【关键词】 库欣综合征;库欣病;诊疗指南; 药物疗法管理;垂体协会【中图分类号】 R 586.2 【文献标识码】 A DOI:10.12114/j.issn.1007-9572.2022.0469唐宇,谭惠文,李建薇,等. 国际垂体协会《库欣病的诊断和管理共识(更新版)》解读——药物篇[J]. 中国全科医学,2022,25(36):4483-4490. []TANG Y,TAN H W,LI J W,et al. Interpretation of Consensus on Diagnosis and Management of Cushing 's Disease :a Guideline Update from the pituitary society——medical therapies[J]. Chinese General Practice,2022,25(36):4483-4490.Interpretation of Consensus on Diagnosis and Management of Cushing 's Disease :a Guideline Update from the Pituitary Society ——Medical Therapies TANG Yu 1,TAN Huiwen 1,2*,LI Jianwei 1,2,YU Yerong 1,21.Department of Endocrinology and Metabolism ,West China Hospital ,Sichuan University ,Chengdu 610041,China2.Medical Center of Pituitary Adenomas and Related Diseases ,West China Hospital ,Sichuan University ,Chengdu 610041,China*Corresponding author :TAN Huiwen ,Associate chief physician ;E-mail :【Abstract 】 Cushing 's disease,the most common cause of endogenous Cushing 's syndrome,is hypercortisolemiacaused by adrenocorticotropic hormone-secreting pituitary adenoma. Patients may present clinical symptoms such as moon face,buffalo back,central obesity and metabolic disorders due to the persistence of hypercortisolemia. Accurate diagnosis,appropriate treatment and follow-up of Cushing 's disease are vitally important. Based on recent evidence,the Pituitary Society published the Consensus on Diagnosis and Management of Cushing 's Disease :a Guideline Update in December 2021,with updates in screening and diagnosis procedures,postoperative monitoring,medical therapies and radiotherapy,and complication management. This article interprets the medical therapies recommended in the consensus,which will be helpful for general practitioners and specialists to standardize the diagnosis and treatment of Cushing 's disease.【Key words 】 Cushing syndrome;Cushing disease;Diagnostic and treatment guideline;Pituitary adenoma;Medication therapy management基金项目:四川大学华西医院学科卓越发展1·3·5工程临床研究孵化项目(2020HXFH034);四川省卫生健康委员会项目(20PJ046)1. 610041四川省成都市,四川大学华西医院内分泌代谢科2. 610041四川省成都市,四川大学华西医院垂体瘤及相关疾病诊疗中心*本文数字出版日期:2022-08-18扫描二维码查看原文·4484·E-mail:******************.cn临床实践指南)提到,如有证据倾向于明显的周期性高皮质醇血症,推荐选用阻断替代方案。


2023垂体学会国际共识:泌乳素瘤的诊断和治疗-核心推荐背景流行病学泌乳素微腺瘤很少增殖,对腺瘤的长期持续生长顾虑较低(强)。
泌乳素大腺瘤,尤其是男性泌乳素大腺瘤,与微腺瘤的临床预后不同,需要更密切的随访(强)。
分子发病机制有垂体腺瘤家族史的患者和年龄<30岁的大腺瘤(弱)患者可考虑进行MEN1种系突变筛查(弱\不应常规进行体细胞突变筛查(强)。
临床表现高泌乳素血症和性腺功能减退影像学检查发现鞍区肿块,需要评估高泌乳素血症(强)。
除已知的生理原因(例如,孕妇或哺乳期妇女)(强)外,溢乳应触发高泌乳素血症检查。
重要的是,无溢乳并不排除高泌乳素血症(强)。
女性性欲减退和/或不孕、新发月经紊乱或闭经,男性勃起功能障碍和/或性腺功能减退性性腺功能减退,应触发高泌乳素血症检查(强)。
泌乳素分泌腺瘤与肥胖和代谢综合征的可能性增加有关(弱)。
治疗前后其他垂体激素缺乏症泌乳素大腺瘤和较少见的泌乳素微腺瘤可导致生长激素(GH)、促甲状腺激素(TSH)和促肾上腺皮质激素(ACTH)轴缺陷。
应评估患者的相关临床特征,检测垂体激素缺乏,并根据标准指南进行适当治疗(强)。
手术切除泌乳素瘤可能解决垂体功能减退,但也可能导致新发缺陷。
推荐进行术后重新检测(强)。
初步评估高泌乳素血症但血清泌乳素水平低于正常上限(U1N)5倍的患者应重复进行泌乳素检测(强)。
如果怀疑应激的影响(很大),则推荐进行空心导管泌乳素采样。
一般而言,垂体腺瘤的大小与血清泌乳素水平相关;差异应引发对其他可能原因的考虑(强)。
应严格审查用药情况,以排除药物诱导的高泌乳素血症(BoX1)(强)。
原发性甲状腺功能减退、肾功能不全和肝功能衰竭应被视为轻度高泌乳素血症的原因(强)。
不应忽视妊娠是高泌乳素血症的原因之一(强)。
多巴胺从下丘脑穿过垂体门静脉系统到达垂体前叶,在那里与多巴胺2受体(D2R)结合并阻断泌乳素分泌。
涉及垂体柄部的鞍上和漏斗部病变以及在D2R具有拮抗剂活性的药剂可导致泌乳素分泌增加。

指南共识l2016ESE临床实践指南:肾上腺意外瘤管理(欧+ENSAT)03-方法**CK注:肾上腺意外瘤的功能评估和良恶性评估是内分泌科评估的重点,在以往查房时,已经多次系统表达了关于此类疾病常见问题的建议和推荐,比如:•病变CT值的问题•PETCT的原理和价值•意外瘤重点考虑的功能方向•意外瘤功能诊断的筛查和确诊指标•双侧肾上腺病变需要考虑的疾病范畴•......这些都是来自于近年的证据。
归纳见:•内分泌培训规范 l 肾上腺影像SOP扩展01-肾上腺(区)双侧病变或大占位的良恶性鉴别问题;•临床教学 l 双侧肾上腺意外瘤的鉴别诊断和治疗(2018)**•临床问题 l 亚临床库欣综合征(2018)**以下整理ESE联合ENSAT关于肾上腺意外瘤2016年临床实践指南。
希望所有内分泌专科医生和内分泌研究生系统掌握。
Chen Kang CK医学科普2018.04译文,2019.05修订续第1-2部分:•指南共识l 2016ESE临床实践指南:肾上腺意外瘤管理(欧+ENSAT)01-摘要和推荐意见**•指南共识l 2016ESE临床实践指南:肾上腺意外瘤管理(欧+ENSAT)02-临床表现和相关术语**第三部分方法3.1 指南工作组该指南由欧洲内分泌学会(ESE)与欧洲肾上腺肿瘤研究网络(ENSAT)合作开发,由CBO(荷兰医疗改善研究所)提供支持。
工作组主席Martin Fassnacht(临床)和Olaf Dekkers(方法学)由ESE临床委员会任命。
其他成员由主席建议并由ESE临床委员会批准:•内分泌学家(Wiebke Arlt(英国),Irina Bancos(美国),John Newell-Price(英国),Antoine Tabarin(法国),Massimo Terzolo(意大利),Stylianos Tsagarakis(希腊)),•放射科医生(Anju Sahdev(英国)和•内分泌外科医生(Henning Dralle(德国)).•Irina Bancos担任美国内分泌学会代表。

欧洲内分泌协会难治性垂体腺瘤和垂体腺癌诊治指南的临床意义(最全版)
垂体腺瘤为颅内常见的良性肿瘤,多数表现为良性肿瘤的膨胀性生长特性,大部分肿瘤通过手术或药物即可获得治愈。然而,少部分垂体腺瘤对常规手术、放疗及药物治疗均不敏感,肿瘤继续增大,此部分肿瘤被称为难治性垂体腺瘤[1,2]。如进一步出现蛛网膜下腔转移或远处转移,即为垂体腺癌[3]。无论是难治性垂体腺瘤或垂体腺癌,其诊断、治疗均十分困难,肿瘤严重影响患者生活质量,甚至危及生命,预后极差。2018年1月欧洲内分泌学会颁布了《难治性垂体腺瘤和垂体腺癌诊治指南》(以下简称指南)[4],旨在为难治性垂体腺瘤和垂体腺癌的诊断、治疗和随访提供规范的临床指导。总结指南所提供重要建议,包括:(1)难治性垂体腺瘤和垂体腺癌患者的诊治应该由多学科协作(MDT)多学科小组负责;(2)肿瘤标本需要进行组织病理学分析,包括垂体激素和增殖标志物,必要时对转录因子进行染色,用于正确的肿瘤分类;(3)替莫唑胺单药治疗是难治性垂体腺瘤和垂体腺癌的一线治疗方法;3个周期后可进行疗效评价;(4)替莫唑胺敏感的患者中,建议持续治疗至少6个月。此外,该指南为替莫唑胺治疗后复发的患者、替莫唑胺不敏感的患者以及全身转移患者,提供了详细治疗建议。本文对指南的解读、评论如下。 1.难治性垂体腺瘤的诊断: 垂体腺瘤是颅内常见的肿瘤之一,约占颅内肿瘤的15%,并呈逐年增加的趋势[5]。最新流行病学调查显示,垂体腺瘤的人群发病率由7.5~15/10万上升为75~113/10万,上升了近10倍之多[6]。而且,有报道在正常人尸体解剖和影像学检查中,垂体占位发现率高达14.4%~22.5%,提示垂体腺瘤实际发生率远超目前数据,大部分为临床无症状的微小无功能腺瘤[7]。更重要的是,在导致患者出现临床症状体征的肿瘤中,约30%的垂体腺瘤呈现侵袭性生长方式,肿瘤组织向蝶鞍上、前方生长,侵犯下丘脑、第三脑室造成严重的下丘脑反应和梗阻性脑积水;向两侧生长,侵犯双侧海绵窦、包绕颈内动脉等重要结构造成严重的海绵窦综合征;向下、后方生长,破坏鞍底甚至斜坡骨质压迫脑干等重要结构[8]。因此,对于部分侵袭性巨大腺瘤,即使多次手术,并联合放疗和化学治疗,均不能控制肿瘤生长,肿瘤压迫下丘脑、脑干等重要的神经结构;同时,激素分泌型肿瘤所致的高激素水平常常导致糖代谢、蛋白代谢、脂代谢等代谢紊乱,并引发心血管、免疫、凝血等系统严重并发症,严重影响患者生活质量,甚至导致患者死亡。 2004版世界卫生组织(WHO)分型中[9,10],提出了非典型垂体腺瘤(atypical pituitary adenoma, APA)的概念,即当肿瘤有丝分裂指数升高、Ki-67≥3%或p53(+)时,腺瘤可定义为非典型性腺瘤,约占所有垂体腺瘤总数的2.7%~15%。希望借助此定义,对部分侵袭性垂体腺瘤甚至垂体腺癌做到早期发现和早期诊断,改善患者预后。 令人失望的是,在随后的许多验证性研究发现[11,12]:许多APA在手术全切或大部分切除后,肿瘤生长缓慢,患者长期生存,预后良好;而部分典型性腺瘤(typical pituitary adenoma,TPA)却在手术全切后迅速(半年内)复发,且复发后肿瘤生长速度明显加快,更容易造成对周围重要结构的侵袭甚至包绕;即使多次手术,并联合放疗和化学治疗,均不能控制肿瘤生长和激素分泌。由此可见,诊断APA,并不能帮助早期诊断垂体腺癌或者提示肿瘤的增殖活性和患者预后。 北京协和医院基于垂体MDT团队多年的研究结果,2016年在国际上首次提出了难治性垂体腺瘤(refractory pituitary adenoma)概念[2],包括以下4个特点:(1)肿瘤生长速度较快,Ki-67指数≥3;(2)即使手术全切,肿瘤短期(半年内)复发;(3)手术、药物治疗和放疗均不能控制肿瘤生长;(4)全身检查未见蛛网膜下腔或其他系统的转移。根据以上诊断标准,2014年1月至今北京协和医院MDT多学科团队先后使用替莫唑胺治疗32例难治性垂体腺瘤和垂体腺癌患者。 2017版的WHO垂体腺瘤分型中,取消了非典型垂体腺瘤的定义。同时,正式提出了"难治性垂体腺瘤"的概念[1],虽然未能提出详细诊断标准,但是仍强调:难治性垂体腺瘤的特点是联合手术、放疗及化疗等多种手段,仍不能控制肿瘤生长和(或)激素分泌;增大的肿瘤和(或)高激素水平严重影响患者生活质量甚至危及生命,患者预后较差,但肿瘤尚未出现蛛网膜下腔或远处转移。可见"难治性垂体腺瘤"更多从临床转归角度,对肿瘤进行定义,应充分引起内分泌科、神经外科等临床医师的重视。 如果能在转变之前预测哪些垂体腺瘤会发展成为难治性垂体腺瘤,实现难治性垂体腺瘤的早期诊断,那么对于其治疗和预后将会大有帮助。但是,到目前为止,尚没有明确的分子标志物能够提示难治性垂体腺瘤。Ki-67指数仍是目前评价垂体腺瘤增殖活性最可靠指标。难治性垂体腺瘤和垂体腺癌的Ki-67指数远高于一般垂体腺瘤[13]。因此,对于某些垂体腺瘤(Ki-67标记指数> 3%,p53广泛阳性),尤其是Ki-67标记指数> 10%的病例,要怀疑难治性垂体腺瘤的诊断,需要密切随访。 2.难治性垂体腺瘤的替莫唑胺治疗: 大多数难治性垂体腺瘤早期就表现出侵袭性,手术后很快复发,联合药物治疗、放疗均不能控制肿瘤生长。因此,如果疑诊难治性垂体腺瘤,则需对患者采取更为激进和个体化的治疗和随访[4]。 替莫唑胺作为一种口服的化疗药物,因其为细胞周期非特异性药物,可以抑制各期的肿瘤细胞生长,更适合垂体腺瘤这种缓慢生长的肿瘤。指南建议替莫唑胺单药治疗作为难治性垂体腺瘤和垂体腺癌的一线治疗方法,但是仍有一些问题值得进一步探究。(1)替莫唑胺治疗开始时机:指南建议:针对垂体腺癌,一经诊断即应当尽早开展替莫唑胺治疗。但难治性垂体腺瘤何时开始替莫唑胺治疗,尚无明确标准。文献报道,垂体腺癌患者基本在诊断1年内死亡,但是应用替莫唑胺后5年生存率可达到56.2%[14],由此可见,替莫唑胺对垂体腺癌的预后产生了颠覆性的作用。而难治性垂体腺瘤,被认为是垂体腺癌的前期[5]。因此,指南倾向于对疑诊难治性垂体腺瘤的患者尽早使用替莫唑胺治疗。一系列研究提示,难治性垂体腺瘤替莫唑胺治疗有效率高达50%~80.6%,5年生存率达到57.4%。结合北京协和医院的经验,推荐在以下情况下尽早使用替莫唑胺治疗:①垂体腺癌;②溴隐亭及卡麦角林耐药的泌乳素腺瘤,手术不能全切肿瘤,放疗后肿瘤仍继续生长;如未放疗或放疗未达到最大耐受剂量,可以考虑替莫唑胺与放疗联合使用;③多次手术和放疗均不能控制的垂体促肾上腺皮质激素腺瘤,可以考虑单用替莫唑胺或者与帕瑞肽联合使用;④多次手术、放疗均不能控制的无功能腺瘤,推荐替莫唑胺和放疗联合使用;⑤多次手术、放疗、生长抑素类似物及Pegvisomant等均无法控制的垂体生长激素腺瘤,推荐替莫唑胺单用或与生长抑素类似物、Pegvisomant联合使用。(2)替莫唑胺疗效判定:替莫唑胺应用3个周期后进行疗效评价。针对激素分泌型肿瘤,1~2个疗程后可以出现激素下降,但肿瘤体积缩小,一般出现在3个疗程后[2]。绝大多数难治性垂体腺瘤形状极不规则,建议使用GE HEALTHECARE AW 4.5软件对用药前后肿瘤体积进行精确计算,以更准确的判定无功能垂体腺瘤的疗效。我们建议,将替莫唑胺疗效判定标准确定为:①完全有效:肿瘤体积缩小,高激素水平下降甚至达到正常水平,临床症状缓解;②部分有效:肿瘤体积生长停滞,高激素水平保持稳定,不再升高,临床症状未见进展;③无效:肿瘤继续生长,高激素水平继续升高,临床症状继续进展。(3)替莫唑胺治疗的剂量选择:指南建议替莫唑胺治疗难治性垂体腺瘤和垂体腺癌时,使用常用的stupp方案,即:替莫唑胺辅助化疗,150 mg/m2,1次/d,连续用药5 d,休息23 d(28 d为1个周期),若耐受良好,从第2个周期以后替莫唑胺剂量可增至200 mg/m2。综合文献,87.8%的替莫唑胺治疗病例采用此方案[14]。亦有报道建议小剂量持续使用方案(50 mg·m-2·d-1,28 d为1个疗程)和隔周方案(50 mg·m-2·d-1,使用1周,休息1周,2周为1个疗程)等。目前尚缺乏随机对照研究的疗效比较,故我们建议采用经典stupp方案。如果患者尚未接受放疗或放疗尚未达到最大耐受剂量,建议使用替莫唑胺联合放疗方案:放疗的整个疗程应同步替莫唑胺治疗,口服替莫唑胺75 mg/m2,1次/d,疗程42 d。放疗结束后4周,继续替莫唑胺辅助化疗。(4)替莫唑胺治疗时程:指南建议对替莫唑胺治疗有效的患者持续治疗至少6个疗程。对于胶质母细胞瘤患者,替莫唑胺治疗时程一般为6~12个疗程。但是目前针对替莫唑胺治疗时程尚无明确标准。综合已有病例报道,相比短程治疗(平均8个疗程),长程治疗(平均26个疗程),可能更能使患者获益[14]。在替莫唑胺敏感的患者中,长程治疗组的5年生存率为91.7%,5年无进展生存率为61.3%;而短程治疗组5年生存率为54.1%,5年无进展生存率为16.3%。由此可见,指南推荐替莫唑胺治疗有效的患者,建议持续治疗至少6个疗程。但是持续替莫唑胺使用对改善患者预后具有重要意义。 3.总结: 难治性垂体腺瘤和垂体腺癌虽然罕见,但是危害巨大,其诊治离不开MDT多学科合作团队。除了GNAS及USP8突变外,垂体腺瘤的发病机制尚不明确,严重限制了治疗手段的发展。但是,随着遗传学和表观遗传学研究的深入,肿瘤发生和发展机制将会被逐步揭示。根据新发现的靶点,设计开发新的靶向治疗药物,从而达到难治性垂体腺瘤和垂体腺癌的精准治疗。
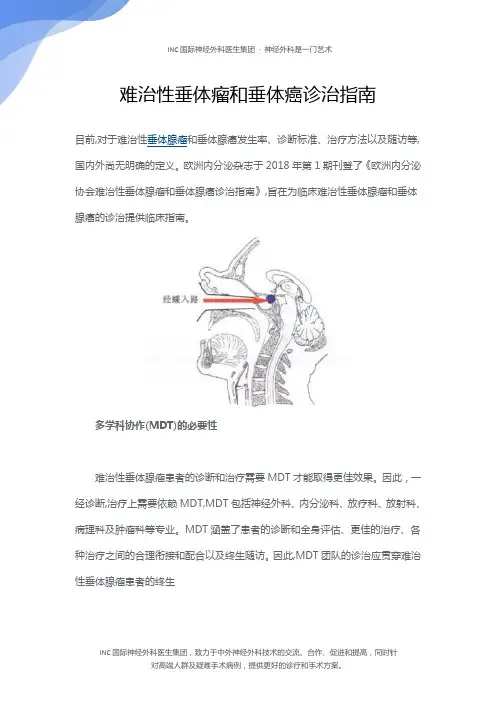
难治性垂体瘤和垂体癌诊治指南目前,对于难治性垂体腺瘤和垂体腺癌发生率、诊断标准、治疗方法以及随访等,国内外尚无明确的定义。
欧洲内分泌杂志于2018年第1期刊登了《欧洲内分泌协会难治性垂体腺瘤和垂体腺癌诊治指南》,旨在为临床难治性垂体腺瘤和垂体腺癌的诊治提供临床指南。
多学科协作(MDT)的必要性难治性垂体腺瘤患者的诊断和治疗需要MDT才能取得更佳效果。
因此,一经诊断,治疗上需要依赖MDT,MDT包括神经外科、内分泌科、放疗科、放射科、病理科及肿瘤科等专业。
MDT涵盖了患者的诊断和全身评估、更佳的治疗、各种治疗之间的合理衔接和配合以及终生随访。
因此,MDT团队的诊治应贯穿难治性垂体腺瘤患者的终生难治性垂体腺瘤确诊和评估(1)难治性垂体腺瘤的诊断:指南推荐难治性垂体腺瘤的定义为:经过正规的标准治疗(手术、放疗和常规药物治疗),仍不能控制肿瘤(肿瘤复发或肿瘤快速生长)。
然而,指南并未给出具体的诊断标准,这给临床医师如何确诊难治性垂体腺瘤带来了困惑。
(2)难治性垂体腺瘤后续评估:常规评估:利用MRI,综合评估肿瘤大小、形态、侵袭性以及生长速率(多次MRI比较)。
完善的内分泌激素检测,以再次明确肿瘤活性。
一旦确诊后,因每隔3-6个月进行1次常规评估(MRI及内分泌),以明确肿瘤大小变化及垂体功能。
特殊评估:①垂体腺癌诊断:所有考虑难治性垂体腺瘤的思者,均应进行头、全脊髓MRI及PET等检查,排除蛛网膜下腔转移或全身其他系统转移。
②常规病理学及肿瘤活性评估:需要对肿瘤进行组织病理学分析,包括垂体激素、转录因子和增殖标志物,例如Ki-67、p53和有丝分裂指数。
对分泌激素及转录因子的免疫组化染色,有利于明确肿瘤类型,但是对难治性垂体腺瘤的诊断及肿瘤细胞增殖活性判断并无帮助。
目前,用于肿瘤活性评估的分子标志物仍然十分缺乏,Ki-67、p53和有丝分裂指数用于初步判断肿瘤的增殖和侵袭活力。
肿瘤Ki67≥3%或p53(+)或有丝分裂指数升高常常提示肿瘤增殖活力升高。
作者单位:150081 哈尔滨医科大学附属肿瘤医院2020年美国临床肿瘤学会年会乳腺癌内分泌治疗重要内容解读
黄元夕 〔作者简介〕 黄元夕,肿瘤学博士、主任医师、硕士生导师、哈尔滨医科大学附属肿瘤医院乳腺外科三病区主任。1983年就读于哈尔滨医科大学临床医学专业,现主要从事乳腺恶性肿瘤的综合治疗,包括乳腺癌的早期诊断,乳腺癌的保乳手术、改良根治手术及其他术式治疗,局部晚期乳腺癌新辅助化疗、乳腺癌术后辅助化疗、内分泌治疗及靶向治疗,注重乳腺外科诊疗新技术的应用及推广。目前担任中国抗癌协会乳腺癌专业委员会委员、中国肿瘤临床学会乳腺癌专家委员会委员、中国医师协会肿瘤分会乳腺学组常委、北京市癌症防治学会乳腺专业委员会副主任委员、黑龙江省医学会乳腺疾病分会副主任委员。
中图分类号 R737 文献标识码 A DOI 10.11969/j.issn.1673548X.2020.10.003 2020年美国临床肿瘤学会(AmecicanSocietyofClinicalOncology,ASCO)年会于5月末隆重召开,对于激素受体(hormonalreceptor,HR)阳性乳腺癌内分泌治疗方案在早期和晚期患者治疗的进展均有重磅报道。其中早期HR+乳腺癌内分泌治疗进展主要集中于内分泌治疗在新辅助治疗中的探索,包括氟维司群单药以及氟维司群联合阿那曲唑在新辅助内分泌治疗疗效的研究。晚期HR+乳腺癌内分泌治疗进展集中于靶向治疗联合内分泌治疗的疗效研究和精细化管理,包括磷脂酰肌醇3-激酶(phosphatidylinositol3-kinase,PI3K)抑制剂联合内分泌治疗、细胞周期依赖激酶(cyclinD-dependentkinase,CDK)4/6抑制剂联合内分泌治疗的深入探索,涉及对内分泌耐药、内脏转移等人群的疗效和安全性分析。本研究分别对早期及晚期HR+乳腺癌内分泌治疗的重要进展进行报道和解读。一、早期HR+乳腺癌ALTERNATE研究是一项评估氟维司群或氟维司群联合阿那曲唑治疗早期HR+乳腺癌的Ⅲ期临床研究[1]。新辅助内分泌治疗已被证实可以达到乳腺癌降期和提高保乳率的目的。新辅助内分泌治疗后病理肿瘤直径、淋巴结状态、ki67水平和雌激素受体(estrogenreceptor,ER)状态是影响无复发生存(relapse-freesurvival,RFS)的独立预后因素。在晚期乳腺癌中FALCON研究证实在HR+晚期乳腺癌患者一线内分泌治疗中,氟维司群组的无进展生存期(progressionfreesurvial,PFS)优于阿那曲唑组[2]。SWOG0226研究发现,HR+晚期乳腺癌一线治疗中氟维司群联合阿那曲唑组较阿那曲唑单药组生存率更好[3]。本研究旨在证实氟维司群或者氟维司群联合阿那曲唑在Ⅱ/Ⅲ期HR+、HER-2-绝经后乳腺癌新辅助内分泌治疗中是否优于阿那曲唑。研究共入组了1299例绝经后cT2~cT4,不论淋巴结是否阳性,无远处转移、HR阳性(Allred评分6~8)、HER-2阴性乳腺癌患者,共分3组,分别是阿那曲唑组(n=434)、氟维司群组(n=431)、氟维司群联合阿那曲唑组(n=434),新辅助治疗时长24周。通过调整的术前内分泌治疗预后指数(modifiedpreoperativeendocrineprognosticindex,mPEPI)是否为0分决定后续辅助治疗方案。若mPEPI为0分,则无需辅助化疗且选择不同的辅助内分泌治疗共4.5年,包括阿那曲唑、氟维司群序贯阿那曲唑、阿那曲唑联合氟维司群序贯阿那曲唑,若mPEPI不为0分,后续辅助化疗和内分泌方案由医生选择。其中mPEPI的定义为pT1/T2,pN0,ki67≤2.7%,不考虑ER因素。新辅助治疗主要终点是内分泌治疗敏感率(endocrine-sensitivediseaserate,ESDR),定义为6个月新辅助内分泌治疗后,病理完全缓解(pathologiccompletere·7·
国隧凼公婆岱谢盘盔2Q!!生!臼筮12鲞笙!魍丛』垦!!照堕!!!丛!堕!;血!z!Q!!,!!!:墼;塑!:兰
・临床诊治指南・
美国内分泌协会垂体意外瘤临床实践指南
李乐乐
窦京涛摘译
本指南采用GRADE(GradingofRecommenda.tions,Assessment,Development,andEvaluation)系统来描述推荐等级和证据质量。就推荐等级而言,强烈推荐用词语“推荐”和数字“l”表示,较弱推荐用“建议”和数字“2”表示。“+”代表证据质量,“+”表示证据极不充分;“++”表示证据不充分;“+++”表示证据充分;“++++”表示证据相当充分。垂体意外瘤是指以往没有意识到有垂体病变,在一次与垂体无关的影像学检查时意外发现的垂体病变。本指南所定义的垂体意外瘤,不仅包括典型的垂体腺瘤还包括囊性病变。通常情况下,微小意外瘤是指直径不足1cm的肿瘤,大意外瘤指直径大于或等于1cm的肿瘤。本指南仅限应用于成人。l初步评估1.1推荐对垂体意外瘤患者要详细询问病史并进行完善的体格检查,包括评估有无激素分泌过多或垂体功能减退,对有其中任一情况者应当进行适当的生化检查。1.1.1应对所有患者(包括无任何临床症状者),行临床和实验室检查以评估有无激素分泌过多(1I+++)。筛查的激素应包括催乳素(PRL)、生长激素(GH)、促肾上腺皮质激素(ACTH)。有充分证据提示应对所有患者血PRL水平进行检测。理想情况下,对于大意外瘤患者,实验室应将血清稀释后再测其PRL水平以确保PRL水平不会冈Hook效应而降低。目前普遍认为,PRL水平轻、中度升高可能是由于病变压迫垂体柄而并非PRL瘤所致。对此类高PRL血症患者可以试验性应用多巴胺受体激动剂进行治疗。但是此类患者应用多巴胺受体激动剂后肿瘤萎缩的町能性极小而且仍有体积增大的可能性,因此,应行持续的影像学随访。DOI:10.3760/(‘ma.j.isan.1673.4157.2012.04.020作者m位:100853北京.解放军总医院内分泌科虽然无临床表现的GH瘤很罕见,但仍建议对
其可能性进行评估。由于GH瘤的最佳治疗是手术
切除而且绝大多数微腺瘤可以手术治愈,因此有必
要检测胰岛素样生长因子(IGF)一l水平以筛查GH
瘤。如果IGF—l水平升高,建议进一步对GH水平
进行评估。
鉴于有罹患ACTH瘤的可能性,临床上怀疑此
病时应考虑筛检患者糖皮质激素水平。目前尚没有
对意外瘤患者亚临床糖皮质激素分泌过多进行系统
筛杏的报道。然而.肾上腺意外瘤患者可能会有库
欣综合征相关并发症(如糖尿病、高血压、肥胖、骨
质疏松等),同样,这些并发症也可能会出现在垂体
意外瘤哑临床库欣病患者中。因而对于临床E怀疑
糖皮质激素分泌过多的患者,建议进行实验窜筛查。
一旦发现亚临床皮质醇增多症应进一步评估库欣病
的可能性。
1.1.2推荐对所有垂体意外瘤患者,不论有无临床
症状,都应进行临床和实验室检查以评估有无垂体
功能减退(1f+++)。
垂体意外瘤发展为垂体功能减退的风险可能与
其体积大小有关,专家小组更青睐于对大腺瘤和体
积比较大的微腺瘤(如直径6—9mm)患者常规筛
检垂体功能减退。然而。最近一项数据提示垂体微
腺瘤患者也可能出现垂体功能减退。专家小组认为
垂体意外瘤体积的变化是连续发展的过程,评估垂
体功能减退的风险时仪仪依据1
cm的界限可能太
武断,还成综合考虑垂体意外瘤的其他解剖学特点。
推荐对所有患者常规检测IGF.1水平以筛查
GH缺乏症。对临床表现疑似GH缺乏症,尤其是
IGF-l水平低者,应该迸一步枪查。
1.1.3推荐对MRI提示垂体意外瘤毗邻或压迫视
神经视交叉的患者应该常规检食视野(1l+++)。
1.1.4如果条件允许,推荐对所有垂体意外瘤患者
(若垂体意外痫最初仪有cT发现)行MRI扫描以进
一步明确肿瘤性质和扩展情况(1l++++)。做
MRI扫描时,应对褴个鞍区进行薄层扫描,包括平
万方数据
里匪内筮鳖岱邀盘查垫!兰生!旦筮丝鲞筮兰塑!坠』蔓!!些巫!尘丛!些:型Y垫!!t!生:墼:塑!:堡
扫和增强扫描。在应用造影剂前应常规评估患者的
肾功能。2随访检查2.1推荐对于无手术切除指征的垂体意外瘤患者,行保守随访观察(2l++),包括临床症状评估和以下几方面检查。2.1.I在初次MRI扫描后,大意外瘤患者6个月后复查垂体MRI,微腺瘤患者1年以后复查MRI(1++)。如果病变体积没有变化,在接下米的3年内,大腺瘤患者每年复查1次MRI,微腺瘤患者l~2年复查1次,以后可以逐渐延长随访周期(2I++)。2.1.2在影像学随访过程中,一旦发现意外瘤体积增大以致于毗邻或是压迫视神经视交叉,应该常规进行视野检食(1I++++)。对病变远离视神经视交叉,无新发症状且定期MRI复查的患者,不建议进行视野检_奋(2I+)。2.1.3由于通常情况下随着意外瘤体积增大,大多数患者会发展为垂体功能减退,因此在初步评估6个月后应复查大腺瘤患者的生化指标并再次进行临床症状评估以检查有无垂体功能减退,此后1年评估1次(1I++)。在随访过程中,对临床表现及MRI扫描结果无变化的微腺瘤患者,不建议评估其有无垂体功能减退(2I++)。2.2推荐对有垂体意外瘤潜在临床症状或体征或是MRI提示垂体意外瘤体积增大的患者,应该进行更密切、更详细的评估检查(1I++)。3手术指征3.1推荐有以下表现的垂体意外瘤患者,行手术治疗(1I++++):病变导致视野缺损;有其他视觉异常(如眼肌麻痹),或是病变压迫导致神经功能受损;MRI提示病变毗邻或是压迫视神经视交叉;垂
体卒中并伴有视觉障碍;商分泌功能肿瘤(除外
PRL瘤)。
3.2推荐有以下表现的垂体意外瘤患者考虑手术
治疗(2I++):意外瘤体积显著增大;垂体内分泌
功能丧失;女性患者病变毗邻视交叉_}:j一有牛育要求;
顽同性头痛。
4药物治疗
对于垂体意外瘤压迫下丘脑一垂体柄而导致的
高PRL血症患者,用多巴胺受体激动剂可能会显著
改善其临床症状。但除PRL瘤外,其他的意外瘤在
应用多巴胺受体激动剂治疗后罕见体积萎缩,况且
就缩/bn中瘤体积这个治疗目标来看,多巴胺受体激
动剂的疗效不是很可靠。因此,不论PRL水平高
低,都极有必要持续监测病变体积大小。
目前尚无垂体意外瘤药物治疗方面的系统研
究。据报道对多名垂体意外瘤患者应用多巴胺受体
激动剂的疗效差异很大。对术后有肿瘤残余的患者
应用卡麦角林或是溴隐亭,有8%-45%的患者发现
肿瘤萎缩,萎缩程度从10%到62%(3~14mm)不
等。也有学者尝试应用生长抑素类似物。据报道给
予意外瘤患者不超过1年的奥曲肽治疗,大约
5%~25%的患者有肿瘤萎缩,12%肿瘤体积增大,
83%体积无变化。目前,尚无充分数据提示应对垂
体意外瘤患者常规给予药物治疗。
(本文摘译自Freda
Pu.BeekemAM.Katznelson
L.etai.Pituitary
ineidentaioma:∞endocrinesocietyclinicalpracticeguideline.J
Clin
Endocrinol
Metab.201
i,96:894-904)
(收稿日期:201I.12.20)
本刊2012年第5期部分文题介绍
・消。息・
1.长期系统性强化教育干预对糖尿病并发症的中远期效果2.不同程度非酒精性脂肪性肝病患者的
胰岛素抵抗及影响因素研究3.新的脂肪因子与耱尿病肾病的研究进展4.肥胖状态下L细胞功能状态
及调控机制5.GPRll9激动剂的研究进展6.艾塞那肽调节的作用机制及I临床疗效7.GLP-l受体激
动剂的胰岛素增敏效应8.胰岛素抗炎机制研究进展9.胰岛自身免疫与2型糖尿病10.晚期糖基化
终末产物与糖尿病性骨质疏松11.miRNA与耱尿病及其并发症12.胰高血糖素样肽诱导干细胞分化的
研究进展
本刊编辑部
万方数据