代谢综合征患者合并缺血性脑卒中影响因素分析
- 格式:pdf
- 大小:187.36 KB
- 文档页数:2

代谢综合征患者的护理技术【概述】代谢综合征(metaboliesyndrome,MS)是指人体的蛋白质、脂肪、碳水化合物等物质发生代谢紊乱的病理状态,是一组复杂的代谢紊乱症候群,是一组在代谢上相互关联的危险因素的组合。
其主要危险因素有腹型肥胖、糖调节受损或2型糖尿病、高血压和血脂代谢紊乱、胰岛素抵抗或高胰岛素血症,尚有学者提出将高尿酸血症、痛风、过早出现的动脉粥样硬化、冠心病、骨质疏松、脂肪肝、多囊卵巢综合征、高凝状态、纤维蛋白原增高和纤溶酶原抑制物T(简称PAI-D升高、瘦素增高也纳入其中。
代谢综合征患者是发生心脑血管疾病的高危人群,与非代谢综合征相比,其罹患心血管病和2型糖尿病的风险均显著增加。
【病因及流行病学】代谢综合征的基本病因尚未完全阐明。
MS的发生是复杂的遗传与环境因素相互作用的结果。
目前一般认为胰岛素抵抗是MS 的中心环节,而肥胖特别是中心性肥胖与胰岛素抵抗的发生关系密切相关。
MS的发病率日益增高,已呈全球流行趋势,国际糖尿病联盟2005年估计,全球约有1/4的人口患有MS。
亚洲心血管病国际合作研究中国部分的结果显示:MS在20岁以上成人中的患病率为9.8%〜17.8%,已成为威胁我国居民健康的重大公共卫生问题。
【发病机制及病理】一方面胰岛素抵抗和高胰岛素血症与MS的多种疾病的发生机制有关,另一方面胰岛素抵抗的发生机制又与肥胖及MS的病理变化有关,互为因果,期间关系错综复杂。
胰岛素抵抗是指胰岛素作用的靶器官(主要是肝脏、肌肉、脂肪组织,近年来认为也包括血管内皮细胞和动脉平滑肌细胞等)对外源性或内源性胰岛素的敏感性降低。
在疾病的早中期机体为了克服胰岛素抵抗,往往代偿性分泌过多的胰岛素,引起高胰岛素血症。
胰岛素抵抗的主要原因是脂肪代谢异常,即脂肪异常分布、过度堆积。
胰岛素抵抗是MS的基本特征,它通过各种直接或间接的机制与MS其他疾病的发生发展密切相关。
①T2DM,在胰岛素抵抗的情况下,如果胰岛B细胞功能正常,可通过代偿性胰岛素分泌维持血糖正常,当B细胞出现功能缺陷,对胰岛素抵抗无法进行代偿时,则发生T2DM o②高血压:高胰岛素血症刺激交感伸进系统,增加心排出量,使血管收缩及平滑肌增殖,血管内皮分泌一氧化氮减少,血管收缩,肾脏重吸收钠增加。





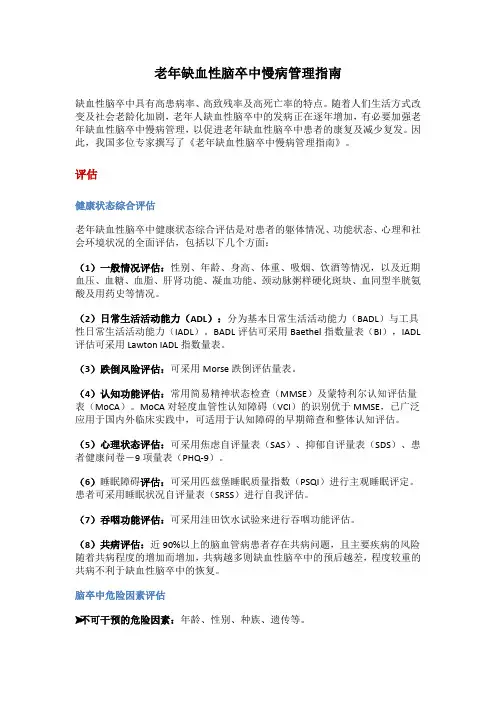
老年缺血性脑卒中慢病管理指南缺血性脑卒中具有高患病率、高致残率及高死亡率的特点。
随着人们生活方式改变及社会老龄化加剧,老年人缺血性脑卒中的发病正在逐年增加,有必要加强老年缺血性脑卒中慢病管理,以促进老年缺血性脑卒中患者的康复及减少复发。
因此,我国多位专家撰写了《老年缺血性脑卒中慢病管理指南》。
评估健康状态综合评估老年缺血性脑卒中健康状态综合评估是对患者的躯体情况、功能状态、心理和社会环境状况的全面评估,包括以下几个方面:(1)一般情况评估:性别、年龄、身高、体重、吸烟、饮酒等情况,以及近期血压、血糖、血脂、肝肾功能、凝血功能、颈动脉粥样硬化斑块、血同型半胱氨酸及用药史等情况。
(2)日常生活活动能力(ADL):分为基本日常生活活动能力(BADL)与工具性日常生活活动能力(IADL)。
BADL评估可采用Baethel指数量表(BI),IADL 评估可采用Lawton IADL指数量表。
(3)跌倒风险评估:可采用Morse跌倒评估量表。
(4)认知功能评估:常用简易精神状态检查(MMSE)及蒙特利尔认知评估量表(MoCA)。
MoCA对轻度血管性认知障碍(VCI)的识别优于MMSE,已广泛应用于国内外临床实践中,可适用于认知障碍的早期筛查和整体认知评估。
(5)心理状态评估:可采用焦虑自评量表(SAS)、抑郁自评量表(SDS)、患者健康问卷-9项量表(PHQ-9)。
(6)睡眠障碍评估:可采用匹兹堡睡眠质量指数(PSQI)进行主观睡眠评定。
患者可采用睡眠状况自评量表(SRSS)进行自我评估。
(7)吞咽功能评估:可采用洼田饮水试验来进行吞咽功能评估。
(8)共病评估:近90%以上的脑血管病患者存在共病问题,且主要疾病的风险随着共病程度的增加而增加,共病越多则缺血性脑卒中的预后越差,程度较重的共病不利于缺血性脑卒中的恢复。
脑卒中危险因素评估➤不可干预的危险因素:年龄、性别、种族、遗传等。
➤可干预的危险因素:分为干预后可以明确获益的危险因素和可能存在潜在获益的危险因素。

脑血管病是严重威胁中老年人健康及生命的主要疾病,1990至2013年,我国因脑卒中死亡导致生命年损失居首位的省从16个上升至27个。
因此,加强一级预防降低脑卒中发病率,是减轻其疾病负担的基本策略。
我国的卒中一级预防工作仍然存在较大差距。
认识脑血管健康的重要性,重视脑卒中预防的必要性,提高脑卒中风险评估与健康管理的可行性,将有力促进脑卒中的早期预防工作。
在从健康人、易患人群、高危人群发展到脑卒中患者的过程中,若能通过健康管理广泛开展早期预防工作,将会有力促进脑卒中危险因素群体暴露水平、发病风险和发病率的下降。
脑卒中的危险因素及其治疗与控制(一)脑卒中危险因素的分类美国心脏协会/美国卒中协会(AHA/ASA)卒中一级预防指南将脑卒中的危险因素分为3类:1. 不可改变的危险因素:包括年龄、性别、低出生体重、种族、遗传因素等。
2. 证据充分且可以控制的危险因素:包括高血压、吸烟、糖尿病、心房颤动、其他心脏疾病、血脂异常、无症状颈动脉狭窄、不合理的饮食与营养、缺乏身体活动、肥胖等。
3. 证据不充分或潜在可控制的危险因素:包括偏头痛、代谢综合征、饮酒、高同型半胱氨酸血症、口服避孕药、绝经后激素治疗、睡眠呼吸紊乱、高凝状态、药物滥用、脂蛋白(a)水平增高、炎症和感染等。
(二)脑卒中危险因素的治疗与控制1. 高血压:高血压是脑卒中最重要的危险因素,脑卒中的风险随着血压水平的升高而上升。
高血压的治疗应包括改善生活方式和药物治疗,血压水平调整的目标值为<140/90 mmHg,降压药物应根据患者的特点和耐受性进行个体化治疗。
当前,估计我国高血压患病人数已达 2.7 亿,已成为我国家庭和社会的沉重负担。
预防和控制高血压,是遏制我国心脑血管疾病流行的核心策略。
基层医疗卫生机构是高血压管理的“主战场”,其管理水平的高低将直接影响我国未来心脑血管疾病发展趋势。
(1) 高血压诊断标准表1 诊室及诊室外高血压诊断标准。


