39例不典型葡萄胎超声误诊原因分析
- 格式:pdf
- 大小:1.73 MB
- 文档页数:2

浅谈不典型葡萄胎的超声表现特点发表时间:2014-06-06T13:47:49.060Z 来源:《中外健康文摘》2014年第2期供稿作者:曹文林[导读] 对于不典型部分性葡萄胎来说,其主要是一种妊娠滋养细胞性疾病,主要是指胎盘上部分绒毛出现水泡状变形情况。
曹文林 (山西省潞城市人民医院功能科 047500)【摘要】目的探讨和分析不典型葡萄胎的临床超声表现特点,提高临床诊断的检出率。
方法此次所研究的葡萄胎患者为80例,然后对其进行研究和分析,并将超声检查结果与病理检查结果进行比较。
结果经过采用超声检查后,其中发现48例患者为典型葡萄胎且得到病理确诊。
32例为不典型葡萄胎,其中有12例被误诊为不完全性流产。
结论经过此次的研究发现,根据患者的临床症状和超声声像图检查则难以有效地辨别出葡萄胎和不完全性流产症状。
因此,在临床上对不典型葡萄胎患者进行诊断时还需要对患者进行综合性分析,并对患者的血清β-HCG检查以及宫腔诊刮病理等情况进行分析,以便能够准确地对不典型葡萄胎进行诊断。
【关键词】超声不典型葡萄胎特点【中图分类号】R5445.1 【文献标识码】A 【文章编号】1672-5085(2014)02-0038-02 临床上,葡萄胎又称之为水泡状胎块,这主要是因为患者在妊娠后因胎盘绒毛滋养细胞发生异常增生情况,进而使得终末端绒毛转变为水泡[1]。
由于这些水泡呈现连接为一串极为像葡萄,因此又叫做葡萄胎[2]。
然而葡萄胎的发生也受到地域性的影响。
对于不典型部分性葡萄胎来说,其主要是一种妊娠滋养细胞性疾病,主要是指胎盘上部分绒毛出现水泡状变形情况。
但是对于不典型葡萄胎来说,其的临床症状和实验室特征都不典型,因此常常出现误诊情况。
此次研究中,对患者采用超声检查,探讨和分析葡萄胎的临床表现特点。
1. 资料与方法1.1一般资料此次研究中,一共检查出32例不典型葡萄胎患者,对这些患者的临床情况进行回顾性分析。
患者年龄在21-37岁,平均为(26.5±1.0)岁。

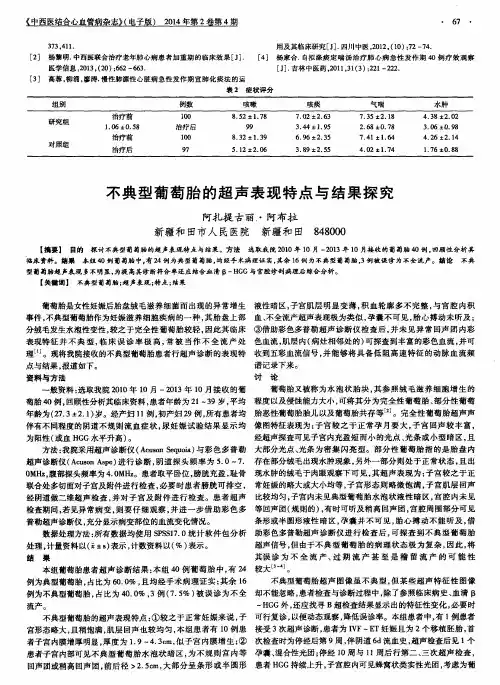
不典型葡萄胎的超声表现特点与结果探究目的:探讨不典型葡萄胎的超声表现特点与结果。
方法:选取我院2010年10月-2013年10月接收的葡萄胎40例,回顾性分析其临床资料。
结果:本组40例葡萄胎中,有24例为典型葡萄胎,均经手术病理证实,其余16例为不典型葡萄胎,3例被误诊为不全流产。
结论:不典型葡萄胎超声表现多不明显,为提高其诊断符合率还应结合血清β-HGG与宫腔诊刮病理后综合分析。
标签:不典型葡萄胎;超声表现;特点;结果葡萄胎是女性妊娠后胎盘绒毛滋养细菌而出现的异常增生事件,不典型葡萄胎作为妊娠滋养细胞疾病的一种,其胎盘上部分绒毛发生水泡性变性,较之于完全性葡萄胎较轻,因此其临床表现特征并不典型,临床误诊率极高,常被当作不全流产处理[1]。
现将我院接收的不典型葡萄胎患者行超声诊断的表现特点与结果,报道如下。
资料与方法一般资料:选取我院2010年10月-2013年10月接收的葡萄胎40例,回顾性分析其临床资料,患者年龄为21~39岁,平均年龄为(27.3±2.1)岁。
经产妇11例,初产妇29例,所有患者均伴有不同程度的阴道不规则流血症状,尿妊娠试验结果显示均为阳性(或血HGG水平升高)。
方法:我院采用超声诊断仪(Acuson Sequoia)与彩色多普勒超声诊断仪(Acuson Aspe)进行诊断,阴道探头频率为 5.0~7.0MHz,腹部探头频率为4.0MHz。
患者取平卧位,膀胱充盈,耻骨联合处多切面对子宫及附件进行检查,必要时患者膀胱可排空,经阴道做二维超声检查,并对子宫及附件进行检查。
患者超声检查期间,若见异常病变,则要仔细观察,并进一步借助彩色多普勒超声诊断仪,充分显示病变部位的血流变化情况。
数据处理方法:所有数据均使用SPSS17.0统计软件包分析处理,计量资料以(±s)表示,计数资料以(%)表示。
结果本组葡萄胎患者超声诊断结果:本组40例葡萄胎中,有24例为典型葡萄胎,占比为60.0%,且均经手术病理证实;其余16例为不典型葡萄胎,占比为40.0%,3例(7.5%)被误诊为不全流产。


探究超声误诊的原因及防范措施作者:贾铁娥来源:《人人健康》2018年第12期【摘要】超声波检查能够为临床诊断提供大量数据,但超声波诊断的正确率会受到多种因素的影响。
一方面它会受到仪器本身精度的制约,另一方面还会受到操作者的能力和经验以及疾病本身复杂性等的影响,难免会出现误诊现象。
为避免出现这种现象,本文从主观和客观两个方面对误诊进行分析。
【关键词】超声;误诊;原因;措施1超声误诊的原因分析超声诊断可为患者的病情做出特异性诊断,但是由于任何仪器都无法保证诊断结果百分之百正确。
超声误诊的原因多与仪器的质量和性能、医生操作不当以及伪像的产生等有关。
1.1仪器的质量和性能多种因素都会对图像的成像质量产生影响,包括仪器分辨力、对比度、图像动态范围以及图像的均匀性等,比如在对腹部进行超声检查时,图像的清晰度如果较低,容易对病情造成疏忽。
比如在连续多普乐超声和脉冲多普勒对患者进行检查,对声束角度和標尺范围方面一定要加以注意,这样能够帮助医生正确诊断血流速度以及压力差,避免出现误诊。
用彩色多普勒监测血流时,一旦仪器的灵敏度过低,容易产生错误的诊断或者遗漏病情。
1.2不规范操作延误病情①调整仪器不规范:如果医生出现操作失误,即使再先进的仪器设备也无法获得高质量画面。
并且,探头本身的质量以及和肌肤的接触,耦合剂的多少,检查范围也会对诊断结果产生影响。
②临床经验:如果超声医生缺少临床经验,其就很难对病情做出正确判断。
③检查不全面:诊断过程中,可能会存在多种疾病,有可能只发现了其中一种疾病,造成漏诊;④超声检查时间不足:如果工作量较大,人为会缩短检查时间,造成检查不全面的现象,出现漏诊。
1.3声像图的非特异性及伪像产生误差①声像图具有非特异性:临床超声诊断在诊断某些疾病时,由于疾病的特殊性容易造成误诊。
某些疾病在声像图上有类似的表现,或者无法观察到,我们把这称之为声像图的非特异性。
比如肝癌液化和肝脓肿难以加以辨别,很可能造成错误的诊断。

超声漏诊或误诊妇科疾病19例临床分析目的分析超声漏诊或误诊妇科疾病的原因,探讨减少漏诊误诊的方法。
方法对我院2013年1月~2014年12月经手术治疗的妇科病例1063例进行回顾性分析。
结果1063例妇科疾病中,超声诊断符合1044例,诊断符合率98.21%,漏诊7例,漏诊率0.65%,误诊12例,误诊率1.13%。
漏诊误诊病例详见表格1。
结论超声对妇科疾病有较高的诊断价值,但仍存在一定的漏诊、误诊率,超声医师必须加强对妇科疾病的超声诊断及相关临床知识学习,必要时亲自采集病史,拓展思维,综合分析才能进一步提高妇科疾病超声诊断水平,减少漏诊误诊。
标签:超声漏诊;误诊;妇科疾病1 资料与方法1.1一般资料本文回顾性分析2013年1月~2014年12月在我院妇科住院,经手术治疗的妇科疾病1063例,年龄18~49岁,均为女性。
1.2检查仪器与方法采用GE730和迈瑞DC-N6彩色多普勒超声诊断仪,腹部探头频率3.5MHZ,腔内探头频率5~7 MHZ。
检查中了解病史及月经史,经腹部超声检查,患者需充盈膀胱,将探头置于耻骨联合上方做纵、横、斜切多个切面的扫查。
经阴道超聲检查,患者排空膀胱取膀胱截石位,探头表面涂耦合剂再套上双层避孕套,缓慢放入阴道,进行纵、横、斜切多个切面的扫查,主要观察子宫,双侧卵巢及周围组织,观察血流信号时启用彩色多普勒。
2 结果1063例妇科疾病中,超声诊断符合1044例,诊断符合率98.21%,漏诊7例,漏诊率0.65%,误诊12例,误诊率1.13%。
见表1。
3 讨论超声对妇科疾病有较高的诊断价值,方法简便,无创,经济,患者容易接受,且定位性好,能实时,准确提供妇科包块的内部回声,边界,形态,位置以及血流供应情况,为临床诊断提供可靠的依据。
超声有利于各种急腹症的鉴别,如宫外孕,急性阑尾炎,右侧输尿管结石等。
但是由于受疾病本身的形态,大小,病理过程的不同,医师临床经验,诊断思维的影响,妇科疾病超声诊断仍存在一定的漏诊或误诊。

葡萄胎的超声诊断分析葡萄胎是指妊娠后胎盘绒毛滋养细胞增生、间质水肿而形成大小不一的水泡,水泡间借蒂相连成串,形如葡萄又称水泡状胎块。
它是妇产科常见疾病之一,发病率是正常妊娠的1/300~1/500[1],可发生生育期的任何阶段,以20岁以下和40岁以上多见,可能与卵巢功能及衰退有关。
1 资料与方法1. 1 一般资料收集本院2012年8月~2013年6月诊断的30例葡萄胎患者,年龄18~45岁,所有病例均经超声诊断,并经清宫病理学证实。
主要表现是停经后阴道出血,尿妊娠试验阳性或血HCG升高。
1. 2 方法采用PHILIPS HDI4000及Hitachi Preirus超声诊断仪,经阴道探头频率4~8 MHz,腹部探头频率3~5 Hz,患者经腹部超声及阴超超声进行联合检查。
2 结果经病理证实的30例葡萄胎病例中,16例诊断为完全性葡萄胎,其声像图表现特征较明显:子宫体积增大,明显大于停经月份;宫腔未见明显妊娠囊及胎儿结构,其内充满蜂窝状、小圆形液性暗区,或因出血宫腔一侧出现片状、不规则液性暗区或云雾状低回声区;8例诊断为部分性葡萄胎,其声像图表现:宫腔内见妊娠囊及胚胎回声,部分胎盘绒毛呈蜂窝状改变,可见大小不等圆形液性暗区;3例误诊为过期流产,其声像图表现:子宫大小尚正常,妊娠囊不规则,内未见明显胎心搏动,可见不规则光斑回声,还可见大小不等的液性暗区;3例误诊为不全流产,其声像图表现:子宫增大明显,宫腔内见不规则斑状、团块状混合回声,或见少许液性暗区。
3 讨论葡萄胎是来源于滋养细胞的疾病,大体表现为葡萄似的水泡状改变(水泡壁菲薄而透明,内含黏性液体),形成大小从数毫米至数厘米的类似葡萄样的结构,充满整个宫腔,致子宫大于妊娠月份。
一般将葡萄胎分为两种类型:①完全性葡萄胎,整个子宫腔内充满大小不等的水泡状组织,绒毛间隙水肿,滋养细胞增生,无胎儿及附属物。
②部分性葡萄胎,仅部分绒毛有水泡状改变,滋养细胞增生,可有或无胎儿。

超声诊断宫外孕漏诊及误诊原因分析摘要:目的:分析在宫外孕患者的超声诊断当中,患者出现漏诊及误诊的相关原因。
方法:选择我院在2016年一整年间收治的接受超声诊断出现误诊及漏诊的10例宫外孕患者为相关对象,对所有患者的超声诊断方法进行分析,观察患者的超声诊断图像情况,进而分析患者被漏诊及误诊的具体原因。
结果:在宫外孕患者的超声诊断当中,患者出现误诊及漏诊的原因相对较多,与患者的发病部位、超声图像的情况等相关。
结论:在宫外孕患者的超声诊断当中,受到多方面因素的影响,患者很有可能被漏诊或者误诊,医生需要对既往漏诊及误诊病例进行分析,并且探讨深层原因,以免患者诊断出现不科学情况。
关键词:宫外孕;超声;误诊;漏诊;诊断;原因在临床妇产科疾病当中,宫外孕是一种较为常见的急腹症,且目前发生率在临床中略有提高[1]。
在宫外孕患者当中,一些患者发病情况较为凶险,也有一些患者的症状不够典型,少数患者还会出现无明显症状的情况[2]。
宫外孕患者的病情大多较为凶险,对于患者自身的生命安全也存在较为严重的威胁,如果患者无法接受科学、及时的诊治,甚至会造成患者死亡等。
在宫外孕患者的临床诊断当中,超声诊断是目前的常用方式,但是在诸多因素的影响下可能会造成患者出现漏诊、误诊等。
我院对患者误漏诊原因进行分析,现根据研究结果进行如下分析:1 资料与方法1.1 一般资料从我院2016年1—12月时间段内妇产科收治的患者当中选择10例宫外孕患者进行具体分析,所有患者在我院接受诊断但是出现了误诊、漏诊的情况,所有患者在参与本次研究前签署了知情同意书,为自愿参加研究。
我院在本次研究当中排除的患者为:精神疾病患者、确切诊断的宫外孕患者、意识障碍患者、表达及认知功能障碍患者、非自愿参与此次研究患者。
在所有患者当中,年龄最小的患者为21岁,最大患者为42岁,其中5例患者出现了不规则的阴道出血,有7例患者的HCG检查结果为阳性。
1.2 方法我院在所有患者的临床诊断当中利用超声诊断的方式,所使用的仪器为飞利浦IU22设备,探头的频率为3.5—7.5MHz。

超声漏诊误诊管理制度一、超声漏诊误诊的原因分析1. 医生技术水平不足:超声检查是一项需要高度技术的医疗操作,医生的技术能力直接关系到检查的准确性。
一些医生在技术水平上可能存在不足,导致漏诊误诊的问题出现。
2. 患者因素:患者自身的生理特点、病症表现等会对超声检查的准确性产生影响,一些患者因为自身原因,导致超声检查结果不准确而出现漏诊误诊。
3. 仪器设备问题:超声检测仪器的正常运行与否直接影响着检查的准确性,一些仪器设备的性能问题可能导致漏诊误诊的发生。
4. 医疗制度管理不规范:医院的管理制度、工作流程等因素会对医护人员的工作产生一定的影响,不规范的管理制度可能导致漏诊误诊问题。
以上是超声漏诊误诊的一些常见原因,采取相应的措施,可以有效地降低漏诊误诊的发生率。
二、超声漏诊误诊管理制度的建立为了提高超声检查的准确性,降低漏诊误诊的风险,医院应该建立完善的超声漏诊误诊管理制度,加强对医生和检查设备的管理和监督。
下面是一些医院可以采取的措施:1. 医生的培训和进修:医院可以针对医生的技术水平开展针对性的培训和进修,提高医生的超声检查技术水平,从而降低漏诊误诊的风险。
2. 定期检查设备维护和保养:医院可以组织专业的维护人员对超声检查设备进行定期检查、维护和保养,确保设备的正常运行,提高检查的准确性。
3. 强化患者教育:对于一些患者,医院可以通过教育的方式,让他们了解超声检查的操作流程和注意事项,使患者配合检查,提高超声检查的准确性。
4. 建立医疗质量管理制度:医院应该建立医疗质量管理制度,加强对医生和检查设备的监督和管理,及时发现和纠正漏诊误诊的问题。
5. 制定超声检查操作规程:医院可以针对超声检查制定相应的操作规程,明确医生在操作过程中需要注意的事项,提高检查的准确性。
以上是一些医院可以采取的措施,建立完善的超声漏诊误诊管理制度。
通过这些措施,可以有效地提高超声检查的准确性,降低漏诊误诊的风险。
三、超声漏诊误诊管理制度的完善除了建立超声漏诊误诊管理制度之外,医院还需要对制度进行不断的完善和改进。

超声漏误诊常见原因超声漏误诊是指医生在超声检查中漏诊或误诊某些疾病的情况。
超声检查作为一种无创、简便、安全、经济的诊断手段,在临床应用中越来越广泛。
然而,由于各种因素的影响,超声漏误诊仍然是存在的,并且是常见的。
以下是一些常见的超声漏误诊原因。
首先,技术因素是导致超声漏误诊的主要原因之一。
超声技术操作和判断的准确性直接影响着诊断的准确性。
在超声检查中,医生需要熟悉和掌握超声仪器的操作技巧和调节方法,以确保获得高质量的超声像。
此外,医生还需要具备扎实的解剖学和病理学知识,以对超声影像进行正确解读和判断。
如果医生对技术不熟悉或对病灶的特征不了解,就容易发生漏诊或误诊。
其次,超声图像质量的影响也是导致漏误诊的重要因素之一。
超声检查需要通过声波在组织中的传播形成影像,如果患者体表的脂肪组织过厚、气体积聚、穿刺难度较大等因素,就会影响到超声的传播和质量,从而导致部分病变无法显示或显示不清晰,增加了漏诊的风险。
此外,超声操作者的经验和训练水平也直接影响超声漏误诊的情况。
经验丰富的超声医生对超声表现的各种病变有更准确的判断和认识,对患者情况的评估更为全面,能够避免或减少漏诊和误诊的发生。
而初级操作者由于经验不足,可能会忽略病灶的细微变化或错将正常结构误认为异常。
另外,患者因素也可能导致超声漏误诊。
例如,患者的体形、体位、呼吸等因素对超声扫描的影响较大。
如果患者体位不当或呼吸不稳,就会影响超声的成像和观察,造成漏诊的可能性。
同时,一些特殊类型的病灶或疾病在超声中的表现可能比较隐蔽或模糊,容易被忽略或误诊。
此外,医生的认识偏差、主观判断和主观意识等因素也可能导致超声漏误诊的发生。
医生在面对某些病灶时,可能会有自己的认识偏好或心理依赖,导致忽略或漏诊其他可能性。
另外,医生的心理状态和工作压力也会对诊断准确性产生影响,工作时的紧张和精神状态不佳也容易导致误诊。
因此,要减少超声漏误诊的发生,除了医生要具备扎实的专业知识和技术,还需要不断提高技术水平,增加实践经验外,还需要加强团队合作,通过医生之间的讨论和交流,相互学习和提高,在诊断过程中互相监督和纠正,以提高诊断的准确性。

异位妊娠彩色超声误诊漏诊分析目的分析异位妊娠的彩色多普勒超声图像特征,探讨误诊、漏诊原因,提高诊断准确性。
方法回顾性的分析97例异位妊娠患者彩超检查图像,与手术结果进行对照。
结果97例手术证实异位妊娠中超声诊断95例,占98%,误诊2例,占2%。
结论具有典型超声图像的异位妊娠超声诊断准确率较高,表现不典型时,结合临床病史分析图像时可降低误诊率,提高诊断准确性。
标签:超声;误诊;异位妊娠1 资料与方法1.1 一般资料97例患者于2008年~2011年因异位妊娠在我院住院治疗。
年龄19岁~45岁,平均年龄28岁。
76例有停经史,阴道不规则流血者21例。
尿HCG弱(+)3例。
宫内有节育环者19例。
患者多因阴道流血突发下腹部疼痛或失血性休克就诊。
1.2 方法患者仰卧位,膀胱适度充盈。
在急诊时可致人导尿管管道膀胱内,注入300~500ml生理盐水后,条件适合者行阴道超声检查,对子宫及附件行纵切及横切检查。
记录以下内容:子宫大小,子宫回声是否均匀,内膜厚度,宫内是否有真,假妊娠囊。
双侧卵巢是否能探及,其大小,形态,是否合并黄体囊肿,双侧附件区,宫角,宫颈及其他不为是否有异常无回声;有无盆腔积液。
2 结果经手术及病理诊断的97例异位妊娠患者中,超声诊断95例,占98%。
误诊,漏诊各1例,约占2%。
这97例异位妊娠中有91例输卵管妊娠,4例卵巢妊娠,1例宫角妊娠,1例宫颈部妊娠。
输卵管妊娠超声声像图表现子宫稍增大,内膜增厚,宫腔内未见妊娠囊者71例,有假妊娠囊者7例,合并黄体囊肿31例,附件区可见异常包块41例。
异常回声包块声像图表现有3种形态:①妊娠囊性包块型,包块内可见妊娠囊,囊内可见卵黄囊6例,有胎芽组织9例,可见心管搏动4例;②低回声包块型在妊娠囊未破裂前多呈均匀的低回声包块,在妊娠囊周围的包块内可见较丰富的彩色血流;③不均质混合回声包块型,该包块多为妊娠囊增大,输卵管破裂出血,妊娠囊流出,与血块凝聚于输卵管卵巢周围形成血肿。
孕早期不典型葡萄胎超声诊断62例临床分析摘要目的分析孕早期不典型葡萄胎的超声诊断。
方法62例不典型葡萄胎患者,对其临床资料和超声检查结果进行回顾性分析。
结果62例不典型葡萄胎患者中,40例患者被证实为不典型葡萄胎,其他22例患者被误诊为过期流产。
结论孕早期不典型葡萄胎的超声表现复杂,超声表现缺乏典型性,临床误诊率和漏诊率较高,临床诊断中应结合超声检查、临床表现、彩色多普勒血流显像(CDFI)与血β绒毛膜促怀腺激素(β-HCG),进而使临床诊断的准确性提高。
关键词孕早期;不典型葡萄胎;超声诊断Clinical analysis of ultrasound diagnosis of atypical hydatidiform mole in 62 early pregnancy cases WEI Yue. Guangdong Medical University Affiliated Hospital,Zhanjiang 524000,China【Abstract】Objective To analyze the ultrasound diagnosis of atypical hydatidiform mole in early pregnancy. Methods The clinical data and ultrasound findings of 62 atypical hydatidiform mole were retrospectively analyzed. Results Among 62 atypical hydatidiform mole cases,there were 40 cases comfirmed as atypical hydatidiform mole,and the other 22 cases were misdiagnosed as missed abortion. Conclusion The ultrasound manifestations of atypical hydatidiform mole in early pregnancy are complex and atypical,and the clinical misdiagnosis rate and missed diagnosis rate are high. Clinical diagnosis should be combined with ultrasound,clinical manifestations,color doppler flow imaging (CDFI)and blood human chorionic gonadotropin β (β-HCG),so as to improve the accuracy of clinical diagnosis.【Key words】Early pregnancy;Atypical hydatidiform mole;Ultrasound diagnosis葡萄胎是指孕婦在妊娠后,体内胎盘绒毛滋养细胞发生异常增生,终末绒毛不断转变为相连成串的水泡,临床中也将其称之为水泡状胎块[1]。
202135例葡萄胎超声诊断表现分析范文 0引言 妊娠滋养细胞疾病是一组来源于胎盘滋养细胞的疾病。
葡萄胎是妊娠滋养细胞疾病中的一种良性疾病。
葡萄胎的形成与绒毛滋养细胞异常有关。
是妊娠后胎盘绒毛滋养细胞增生、间质水肿,形成大小不一的水泡,水泡间由细带相连成串,状如葡萄而得名,又称水泡状胎块[1].选取2013 年 6 月至2014 年 12 月收治的 35 例葡萄胎超声诊断表现分析如下。
1资料与方法 1.1一般资料 本组收治的葡萄胎患者35 例,年龄 22~39 岁,平均 27岁。
停经 35 天 ~26 周。
1.2方法 应用东芝超声诊断仪,经腹探头频率3.5~5.0MHz, 经阴道探头频率 5.5MHz,常规经腹或经阴道探查。
2超声表现 2.1完全性葡萄胎 病理上指妊娠物完全为水泡状胎块,无胎儿及其附属物或胎儿痕迹。
超声显示:子宫大于停经妊娠周;宫腔内充满密集光点及大小不等无回声区如蜂窝状;宫内未见胚囊、胎儿及胎盘、羊水等物;宫内有出血时可见宫腔内不规则的无回声区。
典型者声像图有特征性表现:①子宫大于停经月份;②宫腔内充满大小不等小囊性结构,其分布呈蜂窝状;③病变区无明显彩色血流分布;④子宫动脉血流阻力指数下降。
2.2部分性葡萄胎 病理上指仅有部分绒毛变为水泡,常有胚胎或胎儿组织,胎儿大多死亡,也可有存活儿但极少有足月儿,胎儿常常发育迟缓或合并多发畸形[2].超声显示增大的子宫内除宫腔蜂窝状结构,还可见变形的胚囊。
有时可见死亡胎儿声影、甚或存一活胎儿。
个别仅表现为胎盘内部的混合性包块,胎儿小于妊娠周。
2.3结果 超声诊断葡萄胎患者与病理结果相符合30 例,诊断符合率为 85.71%,5 例误诊。
3讨论 因绒毛膜的滋养层细胞不规则增生,绒毛间质水肿变性,形成大小不等葡萄样小囊泡组织,称葡萄胎。
若葡萄胎组织侵入子宫肌层,称恶性葡萄胎。
因绒毛膜促性腺激素作用,葡萄胎病人可发生卵巢囊性肿大,称“黄素囊肿”. 流行病学资料揭示,营养状况及社会经济因素低下、年龄小于20 岁或大于 35 岁都是完全性葡萄胎的高危因素。
产前超声漏诊或误诊胎儿畸形24例分析目的:分析产前超声漏诊或误诊胎儿畸形的原因。
方法:对我院2012年1月至2014年12月间产前超声漏诊或误诊的24例胎儿畸形的产前超声诊断与产后确诊资料进行回顾性分析。
结果:222例胎儿畸形中,产前超声漏诊20例,误诊4例。
结论:造成漏诊或误诊胎儿畸形的因素有主观、客观因素,分析其原因有利于提高胎儿畸形产前超声诊断水平,及早发现胎儿畸形,让孕妇有知情权,早期干预,有利于实现优生优育。
标签:产前超声;胎儿畸形;漏诊;误诊产前超声检查是应用超声的物理特性,对胎儿及其附属物进行影像学检查,是了解胚胎、胎儿主要解剖结构的大体形态最常用、无创、可重复的方法。
产前超声检查的应用,有利于进一步提高出生人口的质量[1-2]。
然而,由于超声技术的局限性,仪器性能,医师的专业技术水平以及孕妇的各种因素和胎儿孕周、体位、羊水量等多种因素影响,产前超声并不能筛查出所有胎儿畸形[3],对部分畸形有漏诊或误诊。
本文就2012年1月至2014年12月在我院进行产前超声检查经引产或出生后证实的24例胎儿畸形漏诊病例进行分析。
1 资料与方法1.1 临床资料本文回顾性分析自2012年1月至2014年12月在我院产前门诊建卡行产前超声检查及部分外院送诊孕妇共7895例,年龄18~36岁,平均(27.3±2.1)岁。
孕龄20~32周,平均(26.2±2.3)周,其中经引产或出生后证实的胎儿畸形222例,漏诊20例,占检查人数0.25%,误诊4例,占检查人数0.05%。
1.2 检查仪器采用GEvoluson730彩色多普勒超声诊断仪,腹部探头与容积探头,探头频率为3.5~5.0MHz。
1.3 方法全部操作均由具产前超声诊断资质医师进行,孕妇取仰卧位,经腹部进行多切面扫查,按卫生部《产前诊断技术管理条例》系统超声检查要求,依次观察胎儿头颈部、脊柱、胸部、腹部、四肢、胎儿生长参数测定,胎儿附属物观察,留存标准切面存于工作站以随访查用。