非肌层浸润性膀胱癌的诊断治疗
- 格式:ppt
- 大小:3.04 MB
- 文档页数:40

不同手术方式治疗非肌层浸润性膀胱癌效果及安全性非肌层浸润性膀胱癌是一种恶性肿瘤,起源于膀胱黏膜的恶性细胞。
治疗膀胱癌的主要手术方式包括经尿道肿瘤切除术、经尿道膀胱切除术和开放膀胱切除术。
本文将探讨不同手术方式治疗非肌层浸润性膀胱癌的效果和安全性。
经尿道肿瘤切除术(TURBT)是一种常用的膀胱癌手术方式,适用于非肌层浸润性膀胱癌的初始治疗和复发治疗。
该手术通过将肿瘤从膀胱内切除,可减轻患者的症状和控制癌症的进展。
TURBT手术简单、创伤小,恢复时间快,适合于患者的局部病变。
TURBT有很高的复发率,对于大面积浸润性膀胱癌的治疗效果有限。
经尿道膀胱切除术(RC)是去除膀胱及相邻组织的手术方法,适用于非肌层浸润性膀胱癌的治疗。
该手术通过移除膀胱和周围组织来治疗癌症。
RC手术可以保留尿道,同时也可以切除尿道,视患者的具体情况而定。
RC手术的治疗效果较TURBT更好,可以减少癌症的复发风险和延长患者的生存时间。
RC手术的切口较大,患者恢复时间较长,且可能出现一些并发症,如感染和出血等。
由于膀胱的切除,患者需要进行尿流动力学改变或膀胱替代物插入手术,可能对患者的生活质量产生不利影响。
开放膀胱切除术(OC)是一种传统的膀胱癌手术方法,适用于非肌层浸润性膀胱癌的治疗。
该手术通过完全切除膀胱和周围组织来治疗癌症。
OC手术与RC手术类似,但切口更大,恢复时间更长。
相对于RC手术,OC手术的切口更小,患者术后的并发症风险较低。
OC手术可以更彻底地切除癌症,降低复发风险。
综合以上三种手术方式,经尿道肿瘤切除术是一种最常用的治疗非肌层浸润性膀胱癌的方法,适用于病情较轻的患者。
经尿道膀胱切除术适用于肿瘤较大,浸润程度较深的患者。
开放膀胱切除术适用于需要更彻底切除癌症的患者。
这些手术方式的选择应根据患者的具体情况,如年龄、肿瘤大小和位置等来决定。
不同手术方式治疗非肌层浸润性膀胱癌的效果和安全性各有优劣。
每种手术方式都有其适应症和禁忌症,患者应在与医生进行详细讨论后选择适合的手术方式。

非肌层浸润性膀胱癌的治疗非肌层浸润性膀胱癌(non muscle-invasive bladder cancer)或表浅性膀胱癌(superficial bladder cancer)占初发膀胱肿瘤的70%,其中T a占70%、T1占20%、T is占10%[1]。
T a和T1虽然都属于非肌层浸润性膀胱癌,但两者的生物学特性有显著不同,由于固有层内血管和淋巴管丰富,故T1容易发生肿瘤扩散[2]。
某些因素同非肌层浸润性膀胱癌的预后密切相关。
其中与复发密切相关的因素包括肿瘤数目、肿瘤的复发频率,尤其是术后3个月时有无复发、肿瘤大小、肿瘤分级。
与肿瘤进展最相关的因素包括肿瘤的病理分级和肿瘤分期[3-7]。
膀胱颈处的肿瘤预后较差[8]。
根据复发风险及预后的不同,非肌层浸润性膀胱癌可分为以下三组:1. 低危非肌层浸润性膀胱尿路上皮癌单发、T a、G1(低级别尿路上皮癌)、直径<3cm(注:必须同时具备以上条件才是低危非肌层浸润性膀胱癌)。
2. 高危非肌层浸润性膀胱尿路上皮癌多发或高复发、T1、G3(高级别尿路上皮癌)、T is。
3. 中危非肌层浸润性膀胱尿路上皮癌除以上两类的其他情况,包括肿瘤多发、T a~T1、G1~G2(低级别尿路上皮癌)、直径>3cm等。
欧洲膀胱癌指南根据EORTC评分表的肿瘤评分,将非肌层浸润性膀胱尿路上皮癌分为低危、中危和高危(参见九(二)《膀胱癌的预后因素》一节)。
(一)手术治疗1.经尿道膀胱肿瘤切除术经尿道膀胱肿瘤切除术(TUR-BT)既是非肌层浸润性膀胱癌的重要诊断方法,同时也是主要的治疗手段。
膀胱肿瘤的确切病理分级、分期都需要借助首次TUR-BT后的病理结果获得[9,10]。
经尿道膀胱肿瘤切除术有两个目的:一是切除肉眼可见的全部肿瘤,二是切除组织进行病理分级和分期。
TUR-BT术应将肿瘤完全切除直至露出正常的膀胱壁肌层。
肿瘤切除后,建议进行基底部组织活检,便于病理分期和下一步治疗方案的确定。


膀胱癌诊疗规范膀胱癌是起源于膀胱尿路上皮的恶性肿瘤,是泌尿系统最常见的恶性肿瘤之一。
膀胱癌的发生发展是复杂、多因素、多步骤的病理过程,其具体发病机制尚未完全阐明,研究证实:内在的遗传因素与外在环境因素均有重要作用。
外在危险因素包括吸烟和长期接触工业化学产品。
一、膀胱癌的诊断膀胱癌诊断及病理分级、分期的基本原则如下。
1)需询问病史,体格检查、超声、泌尿系 CT/MRI 检查或CTU/MRU 检查、胸部 X 线/或胸部 CT 检查。
2)怀疑膀胱癌的患者应行膀胱镜检查;对可能需要行根治性膀胱切除术或需要化疗的患者,建议同时病理活检;部分患者行诊断性TURBT 明确病理结果及病理分期。
3)怀疑原位癌、尿脱落细胞阳性而无明确肿瘤、无黏膜异常者应考虑随机活检,可选择荧光膀胱镜或NBI 膀胱镜检查。
4)肌层浸润性膀胱癌有骨痛或碱性磷酸酶升高怀疑有骨转移者,建议骨扫描检查。
5)尿膀胱肿瘤标志物是一种无创检查方法,对可疑尿路上皮肿瘤诊断;中、高危尿路上皮癌患者术后是否复发转移有辅助作用。
6)推荐采用膀胱癌 2017 TNM 分期系统(AJCC)进行病理学分期荐采用2004年及2016版的分级标准(表3)。
7)尿路上皮癌分子分型根据 CK5/6、CD44、CK20 和P53 表达情况分为基底样型(Basal)、管腔样型(Luminal)和野生型P53 样型,与预后相关,基底样型预后最差,野生型 P53 样型预后最好。
表 1 2017 年 AJCC 膀胱癌 TNM 分期表 2 WHO 2016 版非浸润性膀胱尿路上皮肿瘤分类和浸润性膀表 3 WHO 1973 年及 2004 年膀胱尿路上皮癌恶性程度分级系统WHO 1973 年分级WHO 2004 年分级乳头状瘤乳头状瘤Grade 1:高分化低度恶性潜能尿路上皮乳头状瘤Grade 2:中分化低级别乳头状尿路上皮癌Grade 3:低分化高级别乳头状尿路上皮癌二、膀胱癌的治疗1.非肌层浸润性膀胱尿路上皮癌(NMIBC):标准治疗手段首选经尿道膀胱肿瘤电切术(TURBt),术后根据复发危险决定膀胱内灌注治疗方案。

非肌层浸润性膀胱癌手术治疗的方式的有哪些?发布时间:2021-02-03T11:01:17.587Z 来源:《中国医学人文》2021年1期作者:刘文兵[导读] 膀胱癌对于我们来说并不陌生,是比较常见的一种泌尿系统的恶性肿瘤刘文兵成都市青白江区人民医院泌尿外科四川成都610300膀胱癌对于我们来说并不陌生,是比较常见的一种泌尿系统的恶性肿瘤,同时也最常见的十大肿瘤之一。
根据数据显示,膀胱癌在我国泌尿生殖系统中发病率是最高的,居首位。
膀胱癌这种疾病在任何年龄都是有可能会发生的,儿童也不例外。
但是年龄越大,发病率就会越高,在50-70岁这个年龄段,发病率是最高的。
除了年龄方面,男性的发病率也比女性要高出3-4倍。
膀胱癌的主要类型有膀胱尿路上皮癌、膀胱腺癌、膀胱鳞状细胞癌,还有一些发生率比较小的罕见类型有膀胱类癌、膀胱透明细胞癌、膀胱小细胞癌。
在这些病变中,我们最常会遇到的是膀胱尿路上皮癌,超过90%的膀胱癌都是这种类型的病变,因此,通常说到膀胱癌大多数都是这一类型。
可以引发膀胱癌的因素非常的复杂,有遗传方面的,也有环境方面的。
目前比较明确的可以导致膀胱癌的是吸烟和长期接触芳香胺类化学物质。
膀胱癌中有大约30%-50%是因为吸烟引起的,随着烟龄的增加,患病的概率也随之上升,吸烟可以增加2-6倍的患病率;另外一种危险因素是长期接触像苯胺、2-萘胺、1-萘胺、二氨基联苯等化学物质,会增加膀胱癌的患病率,因为接触这些化学物质而患病的患者大约占四分之一。
在以下几种产业中工作的人非常容易患病,分别为铝制品、煤炭气化、焦油、沥青、染料、橡胶等。
患有膀胱癌的病人在最开始的时候会出现血尿,一般都是无痛、间歇性的,大多数人、都是肉眼可见的,也有镜下血尿的情况。
这种情况有的时候就会出现一次或者一至几天不等,慢慢就会自行消失或减退,有的患者可能在此期间服药治疗,就会让患者以为病已经好了。
而膀胱癌的肿瘤大小、波及范围、恶性程度等与血尿的持续时间不一定就是成正比的,有的时候肿瘤都已经发展到了晚期或者已经长很大的时候才刚刚出现血尿,而血尿大量出现的时候可能只是一个很小的肿瘤。

膀胱癌诊断治疗指南主编李宁忱北京大学吴阶平泌尿外科医学中心北京大学首钢医院副主编谢立平浙江大学医学院附属第一医院编委(按姓氏拼音排序)陈凌武中山大学附属第一医院董胜国青岛大学医学院附属医院范欣荣中国医学科学院北京协和医学院(清华大学医学部)北京协和医院潘铁军广州军区武汉总医院王忠上海交通大学医学院附属第九人民医院魏东卫生部北京医院徐可复旦大学附属华山医院许传亮第二军医大学长海医院许克新北京大学人民医院秘书宋毅北京大学泌尿外科研究所北京大学第一医院目录一、前言二、膀胱癌的流行病学和病因学三、膀胱癌的组织病理学四、膀胱癌的诊断五、非肌层浸润性膀胱癌的治疗六、肌层浸润性膀胱癌的治疗七、尿流改道术八、膀胱癌的化疗与放疗九、膀胱癌患者的生活质量、预后与随访十、膀胱非尿路上皮癌一、前言膀胱癌是我国泌尿外科临床上最常见的肿瘤之一,是一种直接威胁患者生存的疾病。
为了进一步规范膀胱癌诊断和治疗方法的选择,提高我国膀胱癌的诊断治疗水平,中华医学会泌尿外科学分会于2006年组织有关专家组成编写组,在学会委员会的直接领导与组织下,以国内外循证医学资料为依据,参考《吴阶平泌尿外科学》、Campbell’s Urology以及欧洲泌尿外科学会(EAU)、美国泌尿外科学会(AUA)、美国国立综合癌症网络(NCCN)等相关膀胱癌诊断治疗指南,结合国内临床实际,编写完成了2007年版中国《膀胱癌诊断治疗指南》,并在2009年进行了更新,为我国不同医疗条件下泌尿外科医师选择合理的膀胱癌诊断方法与治疗手段提供了有益的指导,对提高我国膀胱癌的诊治水平起到了巨大的推动作用。
两年来,随着膀胱癌诊断治疗相关研究的进展,使得《膀胱癌诊断治疗指南》又有了进一步更新的需要。
在中华医学会泌尿外科学分会的统一领导安排下,《膀胱癌诊断治疗指南》编写组通过广泛征求意见,仔细查阅最新相关文献,并经过反复讨论,完成此版更新后的《膀胱癌诊断治疗指南》,以期对膀胱癌的临床诊断治疗工作提供更好的帮助。

PVBT治疗多发性非肌层浸润性膀胱癌的临床研究研究背景多发性非肌层浸润性膀胱癌(T1高、T2、T3、T4a N0 M0)是一种常见的膀胱肿瘤,其发病率逐年增加。
目前,膀胱癌的治疗方法包括手术、放疗和化疗等。
但是这些方法对于多发性的非肌层浸润性膀胱癌效果不如人意。
因此,近年来越来越多的研究者开始探索适用于治疗多发性非肌层浸润性膀胱癌的新方法。
其中,前列腺素E1和超声联合治疗(PVBT)被认为是一种有潜力的治疗方法。
PVBT的治疗机制PVBT是将前列腺素E1和超声波联合应用于治疗肿瘤的一种新方法。
其主要原理为通过前列腺素E1的扩张血管作用,将超声波的治疗效果更有效地传递到肿瘤组织中;同时前列腺素E1也对肿瘤细胞具有直接杀伤作用,从而使得PVBT更具有针对性和高效性。
此外,PVBT治疗对周围正常组织伤害较小,治疗后患者的生活质量得到了有效的提高。
研究方法本研究纳入了100例多发性非肌层浸润性膀胱癌患者,采用随机分组的方式,其中50例患者接受PVBT治疗,另外50例患者接受传统的标准治疗(手术+放疗或化疗)。
两组患者的基本情况均衡,包括年龄、性别、病情分期等。
PVBT组治疗方案:以前列腺素E1为基础,将超声波应用在膀胱肿瘤灶上,每周治疗2次,每次治疗30分钟,共10周。
传统治疗组治疗方案:根据患者病情进行传统治疗。
研究周期为两年,最终分析两组患者治疗效果,并进行病理学和生存学分析。
研究结果PVBT组12例患者出现不同程度的较为明显的膀胱刺激症状,均可通过对治疗方案和治疗时间进行调整来缓解;传统治疗组患者存在相应的化疗反应和放疗反应。
治疗后,PVBT组患者的病理完全缓解率(CR)为88.5%,传统治疗组患者的病理完全缓解率(CR)为70.6%,两组比较差异有统计学意义(P < 0.05)。
此外,PVBT组患者的生存率也高于传统治疗组。
治疗后1年、3年、5年的总生存率分别为100%、86.8%和78.6%;传统治疗组同期的生存率分别为84%、60%和45.1%。
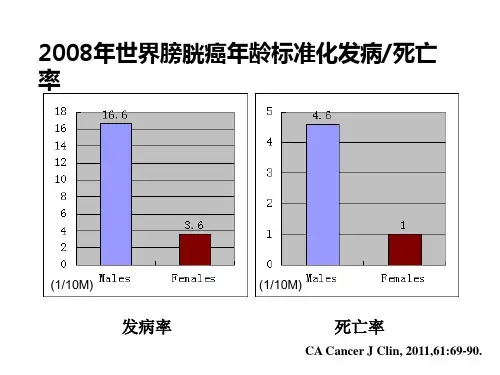

世界最新医学信息文摘 2019年 第19卷 第34期29投稿邮箱:sjzxyx88@·综述·非肌层浸润性膀胱癌诊治研究进展李伟(桂平市人民医院 泌尿外科,广西 桂平 537200)0 引言膀胱癌是泌尿系常见的恶性肿瘤之一,西方国家膀胱癌在男性常见恶性肿瘤中排第四,中国男性膀胱癌的发病率为7.3/10万,女性2/10万。
膀胱癌有易侵袭、易复发、易耐药、多中心等特性,非肌层浸润性膀胱癌在膀胱癌中占70%-80%,其中10%-30%的非肌层浸润性膀胱癌进展为肌层浸润性膀胱癌。
目前治疗非肌层浸润性膀胱癌的主要方式是单纯经尿道膀胱肿瘤切除术(TURBT ),以及TURBT 联合膀胱灌注治疗。
由于患者因素的多样性等,具体治疗方式也有不同。
加强非肌层浸润性膀胱癌的诊治对于提高预后有重要的意义。
1 非肌层浸润性膀胱癌诊断荧光原位杂交(FISH )是一种细胞遗传学试验,在临床上能够用于确认可疑的尿路上皮癌,或可疑的尿路细胞学检查,也可以用来对已经确诊的疾病的复发进行预测[1-2]。
荧光原位杂交能够从尿脱落的尿路上皮细胞中,对3号、7号、9号、17号染色体异常进行识别。
对于膀胱癌接受卡介苗膀胱灌注治疗后的复发情况,荧光原位杂交有潜在的预测价值。
光动力学诊断(PDD )也称为蓝光检查、荧光检查。
相比常规膀胱镜检查,光动力学在原位癌和乳头状膀胱肿瘤中的诊断检查更敏感[3]。
常规膀胱镜下,一个炎症区域的原位癌通常是不可区分,或者不可见的。
光动力学诊断是在膀胱内灌注5-氨基乙酰乙酸(5-ALA )光敏剂,或者氨基乙酰丙酸己酯(HAL )等亲脂性酯,在快速增殖的细胞,或者代谢亢进的组织中,光敏卟啉会不断积累,使肿瘤细胞发出荧光,荧光带有特定的波长,在荧光膀胱镜下,可以从正常组织中区分肿瘤。
蓝光照射的正常组织是蓝色,红色就是可疑组织。
但光动力学诊断比常规膀胱镜常出现更高的假阳性结果。
可能是由于近期进行了TURBT 手术,或者炎症,或者灌注诱发。


2024非肌层浸润性膀胱癌诊断与治疗AUA/SUO指南修订版美国泌尿外科协会(AUA)/泌尿肿瘤学会(suo)指南修订的目的是为非肌层浸润性膀胱癌(NMIBC)的有效循证治疗策略提供进一步参考。
近期,AUA/SUO非肌层浸润性膀胱癌2024修订版发表于《The丿ournal of C linical Investigation》杂志,其中,对组织学变异、膀胱癌诊断后尿液标记物、膀胱灌注治疗、卡介苗(BCG)维持治疗、增强膀胱镜检查以及未来方向进行了更新,对方法i佴D参考文献部分做了进一步修订。
医脉通编译如下,以飨读者。
一、组织学变异如果正在考虑对组织学变异的患者进行膀胱保留治疗,则临床医生应在初次经尿道膀胱切除术(TURBT)后4-6周内重新进行TURBT分期。
(专家意见)2021年,Iida等人发现,组织学变异的存在是总体生存率较差的独立预测因素,支持组织学变异的高风险阳贡因此,具有混合组织学特征的患者通常不是膀胱保留治疗的理想候选者,最好采用积极的治疗方式。
由千组织学变异高发,临床医生应考虑提供初始根治性膀胱切除术。
(专家意见)先前引用的Iida等人的研究支持对卡介苗(BCG)无反应的NMIBC患者存在组织学变异时,进行根治性膀胱切除术的基本原理。
二、膀胱癌诊断后的尿液标记物对千NMIBC患者临床医生可以使用生物标志物UroVy s ion荧光原位杂交技术(FISH)来评估膀胱灌注BCG的反应,并对可疑的标志物进行检测(UroVysion和Im munoCy t�(专家意见)BCG注射后立即出现的炎症反应可能会影响尿细胞学检查的准确性。
尿液标记物可用千评估膀胱内BCG治疗的反应。
多项研究表明BCG反应与疾病进展之间可能具有相关性。
完成诱导BCG后出现持续阳性的UroVysion FISH可能预示着BCG治疗的反应较差,且复发和进展的可能性较高。
临床医生可以使用UroVy s ionFISH作为预测膀胱内BCG治疗反应的早期指导。
2021年非肌层浸润性膀胱癌膀胱灌注治疗专家共识解读(全文)我国男性膀胱癌发病率位居全身恶性肿瘤的第七位,女性膀胱癌发病率排在第十位以后。
膀胱癌的分期膀胱癌的分期指肿瘤浸润深度及转移情况,是判断膀胱癌预后最有价值的指标之一,目前普遍采用国际抗癌联盟(UICC)2017年第8版TNM分期法。
非肌层浸润性膀胱癌的诊断及治疗的首选方案为TURBT,其术后的肿瘤高复发率与TURBT不完全导致肿瘤细胞残留及TURBT术后膀胱内游离的肿瘤细胞立刻种植创面有关,因此,TURBT术后需进行辅助治疗,其常用的术后辅助治疗方法为膀胱灌注治疗。
非肌层浸润性膀胱癌危险分层根据复发风险及预后的不同,可将NMIBC分为低、中、高三个危险度,近年来,在高危中又分出另一类——最高危(最高危NMIBC在拒绝或不适合进行膀胱根治性切除术的情况下可以进行膀胱灌注治疗)。
低危必须同时具备以下条件:单发;Ta期;低级别(G1);肿瘤直径<3cm。
中危除外低、高危的其他情况,包括肿瘤:多发;复发;Ta期低级别(G1-G2);肿瘤直径>3cm。
Tis;具备以下任一条件:多发且复发的Ta期低级别;高级别(G3);T1期。
最高危满足以下任何一项:T1期高级别癌合并原位癌;多发、复发或肿瘤直径>3cm的T1期高级别癌;TURBT后病理组织标本伴有淋巴血管浸润或特殊类型尿路上皮癌(腺样分化、鳞状分化、神经内分泌分化、浆细胞样改变和微乳头样改变等)。
膀胱灌注治疗膀胱灌注治疗即通过向膀胱内注入细胞毒性药物直接杀伤肿瘤细胞或注入免疫抑制剂(如卡介苗(BCG)、干扰素等)直接杀伤肿瘤细胞或诱导体内非特异性免疫反应,从而降低肿瘤复发和进展的风险。
膀胱灌注治疗可以单独使用,亦可作为经尿道手术后的局部辅助治疗手段,对机体影响小,患者接受度较高,是目前泌尿外科最常见的操作之一。
膀胱灌注治疗方案可根据危险分层,选择不同的膀胱灌注治疗方案:低危TURBT术后即刻进行单次剂量膀胱灌注化疗,后续可以不进行膀胱维持灌注。