gsrs胃肠功能分级评定表中文版
- 格式:doc
- 大小:23.00 KB
- 文档页数:4
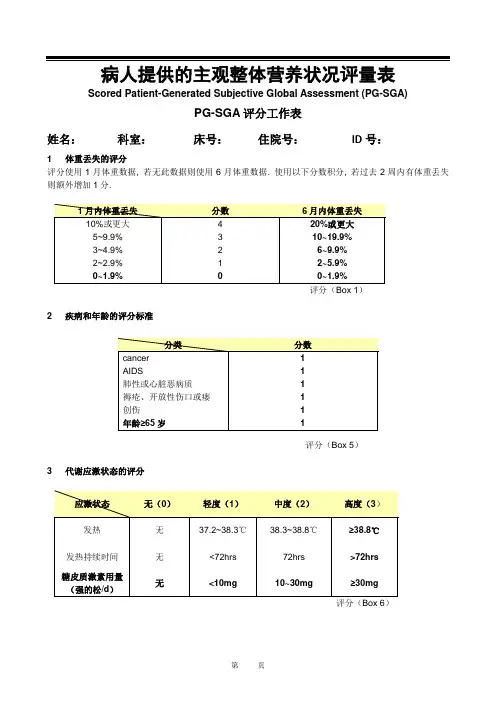
病人提供的主观整体营养状况评量表Scored Patient-Generated Subjective Global Assessment (PG-SGA)
PG-SGA评分工作表
姓名:科室:床号:住院号:ID号:
1 体重丢失的评分
评分使用1月体重数据, 若无此数据则使用6月体重数据. 使用以下分数积分, 若过去2周内有体重丢失则额外增加1分.
评分(Box 1)
2 疾病和年龄的评分标准
评分(Box 5)
3 代谢应激状态的评分
评分(Box 6)
4 体格检查
评分(Box 7)5 PG-SGA整体评估分级
病人提供的主观整体营养状况评量表Scored Patient-Generated Subjective Global Assessment (PG-SGA)
PG-SGA病史问卷表
PG-SGA设计中的Box 1~4由病人来完成, 其中Box 1和3的积分为每项得分的累加, Box 2和4的积分基于病人核查所得的最高分.
被邀请会诊科室:会诊医师:会诊日期:。
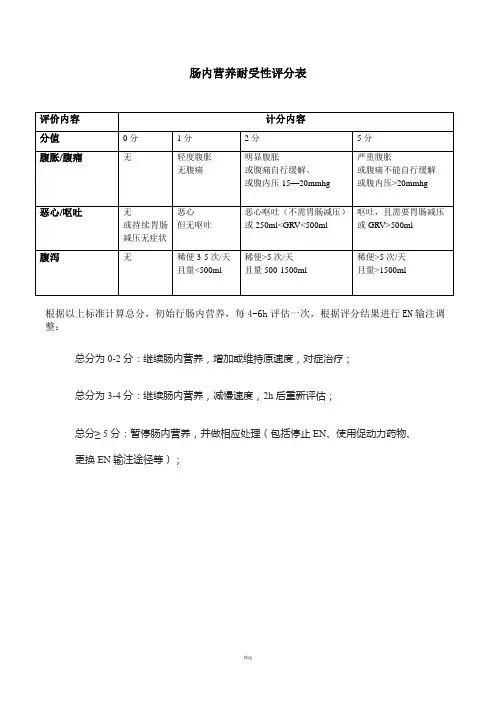

肠内营养agi标准
肠内营养AGI标准是急性胃肠损伤(AGI)分级,该标准将肠内营养引发的胃肠功能损伤分为4级,具体如下:
1. AGI 0级:胃肠功能正常,食物通过胃肠道的速度正常,没有任何胃肠功能的异常表现。
2. AGI 1级:轻度胃肠功能障碍,胃肠道的排空速度延缓,但无临床症状。
3. AGI 2级:中度胃肠功能障碍,胃肠道的排空速度明显延缓,伴随一些症状,如胃胀、恶心、呕吐等。
此外,还有更为客观的超声评分系统,如AGIUS评分、GUTS评分等,可用于评估重症病人胃肠功能损伤情况及预测喂养不耐受。
以上信息仅供参考,如需了解具体的标准内容,建议查阅医学书籍或咨询专业医师。
肠内营养耐受性评分表
1 . (0分-6分)继续肠内营养
2. (7分-12分)继续肠内营养减慢速度
3. (> 13分)停止肠内营养
4 .一票否决肠内营养:任意两项得分》8分
[参考文献]
[1] 罗芳,申颖,王集生.神经阻滞复合氨酚羟考酮治疗急性颈源
性头痛的临床疗效[J]中国新药杂志,2009,18(3):234-236.
[2] 张志丽.外科腹部手术后腹胀的中西医治疗研究进展[J ].
贵阳中医学院学报,2008, 30 (2) : 69 - 71.
[3] 伊敏,白宇,朱曦.危重患者腹内压监测及腹腔高压对预后的
影响[J].中国呼吸与危重监护杂志,2010,9(4):450-452.
[4] Sadhasiyam S, Saxe naA, Kathirel S. The saftey and
efficacy p rophylactic ondansetron in patient
un derg oin gmodified radicalmastectomy[ J].A nesth An alg, 1999, 89: 1340 - 1345.
[5] 傅思武,潘令嘉,周殿元,等.酪酸梭菌-双歧杆菌二联活菌胶囊对腹泻的临床疗效观察[J].临床消化病杂志,2010, (02):93-95.
(学习的目的是增长知识,提高能力,相信一分耕耘一分收
获,努力就一定可以获得应有的回报)。

2021年功能性消化不良常用评价指标的比较与分析(全文)摘要功能性消化不良是以餐后饱胀、早饱感、上腹痛等症状为主要症状,经检查排除引起此类症状的器质性疾病的一组临床综合征。
临床上常用的评价指标包括7分整体症状量表、鲁汶餐后不适症状评分量表、胃肠道症状积分问卷、胃肠道症状等级评估量表、功能性消化不良生活质量量表、尼平消化不良指数、固体胃排空检查和液体营养餐负荷试验等。
现就各个评价指标的主要内容和自身特点进行比较和分析,旨在为功能性消化不良疗效指标的选择提供依据。
功能性消化不良(functional dyspepsia,FD)是最常见的胃肠疾病之一,指消化不良症状持续6个月、无器质性疾病的一组临床综合征[]。
通过胃镜检查发现,具有消化不良症状的患者70%最终被确诊患有FD。
FD 属于慢性疾病,复发率较高,严重影响患者的生活质量,已经成为现代社会主要的医疗保健问题之一[]。
罗马Ⅳ标准将FD分为2个亚型:①餐后不适综合征(postprandial distress syndrome,PDS),表现为餐后饱胀不适和早饱感;②上腹痛综合征(epigastric pain syndrome,EPS),表现为上腹痛或烧灼感[]。
主观评价围绕症状和生活质量,主要包括餐后饱胀、早饱、上腹胀等消化不良症状,生命质量,患者整体疗效评价等方面;客观评价主要包括胃敏感性和容受性。
现通过对国外FD临床研究中常用的评价工具进行概述,以期为临床研究者更好地选择相关评价工具提供借鉴。
FD的消化不良症状评价FD的消化不良症状评价包括7分整体症状量表(7-point global overall symptom scale,GOSS)、鲁汶餐后不适症状评分量表(Leuven postprandial distress scale,LPDS)、胃肠道症状积分问卷(gastrointestinal symptom score,GIS)、胃肠道症状等级评估量表(gastrointestinal symptom rating scale,GSRS)、功能性消化不良症状日记(functional dyspepsia symptom diary,FDSD)和整体疗效评价(overall treatment efficacy,OTE)等。


(完整版)慢性消化不良严重度评分量表(cis)慢性消化不良严重度评分量表(CIS) 完整版简介慢性消化不良是一种长期存在的食物无法被充分消化的情况,通常表现为腹胀、消化不良和腹部不适等症状。
慢性消化不良严重度评分量表 (CIS) 是一种常用的工具,用于评估患者的消化不良严重程度。
本文档提供的是CIS的完整版,以便医生和研究人员能够更好地理解和使用。
内容慢性消化不良严重度评分量表(CIS)的完整版包括以下几个方面的评估指标:1. 腹胀程度:用一个0-3分的等级评估患者的腹胀程度,其中0表示无腹胀,3表示极度腹胀。
2. 消化不良指数:根据患者的胃肠道症状评估其消化不良程度。
指数从0-4分,其中0表示无消化不良,4表示严重消化不良。
3. 腹部不适程度:评估患者腹部不适的程度,分为0-4分,其中0表示无腹部不适,4表示极度腹部不适。
4. 总分评估:将以上三个指标的得分相加,得到患者的总分,用于评估患者慢性消化不良的严重程度。
总分范围从0-11分,分数越高表示患者的消化不良越严重。
使用建议慢性消化不良严重度评分量表(CIS)能够帮助医生和研究人员对患者的消化不良进行客观评估,从而确定治疗方案和监控治疗效果。
在使用CIS时,建议遵循以下几个注意事项:1. 在评估患者时,严格按照指标的定义和标准进行评分,确保评分的一致性和准确性。
2. 结合其他临床资料和检查结果,综合评估患者的病情和治疗需求,避免仅仅依靠CIS得分做出医疗决策。
3. 对于特殊情况或存在争议的评分,可以进行病例讨论或寻求其他专家的意见,以减少评估误差。
4. 使用CIS时应注意保护患者隐私和保密性,确保患者信息的安全性。
总结慢性消化不良严重度评分量表(CIS)是评估患者消化不良的常用工具,通过评估腹胀程度、消化不良指数和腹部不适程度,可以客观地评估患者的慢性消化不良严重程度。
使用CIS时应注意遵循评分标准,并结合其他临床资料进行综合评估。
希望本文档能为医生和研究人员在慢性消化不良评估方面提供帮助。

肠道炎症评分表介绍肠道炎症评分表(Intestinal Inflammation Scoring Form)是一种用于评估患者肠道炎症严重程度的工具。
本评分表结合了临床症状和实验室检查结果,能够为医生提供重要的参考信息,帮助判断患者的疾病状况和制定治疗方案。
评分指标评分表根据不同的指标,给出不同的分值。
以下是常见的指标及其分值:1. 腹痛(0-3分):0分代表无腹痛;1分代表轻度腹痛;2分代表中度腹痛;3分代表重度腹痛。
2. 腹泻(0-3分):0分代表无腹泻;1分代表轻度腹泻(1-2次/日);2分代表中度腹泻(3-4次/日);3分代表重度腹泻(大于4次/日)。
3. 大便性状(0-2分):0分代表正常大便;1分代表稀便或泥样便;2分代表水样便。
4. 肠鸣音(0-2分):0分代表正常肠鸣音;1分代表减少肠鸣音;2分代表消失肠鸣音。
5. 便血(0-1分):0分代表无便血;1分代表有便血。
6. 白细胞计数(0-3分):0分代表白细胞正常(4-10 ×10^9/L);1分代表轻度升高(10-15 × 10^9/L);2分代表中度升高(15-20 × 10^9/L);3分代表重度升高(大于20 × 10^9/L)。
评分解读根据患者在各个指标上的得分,可以将其肠道炎症分为以下几个等级:- 低度炎症(0-4分):肠道炎症较轻,治疗方案可倾向于保守治疗。
- 中度炎症(5-8分):肠道炎症较中等程度,需密切观察患者病情变化,可采取合理的药物治疗。
- 重度炎症(9分及以上):肠道炎症严重,必须及时采取积极治疗,包括药物治疗和可能的手术干预。
使用注意事项- 评分表只是辅助性工具,评分结果需结合临床医生的综合判断来确定最终的诊断和治疗方案。
- 评分表仅适用于肠道炎症评估,对于其他疾病或情况并不适用。
- 评分表中的指标和分值可以根据具体情况进行调整。
结论肠道炎症评分表是一种简单而有用的工具,能够帮助医生进行肠道炎症的评估和治疗决策。

腹膜透析和血液透析患者胃肠道症状的调查分析陈瑾;毛敏;张涛;李贵森;陈秀玲;高辉;张渊;王莉【摘要】Objective To investigate the gastrointestinal symptoms in peritoneal dialysis (PD) patients and hemodialysis (HD) patients.Methods Eighty-nine PD patients (PD group) and 102 HD patients (HD group) in Department of Nephrology between July to August in 2015 were recruited in this study.The incidence and severity of gastrointestinal symptoms were assessed by the (gastrointestinal symptom rating scale,GSRS) and Gastroesophageal Reflux Disease Questionnaire (GerdQ).Patients''age,gender,duration of dialysis,history of diabetes,smoking,taking glucocorticoid and nonsteroidal anti-inflammatory drugs were recorded.Body mass index (BMI),blood hemoglobin (Hb),corrected calcium (cCa),phosphorus,intact parathyroid hormone (iPTH),serum albumin (Alb),serum creatinine (SCr),blood urea nitrogen (BUN) and Kt/V were ing T test and Chi-square test,the data were compared between two groups,and the main influencing factors of gastrointestinal symptoms were screened out by stepwise multiple regression analysis.Results There was no statistically significant difference inage,gender,duration of dialysis,history of diabetes,smoking,taking glucocorticoid and nonsteroidal anti-inflammatory drugs between PD and HD groups.But the levels of serum albumin,BUN and achieving the goal of Kt/V were higher in HD group than in PD group.The prevalence of troublesome gastrointestinal symptoms (GSRS >1) was 83.1% for PD,and82.4% for HD.The mean GSRS scores in PD group were higher than in HD group (4.7±4.3 vs.3.8±3.3,P=0.004).The occurrence rate of heart burn(P=0.029),reflux (P=0.001),nausea and vomiting (P=0.004) was higher in PD group than in HD group.Sixteen patients (18%) in PD group had determined gastroesophageal reflux by GerdQ,which was significantly higher than in HD group (8 patients,7%).Stepwise multiple regression analysis revealed BMI was positively correlated to GSRS scores in dialysis patients (B=0.28,P=0.005),while hemoglobin was negatively correlated to GSRS (B=-0.057,P=0.002).Conclusions Dialysis patients had a high prevalence of gastrointestinal symptoms.PD patients were particularly outstanding in gastroesophageal reflux symptoms.Gastrointestinal symptoms were related to BMI and hemoglobin.%目的探讨腹膜透析和血液透析患者胃肠道症状的发生情况.方法选择2015年7~8月在我院肾内科进行腹膜透析和血液透析的患者为研究对象,其中腹膜透析患者(腹膜透析组)89例,血液透析患者(血液透析组)102例,采用胃肠道症状分级评分量表(gastrointestinal symptom rating scale,GSRS)和GerdQ自评量表进行问卷调查评估患者胃肠道症状的发生情况及严重程度.了解患者的年龄、性别、透析时间、糖尿病史、吸烟史及激素或非甾体类药物用药史,记录体质量指数(body mass index,BMI)、血红蛋白(hemoglobin,Hb)、校正钙(corrected calcium,cCa)、血磷、全段甲状旁腺素(intact parathyroidhormone,iPTH)、血白蛋白(serum albumin,Alb)、血肌酐(SCr)、尿素氮(BUN)、尿素清除指数(Kt/V)等指标.采用t检验,χ2检验进行组间比较,并对Kt/V达标患者的胃肠道症状与各项指标进行逐步多元回归分析.结果 2组患者的年龄、性别、透析时间、吸烟史、服用激素或非甾体类药物史、糖尿病肾脏疾病比例差异无统计学意义,但是血液透析组患者具有更高的Alb、BUN水平及Kt/V值达标率.腹膜透析组胃肠道症状分级评分>1分的发生率为83.1%,血液透析组为82.4%.腹膜透析组胃肠道症状分级评分明显高于血液透析组[(4.7±4.3)分比(3.8±3.3)分;P=0.004].腹膜透析组烧心(P=0.029)、反酸(P=0.001)和恶心呕吐(P=0.004)发生率明显高于血液透析组.GerdQ自评量表评分结果显示,腹膜透析组有胃食管反流症状的患者16例(占18.0%),血液透析组8例(占7.0%),2组比较差异有统计学意义(P=0.048).逐步多元回归分析提示,腹膜透析和血液透析患者胃肠道评分与BMI呈正相关(B=0.28,P=0.005)、与Hb水平呈负相关(B=-0.057,P=0.002).结论多数透析患者具有消化道症状,腹膜透析患者更易出现胃食管反流现象,BMI及Hb水平与胃肠道症状具有相关性.【期刊名称】《临床肾脏病杂志》【年(卷),期】2017(017)006【总页数】5页(P340-344)【关键词】透析;胃肠道症状;胃食管反流【作者】陈瑾;毛敏;张涛;李贵森;陈秀玲;高辉;张渊;王莉【作者单位】610072 成都,电子科技大学附属医院四川省人民医院肾内科;610072 成都,电子科技大学附属医院四川省人民医院肾内科;610072 成都,电子科技大学附属医院四川省人民医院肾内科;610072 成都,电子科技大学附属医院四川省人民医院肾内科;610072 成都,电子科技大学附属医院四川省人民医院肾内科;610072 成都,电子科技大学附属医院四川省人民医院肾内科;610072 成都,电子科技大学附属医院四川省人民医院肾内科;610072 成都,电子科技大学附属医院四川省人民医院肾内科【正文语种】中文恶心呕吐、腹胀、纳差等消化道症状是终末期肾脏疾病患者的常见表现,通常认为透析治疗可以清除尿毒症毒素,减轻上述症状。

营养评定量表P G-S G A
病人提供的主观整体营养状况评量表
Scored Patient-Generated Subjective Global Assessment (PG-SGA)
PG-SGA 评分工作表
工作表-1 体重丢失的评分
评分使用1月体重数据, 若无此数据则使用6月体重数据. 使用以下分数积分, 若过去2周内有体重丢失则额外增加1分.
评分(Box 1)
工作表-2
疾病和年龄的评分标准
评分(Box
5)
工作表-3 代谢应激状态的评分
评分(Box 6)
工作表-4 体格检查
评分(Box 7)
工作表-5 PG-SGA整体评估分级
病人提供的主观整体营养状况评量表
Scored Patient-Generated Subjective Global Assessment (PG-SGA)
PG-SGA 病史问卷表
PG-SGA 设计中的Box 1~4由病人来完成, 其中Box 1和3的积分为每项得分的累加, Box 2和4的积分基于病人核查所得的最高分.
病人姓名: 年龄
: 住院号: 临床医生签名记录日期:。
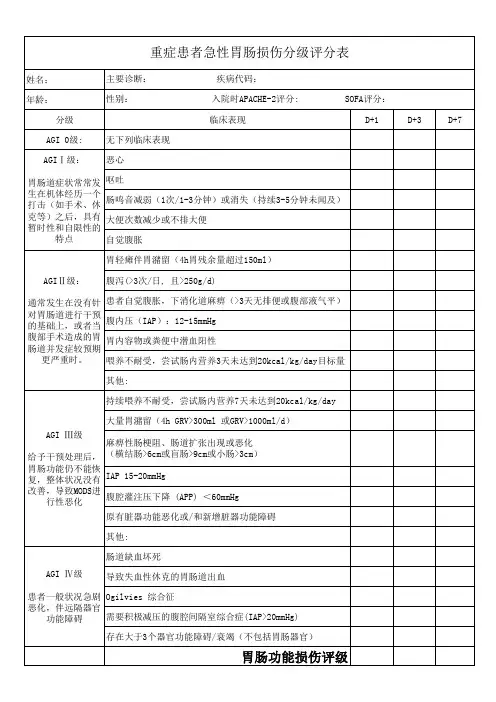
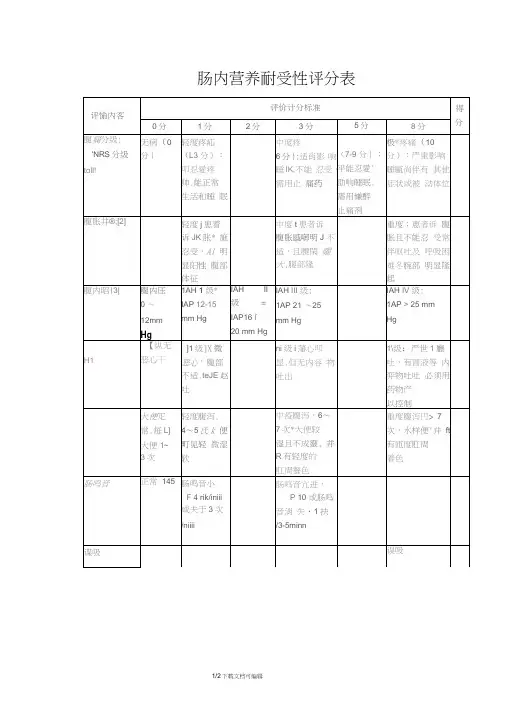
肠内营养耐受性评分表
1.(0 分- 6 分)继续肠内营养
2.(7 分- 12 分)继续肠内营养减慢速度
3.(≥13 分)停止肠内营养
4.一票否决肠内营养:任意两项得分≥8分
[参考文献]
[1] 罗芳,申颖,王集生.神经阻滞复合氨酚羟考酮治疗急性颈源性头痛的临床疗效
[J]中国新药杂志,2009,18(3):234-236.
[ 2] 张志丽. 外科腹部手术后腹胀的中西医治疗研究进展[ J ]. 贵阳中医学院学报,
2008, 30 (2) : 69 - 71.
[3] 伊敏,白宇,朱曦.危重患者腹内压监测及腹腔高压对预后的影响[J].中国呼吸与危重监护杂志,2010,9(4):450-452.
[4]Sadhasiyam S, SaxenaA, Kathirel S. The saftey and efficacy p rophylactic ondansetron in patient undergoingmodified radicalmastectomy[ J].Anesth Analg, 1999, 89: 1340 - 1345. [5] 傅思武,潘令嘉,周殿元,等.酪酸梭菌-双歧杆菌二联活菌胶囊对腹泻的临床疗效观察[J].临床消化病杂志, 2010, (02):93-95.。
病人提供的主观整体营养状况评量表Scored Patient-Generated Subjective Global Assessment (PG-SGA)PG-SGA 评分工作表工作表-1 体重丢失的评分评分使用1月体重数据, 若无此数据则使用6月体重数据. 使用以下分数积分, 若过去2周内有体重丢失则额外增加1分.1月内体重丢失 分数 6月内体重丢失 10%或更大 4 20%或更大 5~9.9% 3 10~19.9% 3~4.9% 2 6~9.9% 2~2.9% 1 2~5.9% 0~1.9%0~1.9%评分(Box 1)工作表-2 疾病和年龄的评分标准 评分(Box 5)工作表-3 代谢应激状态的评分应激状态 无(0) 轻度(1) 中度(2) 高度(3) 发热 无 37.2~38.3℃ 38.3~38.8℃ ≥38.8℃ 发热持续时间 无 <72hrs 72hrs >72hrs 糖皮质激素用量(强的松/d )无<10mg10~30mg≥30mg 评分(Box 6)分类 分数cancer 1 AIDS 1 肺性或心脏恶病质 1褥疮、开放性伤口或瘘 1 创伤 1 年龄≥65岁 1工作表-4 体格检查无消耗:0 轻度消耗:1+ 中度消耗:2+ 重度消耗:3+ 脂肪眼窝脂肪垫三头肌皮褶厚度肋下脂肪01+1+1+2+2+2+3+3+3+肌肉颞肌肩背部胸腹部四肢01+1+1+1+2+2+2+2+3+3+3+3+体液踝部水肿骶部水肿腹水01+1+1+2+2+2+3+3+3+总体消耗的主观评估0 1 2 3评分(Box 7)工作表-5 PG-SGA整体评估分级A级营养良好B级中度或可疑营养不良C级严重营养不良体重无丢失或近期增加1月内丢失5%(或6月10%)或不稳定或不增加1月内>5%(或6月>10%)或不稳定或不增加营养摄入无不足或近期明显改善确切的摄入减少严重摄入不足营养相关的症状无或近期明显改善摄入充分存在营养相关的症状Box 3存在营养相关的症状Box 3功能无不足或近期明显改善中度功能减退或近期加重Box 4严重功能减退或近期明显加重Box 4体格检查无消耗或慢性消耗但近期有临床改善轻~中度皮下脂肪和肌肉消耗明显营养不良体征如严重的皮下组织消耗、水肿病人提供的主观整体营养状况评量表Scored Patient-Generated Subjective Global Assessment (PG-SGA)PG-SGA病史问卷表PG-SGA设计中的Box 1~4由病人来完成, 其中Box 1和3的积分为每项得分的累加, Box 2和4的积分基于病人核查所得的最高分.1. 体重(见工作表1)我现在的体重是公斤我的身高是米1个月前我的体重是公斤6个月前我的体重是公斤最近2周内我的体重:□下降(1)□无改变(0)□增加(0)Box 1评分:2. 膳食摄入(饭量)与我的正常饮食相比,上个月的饭量:□无改变(0)□大于平常(0)□小于平常(1)我现在进食:□普食但少于正常饭量(1)□固体食物很少(2)□流食(3)□仅为营养添加剂(4)□各种食物都很少(5)□仅依赖管饲或静脉营养(6)Box 2评分:3. 症状最近2周我存在以下问题影响我的饭量:□没有饮食问题(0)□无食欲,不想吃饭(3)□恶心(1)□呕吐(3)□便秘(1)□腹泻(3)□口腔疼痛(2)□口腔干燥(1)□味觉异常或无(1)□食物气味干扰(1)□吞咽障碍(2)□早饱(1)□疼痛;部位?(3)□其他**(1)**例如:情绪低落,金钱或牙齿问题Box 3评分:4. 活动和功能上个月我的总体活动情况是:□正常,无限制(0)□与平常相比稍差,但尚能正常活动(1)□多数事情不能胜任,但卧床或坐着的时间不超过12小时心(2)□活动很少,一天多数时间卧床或坐着(3)□卧床不起,很少下床(3)Box 4评分:Box 1-4的合计评分(A):病人姓名: 年龄: 住院号: 临床医生签名 记录日期:5. 疾病及其与营养需求的关系(见工作表2)所有相关诊断(详细说明): 原发疾病分期:Ⅰ Ⅱ Ⅲ Ⅳ 其他 年龄评分(B ): 6. 代谢需要量(见工作表3)评分(C ): 7. 体格检查(见工作表4)评分(D ): 总体评量(见工作表2)A 级 营养良好B 级 中度或可疑营养不良C 级 严重营养不良PG-SGA 总评分 评分A+B+C+D 营养支持的推荐方案根据PG-SGA 总评分确定相应的营养干预措施,其中包括对病人及家属的教育指导、针对症状的治疗手段如药物干预、恰当的营养支持。
儿童饮食及胃肠道症状分级评分
1. 腹痛
根据程度、频率、持续时间、缓解因素和社会活动影响进行分级。
0 无疼痛或一过性疼痛
1 偶然疼痛,疼痛影响部分社会活动
2 疼痛时间延长,需要治疗,并且影响很多社会活动
3 严重疼痛影响所有社会活动
2. 烧心
表现为胸口隐痛不适或烧灼感。
根据程度、频率、持续时间、缓解因素和社会活动影响进行分级。
0 无或一过性烧心
1 偶发的短暂烧心
2 频发的长时间的不适,需要治疗缓解
3 持续的不适,只能通过抗酸药获得短暂缓解
3. 酸反流
表现为忽然发生的胃酸反流。
根据程度、频率、持续时间、缓解因素和社会活动影响进行分级。
0 无或短暂返流
1 偶发的令人反感的返流
2 天天返流一到两次;需要治疗缓解
3 天天返流数次;抗酸治疗只能获得短暂和不明显的缓解
4. 上腹部紧抽感
表现为可以经进食或抗酸药缓解的上腹部抽吸感。
假如不能进食或服药,抽吸感进展为疼痛。
根据程度、频率、持续时间、缓解因素和社会活动影响进行分级。
0 无或一过性的抽吸感
1 偶发的短暂不适;两餐之间无需食物或抗酸药物
2 时间延长、频率增加的不适感;两餐之间需要食物或抗酸药物缓解
3 持续的不适;频繁需要食物或抗酸药物
5. 恶心和呕吐
代表恶心和由恶心加重到的呕吐。
根据程度、频率、持续时间、缓解因素和社会活动影响进行分级。
0 无恶心
1 偶发的短暂不适
2 频发的长时间的恶心;无呕吐
3 持续的恶心;频繁的呕吐
6. 腹鸣
表现为腹部的隆隆声。
根据程度、频率、持续时间、缓解因素和社会活动影响进行分级。
0 无或一过性的腹鸣
1 短暂偶发的腹鸣不适
2 频发的长时间的腹鸣,可以通过活动控制,不影响社会活动
3 持续的腹鸣,严重影响社会活动
7. 腹胀
表现为腹部气体膨胀。
根据程度、频率、持续时间、缓解因素和社会活动影响进行分级。
0 无或一过性腹胀
1 短暂偶发的腹胀
2 频发的较长时间的腹胀,可以通过调整着装控制
3 持续不是严重影响社会活动
8. 嗳气
根据程度、频率、持续时间、缓解因素和社会活动影响进行分级。
0 无或一过性的嗳气
1 偶然发生的令人反感的嗳气
2 频发的嗳气影响部分社会活动
3频繁的嗳气严重影响社会活动
9. 排气增多
根据程度、频率、持续时间、缓解因素和社会活动影响进行分级。
0 排气没有增加
1 短暂偶发的不适
2 频发的时间延长的不适,影响部分社会活动
3 发作次数增加严重影响社会活动
根据程度、频率、持续时间、缓解因素和社会活动影响进行分级。
0 天天一次
1 每三天一次
2 每五天一次
3 每七天一次或更少
11. 排便增多
根据程度、频率、持续时间、缓解因素和社会活动影响进行分级。
0 一天一次
1 一天三次
2 一天五次
3一天七次或更多
12. 稀便
根据程度、频率、持续时间、缓解因素和社会活动影响进行分级。
0 标准稠度
1 略稀
2 糊状的
3 水样的
13. 硬粪
根据程度、频率、持续时间、缓解因素和社会活动影响进行分级。
0 标准稠度
1 略硬
2 硬粪
3 硬粪且分节,偶然和腹泻相混
14. 排便紧迫感
表现为排便紧迫感,不能控制排便的感觉。
根据程度、频率、持续时间、缓解因素和社会活动影响进行分级。
0 正常控制
1 偶有排便紧迫干
2 频繁的排便紧迫感,忽然需要如厕的感觉,影响社会活动
3 便失禁
表现为排便用力和排便不尽感。
根据程度、频率、持续时间、缓解因素和社会活动影响进行分级。
0 无排便不尽感和费力感
1 偶有排便困难;偶有排便不尽感
2 明确的排便困难;通常伴有排便不尽感
3 排便极度困难;常规的感觉排便不尽。