下胫腓联合损伤的诊治
- 格式:ppt
- 大小:12.21 MB
- 文档页数:38

DOI:10.19792/j.cnki.1006-6411.2020.17.015工作单位:201821 上海 上海交通大学医学院附属瑞金医院北院骨科蔡明:女,本科,主管护师,护士长通信作者:徐向阳本研究为国家自然科学基金:81772372,踝关节内翻性骨关节炎的生物力学研究收稿日期:2019-07-22※外科护理踝关节镜诊治Danis-WeberB型踝关节骨折伴下胫腓联合损伤患者的围术期护理蔡 明 徐向阳摘要 总结了踝关节镜诊治Danis-WeberB型踝关节骨折伴下胫腓联合损伤患者围术期的护理方法。
对Danis-WeberB型踝关节骨折行切开复位内固定术,并在踝关节镜直视下对下胫腓联合有损伤者进行修复,实施术前心理疏导、消肿止痛、完善各项准备,加强术后观察、疼痛管理、预防感染、早期起床功能锻炼等一系列全面的围术期护理干预。
术后12个月随访时,患者踝-后足评分较术前有显著提高;54例中53例患者对手术满意,满意率98.15%;无一例发生骨筋膜室综合征、静脉血栓栓塞症、关节内血肿、手术切口感染及压疮等并发症,取得了良好的效果。
认为使用踝关节镜下诊治踝关节骨折合并下胫腓联合损伤,损伤小,恢复快,便于进行术后护理,而规范细致的围术期护理对预防术后并发症、促进患者踝关节尽早恢复稳定性与灵活性、提高对手术的满意度有积极意义。
关键词:关节镜检查;踝关节骨折;下胫腓联合损伤;围术期护理 踝关节是人体负重最大的关节,当发生骨折、脱位或韧带损伤时,如果治疗不符合该关节功能解剖特点,会对关节功能造成严重影响[1]。
Danis-Weber(丹尼斯-韦伯)分型是踝关节骨折的分型方法之一,将踝关节骨折分为A、B、C3型和相应亚型[1]。
Danis-WeberB型踝关节骨折是指骨折线正位于下胫腓联合平面的外踝骨折。
多数踝关节骨折为非单纯性骨折,常伴随周围组织、韧带或关节损伤,合并下胫腓联合损伤的踝关节骨折在临床较为常见。

6种足踝部常见损伤,处理原则人手一份!一、踝关节扭伤急性踝关节扭伤是骨科门诊及急诊的常见病,约占运动损伤以及体力劳动损伤的百分之二十五,其中约百分之八十五的损伤为踝关节外侧韧带损伤。
踝关节外侧副韧带包括距腓前韧带、跟腓韧带和距腓后韧带三根韧带,防止踝关节向前、后脱位和向内过度翻转。
常见的损伤原因是踝关节向内翻转、同时足向内旋转扭伤,距腓前韧带最先断裂;如果暴力持续,跟腓韧带随后断裂。
距腓后韧带很少发生断裂。
扭伤后外侧肿胀、疼痛,严重时有瘀血,伴活动受限,甚至不能负重行走。
检查可以发现外侧压痛,踝向内翻转时疼痛。
正常的三条外侧韧带扭伤时易损伤三条韧带常用的体格检查方法包括前抽屉试验、距骨倾斜试验以及踝关节活动度检查。
医师应该同时检查患者踝关节有无肿胀及淤青,并触诊腓骨,排除腓骨骨折,还要检查踝关节周围所有解剖结构,排除诸如踝关节内侧结构损伤、距下关节损伤,副舟骨、距后三角骨损伤等。
大多数踝关节扭伤应进行X线检查,以排除骨折。
但是,很多不必要的X线检查也可能被实行了。
因此,建立了踝关节X线检查的“渥太华准则”。
渥太华准则:需要X线检查的条件是,当踝关节、两侧骨性突起(踝尖)或下列位置之一周围有疼痛时:•胫骨后侧远端6cm处或者内踝尖存在压痛。
•腓骨后侧远端6cm处或者外踝尖存在压痛。
•不能立刻用受伤脚负重或在急诊室检查时无法走4步。
踝关节扭伤在急性期应遵循RICE原则,即休息、冰敷、加压包扎、抬高患肢。
后期进行肌肉力量、灵活性和平衡训练。
距腓前韧带单纯断裂者应在石膏固定3~4周后开始功能康复。
根据关节的稳定性确定治疗方案。
治疗的目的是使患者尽快的、在最大程度上恢复到伤前运动水平。
有学者提出,当患者出现以下情况时考虑手术:•慢性的反复的踝关节扭伤以及“打软腿”(giving way)。
•应力位 X 线片为阳性或者前抽屉试验、距骨倾斜试验为阳性。
•保守治疗失败的患者。
二、踝关节骨折踝关节骨折一般在踝关节扭伤和车祸中多见,运动项目中容易发生骨折的有跳伞、滑雪、跳远和足球等。


要点:1. 尽管踝关节下胫腓联合韧带损伤在临床中较为常见,但其诊断和治疗仍颇具挑战。
2. 解剖复位下胫腓联合韧带对踝关节良好的功能预后非常重要。
3. 围手术期的三维 CT 检查和术中直视下踝关节下胫腓联合韧带修复可以提高韧带解剖复位的准确率。
4. 随着新的复位技术开展,下胫腓螺钉作为下胫腓联合韧带损伤标准治疗方法正受到越来越多的质疑。
5. 胫腓联合螺钉是否需要取出目前仍存在较大争议,但下胫腓联合螺钉的存在可以对胫腓联合复位不良进展自发的纠正。
踝关节损伤在骨科日常门诊中较为常见。
接近 5-10% 的踝关节扭伤和 23% 的踝关节骨折可以累及胫腓骨远端的下胫腓联合韧带。
踝关节周围的骨性或韧带构造损伤可以使得踝关节失稳。
尽管踝关节损伤的发病率较高,但最近一项调查对目前临床上实行的胫腓联合损伤治疗策略提出了不同意见。
作者报道可以通过多种不同的方法到达胫腓联合的解剖复位,如手法复位,持骨钳复位,拉力螺钉或者克氏针复位等。
与此类似,移除胫腓联合螺钉的指征包括踝关节运动受限,螺钉存在断裂可能。
目前临床上使用下胫腓联合螺钉治疗胫腓联合损伤的主要问题在于:1.螺钉的使用数量;2.螺钉固定皮质骨的层数;3.螺钉置入的位置;4.术后开场负重锻炼的时间;5.撤除螺钉时麻醉方式的选择;6.撤除螺钉的时间。
有鉴于上述问题的重要性,骨科医生在治疗下胫腓联合损伤时需要对胫腓骨远处关节面的组成构造有充分的了解,并熟悉下胫腓联合治疗过程可能存在的各种陷阱,本文就此内容进展详细的分析,并希望借此答复上述六个问题。
解剖胫腓骨远侧关节面由腓骨远端的凸面和胫骨远端的凹面组成,由胫腓韧带,关节内无软骨构造。
踝关节的构象对称重分布,预防继发性关节退变等有非常重要的意义,而腓骨局部在踝关节组成过程的轻度运动对维持踝关节构象非常重要。
踝关节正常的运动功能包括:旋转,平移及腓骨的边缘运动,上述运动与踝穴内梯形的距骨顶构造相适应。
在踝关节跖屈时,腓骨朝远侧移位,向前内侧横移并内旋;当踝关节背屈时,腓骨向近侧移位,向后外侧横移并外旋;外旋足部可以导致腓骨向内横移,向后移位并外旋。


下胫腓联合韧带损伤诊断标准要写一篇关于“下胫腓联合韧带损伤诊断标准”的文章,而且还要带点儿幽默感,确实是个挑战。
不过,让我们来用简单的语言,把这件事讲得轻松些。
1. 什么是下胫腓联合韧带损伤?下胫腓联合韧带,听起来是不是有点儿拗口?其实它就是我们小腿骨间的那条韧带,连着胫骨和腓骨。
这个韧带就像是小腿的保护神,负责保持骨头的稳定。
想象一下,如果这个韧带坏了,就好像你家门的门锁坏了一样,门可能随时就会甩开,不安全啊!2. 损伤的常见情况2.1 常见的损伤方式咱们平时走路的时候,脚踝可能会突然扭伤,导致下胫腓联合韧带受伤。
这种情况在打篮球或者跑步的时候特别常见。
有时候,你在街上走得正嗨,结果一不小心踩到石头,就可能扭到脚踝,这时候韧带就受了伤。
这种感觉就像你把大树的根部扯断了,脚踝立马肿得像气球一样。
2.2 损伤的表现那么,韧带损伤了会有什么表现呢?首先,疼痛是最直接的信号。
脚踝疼得厉害,走路都变成了蹒跚学步的小宝宝。
而且,受伤的地方通常会肿起来,摸上去还会有点儿热乎乎的。
严重的时候,连站都站不稳,就像是在沙滩上踩了个大坑。
3. 如何诊断下胫腓联合韧带损伤3.1 医生检查到医院一查,医生会先问你是什么时候受的伤,受伤的过程是怎样的。
接着,他们会让你做一些简单的活动,比如抬脚、转脚踝等等,看看你能不能完成。
这就像是小测试一样,看看你的脚踝是否还能“听话”。
3.2 影像学检查为了更准确地判断韧带的损伤程度,医生可能会建议你做一些影像学检查,比如X 光或MRI。
X光可以显示骨头有没有问题,而MRI则能更清楚地显示韧带的状态。
就像给你的脚踝拍个“全景照”,看看里面的状况如何。
4. 治疗和恢复4.1 初步处理受了伤之后,最重要的就是要赶紧处理伤口。
你可以用冰袋敷在伤处,帮助消肿,减轻疼痛。
接着,记得要尽量休息,不要再用伤了的脚去跑步或者走路。
就像是给你的脚踝放个假,让它好好休息一下。
4.2 康复训练等到伤势稍微好一点儿了,医生可能会建议你做一些康复训练,帮助脚踝恢复力量和灵活性。

下胫腓韧带损伤的诊治与进展踝关节损伤是一种较为常见的损伤,其中合并胫腓韧带损伤的约占到1%~18%。
在文中主要针对下胫腓韧带损伤,对下胫腓韧带损伤的资料进行收集分析,对下胫腓韧带损伤的诊治与进展进行综述。
标签:下胫腓韧带损伤;诊治;进展;综述踝关节损伤较为常见,合并下胫腓韧带损伤约占1%~18%[1~5]。
治疗中常常容易忽略韧带损伤的修复,导致踝关节不稳、疼痛、活动受限和创伤性骨关节炎等[6],严重影响踝关节功能,因而踝关节损伤中下胫腓韧带的处理不可忽视。
本文着重阐述下胫腓韧带损伤的诊治。
1 解剖下胫腓韧带由下胫腓前、后、横及骨间韧带构成,与胫腓骨远端联合在一起形成紧密又富有弹性的踝穴,称下胫腓联合[7],是维持踝关节稳定性的重要结构之一。
其中下胫腓横韧带位于下胫腓后韧带深层,功能类似关节盂唇,加深胫距关节,也有将其与下胫腓后韧带看作一个整体。
2 损伤机制目前认为下胫腓韧带损伤的主要原因是过度外旋和背屈。
外旋暴力导致的韧带联合损伤的实质是增宽了踝穴的宽度。
踝穴的增宽也可因足背的过度背屈将距骨的前侧挤进踝穴内,引起下胫腓韧带的损伤。
下胫腓韧带损伤也可见于严重的足外翻、内翻、跖屈、旋前、旋后、内旋等扭伤中。
3 诊断3.1病史下胫腓韧带损伤常有外伤史,询问病史时须注意足、躯干、小腿的具体位置关系以及动态过程,以推测可能的受伤机制。
除上述病史外,既往有无类似外伤史、特殊疾病史也需要明确。
3.2查体下胫腓联合处肿胀、皮下瘀斑、踝关节疼痛、压痛时则应怀疑下胫腓韧带损伤,常用以下方法辅助诊断:①挤压试验;②外旋试验;③Cotton试验;④腓骨横移试验;⑤足跟撞击试验;⑥背屈试验。
总的来说这些检查对下胫腓韧带损伤的诊断具有高度特异性,但敏感性不足[6]。
3.3影像学Omer等[8]使用超声对双侧下胫腓骨间隙(TCS:Tibiofibular clear space)进行测量,并使用MRI作为对照,若双侧中立位的TCS差异>0.7mm,诊断特异性和敏感性均为100%,外旋位的临界值则是0.9mm,且特异性及敏感性同样是100%。

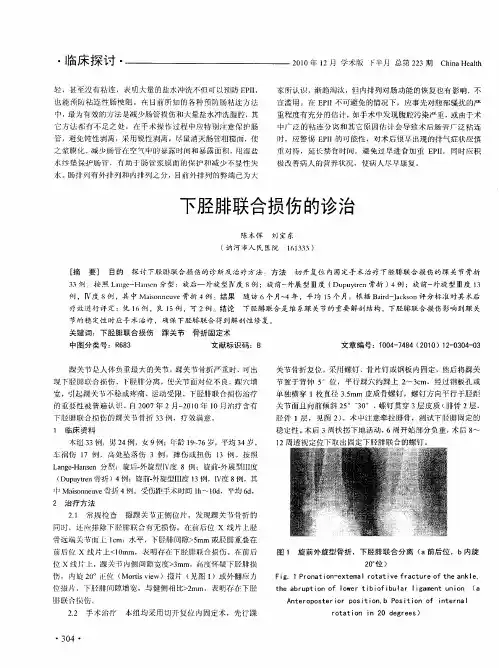

内外踝骨折诊疗常规【概述】内外踝骨折为临床常见骨折,临床常用AO分型:是按照外踝骨折线相对下胫腓联合的位置将踝关节骨折分为三型,A型(下胫腓联合以下损伤),B型(经下胫腓联合),C型(下胫腓联合以上损伤)。
A型为简单骨折,下胫腓联合及三角韧带未损伤;B型为内外踝骨折伴下胫腓联合损伤;C型为复杂骨折。
可选择的治疗方法有闭合复位外固定;切开复位外固定;切开复位内固定等。
在非手术治疗不能达到满意复位和牢靠固定的效果时可选择手术治疗。
【诊断标准】1、有外伤病史,局部肿胀、疼痛,活动受限,可触及骨檫音和异常活动。
2、X线片示存在典型骨折征象和移位。
【纳入标准】简单骨折(AO分型中A型骨折)。
【排除标准】1、内外踝粉碎骨折,开放性骨折,病理性骨折、陈旧性骨折。
2、严重骨质疏松症。
3、局部皮肤及软组织挫伤严重。
4、合并其它外伤或内科疾病。
5、小儿内外踝骨折(≤14岁)。
6、肿胀严重,张力性水疱形成7、术区有明显感染灶者。
【治疗常规】1、手术(1)手术指征:简单骨折(AO分型中A型骨折)手法复位、非手术治疗无效。
(2)麻醉方式:硬外。
(3)术后换药拆线:术后第一天拍DR X线片,术后第1、3、5、10天各换一次药,术后第10-14天拆线,更换石膏。
2、药物(1)术前:术前0.5-2小时至术后3日给予抗生素预防感染。
(2)术后:应用活血化淤及促进骨折愈合药物。
3、检查(1)术前:血、尿、粪常规,肝功、肾功、凝血四项、电解质、血糖、血脂、全导心电图、乙肝五项、丙肝抗体、梅毒抗体、艾滋病抗体,胸部正位及骨折部位正、侧位(DR)X 线片。
(2)术中:C臂X光机透视。
(3)术后:血常规、乙肝五项、丙肝抗体、梅毒抗体、艾滋病抗体,骨折部位正、侧位DR X线片。
【出院标准】1、切口Ⅰ/甲愈合。
2、骨折对位对线良好,内固定物牢靠。
3、体温正常、血象正常。
【质量标准】1、平均住院日:17天。
2、疗效标准:治愈率≥99%,病死率<1%。
手术治疗陈旧性下胫腓联合损伤疗效分析【摘要】目的:探讨陈旧性下胫腓联合损伤的诊治方法及疗效。
方法:结合病史,应力位x线片,明确下胫腓联合损伤诊断,10例患者均行下胫腓韧带重建,并予以螺钉内固定。
术后辅以功能锻炼,12周拆除螺钉。
结果:随访12-24个月,踝关节功能恢复满意,影像学显示下胫腓联合稳定。
踝关节功能评估:优8例,良2例。
结论:陈旧性下胫腓联合损伤,早期诊断,早期手术干预,疗效满意。
【关键词】陈旧性下胫腓联合损伤;内固定【中图分类号】r687.3 【文献标识码】a 【文章编号】1004-7484(2013)04-0484-02下胫排联合是维持踝关节稳定的重要结构,下胫排联合损伤可导致踝穴不稳,使距骨外旋活动度增加,对踝关节的功能造成严重损害。
如果下胫腓联合损伤漏诊或治疗不当,会造成踝关节慢性不稳、疼痛、早期骨关节炎改变等,预后较差。
2006年~2011年,采用下胫腓韧带重建结合内固定治疗陈旧性下胫腓联合损伤10例,疗效满意,报告如下。
1 资料与方法1.1 一般资料本组10例,男7例,女3例;年龄16-55岁,平均27岁。
5例运动扭伤,3例车祸伤,2例坠落伤。
发病至手术时间最短3个月,最长1年。
6例为最初受伤后保守治疗,4例为合并踝关节骨折,2手术时未处理下胫腓损伤,2例下胫腓关节初次术后未达到满意复位。
4例有踝关节疼痛,关节不稳定表现,10例患者x线片显示下胫腓联合分离。
1.2 手术方法手术采用连续硬膜外麻醉,在下胫腓联合水平外侧取弧形切口,切开后探查下胫腓韧带,并在下胫腓联合作“改良cotton试验”(固定踝部,透视下以复位钳夹住远端腓骨向外侧拉,在直视下评估下胫腓联合的稳定性),进一步证实术前诊断。
行内踝前缘弧形切口,暴露内侧踝穴,清除踝穴内瘢痕增生组织。
再行外踝后缘纵行切口,越过外踝尖后转向前方呈弧形,向前内侧翻开皮瓣,暴露下胫腓联合前缘,清除下胫腓联合内增生的瘢痕组织及骨性组织,直至下胫腓联合能完全复位。
下胫腓联合损伤的内固定治疗进展发布时间:2021-05-07T14:35:27.857Z 来源:《中国医学人文》2021年8期作者:张代松朱厚军[导读] 下胫腓联合是维持踝关节稳定的重要结构,随着诊断及技术水平的不断提高,张代松朱厚军山东省烟台市蓬莱人民医院山东烟台 265600摘要:下胫腓联合是维持踝关节稳定的重要结构,随着诊断及技术水平的不断提高,手术治疗已成为不稳定性下胫腓联合损伤的主要方式。
手术内固定方式多样但目前各存争议,尚无统一。
静态螺钉固定曾作为治疗的金标准,但容易导致螺钉松动、断裂,且需二次手术取出。
弹性固定符合生物力学固定,近年来越来越多的被临床医师使用,但引起的内固定下沉、骨溶解及电线效应也应引起重视。
关键词:下胫腓联合损伤;螺钉固定;弹性固定;Suture-botton下胫腓联合是由连接胫腓骨的胫腓前韧带、胫腓后韧带、骨间韧带和胫腓横韧带构成的复杂复合体,其功能是加强踝关节的稳定性,维持关节在轴向,旋转及前后方向的应力平衡(1)。
在踝部损伤中,合并下胫腓联合损伤的比例可达5%-10%。
下胫腓联合损伤可导致踝穴间隙增宽,腓骨向外移位,距骨外旋或侧方移位,如果没有及时得到纠正,极易导致踝部慢性疼痛及创伤性关节炎。
因此,下胫腓联合损伤的治疗关键在于恢复胫距关节力线及下胫腓联合的解剖关节(2)。
近年来,早期手术内固定治疗不稳定性下胫腓联合损伤已成为骨科医师共识,但其固定方式仍争议较多,本文将对不同内固定方式的方法效果、并发症予以阐述。
1静态固定静态固定多采用螺钉固定,是治疗下胫腓联合损伤的首选术式,曾被认为是治疗的金标准。
通常是术中直视下将下胫腓解剖复位,AO 建议螺钉位置在关节面上2-4cm,平行关节面且垂直于胫骨,从后外向前内倾斜25-30°植入。
余斌峰(3)等运用皮质骨螺钉治疗下胫腓联合分离伴踝关节骨折,固定效果满意。
但研究表明,这种刚性固定稳定了关节,却影响了下胫腓关节的生理微动,是造成内固定松动、断裂的重要内在因素,其比例可达10-29%(4)。
・经验交流・踝关节骨折合并下胫腓联合韧带损伤的手术治疗O pera ti ve trea t m en t of Cotton’s fracture of the ankles and abrupti on of lower ti b i of i bul ar li gam en t un i on那国岩 韩学刚 王 鹏 初 宇NA guo2yan HAN xue2gang WAN G peng CHU yu摘 要 目的:探讨踝关节骨折合并下胫腓联合韧带损伤的治疗。
方法:对25例踝关节骨折合并下胫腓联合韧带损伤手术治疗患者进行回顾性分析。
结果:本组病例随访10个月~2.5年。
优15例,良6例,可3例,差1例。
优良率84%。
结论:手术治疗叨开复位内固定加韧带修复能恢复踝关节正常解剖关系。
关键词 踝关节骨折; 下胫腓联合韧带损伤; 内固定; 修复中图分类号 683.41 文献标识码 B 文章编号 1005-8478(2005)12-0944-02 随着交通事业的发展,高能量损伤呈上升趋势。
对复杂骨折及韧带损伤的治疗提出了新的要求。
现将本组病例做一分析报告。
1 临床资料1.1 一般资料男16例,女9例,年龄17~64岁,平均35.5岁。
按1950年Lauge2Hansen分型:旋前-外展型II度2例,III度3例。
旋前-外旋型II度4例,III度3例,旋后外旋型II度6例,III度7例。
采用Denis2W eber分类法[1],A型:外踝骨折低于踝关节水平,下胫腓联合无损伤,本组无。
B型:外踝骨折位于下胫腓联合水平,损伤概率50%,本组14例。
C 型:腓骨骨折高于下胫腓联合水平,下胫腓韧带均损伤,本组11例。
所有患者均拍X线片,加拍应力位及小腿内旋20°X线片。
1.2 手术方法伤后10d内手术。
其中伤后8h内手术11例。
手术入路采用内踝前弧形切口和外踝后侧弧形切口,外踝AO1/3管状钢板固定。