腋窝解剖与乳腺癌腋窝淋巴结切除术
- 格式:pdf
- 大小:112.63 KB
- 文档页数:2

保乳术和乳房切除土重建术麻醉技术(一)外科要点1.概述浸润性乳腺癌的治疗已经历时30余年,改良式乳癌根治术和肿瘤切除加腋窝解剖取代了乳癌根治术。
改良的乳癌根治术包括切除乳房和腋窝淋巴结,肿物切除术或复发的肿物切除术和腋窝解剖通常用分别的切口。
术后根据情况辅助放疗和化疗。
腋窝解剖中,In组淋巴结切除并无优处。
在腋窝部分解剖中,应保护神经和血管,防止运动感觉障碍。
全乳房切除术主要用于扩展性原位导管癌的治疗,不需要正规的腋窝淋巴结清扫。
乳房重建术是大多数女性乳房切除术后的选择,禁忌术后马上行乳房重建术。
两种重建方法:①用临时组织膨胀剂修复重建或胸肌后置入充盐水的置入物;②自体皮瓣。
为了取得满意的美容效果,应尽可能多的保存乳房皮肤,有条件可保存完整的乳头-乳晕。
2.术前常规诊断浸润性或原位乳腺癌。
3.手术规程见表疼痛评4〜8分4〜6分4〜8分分# ______________________________________________________________________ 疼痛评分按视觉模拟评分法(ViSUalanalogUeSCaIe,VAS)评估(二)患病人群特征1.年龄范围20岁前本病少见,20岁以后发病率迅速上升,40-50岁较高。
2.发病率近10年每年以3%增加,是女性恶性肿瘤第一位。
3.病因学病因不清。
有家族史,可能与BRCAl和BRCA2基因突变有关。
(三)麻醉要点1.术前准备(1)患者经常有潜在的药物问题,应考虑到药物对麻醉的影响。
(2)完善术前检查:常规实验室检查;由病史和体格检查所提示的检查。
①呼吸系统:胸部X线片(CXR)提示胸膜渗出液和肋或脊椎损失,若有呼吸系统损害的体征表现,应该给予氧气、行动脉血气(ABG)检查。
如果CXR或ABG结果异常,应该考虑行正电子发射计算机断层显像(PET)检查,这将帮助预测肺功能储备和患者对全身麻醉的耐受。
有肺功能损害体征表现的患者,需术后在重症监测治疗病室继续监护。

乳腺癌腋窝淋巴结清扫术保留肋间臂神经的价值探讨【摘要】目的:探讨乳腺癌腋窝淋巴结清扫术保留肋间臂神经的临床价值。
方法:选取2010年2月~2011年2月在我院行乳腺癌腋窝淋巴结清扫术i、ii、iii期乳腺癌患者106例,其中81例保留肋间臂神经(观察组),25例切除肋间臂神经(对照组)。
观察比较两组的手术时间、皮肤感觉异常发生率、淋巴结清扫数目、复发率及并发症等指标[1] 。
两组治疗前后比较差异有统计学意义(p0.05)。
1.2 诊断及分期所有病例均根据2002年国际抗癌联盟tnm分类分期法进行诊断与分期,皆有病理组织学诊断。
诊断结果显示,106例乳腺癌患者中浸润性导管癌78例,粘液腺癌9例,单纯癌6例,浸润性小叶癌4例,导管内癌3例,硬癌、髓样癌各2例,小叶原位癌、乳头paget病各1例;分期结果显示,106例乳腺癌ⅰ期21例,ⅱ期60例(其中ⅱa 34例,ⅱb 26例),ⅲ期25例(其中ⅲa 17例,ⅲb8例)。
观察组81例中ⅰ期13例,ⅱ期47例(ⅱa24例,ⅱb 23例),ⅲ期21例(ⅲa 12例,ⅲb9例);对照组25例中ⅰ期7例,ⅱ期12例(ⅱa9例,ⅱb5例),ⅲ期6例(ⅲa4例,ⅲb2例)。
1.3 手术方法两组患者均行乳腺癌改良根治术或保乳手术,ⅲ期患者应给予术前caf方案化疗,对ⅱb分期以上患者与保乳手术患者应采取术后放射治疗。
行保icbn先常规分离皮瓣,然后将乳腺连同皮下脂肪及深面胸大肌筋膜自内而外、自下而上整块分离直至腋窝,以外上象限作一切口,其余作二切口,锐性分离其喙锁筋膜,待显露腋静脉与向下属支,从锁骨下自内而外、自上而下清扫腋窝淋巴脂肪组织,现垂直于胸长神经的icbn(直径约1.5~2 mm)[3],自内向外解剖至上臂处,继续腋窝淋巴清扫。
若过程中有腋窝淋巴结肿大融合固定且与icbn粘连(或侵犯icbn),应放弃保留而切除神经。
两组患者术后均辅助化疗六个周期,并予以他莫西芬内分泌治疗。


乳腔镜辅助下乳腺癌腋窝淋巴清扫与传统开放手术术后并发症的比较分析颜奇志;王立志;柳朝晖;杨忠义;戴君;傅智敏【摘要】目的探讨腔镜辅助下乳腺癌腋窝淋巴清扫与传统开放腋窝淋巴清扫术后并发症方面是否存在差异.方法观察202例乳腺癌术后患者其术后出现并发症情况,其中乳腔镜辅助下乳腺癌根治术100例,传统开放乳腺癌改良根治术102例,所有数据采用两样本t检验结果乳腔镜辅助下乳腺癌根治术后无1例患者出现由于血管和神经损伤导致的并发症.术后5~6d拔除腋窝引流管后,均未发生皮下积液、淋巴漏、感染等.对于患者出院6个月之内进行了随访,患者均未出现患侧上肢的感觉障碍、运动障碍.肩关节活动良好,以及无腋窝复发和伤口处种植转移.常规乳腺癌改良根治术后并发淋巴瘘15例,静脉回流障碍,惠侧上肢肩关节运动障碍各14例,患侧上肢的感觉障碍13例.结论与传统开放腋窝淋巴清扫术相比,乳腔镜辅助下乳腺癌腋窝淋巴清扫在保证腋窝淋巴结清扫数目的同时大大降低了其术后并发症的发生率,提高了患者术后生存质量.【期刊名称】《中国医药指南》【年(卷),期】2010(008)022【总页数】2页(P47-48)【关键词】乳腔镜;乳腺癌;术后并发症;腋窝淋巴清扫【作者】颜奇志;王立志;柳朝晖;杨忠义;戴君;傅智敏【作者单位】湖南省岳阳市二人民医院颈胸外科,414000;湖南省岳阳市二人民医院颈胸外科,414000;湖南省岳阳市二人民医院颈胸外科,414000;湖南省岳阳市二人民医院颈胸外科,414000;湖南省岳阳市二人民医院颈胸外科,414000;湖南省岳阳市二人民医院颈胸外科,414000【正文语种】中文【中图分类】R737.9在乳腺癌根治术中,腋窝的淋巴结清扫是手术的关键,然而在传统的开放手术中导致的神经和血管的损伤,使术后所出现的并发症发生率较高,比如肋间臂神经的损伤,导致术后引起患侧上臂内侧感觉障碍,如麻木、疼痛、烧灼感或痛觉温觉迟钝等。

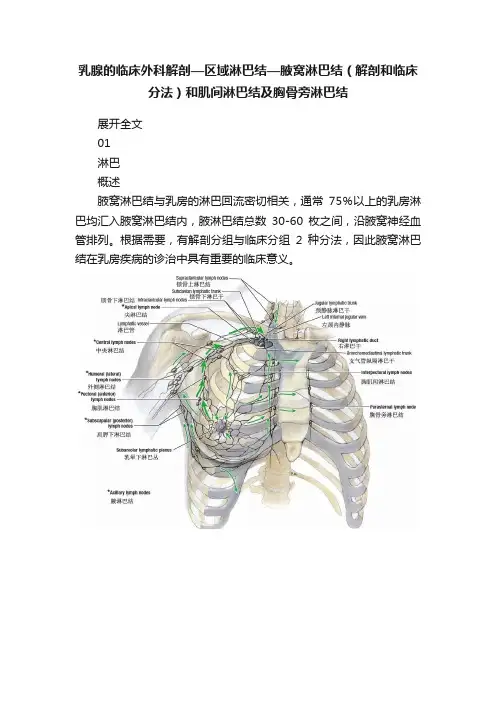
乳腺的临床外科解剖—区域淋巴结—腋窝淋巴结(解剖和临床分法)和肌间淋巴结及胸骨旁淋巴结展开全文01淋巴概述腋窝淋巴结与乳房的淋巴回流密切相关,通常75%以上的乳房淋巴均汇入腋窝淋巴结内,腋淋巴结总数30-60枚之间,沿腋窝神经血管排列。
根据需要,有解剖分组与临床分组2种分法,因此腋窝淋巴结在乳房疾病的诊治中具有重要的临床意义。
02淋巴腋窝淋巴结(解剖分法)① 胸肌淋巴结(前群):位于前锯肌浅面、胸小肌下缘和胸外侧动、静脉周围,接受胸壁和乳房外侧的淋巴,乳腺癌转移首先侵及这群淋巴结。
② 肩胛下淋巴结(后群):位于腋窝后侧壁肩胛下血管周围,接受项、背、肩部的淋巴回流。
03淋巴腋窝淋巴结(解剖分法)③ 外侧淋巴结(外侧群):位于腋窝侧壁腋动、静脉周围,收集上肢的淋巴。
④ 中央淋巴结(中央群):在腋窝基底中央,腋筋膜深面的疏松脂肪结缔组织内,收纳上述三群的淋巴。
输出管注入尖淋巴结。
04淋巴腋窝淋巴结(解剖分法)⑤尖淋巴结(尖群):在腋窝尖部腋血管周围,收集中央淋巴结的输出管以及乳腺上部与上肢伴头静脉回流的淋巴管。
尖淋巴结的输出管汇为锁骨下干与颈外侧淋巴结相通,锁骨下干左侧注入胸导管,右侧注入右淋巴导管。
05腋窝淋巴结(临床分法)腋窝淋巴结的分组以胸小肌为界限标志分为3组(level)。
Ⅰ组(levelⅠ):在胸小肌外侧,包括乳腺外侧组、中央组、肩胛下组及该段腋静脉淋巴结,胸大、小肌间淋巴结(Rotter 淋巴结)也归于本组,又称胸小肌外侧组或腋下组;Ⅱ组(levelⅡ):是指胸小肌深面的腋静脉淋巴结,又称胸小肌后组或腋中组;Ⅲ组(levelⅢ):是指位于胸小肌内侧的腋淋巴结,又称锁骨下组或腋上组,即锁骨下淋巴结。
06肌间淋巴结和胸骨旁淋巴结(解剖分法)胸肌间淋巴结,又称Rotter淋巴结,沿胸肩峰动脉胸肌支排列,约1-4枚,平均1.7枚。
接纳胸大、小肌及乳腺后面的淋巴回流,输出管进入尖群淋巴结。
胸骨旁淋巴结,又称内乳淋巴结,约3-7枚,平均4枚,沿胸廓内动静脉排列,接受胸前壁、肋胸膜前部、乳腺内侧部和上腹前壁的集合淋巴管。

腋区的解剖方法
腋区的解剖方法:
1.切口及翻皮瓣
尽量将臂部外展,便于解剖。
在臂内侧自腋前线向下做一切口至肘上部,在肘上部做一横切口,将腋区连同臂部的皮瓣向外侧翻起,注意保护经腋窝底部行向臂内侧的肋间臂神经。
剔除浅筋膜,显露深筋膜(腋筋膜)。
2.打开腋腔前壁
在胸小肌近起点处切断该肌,与胸大肌一并翻向外上方,切断进入胸大、小肌的神经血管。
注意穿锁胸筋膜的结构和紧邻腋静脉近段排列的腋淋巴结尖群。
在前锯肌表面寻找分布于该肌的胸长神经及胸小肌下外侧的胸外侧动脉,在第二肋间隙近腋前线附近,找出肋间臂神经,注意它的行径。
观察喙肱肌和肱二头肌短头,肌皮神经多穿过喙肱肌。
3.分离并清除液淋巴结
按前述的腋淋巴结各群的位置寻找淋巴结,各群找出1~2个即可,观察后清除之。
4.清理血管、神经
清理腋静脉,可切断其属支,必要时,可在第一肋外侧缘切断腋静脉,于腋静脉内侧寻觅臂内侧皮神经。
清理腋动脉的分支(一般为6支),观察它们的行径及分布,有无变异情况医|学教育网搜集整理。
清理臂丛在锁骨以下的部分(本次操作仅能见到臂丛的股和束,根和干在解剖颈部时观察),观察腋动脉与臂丛三个
神经束的关系,追踪各束的分支。
修洁腋腔各壁,观察各壁的形成以及三边孔和四边孔内通过的结构。
最后复习腋腔的组成及其内容。



2020乳腺癌腔镜腋窝淋巴结清扫策略及价值摘要乳腺癌腔镜腋窝淋巴结清扫(MALND )特殊的手术视野可清晰暴露腋窝解剖结构,最大限度地避免对腋窝血管、淋巴管和神经的损伤, 最大程度减少了常规腋窝淋巴结清扫手术后并发症的发生,达到了微创、保留功能和美观的效果。
MALND不同于常规腔镜手术,完成该手术的前提条件是术者应较熟练掌握腔镜技术,同时也须熟悉腋窝区的解剖结构。
手术流程遵循"自下而上、从低到高〃的"时间顺序〃和"空间顺序”,即先从腋窝底部往上,至腋窝中部,最后再到腋窝顶部。
MALND改变了传统乳腺癌手术程序和路径、手术方法和技术、以及手术视野角度,并且放大了腋窝内局部视野,降低了手术难度。
常规腋窝淋巴结清扫(COnVentiOnally axillary IymPh node dissection , CALND )存在一些固有的缺陷,无法用常规手术方法解决,迫切需要发展新的方法,以减少手术创伤、改善病人生存和术后生活质量。
以腔镜技术为代表的微创手术具有精准、微创和保护功能的特点,为解决乳腺癌外科治疗难题提供了新思路。
腔镜可以通过微小的、远隔病变的切口,在并不宽敞的空间完成手术操作,从而最大限度减轻术后疼痛,缩短恢复时间,而且切口位于隐蔽部位,具有较好的美观效果,并可保留功能[1-2 ]。
经过20多年的探索,腔镜手术已经应用于乳腺外科的各方面,明显改变了乳腺外科治疗的理念[3-4 ] O本文结合笔者经验和相关文献,对乳腺癌腔镜腋窝淋巴结清扫(mastoscopic axillary IymPh node dissection , MALND )的优势、手术策略和价值进行阐述。
1 CALND弊端(1 )可能引起诸如上肢功能障碍、水肿等难以纠正的并发症。
(2 ) 从胸前壁皮肤连续至腋窝附近的切口瘢痕不仅影响美观,而且影响了肩关节正常的活动。
(3 ) CALND的流程是先切除乳房或肿瘤,然后行腋窝淋巴结清扫。

【摘要】目的探讨乳腺癌患者术前肿物切除活检对亚甲蓝前哨淋巴结活检(SLNB )染色成功率有无影响。
方法回顾性分析2012年4月至2018年10月在山西省肿瘤医院接受SLNB 的cT1~2N0M0的早期乳腺癌患者共174例,其中术前行肿物空芯针穿刺活检98例,术前行肿物切除活检76例。
比较2组患者行亚甲蓝SLNB 的检出率有无差异,以及分析肿物切除活检组中SLNB 检出率的影响因素。
结果术前空芯针穿刺活检组成功发现前哨淋巴结的有91例,染色成功率为93%,每例患者平均检出(4.2±0.9)枚,肿物切除活检组成功发现前哨淋巴结的有68例,染色成功率为89%,每例患者平均检出(3.9±1.0)枚,2组差异无统计学意义(均P >0.05)。
单因素分析结果显示,患者的体质量指数、是否伴有脉管癌栓可能与乳腺肿物切除活检后的乳腺癌患者SLNB 检出率有关(P =0.012,P =0.034)。
结论术前肿物切除活检对乳腺癌患者行亚甲蓝SLNB 检出率并无显著影响,但对于体质量指数偏大、有脉管癌栓的患者应该慎重。
【关键词】乳腺肿瘤;组织检查,细针;肿物切除活检;前哨淋巴结活组织检查乳腺癌术前肿物切除活检对亚甲蓝腋窝前哨淋巴结染色成功率的影响郭向阳曲隽渊薛登峰梁帅李嘉刘慧娟于磊赵旭晔DOI :10.11655/zgywylc2021.06.005基金项目:山西省重点研发计划(201803D31169)作者单位:030013太原,山西省肿瘤医院乳腺外科二病区通信作者:赵旭晔,Email :*************************乳腺癌腋窝前哨淋巴结(SLN )活检术已经成为乳腺癌患者腋窝淋巴结评估的标准术式,对于腋窝淋巴结未转移的乳腺癌患者,其不仅能达到与腋窝淋巴结清扫(ALND )相同的生存预后,而且能够显著降低腋窝清扫相关并发症的发生概率,提高患者生活质量[1,2]。
在临床工作中,尽管术前行乳腺肿物穿刺活检已经是乳腺癌诊治的标准操作流程,但由于部分患者因穿刺活检无法确诊,仍需行肿物切除活检[3]。
乳腺癌腋窝淋巴结外科处理及其解剖学基础(尉承泽)乳腺癌腋窝淋巴结外科处理及其解剖学基础解放军三○七医院普通外科尉承泽解剖学是所有外科手术的基础。
毫无疑问,解剖学的不断发展,促进了手术技术的进步,手术方式也出现相应的变化。
随着相关疾病生物学特性认识的深入、外科治疗理念的进步以及非手术治疗手段的丰富,推动了外科手术方式的变革,使其更趋合理、更加人性化。
乳腺位于胸前壁,其腺体、皮肤、皮下组织中具有丰富的淋巴管丛,且相互吻合成网,通过集合淋巴管汇入区域淋巴结。
约75%的乳腺淋巴引流至腋窝淋巴结。
腋窝淋巴结总数约30~60枚[1]。
目前,国内外腋窝淋巴结分组尚不统一,按照解剖学多将其分为5~6组。
Danforth等[2]将腋窝分为5组:(1)前群淋巴结:位于腋窝外侧壁,接受乳腺中央部和外侧部的淋巴引流,其输出淋巴管注入中央群和尖群淋巴结;(2)外侧群淋巴结:位于腋窝外侧壁,接受上肢淋巴汇流,其输出淋巴管注入中央群和尖群淋巴结;(3)后群淋巴结:又称肩胛下淋巴结,位于腋窝后壁,接受腹后壁和胸后壁浅层淋巴汇流,其输出淋巴管注入中央群和尖群淋巴结;(4)中央淋巴群:是腋窝最大的一组淋巴结群,位于腋窝中央,腋动、静脉下方的脂肪组织内,接受前群、外侧群和后群的淋巴的淋巴输出管,也接受部分乳腺集合淋巴管汇流,其输出淋巴管注入尖群淋巴结;(5)尖群淋巴结:位于腋窝尖顶部,在胸小肌和锁骨下肌之间,沿腋静脉近段排列,接受腋淋巴结其他群的汇流,经锁骨下淋巴干左侧汇入胸导管或左锁骨下静脉,右侧注入右淋巴导管或右颈静脉。
1860年,Virchow通过对乳腺癌病理解剖学的研究,创立了乳腺癌转移的离心学说:即乳腺癌的转移扩散是原发灶局部浸润及通过局部淋巴系统,沿淋巴管循序向淋巴结转移,而淋巴结具有机械性滤网功能,可以捕获癌细胞,进而延迟癌细胞远处转移,只有当淋巴结的滤过捕获能力耗尽,癌细胞方可冲破淋巴结的机械屏障向远处转移。
基于Virchow的理论及乳腺解剖学特点,William Halsted设计了乳腺癌外科治疗里程碑式的经典术式——乳腺癌根治术:即切除全部患侧乳腺、胸大肌、胸小肌及同侧腋窝淋巴结清扫。
腋窝淋巴结清扫术一、概述腋窝淋巴结是一组区域淋巴结,腋窝淋巴结清扫作为原发肿瘤根治性手术中的一个重要组成部分,其临床意义主要包括:①提供准确的雨后信息;②为术后辅助治疗的选择提供依据;③肿瘤的局部控制。
尽管越来越多和预后有关的参数被发现,但迄今为止,腋窝淋巴结是否肿瘤转移以及肿瘤转移淋巴结的个数,仍是最重要和最准确的预后参数。
随着早期肿瘤患者不断增多,以及辅助化疗的广泛应用,越来越多患者腋窝淋巴结清扫的最终目的是为了获取雨后信息,但目前仍有30%左右的患者行腋窝淋巴结清扫的目的是为了获得更好的肿瘤局部控制。
二、腋窝淋巴结的检查1.体格检查检查时,一手托住病人的上肢,使胸大肌松弛,另一手用手指仔细扪诊腋窝,用力愈轻,门诊效果愈好。
应注意腋窝深处的小淋巴结和胸大肌后面的淋巴结。
应明确扪及的腋窝淋巴结的位置、数目、大小、硬度、活动度、淋巴结与淋巴结及淋巴结与周围组织的关系。
虽然体格检查判断腋窝淋巴结有否肿瘤转移存在较高的假阳性和假阴性,一般认为其假阳性率和假阴性率均在30%左右,但是,体格检查仍是目前临床上判断腋窝淋巴结有否肿瘤转移最常用的方法。
2.特殊检查CT、MRI检查可发现腋窝有否肿大的淋巴结,但它们并不能对重大淋巴结的病因予以准确的区分。
有学着报道CT对于肿大腋窝淋巴结有否肿瘤转移的诊断敏感度是50%,特异度是75%。
核素氟-18静脉注射后,行PET对原发灶小于1cm的早期乳腺癌的腋窝淋巴结转移诊断的敏感度和特异度相对较低。
3.前哨淋巴结活检前哨淋巴结是腋窝淋巴结中的一个特殊淋巴结,是原发肿瘤发生腋窝淋巴结转移所必经的第一个淋巴结,前哨淋巴结作为有效的屏障可以暂时阻止肿瘤细胞在淋巴道的进一步扩散。
前哨淋巴结活检的结果能准确地预测腋窝淋巴结有否癌转移,其准确性可达95%以上。
前哨淋巴结活检是近些年来乳腺癌外科治疗研究领域中的热点,预期不久将作为常规治疗进入临床。
三、腋窝淋巴结的引流区域及分群腋窝淋巴结总数一般在30~60个之间。
探讨乳腺癌腋窝淋巴结清扫术后感觉异常的解剖学机制郑桓;徐卫国;唐照鹏;陈源水;张世伟;石畅;周洪霞;张志勇;田增有;张宇新【摘要】目的:为乳腺癌腋窝淋巴结清扫术中预防侧胸壁、腋窝及上臂后内侧感觉异常提供解剖学基础认识。
方法解剖30具成人尸体的60侧腋区,观察肋间臂神经(ICBN )及其毗邻关系,详细测量并记录其起源、走行、分支、分布及交通支。
结果本组60侧中侧胸壁以第三肋间神经(50侧)和ICBN(29侧)分布为主,未观察到臂内侧皮神经(MBCN)分布至此;腋窝区第三肋间神经、ICBN和MBCN均有分布,但以ICBN分布为主(42侧);上臂后内侧ICBN(42侧)和MBCN(44侧)的分布基本持平,未观察到第三肋间神经分布至此。
81.7%(49侧)的ICBN与臂丛存在交通支。
63.3%(38侧)的ICBN穿出胸壁时存在伴行血管。
结论乳腺癌腋窝淋巴结清除术中找到ICBN及相关神经及其间的交通支,并完整保留,可能更有利于预防患者腋窝淋巴结清扫术后感觉异常的发生。
%Objective To provide anatomical basis for preventing paresthesia that appear in the lateral thoracic wall ,the arm‐pit and the inside of the upper arm during axillary lymph node dissection for breastcancer .Methods The intercostobrachial nerve (ICBN) and its contiguous relationship were observed ,besides the origin ,ramus and branch were measured and recorded by anato‐mizing 30 adult embalmed cadavers (60 sides) .Results Three intercostals nerve (50 sides) and the ICBN (29 sides) were the mainly nerves in lateral thoracic wall ,the medical brachial cutaneous nerve(MBCN) was not observed .Three intercostals nerve , ICBN(42 sides)and MBCN(44 sides) were found in armpit ,but mainly was intercostobrachial nerve (42 sides) .ICBN and the MB‐CN equallydistributed in the dorsal and medical of the upper arm ,but the three intercostals nerve was not observed .81 .7% (49 sides) of intercostal nerve and all of the brachial plexus presenced filament .They existenced blood vessel accompanied when the ICBN pierced the chest wall (63 .3% ,38 sides) .Conclusion Identify and intactly preserve the ICBN and relevant nerves and their filament during axillary lymph node dissection of the breast cancer may benefit to prevent paresthesia .【期刊名称】《重庆医学》【年(卷),期】2015(000)018【总页数】3页(P2451-2453)【关键词】乳腺肿瘤;淋巴结清扫术;肋间神经;臂丛【作者】郑桓;徐卫国;唐照鹏;陈源水;张世伟;石畅;周洪霞;张志勇;田增有;张宇新【作者单位】河北联合大学基础医学院解剖教研室,河北唐山063000;河北联合大学附属医院肿瘤外科,河北唐山063000;河北联合大学附属医院肿瘤外科,河北唐山063000;河北联合大学附属医院肿瘤外科,河北唐山063000;河北联合大学附属医院肿瘤外科,河北唐山063000;河北联合大学附属医院肿瘤外科,河北唐山063000;河北联合大学基础医学院解剖教研室,河北唐山063000;河北联合大学基础医学院解剖教研室,河北唐山063000;河北联合大学基础医学院解剖教研室,河北唐山063000;河北联合大学基础医学院解剖教研室,河北唐山063000【正文语种】中文【中图分类】R655.8乳腺癌是危害女性生命健康的常见恶性肿瘤之一,近年来其发病率在全球范围内明显上升并趋向年轻化。