紧急锥颅血肿穿刺治疗特急性硬膜下血肿
- 格式:doc
- 大小:26.00 KB
- 文档页数:3


硬膜下血肿急诊鉴别诊疗指南【临床表现】1.头部外伤史。
2.急性硬膜下血肿多有进行性意识障碍,少数可有中间清醒期。
3.颅压增高,头痛、恶心、呕吐、烦躁、可出现视乳头水肿、cushing’s反应等。
4.颞叶钩回疝,早期为同侧瞳孔散大,对光反射迟钝或消失,对侧椎体束征;晚期为双侧瞳孔散大固定,去大脑强直。
5.局灶性神经功能障碍。
【病因和主要病理生理改变】头部外伤后,脑皮质动静脉或桥静脉撕裂,血肿积聚于硬膜下腔,多伴有脑挫裂伤。
【院前急救】1.保持气道通畅。
2.建立静脉通道。
3.避免低血压。
4.吸氧,避免低氧血症。
5.颈椎固定。
【急诊检查】1.体检和神经系统检查。
2.血型、血常规、肝肾功能、电解质、凝血功能。
3.血氧饱和度,必要时查血气。
4.心电图。
5.头颅和颈椎X片。
6.头颅CT。
【诊断要点】1.头部外伤史。
2.进行性意识障碍。
3.颅内压增高。
4.头颅CT示硬膜下新月状高密度影。
【鉴别诊断】与硬膜外血肿、脑内血肿、脑挫裂伤相鉴别。
【急诊治疗】1.早期神经外科会诊。
2.监测生命体征、血氧饱和度和神经系统功能,若有神经功能恶化,及时复查头颅cT。
3.保持气道通畅,必要时,可行气管插管。
4.吸氧,避免低氧血症。
5.维持血压正常或略偏高。
6.降低颅内压,头高15~30度,应用甘露醇、速尿,轻度过度通气(Pc鸭维持在25~35mmHg)。
7.预防性使用抗癫痫药。
8.止血。
9.维持水、电解质平衡。
10.对症降温、镇静。
【留观指征】一经明确诊断,均需留观。
【住院指征】1.颅内压增高,来院时已出现脑疝症状和体征,或头颅CT 示血肿较大,经神经外科会诊有手术指征。
2.急诊观察中,神经功能恶化,复查头颅cT发现血肿增大,脑中线移位,经神经外科会诊有手术指征,力争在脑疝出现前行手术治疗。
【出院指征】1.生命体征平稳。
2.神经系统检查显示病情稳定。
3.复查头颅CT显示血肿无增大。
4.出院后具备社区医院支持。
5.有可靠的家属或朋友陪同。





急性硬膜外血肿急救措施急性硬膜外血肿是指在颅骨外硬膜与蛛网膜之间出现的血肿。
因为灵敏的颅内神经末梢触及其周围,会引起严重的神经系统症状。
若急性缺血性脑损伤可仅出现颅内高压症状。
对于急性硬膜外血肿,急救措施必不可少。
急救基础处理1.保持呼吸道通畅患者由于头部肿胀和颅内压力增高,导致呼吸变得困难。
应保持呼吸道畅通,确保患者可以正常呼吸。
如果患者呼吸突然停止,应进行人工呼吸。
2.检查动脉血压应根据患者的年龄、平静或兴奋状态以及已知的心血管病史等因素进行检查。
3.监测血液氧饱和度在transportation过程中应监测患者血氧饱和度,确保患者在整个过程中保持正常的氧供。
4.维持正常体温急性硬膜外血肿患者的体温容易升高,因此要及时采取降温措施,防止体温升高对患者造成影响。
药物治疗急性硬膜外血肿需要进行药物治疗。
其主要目的是减轻患者的疼痛、消除内部血肿并减轻因颅内压力增高引起的神经症状。
1.以止痛剂为主止痛剂不仅可以缓解疼痛,还可以帮助患者尽量休息,从而帮助患者恢复体力。
2.调节颅内压力可采取利尿剂、地高辛等药物以调节患者的颅内压力,促进血流畅通。
手术治疗急性硬膜外血肿情况严重时,需要进行手术治疗。
手术治疗应尽快进行,以缓解颅压,减轻患者的疼痛。
手术治疗的方法包括:1.颅骨切割术在颅骨上切开一个小孔,将硬膜外血肿排出来。
该手术创伤较小,但恢复时间较长。
2.开颅手术对于一些严重情况的患者,需要进行开颅手术,通过探查和清除血肿来降低颅内压力。
该手术创伤较大,但治疗效果明显。
总结急性硬膜外血肿需要进行急救,以尽快减轻患者的疼痛,减轻因颅内压力增高引起的神经症状。
在药物方面,以止痛剂为主,并采取适当的药物可行出尽可能缓解患者的病情。
在手术治疗方面,根据患者的病情决定手术治疗的方法,以缓解颅压和减轻患者的疼痛。



图文解析:急性硬膜下血肿手术步骤及注意要点今日,笔者为大家呈现急性硬膜下血肿的整个手术过程、手术中注意事项,希望对大家有所帮助或思考,欢迎各位留言、探讨。
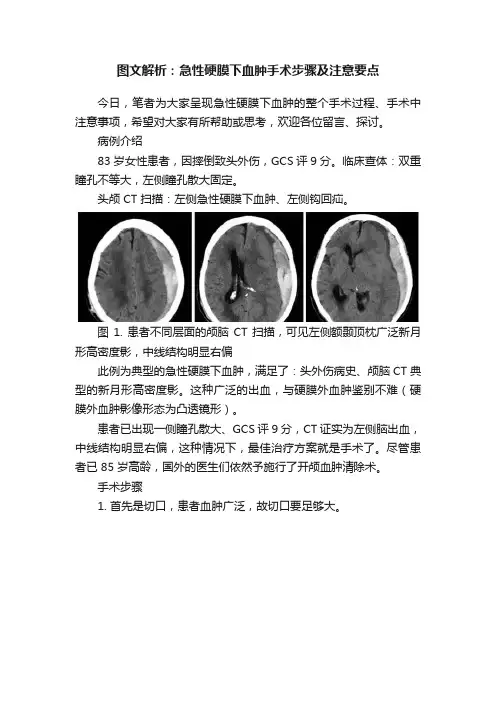
病例介绍83 岁女性患者,因摔倒致头外伤,GCS 评 9 分。
临床查体:双重瞳孔不等大,左侧瞳孔散大固定。
头颅 CT 扫描:左侧急性硬膜下血肿、左侧钩回疝。
图 1. 患者不同层面的颅脑 CT 扫描,可见左侧额颞顶枕广泛新月形高密度影,中线结构明显右偏此例为典型的急性硬膜下血肿,满足了:头外伤病史、颅脑 CT 典型的新月形高密度影。
这种广泛的出血,与硬膜外血肿鉴别不难(硬膜外血肿影像形态为凸透镜形)。
患者已出现一侧瞳孔散大、GCS 评 9 分,CT 证实为左侧脑出血,中线结构明显右偏,这种情况下,最佳治疗方案就是手术了。
尽管患者已 85 岁高龄,国外的医生们依然予施行了开颅血肿清除术。
手术步骤1. 首先是切口,患者血肿广泛,故切口要足够大。
图 1. 手术切口图 2. 掀开头皮暴露足够大的范围此处可见患者头皮较薄、松软,这是老年人头皮的特点,术中需注意保护,避免长时间用力压迫等造成头皮缺血、坏死。
术毕缝合头皮时也应注意缝合技巧,需控制打结拉扯力度。
2. 打开颅骨图 3. 颅骨钻孔、铣刀铣开颅骨骨瓣发生脑疝的病人,其抢救要争分多秒。
在拿下颅骨骨瓣之前,只有通过药物(快速静滴甘露醇等)来降低颅内压,其效果是有限的,因而这一过程要尽可能地快速。
在铣刀铣下颅骨的过程中,高速摩擦会产生大量热,注意要多用水来冲洗、降温。
图 4. 掀开颅骨骨瓣掀开颅骨的过程要小心,避免拉扯撕破硬膜、小血管、甚至造成颅内出血。
仔细看,硬膜是不是有点发蓝,这说明下方有血块。
此时,可以用手感受下脑压高低了,如果硬邦邦,脑波动不明显(科普:脑波动即脑组织的跳动,经历过脑外科开颅手术的应该都见过),赶紧再来一瓶甘露醇快速静滴。
3. 剪开硬脑膜图 5. 弧形剪开硬脑膜剪开硬脑膜时要注意避免损伤下方的脑组织。
急性硬膜外血肿的表现及治疗发布时间:2021-01-07T09:57:39.957Z 来源:《医师在线》2020年8月15期作者:袁莉[导读]袁莉阿坝州藏族羌族自治州人民医院 624000急性硬膜外血肿所说的就是受到外部伤害之后在颅骨和硬脑膜之间进行积聚从而形成的血肿。
一般形成这种情况都是因为患者的头部收到过严重的外力击打,让脑膜中的动脉或者是静脉受到损害从而破裂。
对于急性硬膜外血肿的变现是根据患者的出血速度和血肿的位置还有年龄等因素来展现的,每一位患者可能都不同,但是从特征来看,他们的症状都有着一定的规律,那就是从昏迷到清醒,再清醒之后又出现昏迷,接下来说一些急性硬膜外血肿的临床表现。
急性硬膜外血肿临床表现大多数都是中间会清醒过来,也就是患者在受到重力的伤害之后会让头部受到损伤,之后出现昏迷的症状,在昏迷一段时间之后患者就可以有一些意识,然后逐渐清醒。
这个时候患者可以感受到头痛或者是有想要呕吐的情况并且视线也不是很清楚。
总结之后分为三种不同的表现。
(1)意识出现障碍的患者:这种患者会因为脑损伤的程度不同出现不同三种意识,情况也不太一样。
①原发性的脑损伤不是很严重,受伤之后没有原发的昏迷状态,在颅内的血肿形成之后,颅内就开始出现颅内压增高和出现意识障碍;②原发性脑损伤不是很轻比较重,受伤之后总是处于昏迷的状态,之后患者会出现完全清醒或者是意识有好转的情况,但是没过多长时间又会让患者出现昏迷的状态;③原发性脑损伤非常严重,受伤之后患者抑制处于昏迷的状态,并且还有可能出现临床变现加强的情况,这就让颅内的血肿现象被患者的脑干损伤等症状掩盖。
(2)患者的颅内压出现增高的情况:患者如果出现颅内压增高的话,会随着颅内压的增高继而出现头疼,想要呕吐并且呕吐的症状会加剧,心情非常烦躁,这就代表着患者的血压在升高、体温也在升高并且患者的心率会变慢呼吸时间也会间隔的长一些。
等到开始衰竭的时候,血压就会下降、脉搏也变得非常的弱并且呼吸会出现困难或者是不呼吸。
急性硬脑膜下血肿的治疗发表时间:2013-08-15T10:52:10.637Z 来源:《中外健康文摘》2013年第18期供稿作者:毛铁吴春菊刘洋李英[导读] 急性、亚急性硬脑膜下血肿无论手术与否,均须进行及时、合理的非手术治疗,特别是急性血肿术后,尤为重要毛铁吴春菊刘洋李英(黑龙江省医院 150036)【中图分类号】R651.1 【文献标识码】A【文章编号】1672-5085(2013)18-0170-02【摘要】目的讨论急性硬脑膜下血肿的治疗。
方法根据患者临床表现结合检查结果进行诊断并治疗。
结论一经诊断,应尽早施行手术治疗。
【关键词】急性硬脑膜下血肿治疗硬脑膜下血肿是颅脑损伤常见的继发性损害,发生率约为5%,占颅内血肿的40%左右。
由于出血来源的不同又分为复合型硬脑膜下血肿与单纯型硬脑膜下血肿。
前者系因脑挫裂伤、脑皮质动静脉出血,血液集聚在硬脑膜与脑皮层之间,病情发展较快,可呈急性或亚急性表现。
有时硬膜下血肿与脑内血肿相融合,可致颅内压急剧增高,数小时内即形成脑疝,多呈特急性表现,预后极差;单纯型硬脑膜下血肿系桥静脉断裂所致,出血较缓,血液集聚在硬脑膜与蛛网膜之间,病程发展常呈慢性,脑原发性损伤较轻,预后亦较好。
急性硬脑膜下血肿发生率最高达70%,亚急性硬脑膜下血肿约占5%。
两者致伤因素与出血来源基本相同,均好发于额颞顶区。
临床病程发展的快慢,则因脑原发性损伤的轻重、出血量及个体代偿能力的不同而异。
1.主要特点急性和亚急性硬脑膜下血肿都是由脑挫裂伤皮质血管破裂出血引起,故均属复合型硬膜下血肿,仅在病程急缓上略有差异。
两者致伤因素和损伤机理亦相同:即加速性损伤所致脑挫裂伤,血肿多在同侧;而减速性损伤所引起的对冲性脑挫裂伤出血常在对侧;一侧枕部着力,在对侧额、颞部前部发生复合型硬膜下血肿,甚至可同时并发脑内血肿;枕部中线着力易致双侧额极、颞尖部血肿;当头颅侧方遭受打击时,伤侧可引起复合型硬膜下血肿,即硬膜下脑内血肿;头颅侧方碰撞或跌伤时,同侧多为复合性硬膜下血肿或硬膜外血肿,对侧可致单纯性和(或)复合型硬膜下血肿;另外,前额部遭受暴力,不论是打击还是碰撞,血肿往往都在额部,很少发生在枕部,而老年人则常引起单侧或双侧单纯性硬膜下血肿。
紧急锥颅血肿穿刺治疗特急性硬膜下血肿
目的探讨紧急锥颅血肿穿刺放血抢救特急性硬膜下血肿的疗效。
方法自2010年2月~2012年6月对36例诊断为特急性硬膜下血肿患者先紧急锥颅,血肿穿刺放血,初步缓解颅内高压后再常规开颅清除血肿。
结果36例确诊患者均先行锥颅放血,再行开颅清除血肿。
伤后3个月,恢复良好4例,中残3例,重残4例,植物生存2例,死亡23例(63.89%)。
结论紧急锥颅血肿穿刺放血可以极早缓解患者的颅内压,减轻血肿压迫而造成继发性脑组织及脑干伤,为常规开颅赢得时机,从而降低特急性硬膜下血肿患者的死残率。
标签:锥颅术;重度颅脑损伤;硬膜下血肿
特急性硬膜下血肿是指伤后3h内即出现脑受压症状的硬膜下血肿,其特点病情发展迅猛,一侧或者双侧瞳孔散大,生命体征不稳定,因此诊断是否及时,治疗措施是否得力,对预后关系甚大。
我们自2010年2月~2012年6月对收治的特急性硬膜下血肿36例采取先紧急锥颅血肿穿刺放血再常规开颅清除血肿,获得一定疗效,现报道如下。
1 资料与方法
1.1一般资料本组男24例,女12例;年龄11~75岁,平均41.5岁。
跌伤1例,高处坠落伤5例,摩托车伤11例,汽车撞伤19例。
36例伤后均持续昏迷。
伤后至急诊室时间40min~3h,平均1.9h。
来院时双侧瞳孔已散大27例,一侧瞳孔散大9例,但在行头颅CT检查及完善术前准备过程中均出现双侧瞳孔散大。
强力脱水后血肿对侧瞳孔有轻度回缩9例,瞳孔无反应13例。
头颅CT检查结果示:单纯特急性硬膜下血肿8例,特急性硬膜下血肿合并脑挫裂伤28例,血肿厚度1.5~4cm。
来院时GC5评分3分28例,4分6例,5分2例。
来院时呼吸停止1例,呼吸浅促18例,呼吸深大10例,呼吸尚平稳7例。
1.2方法本组患者均在来院后20~30min内完成头颅CT检查(或复查头颅CT)、理发(病情特危重者仅在血肿部位理发)、备血等术前准备后,根据CT 定位,病房内将血肿部位局部消毒后铺洞巾,局麻后用微创血肿穿刺针锥颅穿刺,接连插管排出大部分液态血肿,之后彻底理发备皮及其它术前准备,送手术室在全麻下行去骨瓣开颅血肿清除术,术中可保留穿刺针到翻起皮瓣时。
对呼吸不稳者急行气管插管,而对呼吸相对平稳者则直接快速消毒后,于血肿最厚部位做一小切口直达颅骨,快速锥颅,放出部分液态血液(硬膜下血肿则先”+”字挑开硬脑膜),再用神经剥离匙及吸引器清除部分血凝块,再按常规翻骨瓣开颅,清除血肿,去骨瓣减压术。
2 结果
36例确诊患者均先行锥颅放血,再行开颅清除血肿。
伤后3个月,恢复良好4例,中残3例,重残4例,植物生存2例,死亡23例(63.89%)。
见表1。
3 讨论
文献记载对于病情进展迅速的特急性硬膜下血肿的治疗,尽快尽早地清除血肿,降低颅压最为重要[1]。
特重型颅脑损伤死亡率,文献报道高达80%~90%[2]。
根据实验研究结果,双侧瞳孔散大持续90min是接近意识不可逆时限,持续3h 是接近呼吸功能不可逆时限[3]。
决定性救治措施是及早清除血肿,缓解颅内压,迅速解除脑疝危象。
当发生脑疝,出现一侧或双侧瞳孔散大,在呼吸循环衰竭之前,手术救治刻不容缓,需分秒必争,稍有迟误,一旦出现呼吸停止,手术很难复苏。
本组患者来急诊室时间平均仅1.9h,尽管术前均已出现双侧瞳孔散大,但脑受压时间并不长,来院后如何争分夺秒地放出血肿,缓解颅内高压就成为救治成功与否的关键。
我们均在20~30min内快速完成术前准备,在急诊室或送至手术室,快速气管插管或不插管就紧急锥颅放血,及早地缓解了颅内高压、脑受压及脑缺血,为在不可逆性脑损害之前完成清除血肿奠定了基础,赢得了时机。
因此,本组36例,死亡23例(63.89%)。
我们认为,特急性硬膜下血肿的预后除了血肿是否及时清除、手术是否及时正确,还有如下几个因素。
3.1是否伴有脑挫裂伤单纯硬膜下血肿预后明显好于血肿合并脑挫裂伤。
硬膜外血肿因原发性脑损伤相对较轻,若能及时清除血肿,尽快缓解脑受压,可防止或缓解继发性脑损伤,一般预后较好。
若合并脑挫裂伤,其脑组织损伤的不可逆,将增加患者的死残率。
但常规开颅前行紧急锥颅,尽快排除血肿能在最短时间内迅速缓解脑受压,为开颅手术争取时间,具有快速、简便的优点。
3.2术后是否并发大面积脑梗死特重型硬膜下血肿尤其是继发小脑幕切迹疝者随时可能并发大面积脑梗死,病死率极高。
据统计[4],8%的硬膜下血肿发生脑梗塞。
外伤后脑梗死的发病机制是由于在外伤产生脑组织相对运动及头颅过伸时出现血管牵拉、变形、移位,造成血管内膜损伤与痉挛,形成血栓、梗死。
而出现脑疝,颞叶特别是钩回向天幕裂孔挤压,可使同侧或对侧大脑后动脉受压;也可以由于脑疝,脑静脉回流和动脉供血受阻,脑血液循环障碍,动静脉系统的血栓容易形成,从而导致脑梗死。
本组均系脑疝中晚期患者,36例中继发创伤性脑梗死6例,发生率高达16.7%。
其中死亡4例,重残1例,植物生存1例。
3.3血肿厚度硬膜下血肿越厚,中线移位越小,说明急性脑受压主要系特急性硬膜下血肿引起,若及时锥颅放血,更能有效紧急缓解颅内高压及脑受压。
反之,中线移位程度越大,硬膜下血肿越薄,提示原发脑损伤、脑肿胀越严重。
本组36例,血肿厚度大于脑中线移位程度11例,仅1例死亡;而血肿厚度小于脑中线移位程度25例,死亡14例[5]。
3.4紧急锥颅放血后瞳孔是否有回缩反应:锥颅放血后若瞳孔有回缩反应,说明动眼神经未完全麻痹,脑干受压时间不长,及时清除血肿、解除脑受压后预后较好。
反之亦然。
本组36例,锥颅后瞳孔有回缩反应9例,预后良好4例,中残2例,重残l例,死亡仅2例(22.22%);而锥颅后瞳孔无回缩反应27例,中残1例,重残3例,植物生存2例,死亡21例(77.78%)。
因此,抢救治疗特重型硬膜下血肿术前紧急锥颅血肿穿刺放血不失为一行之有效的手段。
可以极早
缓解患者的颅内压,减轻血肿压迫而造成继发性脑组织及脑干伤,为常规开颅赢得时机。
但最终仍需行开颅血肿清除、取骨瓣减压术。
同时,加强院前急救急送速度,尽快清除血肿,迅速缓解脑受压可进一步降低此类患者的死残率。
参考文献:
[1]王忠诚.神经外科学[M].武汉:湖北科学技术出版社,1998:332-333.
[2]林时松.重型、特重型颅脑损伤的死因分析[J].中华创伤杂志,1996,7,12.
[3]张远征,段国升,张纪.急性颅高压双瞳散大意识和呼吸功能不可逆的时限[J].中华神经外科杂志,1987,3:124-125.
[4]刘明铎.实用颅脑损伤学[M].北京:人民军医出版社,1994:163.
[5]Yamashima T.How do vessels proliferate in the capsule of a chronic subdural hematoma[J].Neurosurgery,1984.編辑/金昊天。