2018年急性肝衰竭(临床医学五年制)
- 格式:pptx
- 大小:3.75 MB
- 文档页数:38

慢加急性肝衰竭的疾病定义及发病机制项晓刚,尚大宝,张金铭上海交通大学医学院附属瑞金医院感染科,肝脏疾病转化研究室,上海 200025通信作者:项晓刚, shine-***********(ORCID: 0000-0003-0999-2950)摘要:慢加急性肝衰竭(ACLF)的概念自提出后近三十年来,已经被各国学者广泛接受,但是关于ACLF的疾病定义和诊断在世界范围至今仍没有形成一套统一的标准。
近年来,ACLF疾病描述中慢性肝病基础、肝内或肝外的急性损伤、急性肝功能失代偿、肝外器官功能衰竭、短期高病死率以及病程具有可逆性等关键特征,东西方已在逐渐缩小分歧中趋近共识。
关于ACLF的发病机制目前尚未完全阐明,相关研究大多集中在全身炎症反应和免疫功能障碍方向。
关键词:慢加急性肝衰竭;病理过程;全身炎症反应综合征基金项目:国家自然科学基金面上项目(82170619, 81970544);上海市优秀青年学术带头人计划(20XD1422600);上海市医苑新星杰出青年人才(SHWJRS〔2021〕-99);上海市人才发展基金(2020097);上海市临床重点专科建设项目(shslczdzk01103)The definition and pathogenesis of acute-on-chronic liver failureXIANG Xiaogang,SHANG Dabao,ZHANG Jinming.(Department of Infectious Diseases,Translational Laboratory of Liver Diseases, Ruijin Hospital, Shanghai Jiao Tong University School of Medicine, Shanghai 200025, China)Corresponding author: XIANG Xiaogang, shine-***********(ORCID: 0000-0003-0999-2950)Abstract:The concept of acute-on-chronic liver failure (ACLF) has been widely accepted by scholars around the world since it was proposed nearly 30 years ago,but there are still no uniform criteria for the definition and diagnosis of ACLF worldwide. In recent years, differences have been gradually narrowed and a consensus has been reached in the key features of the disease description for ACLF, such as the underlying chronic liver diseases, acute intrahepatic or extrahepatic injury,acute liver function decompensation,extrahepatic organ failure,high short-term mortality rates,and reversible course of the disease. The pathogenesis of ACLF remains unclear,and most studies focus on systemic inflammatory response and immune dysfunction.Key words:Acute-On-Chronic Liver Failure; Pathologic Processes; Systemic Inflammatory Response Syndrome Research funding:National Natural Science Foundation of China (82170619, 81970544); Program for Young Outstanding Academic Leaders (20XD1422600);Shanghai Rising Stars of Medical Talent Youth Development Program Outstanding Youth Medical Talents (SHWJRS[2021]-99);Shanghai talent development fund (2020097);Shanghai Municipal Key Clinical Specialty (shslczdzk01103)慢加急性肝衰竭(ACLF)是一类在慢性肝病基础上发生的以急性肝功能失代偿、肝外器官损伤和短期高病死率为主要临床特征的严重临床综合征。

慢加急性肝衰竭:定义、诊断与发病机制慢加急性肝衰竭(acute-on-chronic liver failure,ACLF)是指在慢性肝病基础上出现的急性肝功能恶化,以肝脏和/或肝外器官衰竭和短期高病死率为主要特征的复杂综合征。
ACLF诱因复杂,发病机制不清,内科综合治疗下病死率仍高达50%~90%。
在欧美人群中,慢性肝病以酒精性肝硬化(60.3%)为主,丙型肝炎病毒(HCV)感染(13.0%)次之,严重细菌感染(32.6%)是引起ACLF发生的最主要诱因,其次为酗酒(24.5%)。
而在亚太地区,乙型肝炎病毒(HBV)感染是最常见的基础疾病。
在HBV感染人群中,由各种原因(HBV自发激活、病毒变异及耐药等)引起的HBV激活(59.1%)是ACLF发生的主要诱因。
鉴于病因和诱因的不同,东西方学者对于ACLF的定义和诊断标准、发病机制等方面存在诸多差异甚至争议。
明确ACLF的发病过程,根据不同发病机制进行针对性治疗,对降低ACLF病死率至关重要。
现对ACLF 定义和诊断标准进行回顾,并对其预后评估和发病机制的研究进展进行总结,为降低ACLF病死率提供新的治疗策略。
一、ACLF定义与诊断标准自1995年日本学者首次提出ACLF这一概念以来,近些年ACLF的定义和诊断标准不断地被提出,但绝大多数定义为专家共识或基于小样本的回顾性研究,缺乏可靠的循证医学证据。
诱发急性损伤的类型(肝内或肝外因素)、慢性肝病阶段(肝硬化或慢性肝炎)和是否伴随肝外器官衰竭等东西方学者的争议,是全球尚无统一ACLF诊断标准的主要原因。
缺乏合适的诊断标准和预警预测手段导致ACLF高病死率,目前国际上常用的ACLF定义与诊断标准包括:欧洲肝病学会ACLF标准(European Association for the Study of the Liver-ACLF,EASL-ACLF)、中国重型乙型病毒性肝炎研究小组ACLF标准(Chinese Group on the Study of Severe Hepatitis B-ACLF,COSSH-ACLF)、亚太肝病学会专家共识(Asian-Pacific Association for the Study of the Liver-ACLF,APASL-ACLF)、北美终末期肝病研究联盟ACLF 诊断标准(North American Consortium for the Study of End-Stage Liver Disease-ACLF,NACSELD-ACLF)和中国肝衰竭诊疗指南等(表1)。


肝功能衰竭的诊断标准肝脏是人体最重要的器官之一,它具有多种功能,如合成蛋白质、代谢脂肪、分解毒素等。
当肝脏受到损伤或疾病影响时,肝功能可能会出现衰竭。
肝功能衰竭是一种严重的疾病,可以导致多种并发症和死亡。
因此,准确诊断肝功能衰竭至关重要。
本文将介绍肝功能衰竭的诊断标准。
一、肝功能衰竭的定义肝功能衰竭是指肝脏功能严重损害,导致肝细胞无法正常代谢和排泄代谢产物,从而导致多种并发症和死亡。
肝功能衰竭可分为急性和慢性两种类型。
急性肝功能衰竭是指肝功能在短时间内出现明显的下降,通常在几天或几周内发生。
慢性肝功能衰竭是指肝功能在较长时间内逐渐下降,通常需要数月或数年的时间。
二、肝功能衰竭的症状肝功能衰竭的症状包括肝功能异常、黄疸、腹水、肝性脑病、肝性骨病等。
肝功能异常包括肝酶升高、胆红素升高、凝血功能障碍等。
黄疸是因为胆红素不能正常排泄而导致的,患者皮肤和眼白变黄。
腹水是因为肝脏不能正常合成白蛋白和维生素K,导致血浆胶体渗透压下降和凝血功能障碍,从而导致腹水。
肝性脑病是因为肝脏不能正常代谢氨和其他毒素,导致神经系统功能异常。
肝性骨病是因为肝脏不能正常代谢维生素D和钙,导致骨骼疏松和骨折。
三、肝功能衰竭的诊断标准目前,国际上对于肝功能衰竭的诊断标准主要有两种,即美国肝病学会(AASLD)和欧洲肝病学会(EASL)的诊断标准。
下面将分别介绍这两种标准。
1. AASLD的诊断标准AASLD的诊断标准主要根据以下三个方面进行评估:(1)肝功能异常:血清胆红素>34.2μmol/L和国际标准化比值(INR)≥1.5。
(2)肝性脑病:患者出现意识障碍和神经系统症状,如嗜睡、昏迷、震颤等。
(3)肝肾综合征:患者出现肾功能损害,如血肌酐升高、尿量减少等。
肝肾综合征的诊断需要排除其他肾脏疾病。
根据以上三个方面的评估结果,如果患者符合以下任意一项,即可诊断为肝功能衰竭:(1)急性肝功能衰竭:患者在6个月内出现肝功能异常和肝性脑病。

急性肝衰竭急性肝衰竭南京市第⼀⼈民医院重症医学科章⽂豪重症⾏者翻译组Lancet 2019; 394: 869–81急性肝衰竭(Acute Liver Failure,ALF)是由于突发的肝细胞损伤⽽导致的罕见且严重的结果,并可在数天或数周内演变为致死性结局。
各种原因导致的肝细胞损伤均可表现为转氨酶快速升⾼、精神状态改变和凝⾎功能紊乱。
⽬前缺乏将急性肝衰竭与失代偿性肝硬化和慢性肝衰竭急性加重相区分的肝脏疾病。
急性肝衰竭的病因包括扑热息痛毒性、肝缺⾎、病毒性和⾃⾝免疫性肝炎、药物性肝损伤(包括处⽅药、中药及保健品)。
诊断需要仔细检查服⽤的药物,并对可能的病毒暴露进⾏⾎清学检测。
由于其罕见性,急性肝衰竭尚未进⾏⼤型随机试验研究,⼤多数治疗建议来源于专家意见。
尽管近30%的急性肝功能衰竭患者采⽤了肝移植,但是管理上的改进导致死亡率的降低,为临床处置提供了救命的选择。
前⾔急性肝功能衰竭是⼀种独特的、罕见的肝细胞严重损伤综合征,表现为在没有慢性肝病基础的情况下出现的凝⾎和精神状态的改变。
急性肝功能衰竭的特点是难以预测,发病迅速,影响先前健康个体,往往导致致命的结果。
尽管病因多种多样,但急性肝功能衰竭的临床特征⾮常相似(图1)。
急性肝功能衰竭的主要表现为凝⾎酶原时间国际标准化⽐率(PT-INR)的延长和肝性脑病,在1970年ALF⾸次被描述为暴发性肝功能衰竭,但这⼀术语现在已基本被抛弃。
急性肝功能衰竭不应与慢性肝功能衰竭急性加重相混淆,慢性肝功能衰竭急性加重是急性肝硬化失代偿所导致的肝外器官系统衰竭。
慢性肝病急性失代偿,出现以下三个原因时,仍然可能被认为是急性肝功能衰竭:肝⾖状核变性、慢性⼄型肝炎感染的再激活和⾃⾝免疫性肝病。
急性肝功能衰竭的其他常见特征包括⾎流动⼒学不稳定、感染、急性肾损伤,以及在肝病中表现⽐较特别的,脑⽔肿。
尽管急性肝衰竭很少见,但它影响到所有器官系统,需要利⽤⼤量的资源,并且有30%的死亡率,因此引起了多个学科的兴趣和研究。

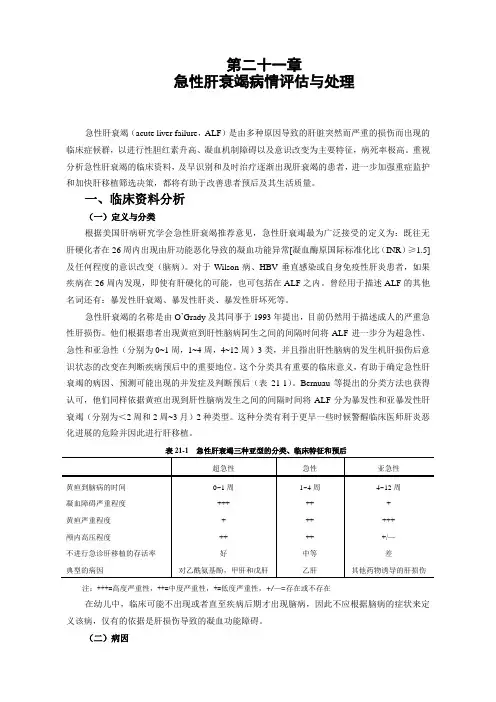
第二十一章急性肝衰竭病情评估与处理急性肝衰竭(acute liver failure,ALF)是由多种原因导致的肝脏突然而严重的损伤而出现的临床症候群,以进行性胆红素升高、凝血机制障碍以及意识改变为主要特征,病死率极高。
重视分析急性肝衰竭的临床资料,及早识别和及时治疗逐渐出现肝衰竭的患者,进一步加强重症监护和加快肝移植筛选决策,都将有助于改善患者预后及其生活质量。
一、临床资料分析(一)定义与分类根据美国肝病研究学会急性肝衰竭推荐意见,急性肝衰竭最为广泛接受的定义为:既往无肝硬化者在26周内出现由肝功能恶化导致的凝血功能异常[凝血酶原国际标准化比(INR)≥1.5]及任何程度的意识改变(脑病)。
对于Wilson病、HBV垂直感染或自身免疫性肝炎患者,如果疾病在26周内发现,即使有肝硬化的可能,也可包括在ALF之内。
曾经用于描述ALF的其他名词还有:暴发性肝衰竭、暴发性肝炎、暴发性肝坏死等。
急性肝衰竭的名称是由O’Grady及其同事于1993年提出,目前仍然用于描述成人的严重急性肝损伤。
他们根据患者出现黄疸到肝性脑病阿生之间的间隔时间将ALF进一步分为超急性、急性和亚急性(分别为0~1周,1~4周,4~12周)3类,并且指出肝性脑病的发生机肝损伤后意识状态的改变在判断疾病预后中的重要地位。
这个分类具有重要的临床意义,有助于确定急性肝衰竭的病因、预测可能出现的并发症及判断预后(表21-1)。
Bernuau等提出的分类方法也获得认可,他们同样依据黄疸出现到肝性脑病发生之间的间隔时间将ALF分为暴发性和亚暴发性肝衰竭(分别为<2周和2周~3月)2种类型。
这种分类有利于更早一些时候警醒临床医师肝炎恶化进展的危险并因此进行肝移植。
表21-1 急性肝衰竭三种亚型的分类、临床特征和预后注:+++=高度严重性,++=中度严重性,+=低度严重性,+/—=存在或不存在在幼儿中,临床可能不出现或者直至疾病后期才出现脑病,因此不应根据脑病的症状来定义该病,仅有的依据是肝损伤导致的凝血功能障碍。




《肝衰竭诊治指南(2018年版)》要点肝衰竭就是临床常见的严重肝病症候群,病死率极高。
多年来,各国学者对肝衰竭的定义、病因、分类、分型、诊断与治疗、预后判断等问题不断进行探索。
1肝衰竭的定义与病因1、1 定义肝衰竭就是多种因素引起的严重肝脏损害,导致合成、解毒、代谢与生物转化功能严重障碍或失代偿,出现以黄疸、凝血功能障碍、肝肾综合征、肝性脑病、腹水等为主要表现的一组临床症候群。
1、2病因在我国引起肝衰竭的主要病因就是肝炎病毒(尤其就是乙型肝炎病毒),其次就是药物及肝毒性物质(如酒精、化学制剂等)。
儿童肝衰竭还可见于遗传代谢性疾病。
肝衰竭的常见病因见表2。
2 肝衰竭的分类与诊断2、1 分类基于病史、起病特点及病情进展速度,肝衰竭可分为四类: 急性肝衰竭(ALF)、亚急性肝衰竭 (SALF)、慢加急性(亚急性)肝衰竭(ACLF或SACLF)与慢性肝衰竭(CLF),见表3。
2、2 组织病理学表现肝衰竭发生时(慢性肝衰竭除外),肝脏组织学可观察到广泛的肝细胞坏死,坏死的部位与范围因病因与病程的不同而不同。
2、2、1 急性肝衰竭肝细胞呈一次性坏死,可呈大块或亚大块坏死,或桥接坏死,伴存活肝细胞严重变性,肝窦网状支架塌陷或部分塌陷。
2、2、2 亚急性肝衰竭肝组织呈新旧不等的亚大块坏死或桥接坏死;较陈旧的坏死区网状纤维塌陷,或有胶原纤维沉积;残留肝细胞有程度不等的再生,并可见细、小胆管增生与胆汁淤积。
2、2、3 慢加急性(亚急性)肝衰竭在慢性肝病病理损害的基础上,发生新的程度不等的肝细胞坏死性病变。
2、2、4 慢性肝衰竭弥漫性肝脏纤维化以及异常增生结节形成,可伴有分布不均的肝细胞坏死。
2、3 临床诊断肝衰竭的临床诊断需要依据病史、临床表现与辅助检查等综合分析而确定。
2、3、1 急性肝衰竭急性起病,2周内出现度及以上肝性脑病(按级分类法划分)并有以下表现者:(1)极度乏力,并伴有明显厌食、腹胀、恶心、呕吐等严重消化道症状;(2)短期内黄疸进行性加深,血清总胆红素(TBil)≥10×正常值上限(ULN)或每日上升≥17、1μmol/L;(3)有出血倾向,凝血酶原活动度(PTA)≤40%,或国际标准化比值(INR)≥1、5,且排除其她原因;(4)肝脏进行性缩小。
急性肝功能衰竭的治疗摘要】目的急性肝衰竭(acute hepatic failure)是指由多种原因引起的肝细胞迅速大量变性坏死或急性脂肪变,导致肝脏代谢异常所产生的临床综合征。
目的:讨论急性肝功能衰竭的治疗。
方法根据患者临床表现结合检查结果进行诊断并治疗。
结论急性肝衰竭治疗原则是主要是采取综合基础疗法,维持生命,为肝细胞再生和功能恢复赢得时间。
【关键词】急性肝衰竭治疗急性肝衰竭(acute hepatic failure)是指由多种原因引起的肝细胞迅速大量变性坏死或急性脂肪变,导致肝脏代谢异常所产生的临床综合征。
急性肝衰竭起病急,进展快,多有引起急性肝衰竭的原发病的表现。
除肝昏迷以外,严重出血倾向、急性肾衰、脑水肿、继发感染、低蛋白血症、低糖血症、低钾、钠血症等急性肝功能衰竭表现使病情十分凶险,预后较差。
肝性脑病的发病机制一直认为是肝细胞功能衰竭,肝脏功能失代谢,毒性代谢产物在血循环中堆积而致脑功能障碍。
肝衰竭时,清除氨及γ-氨基丁酸的能力下降,干扰脑神经功能。
肝细胞大量变性坏死,对胰岛素的灭活能力降低,促进肌肉摄取支链氨基酸增多,使支链氨基酸与芳香族氨基酸的比例失调,血浆中的芳香族氨基酸进入脑内阻碍了脑神经的传导功能,发生脑功能障碍。
(一)病因(1)感染:细菌性(尤其是感染性休克),病毒性(肝炎),立克次体(流行性斑疹伤寒)。
(2)中毒:化学品:四氯化碳,有机汞类,黄磷和磷化物,四氯乙烷,三氯乙烯等。
动植物类肝毒素:青、草、白鲢、黑鲢、鲤鱼的鱼胆,毒蕈,黄曲霉素等。
(3)药物:四环素族,异烟肼,利福平,吡嗪酰胺,酮康唑,氟烷,非那西汀,吡奎酮,单胺氧化酶抑制剂,醋胺酚,氯仿,氯丙嗪。
(4)妊娠急性脂肪肝。
(5)急性酒精中毒。
(6)瑞氏综合征(Reye’s syndrome)。
(7)肝豆状核变性(Wilson's disease)。
(8)肝静脉阻塞综合征。
(二)诊断1.临床表现突起发病,病程多在7~10天或更短时间内进展迅猛,多数有黄疸,且进行性加深,肝脏进行性缩小。