打印鞍区病变
- 格式:doc
- 大小:64.50 KB
- 文档页数:12





![鞍区病变鉴别[可修改版ppt]](https://uimg.taocdn.com/96ef34fced630b1c59eeb5d0.webp)



蝶鞍区占位引起的原因1.引言1.1 概述蝶鞍区占位引起的原因是一个复杂而多样的问题。
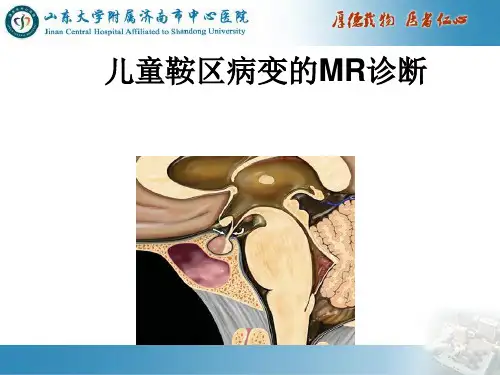
蝶鞍区是指位于颅底中央的一个重要解剖结构,主要由蝶鞍上下面组成,周围环绕着重要的神经、血管和其他组织。
占位在这个区域的疾病或病变会对周围结构产生不同程度的压迫和影响,进而引起一系列症状。
导致蝶鞍区占位的原因有很多,包括肿瘤、囊肿、炎症、血管畸形、先天性异常等。
其中,最常见的原因是颅咽管瘤、垂体瘤和脑膜瘤。
颅咽管瘤是一种起源于颅咽管遗迹的肿瘤,位于蝶鞍区的前部,多数为良性肿瘤。
垂体瘤则是一种起源于垂体腺细胞的肿瘤,它可以在蝶鞍区内生长,并对蝶鞍区周围的神经结构产生压迫。
脑膜瘤则是一种起源于脑膜组织的肿瘤,它可以发生在蝶鞍区的任何一侧。
此外,感染和炎症也可能导致蝶鞍区的占位。
颅底骨髓炎是一种严重的颅底炎症,它可以引起蝶鞍区的病变。
脑膜炎和颅内感染也可能导致蝶鞍区占位。
血管畸形是一种血管系统的异常结构,包括动脉瘤、动静脉血管畸形等,它们也可能发生在蝶鞍区内,并引起占位现象。
此外,蝶鞍区的先天性异常,如蝶鞍囊肿等,也可能引起占位。
总之,蝶鞍区占位的原因多种多样,因此对于蝶鞍区占位患者,准确确定占位的原因对于制定相应的治疗方案至关重要。
根据患者的具体情况,医生可以选择手术、放疗、化疗等治疗手段,以期达到最佳的治疗效果。
1.2 文章结构文章结构部分的内容可以编写如下:文章结构本文分为引言、正文和结论三个部分。
引言部分包括概述、文章结构和目的。
在概述中,我们将介绍蝶鞍区占位引起的问题,并探讨其背后的原因。
我们将重点关注这一问题对蝶鞍区功能造成的影响,以及相关的研究和发现。
蝶鞍区是人体中重要的解剖结构之一,而其占位引起的问题可能导致一系列的疾病和症状。
在文章结构中,我们将按照如下的顺序进行讨论。
首先,我们将介绍第一个要点,即蝶鞍区占位引起的常见疾病和症状。
我们将描述这些疾病和症状的表现、诊断和治疗方法,并提供一些相关的研究和案例。
名解1、空蝶鞍综合征:空蝶鞍综合征(emptysellasyndrome )系因鞍隔缺损或垂体萎缩,蛛网膜下腔在脑脊液压力冲击下突入鞍内,致蝶鞍扩大,垂体受压而产生的一系列临床表现。
临床上可以分两类:发生在鞍内或鞍旁手术或放射治疗后者为"继发性空泡蝶鞍综合征";非手术或放射治疗引起而无明显病因可寻者为"原发性空泡蝶鞍综合征"。
2、Cushing病: 在Cushing综合征(Cushing‘s syndrome)病因中,最多见者就是由于垂体促肾上腺皮质激素(ACTH)分泌亢进所引起的临床类型,称为Cushing病(Cushing disease)。
Cushing病约占Cushing 综合征的 70% ,多见于成人,女性多于男性,儿童、青少年亦可患病。
垂体病变最多见者为 ACTH 微腺瘤 ( 直径< 10mm ),约见于80%Cushing 病患者。
3、垂体卒中: 垂体突发出血、缺血、梗塞、坏死,并引起突发性鞍旁压迫与颅内高压症或脑膜刺激为特征的急性综合征。
常见临床症状为脑膜刺激征,视力急剧下降、视野缺损,下丘脑-垂体功能减退等。
应予大量激素替代疗法、止血剂等。
有尿崩症或抗利尿激素分泌异常者要检验水盐代谢;遇严重颅压增高、视力减退、昏迷、病情进行性恶化者,应手术减压。
4、HPA轴:下丘脑-垂体-肾上腺轴(The hypothalamic –pituitary–adrenal axis,HPA or HTPA axis),也被叫做边缘系统-下丘脑-垂体-肾上腺轴(LHPA轴),就是一个直接作用与反馈互动的复杂集合,包括下丘脑(脑内的一个中空漏斗状区域),脑垂体(下丘脑下部的一个豌豆状结构),以及肾上腺(肾脏上部的一个小圆椎状器官)。
这三者之间的互动构成了HPA轴。
HPA轴就是神经内分泌系统的重要部分,参与控制应激的反应,并调节许多身体活动,如消化,免疫系统,心情与情绪,性行为,以及能量贮存与消耗。
从最原始的有机体到人类,许多物种,都有HPA轴。
它就是一个协调腺体,激素与部分中脑(特别就是参与介导一般适应综合征 (GAS)的中脑区域)相互作用的机制。
5、肢端肥大综合征:肢端肥大症(acromegaly)就是腺垂体分泌生长激素(GH)过多所致的体型与内脏器官异常肥大并伴有相应生理功能异常的一种内分泌与代谢性疾病。
生长激素过多主要引起骨骼、软组织与内脏过渡增长,在青春期少年表现为巨人症(gigantism),在成年人则表现为肢端肥大症,可出现颅骨增厚、头颅及面容宽大、颧骨高、下颌突出、牙齿稀疏与咬合不良、手脚粗大、驼背、皮肤粗糙、毛发增多、色素沉着、鼻唇与舌肥大、声带肥厚与音调低粗等表现。
生长激素异位分泌较罕见,因过多的GHRH促使垂体GH细胞增生常见于癌性肿瘤,罕见于下丘脑错构瘤、胶质瘤与神经节细胞瘤等。
简答垂体微腺瘤的治疗方法及其适应症。
试述垂体瘤的分类与临床表现。
垂体瘤诊断垂体瘤入路垂体瘤病因进展垂体腺瘤经蝶窦入路的手术指征与手术注意事项垂体瘤病理分类女性垂体泌乳素腺瘤的临床表现14、垂体卒中的分类:⑴.暴发性垂体卒中(Ⅰ型):指出血迅猛,出血量大,直接影响下丘脑,此时病人均伴有脑水肿及明显颅内压增高,出血后3小时内即出现明显视力视野障碍,意识障碍进行性加重,直至昏迷甚至死亡。
⑵.急性垂体卒中(Ⅱ型):指出血比较迅猛,出血量较大,已累及周围结构,但未影响下丘脑,也无明显脑水肿及颅内压增高,临床表现为头痛,视力视野障碍,眼肌麻痹或意识障碍,在出血后24小时达到高峰,在观察治疗期间症状与体征无继续加重倾向,但占位效应明确。
⑶.亚急性垂体卒中(Ⅲ型):出血较缓慢,视力障碍或眼肌麻痹,原有垂体腺瘤症状轻度加重,无脑膜刺激征及意识障碍,常被病人忽略。
⑷.慢性垂体卒中(Ⅳ型):出血量少,无周围组织结构受压表现,临床上除原有垂体腺瘤的表现外,无其它任何症状,往往就是CT、MRI或手术时才发现。
鞍区手术的并发症及处理措施鞍区病变手术入路及其优缺点内镜下垂体腺瘤切除术的优点与缺点神经内镜经鼻蝶治疗垂体瘤的适应症、禁忌症及基本手术步骤。
2、鞍区肿瘤的鉴别诊断?1)垂体腺瘤1)内分泌表现:生长激素腺瘤:早期较小,仅数毫米大小。
主要表现为生长激素过多,未成年时生长过快,甚至发育成巨人症。
成人后为肢端肥大。
有的有饭量增多、毛发多、皮肤粗糙、色素沉着。
重者感全身乏力、头痛、关节痛。
性功能减退、闭经不育甚至并发糖尿病。
催乳素细胞腺瘤:表现为闭经、泌乳、不育,重者睫毛、阴毛脱落,皮肤苍白细腻,皮下脂肪增多,乏力、易倦、嗜睡、头痛,性功能减退等。
男性性欲减退,阳萎、乳腺增生、胡须稀少,重者生殖器萎缩,精子减少,不育等。
促肾上腺皮质激素腺瘤:表现为向心性肥胖。
重者闭经,性欲减退,全身乏力甚至卧床不起。
其她腺瘤较少见。
2)视力、视野障碍:早期常无障碍,肿瘤长大,压迫视神经视交叉可出现视力、视野障碍。
表现为双颞侧偏盲或一眼正常,一眼颞侧偏盲。
重者就是失明。
3)放射学检查:平片可见蝶鞍球形扩大,无钙化。
气脑造影见交叉池抬高或消失。
大脑前动脉根部向后上移位。
CT可见鞍上或鞍内有高密度病灶。
MRI于微腺瘤时见垂体瘤内有异常信号,垂体上沿局灶性对称或不对称上突,垂体柄移位,鞍底下陷或轻微下陷。
大腺瘤时鞍内垂体信号消失。
肿瘤向鞍上发展占据鞍上池,视交叉抬高,甚至深入第三或侧脑室;向两侧发展侵入海绵窦,颈内动脉受压移位或被包绕。
海绵窦外膨。
向下可突入蝶窦。
实体者T1、T2表现与脑组织等信号。
囊变与坏死区呈长T1与长T2信号。
2)颅咽管瘤:颅咽管瘤常与垂体腺瘤相混,多发生在鞍内,常向第三脑室内、鞍后或鞍旁发展。
典型颅咽管瘤不难鉴别,多发生在儿童或青春前期,表现为垂体内分泌功能低下,发育停滞,50%呈侏儒型或矮小症。
约1/3病人患有尿崩症。
蝶鞍可正常或扩大,有时后床突破坏,附近骨质侵蚀,70 %的病人鞍上或/与鞍内呈现钙化斑块,肿瘤多呈囊性,有时囊壁钙化呈特有的蛋壳形。
CT扫描为鞍上低密度囊性区。
边界清楚、圆形、卵圆形或分叶状,实体肿瘤CT扫描表现为均匀的密度增高区,囊壁呈壳样钙化就是颅咽管瘤的特点,有助于诊断与鉴别诊断。
注射造影剂,实体肿瘤为均匀增强;囊性肿瘤为环形囊壁增强。
MRI显示鞍上、鞍内的囊性肿物,可为长T1、T2,也可为短T1、T2信号。
手术时见肿瘤内为绿色液体,有时囊液稠如机油,内含胆固醇结晶。
在成人,颅咽管瘤多为实质性,可有视力视野障碍,内分泌功能减退等,难与垂体腺瘤鉴别,有时取下瘤组织作病理检查,才能确定诊断。
3)脑膜瘤:颅底脑膜瘤有时发生在鞍结节、鞍旁、海绵窦、蝶嵴或视交叉鞍膈处,多见于成年。
可有双眼或单眼颞侧偏盲,视神经乳头原发性萎缩,肿瘤多呈不规则形状,也可有其她颅神经的损害,蝶鞍一般正常,但鞍结节部位可出现骨质增生。
内分泌症状多不明显,垂体内分泌素测定正常,如病程较久常致一眼或双眼失明。
CT扫描多为实性呈均匀高密度影像,很少有囊性。
MRI显示T1像呈较为均匀的信号,稍稍低于脑组织,但长T2的肿瘤内常因有低信号区(斑块样的)并不均匀,这就是该处血液丰富的结果。
4)异位松果体瘤:异位松果体瘤可长在鞍上、垂体柄或下丘脑处,多发生于儿童及青春期,表现为垂体前叶及后叶功能障碍,特别就是后叶症状比较突出,尿崩症常为首发及长期的唯一症状。
青春期前病人可致发育停滞,多出现颞侧偏盲及视神经原发性萎缩。
蝶鞍多正常。
垂体内分泌激素测定正常或低下。
CT扫描可见鞍区类圆形高密度区,边界清楚,内有散在钙化点,注射造影剂后高密度区明显均匀增强。
MRI显示为长T1与长T2信号。
有时手术前与垂体腺瘤很难鉴别,需要手术探查与病理组织切片检查才能证实诊断。
5)脊索瘤:脊索瘤系先天性肿瘤,少见,多发生在成年人。
常位于颅底中央部,如斜坡,向鞍区侵犯,有多发颅神经麻痹症状,头痛,视力减退,双颞侧偏盲,视神经原发萎缩。
没有内分泌素分泌过多症状,X线颅底相可见骨质破坏,垂体内分泌素测定多为正常或低下。
6)视神经或视交叉胶质瘤:少见,多发于儿童,视神经胶质瘤病人的主要症状为病侧眼球突出,视力障碍,视野缩小及视神经乳头水肿。
来自视交叉的主要症状为头痛、内分泌障碍症状、视力减退、偏盲、视乳头水肿或原发性视神经萎缩等。
有不同程度的视力丧失,视神经孔扩大,蝶鞍多正常,垂体内分泌测定多为正常。
7)上皮样囊肿:为非炎症性胆脂瘤,多生长在颅底或鞍旁,可有不同程度的第Ⅲ、第Ⅳ、第Ⅵ颅神经或第V颅神经受侵犯的症状,垂体内分泌测定多为正常,X线颅底相偶可见颅底有骨质破坏,CT扫描呈低密度影像。
8)神经鞘瘤:神经鞘瘤大多数发生在感觉神经,运动神经发生者很少。
侵及鞍区以三叉神经鞘瘤最多。
有三叉神经鞘瘤的初发症状,疼痛,感觉麻木,迟钝,灼热感等。
(2)其她非肿瘤性疾病1)空泡蝶鞍综合征:分为先天性与继发性两类。
先天性者系鞍膈先天性缺损或形成不全(占21.5%),68%~87 9/6为中年经产妇,与妊娠分娩的生理性垂体体积增大有关。
继发性者为垂体手术与放射线疗法后所致。
一般无症状,CT扫描为蝶鞍内的低密度区,诊断关键为脑池造影CT扫描,发现造影剂(METRIZAMlDE)进入蝶鞍的蛛网膜下腔。
如有脑脊液漏及进行性视力视野障碍就是手术适应证。
2)垂体脓肿:一般为全身性疾病的垂体部位的表现,少见。
多发生在应用免疫抑制剂,激素后病人。
有蝶窦炎的病人易出现。
可在50%的病人中找到感染源。
90%病人表现为头痛,70%有蝶鞍区占位症状及内分泌低下症状。
33.3 9/6表现为脑膜炎。
术后死亡率为40%。
放射诊断上可见蝶鞍扩大或破坏,与肿瘤鉴别困难。
使用大量抗生素如效果不好,可考虑经蝶手术引流。
3)拉克氏囊肿:正常人的垂体前后叶之间,约有13%~22%存在着直径1~5mm的小囊肿,一般认为系来自颅咽管又名Rathke袋或裂的残留组织。
当囊肿增大可引起垂体功能减退、蝶鞍扩大、视交叉受压与其她神经症状,与鞍内型颅咽管瘤或无分泌活动的垂体腺瘤的临床表现相似。
很难区别,只有通过活检方能确诊。
4)颅内动脉瘤:一般在鞍旁或鞍上,症状多突然发生,出现头痛,一侧动眼神经麻痹,鞍内动脉瘤罕见,如疑动脉瘤应做血管造影。
5)交通性脑积水:交通性脑积水可致脑室普遍扩张,第三脑室前部扩张,伸至蝶鞍内引起蝶鞍扩大,视力视野可有障碍,少数病人也有内分泌症状如闭经。
肥胖等,CT扫描可帮助鉴别诊断。
6)视力视野障碍需与高血压动脉硬化糖尿病、视网膜病变引起的眼部症状与体征相鉴别。
测血压、心电图、查眼底对诊断有帮助,CT扫描可明确诊断。
7)内分泌功能测定低下或亢进症状需与生理性月经与妊娠相鉴别。
鞍区肿瘤鞍区瘤样病变鞍区血管病变鞍区感染性病变16 CSWS与SIADH的临床表现与治疗的区别;表现细胞外液减少,脱水与颅内压增高的症状&体征⑴低血钠伴多尿⑵尿钠升高,尿量增加而尿比重正常⑶低血钠限水后不能纠正反而恶化⑷低血钠伴中心静脉压下降治疗纠正原发病补充血容量与恢复钠的正平衡(口服、静脉补盐,盐皮质激素), 表现由于ADH不适当分泌增加致稀释性低钠血症&水负荷增加低血钠<134; 低血渗<280;高尿钠>18; 浓缩尿;肾功正常治疗纠正低血钠&低血渗状态⑴病因治疗⑵限制液体入量⑶储钠激素氢考、速尿、去甲金霉素⑷严重者(钠<105)或发生癫痫昏迷者通过静脉补充高渗盐水达到部分纠正的目的,通常采用速尿与高渗盐联合应用,若症状改善或血钠达到120水平,应立即停用高渗盐,进行常规的限水治疗。