水、钠代谢障碍与水肿发生机制
- 格式:ppt
- 大小:4.47 MB
- 文档页数:239
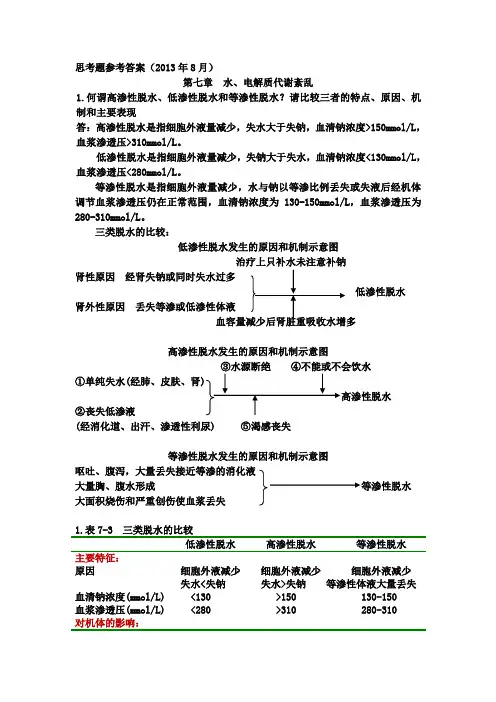
思考题参考答案(2013年8月)第七章水、电解质代谢紊乱1.何谓高渗性脱水、低渗性脱水和等渗性脱水?请比较三者的特点、原因、机制和主要表现答:高渗性脱水是指细胞外液量减少,失水大于失钠,血清钠浓度>150mmol/L,血浆渗透压>310mmol/L。
低渗性脱水是指细胞外液量减少,失钠大于失水,血清钠浓度<130mmol/L,血浆渗透压<280mmol/L。
等渗性脱水是指细胞外液量减少,水与钠以等渗比例丢失或失液后经机体调节血浆渗透压仍在正常范围,血清钠浓度为130-150mmol/L,血浆渗透压为280-310mmol/L。
三类脱水的比较:低渗性脱水发生的原因和机制示意图治疗上只补水未注意补钠肾性原因经肾失钠或同时失水过多低渗性脱水肾外性原因丢失等渗或低渗性体液高渗性脱水发生的原因和机制示意图③水源断绝④不能或不会饮水①单纯失水(经肺、皮肤、肾②丧失低渗液(经消化道、出汗、渗透性利尿) ⑤渴感丧失等渗性脱水发生的原因和机制示意图呕吐、腹泻,大量丢失接近等渗的消化液大量胸、腹水形成等渗性脱水大面积烧伤和严重创伤使血浆丢失1.表7-3 三类脱水的比较低渗性脱水高渗性脱水等渗性脱水主要特征:原因细胞外液减少细胞外液减少细胞外液减少失水<失钠失水>失钠等渗性体液大量丢失血清钠浓度(mmol/L) <130 >150 130-150血浆渗透压(mmol/L) <280 >310 280-310对机体的影响:体液减少主要部位细胞间液细胞内液细胞外液口渴早期无,重度脱水者有明显有体温升高无有有时有血压易降低正常→重症者降低易降低尿量正常→重症者减少减少减少尿氯化物量极少或无正常→重症者减少减少脱水貌明显早期不明显明显2.为什么低渗性脱水易引起外周循环障碍甚至休克?答:因为①在原发病因作用下→体液大量丢失;②细胞外液低渗促使体液向细胞内液转移→使细胞外液进一步减少;③低渗性脱水早期,因为血容量尚未明显减少而细胞外液低渗抑制ADH 合成和释放,使尿量增加或不减少,最后导致血容量明显减少,外周循环障碍甚至休克。


第五章:水盐代谢障碍与酸碱平衡紊乱一水和电解质正常代谢1、体液水:含量:(占体重60-70%)分布:(细胞内40%、外液20%(血浆5%)来源:饮水、食物、代谢去路:代谢、出汗、排尿、呼吸等生理功能:调节体温、润滑、促进代谢、构成器官组织的坚实度。
一、水和电解质正常代谢--水和电解质代谢的调节:(1)ADH的调节:肾远曲小管和集合管重吸收水。
(2)醛固酮的调节:肾小管重吸收钠。
二、水肿概念:过多的液体在组织间隙或体腔中积聚。
组织液在体腔内蓄积过多称为积水。
组织液在皮下组织内蓄积增多称浮肿。
细胞内液增多称为“细胞水肿”。
三、水肿分类(1)按原因:心性、肝性、肾性、炎性水肿、淤血性、淋巴性(2)按部位:皮下水肿、喉头水肿、肺水肿脑水肿(3)按范围:局部性水肿、全身性水肿漏出液:蛋白质密度1.012Kg/L以下,液体淡黄色透明。
渗出液:蛋白质密度1.020Kg/L以上,液体浑浊,混有絮状物(炎性渗出液)。
四、水肿的发生原因和机理1.影响组织液生成回流的基本因素毛细血管内压、血浆胶体渗透压、组织胶体渗透压、组织静水压、淋巴回流(一)血管内外液体交换失衡--组织液生成多于回流1.毛细血管内压增高:如淤血2.血浆胶体渗透压降低:如营养不良、肝病、肾病3.血管壁通透性增加:缺氧、炎症等4.组织渗透压升高5.淋巴回流受阻(二)体内外液体交换失平衡:钠水潴留1.肾小球滤过率降低:(1)广泛的肾小球病变:肾炎(2)有效循环血量减少:心衰2.肾小管重吸收水钠增多:抗利尿激素(ADH)、醛固酮分泌增多:心衰,肝硬变五、常见水肿类型及机理(一)、心性水肿:心机能不全左心衰竭—肺水肿右心衰竭—全身性水肿病变:身体下垂部和皮下疏松结缔组织丰富部位明显(二)、肾性水肿--肾脏疾病①血浆胶体渗透压降低②肾小球滤过率下降病变:眼睑、阴囊、腹部皮下等组织疏松部位明显水肿。
抗利尿激素:抗利尿激素(ADH)又称精氨酸加压素(AVP),是由9个氨基酸残基组成的小肽,由在脑视上核和室旁核的神经元所合成,经下丘脑-垂体束被运送到神经垂体而释放。



水钠代谢紊乱引起水肿的机制以水钠代谢紊乱引起水肿的机制为标题,我们来探讨一下水钠代谢紊乱是如何引起水肿的。
水肿是指体内组织或腔隙中过多液体积聚,导致局部或全身肿胀。
水肿的形成与水分和电解质的平衡紊乱有关,其中水钠代谢紊乱是主要的原因之一。
水钠代谢紊乱分为两种情况:水钠潴留和水钠丢失过多。
水钠潴留是指体内水分和钠离子排除不畅,导致体内液体潴留增加。
水钠丢失过多则是指体内水分和钠离子的排泄过多,导致体内液体减少。
水钠潴留引起水肿的机制主要包括以下几个方面:1. 血管通透性增加:水钠潴留导致血管内液体容积增加,血管壁的通透性也会增加,进一步导致液体渗出到组织间隙,形成水肿。
2. 水分潴留:水钠潴留导致体内水分增加,进而导致水肿。
水分潴留的机制与肾脏排尿功能异常有关,例如肾小球滤过率下降或肾小管重吸收功能减弱,都会导致体内水分潴留。
3. 钠离子潴留:钠离子是体液中最主要的阳离子,其浓度控制着体液的渗透压和体液分布。
水钠潴留导致体内钠离子含量增加,进而导致体液渗透压增高,水分从细胞内向细胞外转移,形成细胞外水肿。
4. 钠水平衡失调:水钠潴留会导致体内钠水平的紊乱,进而引起机体调节功能的改变。
例如,肾脏释放抗利尿激素的能力会减弱,导致排尿减少,进一步加剧水分潴留和水肿的形成。
5. 淋巴循环障碍:水钠潴留会增加组织间隙液体的压力,进而影响淋巴液的回流。
当淋巴液回流不畅时,组织间隙液体无法及时排出,导致水肿的形成。
除了水钠潴留引起的水肿,水钠丢失过多也会导致水肿的形成。
水钠丢失过多会导致体内的液体容量减少,进而引起细胞外液体渗透压升高、细胞内液体渗透压降低,水分从细胞内向细胞外转移,形成细胞外水肿。
总结起来,水钠代谢紊乱是导致水肿的主要机制之一。
水钠潴留和水钠丢失过多都会引起体内水分和电解质的平衡紊乱,进而导致水肿的形成。
水肿的机制包括血管通透性增加、水分潴留、钠离子潴留、钠水平衡失调和淋巴循环障碍等。
对水肿的治疗需要针对水钠代谢紊乱的原因进行调整,以恢复体液平衡,减轻水肿症状。




什么叫水肿?论述水肿产生的机制罗小锋、罗德庆、邓航、毛环宇、潘辉宇、唐韩妃、陈淑茹、赵妙婷摘要:水肿是指血管外的组织间隙中有过多的体液积聚,为临床常见症状之一。
其产生的机制一般有两种:1、血管内外液体交换失平衡致组织间液增多;2、体内外液体交换失平衡致钠、水潴留。
关键词:水肿、水肿机制、水肿病因水肿的定义是细胞间液体积聚而发生的局部或全身性胀的现象。
与肥胖不同,水肿表现为手指按压皮下组织少的部位时,有明显的凹陷。
生理情况下,人体的组织间液处于不断的交换与更新之中,组织间液量却相对恒定的。
组织间液量恒定的维持,有赖于血管内外液体交换平衡和体内外液体交换平衡。
如果这两种平衡被破坏,就有可能导致组织间隙或体腔中过多体液积聚。
而导致水肿一般有两种机制:1、血管内外液体交换失平衡致组织间液增多;2、体内外液体交换失平衡致钠、水潴留。
一、血管内外液体交换失平衡致组织间液增多引起血管内外液体交换失平衡的因素有:1 .毛细血管流体静压增高。
毛细血管流体静压增高将导致有效流体静压增高,平均实际滤过压增大,使组织间液生成增多。
其原因主要有以下几种:①心功能不全:右心功能不全使上、下腔静脉回流受阻,体循环静脉压增高,引起心源性水肿;左心功能不全使肺静脉回流受阻而压力增高,引起肺水肿。
②血栓形成或栓塞、肿瘤压迫可使局部静脉压增高,形成局部水肿。
③血容量增加也可引起毛细血管流体静压增高。
2 .血浆胶体渗透压降低。
血浆胶渗透压降低使有效胶渗透压降低,平均实际滤过压增大而致组织间液生成增多。
血浆胶体渗透压降低是由于血浆蛋白减少所致,其中白蛋白是决定血浆胶渗透压高低的最重要的因素,而引起白蛋白减少的主要原因有:①合成减少,见于营养不良致合成原料缺乏或严重肝功能障碍致合成白蛋白的能力低下。
②丢失过多,见于肾病综合征,由于肾小球基底膜严重破坏,使大量蛋白质从尿中丢失。
③分解增加,如恶性肿瘤、慢性感染等使白蛋白分解代谢增强。
④血液稀释,见于体内钠、水潴留或输入过多的非胶体溶液使血浆白蛋白浓度降低。
第三章 水、电解质紊乱(3-1)第一节 水、钠代谢紊乱 一、 正常的水、钠代谢 (一) 体液的容量和分布【体液】 体内的水和溶解在其中的电解质、低分子有机化合物以及蛋白质等组成。
细胞外液血浆 5%ECF 组织间液 15% 细胞内液ICF体液总量的分布受年龄、性别、胖瘦影响。
新生儿、男性、瘦者体液总量多。
(二)体液的电解质成分 【电解质(Electrolyte )】:以离子状态溶于体液中的各种无机盐或有机物。
Na +1、ICF 和ECF ,电解质成分差异大;2、血浆和组织间液,电解质构成和数量大致相等,但蛋白质含量差异大;3、各部分体液,阳离子与阴离子数的总和相等,保持电中性。
(二) 体液的渗透压——等渗 【 渗透压】:取决于溶质的分子或离子的数目,主要是电解质。
血浆渗透压280~ 310mmol/L ,在此范围内称等渗。
细胞内液与细胞外液渗透压基本相等。
正常时:血管内外、细胞内外的渗透压是相等的。
失衡时→再平衡:低渗溶液中的水向高渗溶液流动。
(四) 水的生理功能和水平衡 1、水的生理功能①促进物质代谢 ②调节体温 ③润滑 ④其他 2、水平衡1)细胞内外水的运动水自由通过 ,蛋白质、Na +、K +、Ca2+等不能自由通过。
2)血管内外水的运动蛋白质等大分子物质受限,水和电解质自由交换。
3)体内外水的运动摄入=排出水促进物质代谢、调节体温、润滑作用、使肌肉坚实柔韧。
(五)电解质的生理功能和钠平衡电解质的生理功能·维持体液的渗透平衡和酸碱平衡·维持静息电位·参与细胞动作电位的形成·参与新陈代谢和生理功能活动钠平衡钠主要由肾脏排出,具有“多吃多排,少吃少排,不吃不排”的特点。
(六)体液容量及渗透压的调节水、钠变化→细胞外液容量及渗透压变化→神经-内分泌系统调节1. 渴感——饮水增加2.水的移动调节渗透压渗透压感受器通过细胞皱缩的变化而兴奋。
3.激素调节——抗利尿激素ADH、醛固酮、心房肽ANP总结:体液渗透压的调节细胞内液向外转移 ADH↑细胞外液高渗渗透压感受器兴奋渴感醛固酮↓总结:体液容量的调节醛固酮↑血容量减少 ADH↑渴感优先恢复血容量ANP↓细胞外液低渗抑制ADH分泌及渴感的作用不明显正常的水钠代谢及调节功能维持着正常的细胞外液渗透压和容量。
细胞水肿的名词解释细胞水肿是一种生理或病理现象,指的是细胞内外液体平衡失调导致细胞内液体增多,使细胞膨胀并失去正常形态和功能。
其主要原因包括细胞外液体渗透压的增加、细胞膜通透性改变以及细胞内的离子和水分运输障碍。
一、细胞水肿的发生机制1. 渗透性水肿细胞外液体中溶质浓度的增加(如钠离子的积聚)会导致渗透压的增加,使细胞内水分向外移动,引发细胞膨胀。
此外,当细胞膜受到损伤、通透性增加时,外界过多的溶质进入细胞内部,同样也会造成细胞水肿。
2. 代谢性水肿细胞内ATP(细胞能量的主要来源)不足时会导致细胞功能受损,细胞内维持正常的离子泵活性的能力减弱,导致细胞内离子平衡紊乱,从而引发细胞水肿。
3. 充血性水肿在某些疾病情况下,局部或全身循环血液淤滞,使得细胞周围的液体积聚并渗入细胞,导致细胞水肿。
这种情况通常与心脏病、肝脏病变等有关。
二、细胞水肿的临床表现细胞水肿在不同的细胞类型和器官中表现出各种不同的症状。
常见的临床表现包括:1. 组织或器官肿胀当细胞水肿发生时,组织或器官体积增大,常见于肺部、肝脏、脑等器官。
患者可能出现呼吸困难、黄疸、头痛等症状。
2. 细胞形态和结构改变细胞水肿使细胞膨胀变形,形态和结构发生变化。
细胞核扩大、核染色质松散,细胞器如线粒体和内质网也可能变形或溶解。
3. 病变结果的影响细胞水肿可导致细胞内部重要物质的代谢功能受损,引起细胞死亡。
慢性细胞水肿可能导致器官萎缩和功能丧失。
三、细胞水肿的预防和治疗方法预防和治疗细胞水肿的方法主要包括:1. 控制炎症反应炎症反应是细胞水肿的重要诱因之一。
通过及时治疗炎症性疾病、避免感染,可有效减少细胞水肿风险。
2. 调节液体和电解质平衡保持体内液体和电解质的平衡是预防细胞水肿的关键。
合理饮食、足够水分摄入和保持适度运动可以帮助维持液体和电解质的平衡。
3. 药物治疗在一些疾病情况下,如心脏病、肝脏疾病和肾脏疾病,医生可能会采取药物治疗来减轻细胞水肿。