小儿危重症评分法
- 格式:doc
- 大小:73.00 KB
- 文档页数:3

第八章儿童危重症评价系统正确评估患儿病情严重程度对急诊医学发展有重要意义,医学上有多种评估病情严重程度的方法,一般可以分为四类。
一、诊断评分法:按疾病主要诊断及分期衡量病情的轻重,多用于成人疾病,有标准的疾病分类(ICD-9码)可参照,其主要缺点为同一类疾病严重程度差别较大,且某些危重患儿病情复杂,入院时诊断不清,无法及时进行评估。
二、危险因素评分法:根据患者症状、体征、事件特点、人口学等与疾病密切相关的因素来判断病情,如创伤分度、烧伤评分等。
这些评分多用于特定器官系统,范围较窄,且危险因素并不等于疾病的严重程度,只能间接反映后者,故其应用有一定局限性。
三、治疗强度评分法:此种评分法是按患者接收治疗手段的不同和强度大小进行评分,如TISS(Therapeutic intervention scoring system)评分等,该方法使得治疗与病情直接挂钩,较为可靠,但不同医院、不同医师所用治疗方法存在差异性,故所获资料不易进行比较。
四、生理学评分法:该方法的特点是根据患儿生理环境紊乱程度评估病情。
由于不考虑病因及诊断,仅依赖于全身器官系统的生理指标测值决定病情轻重,测值异常程度越大,病情越重,非常适用于临床上急重症抢救生命为目的、对症支持治疗为主要措施的急救特点,故应用广泛,本文主要对这一类常用的评分方法作一介绍。
第一节小儿(非新生儿)危重疾病评分方法生理稳定指数(Physiologic stability index, PSI)是第一个世界公认的儿童危重病例生理学评分方法,在儿童急诊医学史上占有不可或缺的地位。
虽然由于参数众多,常规应用于临床过于繁琐,近年来已逐渐被其他评分方法所取代,但作为众多儿童危重症评分方法的“鼻祖”,仍值得介绍。
随着PSI应用过程中经验的积累,Pollack等对PSI进行了简化,于1988年提出了小儿死亡危险评分(Pediatric Risk of Mortality score, PRISM),迄今为止已发展到第三代(PRISM Ⅲ),这是目前世界上应用最为广泛的儿童危重症评分工具。
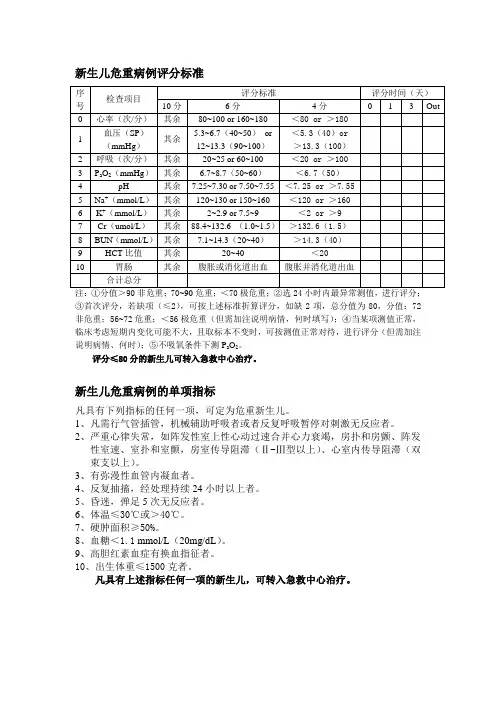
新生儿危重病例评分标准③首次评分,若缺项(≤2),可按上述标准折算评分,如缺2项,总分值为80,分值:72非危重;56~72危重;<56极危重(但需加注说明病情,何时填写);④当某项测值正常,临床考虑短期内变化可能不大,且取标本不变时,可按测值正常对待,进行评分(但需加注说明病情、何时);⑤不吸氧条件下测P a O2。
评分≤80分的新生儿可转入急救中心治疗。
新生儿危重病例的单项指标凡具有下列指标的任何一项,可定为危重新生儿。
1、凡需行气管插管,机械辅助呼吸者或者反复呼吸暂停对刺激无反应者。
2、严重心律失常,如阵发性室上性心动过速合并心力衰竭,房扑和房颤、阵发性室速、室扑和室颤,房室传导阻滞(Ⅱ~Ⅲ型以上)、心室内传导阻滞(双束支以上)。
3、有弥漫性血管内凝血者。
4、反复抽搐,经处理持续24小时以上者。
5、昏迷,弹足5次无反应者。
6、体温≤30℃或>40℃。
7、硬肿面积≥50%。
8、血糖<1.1 mmol/L(20mg/dL)。
9、高胆红素血症有换血指征者。
10、出生体重≤1500克者。
凡具有上述指标任何一项的新生儿,可转入急救中心治疗。
儿童患者危重症诊断标准(符合其中一项)1、心血管系统(1)血压(收缩压)<6.67Kpa(50mmHg),或需持续输注药物以维持血压在上述标准以上者(2)心率<50次/分或>200次/分,连续测定1分钟(3)心搏停止(4)严重心律紊乱,如阵发性室上速合并衰竭,心室扑动或颤动,病态窦房结综合征,房室传导阻滞(Ⅱ度Ⅱ型以上)等2、呼吸系统(1)凡需行气管插管,气管切开,机械辅助呼吸者(2)呼吸频率<15次/分或>80次/分,连续测定1分钟(3)PaCO2>8.66Kpa(50mmHg)或PaO2<5.33Kpa(40mmHg)(除外青紫型心脏病,吸入空气情况下)(4)PaO2/FiO2<200(除外青紫型心脏病)3、神经系统(1)癫痫持续状态,持续抽搐30分钟以上或两次惊厥间神志不清者(除外药物影响)(2)Glasgow昏迷评分≤7(3)瞳孔固定散大,脑性呼吸节律4、血液系统(1)血性贫血危象:血红蛋白<50g/L(5g/dL)(2)有播散性血管内凝血者(诊断符合全国血栓与止血会议制定的标准)5、肾脏系统血清BUN≥35.7mmol/L(100mg/dL)(既往无肾脏疾病)6、胃肠系统(1)消化道大出血致失血性休克(2)出现中毒性肠麻痹,有高度腹胀7、各类型急性中毒8、其它:(1)严重内分泌及代谢疾病需要监护者(2)血钾:<2.8mmol/L,>6.5mmol/L(3)血钠:<120mmol/L,>160mmol/L(4)pH:<7.20,>7.55符合上述诊断标准者可转入急救中心救治。



儿童和新生儿危重病症评估制度
一、目的:通过按照儿童危重病例评分表及新生儿危重病例评分表同时结合新生儿胎龄及出生体重,分别对危重儿童和新生儿进行评估,对儿童和新生儿危重病症进行分级管理,结合我院实际,特制定本制度。
二、内容:
(一)按《小儿危重病例评分》标准:分值>80为非危重,分值71-80为危重,分值≤70分为极危重。
(二)小儿危重病例评分分值>80的急症儿童可在我院儿科进行治疗;分值71-80的急症儿童须在区域级危重儿童和新生儿救治中心或具备同等救治能力的三级甲等医院进行救治;分值≤70的急症儿童必须在省级危重儿童和新生儿救治中心或具备同等救治能力的三级甲等医院进行救治。
(三)按《新生儿危重病例评分》标准:分值>90为非危重,分值70-90为危重,分值<70分为极危重。
(四)新生儿危重病例评分评分80-90或生命体征稳定的出生体重≥1500g的低出生体重儿或胎龄≥ 32周的早产儿可在我院新生儿科进行治疗;评分70-80或出生体重≥1000 g 的低出生体重儿或胎龄≥28周的早产儿可在区域级危重儿童和新生儿救治中心或具备同等救治能力的三级甲等医院进行救治;评分<70或符合新生儿危重病例单项指标新生儿或出生体重﹤1000 g 的低出生体重新生儿或胎龄﹤28 周的早产儿必须在省级危重儿童和新生儿救治中心或具备同等救治能力的三级甲等医院进行救治。
(四)按照《海南省卫生健康委员会关于印发《海南省危重
儿童和新生儿救治中心建设方案》的通知》琼卫医〔2021〕32号文件要求,我院评估为危重和极危重儿童与新生儿应及时联系医院儿童、新生儿危重症医护转诊小组将患儿及时转诊至区域级危重儿童和新生儿救治中心和省级危重儿童和新生儿救治中心进行救治。


小儿危重病例评分随着急诊医学的迅速发展,对危重患儿病情严重程度的评分方法也在不断3.评价医护质量。
病死率高低是改良和健全。
1984年国内icu设立初来衡量医疗水平的关键指标,在比较不同期,由北京儿童医院等13个单位共同时期或相同医院的病死率时,采用评分制订了“危重病例评分法实施方案”。
法可以防止偏差。
某年,苏州儿童医院1995年中华儿科学可以门诊组与中华门诊与北京儿童医院较之,picu患儿病故医学会儿科组,总结了这一方案的使用率分别为1816%和615%,差异存有非常情况,参照国际先进经验,广为征询意显著性意义。
用评分法将患儿分成非危见,经反反复复探讨,制订了代莱“小儿危重、危重、极危重三类后再展开比较,轻病例评分法(草案)”。
2001年中华儿两所医院各类患儿病死率差异并无显著性科学可以门诊学组、新生儿组与中华门诊意义,苏州儿童医院病死率低的原因就是医学会儿科组是此基础上又制订了新生极危重病例较多。
医院内感染率的多寡儿危重病例评分法。
恰当评估病情,对也与病情酌定有关,若忽略病情严重程于进一步提高我国门诊医学水平存有关键度的影响,单凭院内感染率多寡去评价意义。
医护质量很难保证结论没有偏差。
一、危重症评分的用途1.更精确地掌控病情,预测丧生4.有助于临床科研工作的积极开展。
危险性。
例如国外学者用评分法对1227为了快速一些高新技术的研究和推展,基准患儿的病情展开了评估,根据分值预多中心合作科学研究,已沦为一种广泛计这些患儿的病死率为815%(104使用的有效率方式,合理的临床经验化疗基准),实际病死率为816%(105基准),方案的实行,须要统一的病例挑选标准两者较之非常吻合。
全国12个三级医和一致的病情评估方法。
院在1235例icu患儿试用了1995年新二、评分的条件评分法。
结果表明,崭新评分法可以精确评者1.客观:高文瑞用设备测量或人工估患儿病情轻重。
按分值高低将患儿分检查得出的定量指标。
依靠主观判断的为非危重、危重、极危重三组,病死率定性指标及涉及因素较多、意义不十分依次为312%、1012%、2512%。

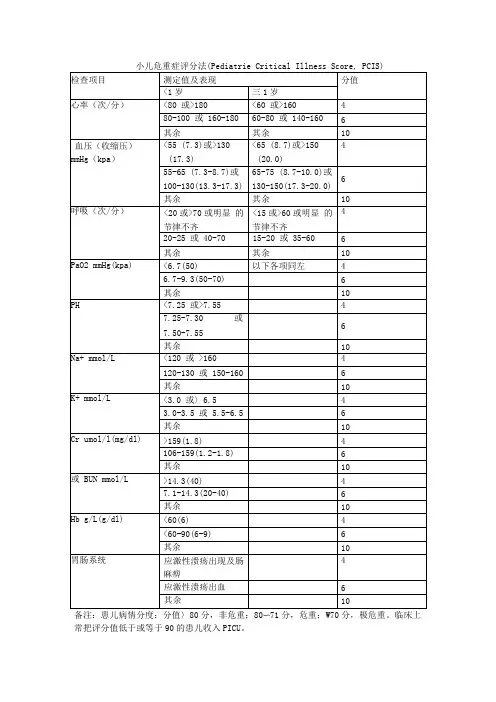


.
.; 儿科危重症评分表(PEWS评分系统)
Score 2 extra for 1/4 hourly nebulisers, persistent vomiting following surgery(15分钟评估额外增加2分;或外科性持久呕吐)
U:Unconscious or unresponsive(不省人事或无反应)
毛细血管再灌注时间:患者取平卧位,使身体各部位基本与心脏处于同一水平。
用手指压迫患者指(趾)甲或额部、胸骨表面、胫骨前内侧面等皮下组织表浅部位,片刻后去除压力,观察按压局部皮肤颜色变化。
一般选择骨面较平坦处,如额部、胸骨表面、指趾端等。
用手指压迫皮肤片刻,使皮肤苍白。
撤除压力后,局部皮肤颜色由白转红的时间≤2s为正常,试验阴性。
由白转红时间>3s,或呈斑点状发红为试验阳性,说明循环功能障碍。
1.正常人阴性结果。
2.阳性见于各种原因的动脉血液循环障碍,如各种原因的休克,肢体动脉梗阻性病变等。
3.某一肢体阳性,其它肢体、部位阴性,提示该肢体动脉血液减少或中断,如脉管炎等疾患。
适应证:各种原因的休克,休克与低血压状态的鉴别,可疑肢体动脉阻塞者。
禁忌症:局部皮肤损伤、感染者。
注意事项:皮肤颜色过深,影响结果判定。
环境温度过低,患者感觉寒冷时,本试验可出现假阳性。
儿科危重症医学科省级临床重点专科评估试点评分标准、、本标准分五个部分,实行量化900分制,其中“基础条件”占90分,“医疗技术队伍”占160分,“医疗服务能力与水平”占390分,“医疗质量状况”占180分,“科研与教学”占80分。
二、申报儿科危重症省级临床重点专科建设项目应当具备以下基本条件:1.所在医院为三级医院,医院认真落实医药卫生体制改革和公立医院改革各项任务;2.医院应当积极开展对口支援工作,开展患者预约诊疗服务; 3.专科整体实力强,医疗技术水平高,医疗安全保障好; 4.专科病房开展了优质护理服务;5.具备救治危重症的条件及设置。
三、标准中的相关技术指标,除人员队伍为申报时情况外,如无特别注明,均指评估时上一年度的数据。
四、标准中部分指标内容可累积计分,但最后得分不超过标准分。
五、学科带头人是指具有正高级职称、临床水平高、教学和科研组织管理能力强、能带动学科持续发展和梯队建设的专科负责人。
六、学科骨干是指在专科内某一专业发展方向具有较高学术和技术水平、作为学科带头人后备力量的高级职称人员。
七、本标准中包括的人员是指人事关系或执业地点在所在医院的人员。
其中聘用人员是指在本单位执业注册并履行职责1年以上、年工作时间8个月以上。
八、本标准中所指论文(包括SCI论文、中文期刊论文等)、科研项目或课题、科研成果等,均指临床应用方面的论文、项目、课题或成果。
关于体现重症监护科整体实力的技术:1、血液净化治疗2、癫痫持续状态的诊断与治疗3、脓毒症的治疗4、心肺复苏5、呼吸衰竭、心力衰竭、6、肾衰竭的治疗7、肺保护性通气策略8、感染性休克、心源性休克的抢救9、DIC抢救10、昏迷的诊治11、颅内高压的抢救12、危重症监护13、中心静脉穿刺技术14、呼出气CO2监测15、常频机械通气16、高频振荡通气17、床旁纤维支气管镜检查18、血浆置换19、骨髓穿刺输液20、严重心律失常抢救21、胸腔闭式引流22、中心静脉压监测23、气管插管24、亚低温脑保护25一氧化氮治疗26、胃肠外营养支持27、肺表面活性物质的应用28、中毒的抢救29、镇静镇痛30、危重症评估体系。
危重病人评估标准一、前言危重病人评估标准是用于快速、科学、准确地评估危重病人病情,以便为临床治疗和护理提供有力依据的评估工具。
本标准涵盖了危重病人的生命体征、意识状态、器官功能等方面,适用于各类危重病人的评估。
二、评估内容1. 生命体征- 心率(HR):成人正常范围为60-100次/分,儿童正常范围为180-220次/分。
- 血压(BP):成人正常范围为收缩压90-140mmHg,舒张压60-90mmHg,儿童正常范围根据年龄和体重计算。
- 呼吸频率(RR):成人正常范围为16-20次/分,儿童正常范围为20-30次/分。
- 体温(T):成人正常范围为36.1-37.2℃,儿童正常范围根据年龄有所不同。
2. 意识状态- 采用Glasgow昏迷评分法(GCS)对病人的意识状态进行评估,包括睁眼反应、言语反应和运动反应,总分范围为3-15分。
3. 器官功能- 肺功能:通过观察呼吸形态、听诊肺部音、测量氧饱和度等方法评估。
- 心脏功能:通过听诊心音、测量心电图、超声心动图等方法评估。
- 肾功能:通过观察尿量、尿比重、血肌酐、尿素氮等指标评估。
- 肝功能:通过观察胆红素、白蛋白、转氨酶等指标评估。
- 凝血功能:通过检测PT、APTT、TT、Fg等指标评估。
三、评估流程1. 收集病人基本信息,包括年龄、性别、病史等。
2. 逐项检查生命体征,记录测量结果。
3. 采用GCS对意识状态进行评估,记录评分。
4. 按照器官系统逐一评估,记录相关指标。
5. 综合分析评估结果,提出初步诊断和治疗建议。
四、评估结果解读1. 生命体征异常:根据具体指标及范围,判断是否存在休克、心衰、呼衰等危重病情。
2. 意识状态异常:根据GCS评分,判断昏迷程度,可分为轻度、中度和重度。
3. 器官功能异常:根据相关指标及范围,判断是否存在器官功能衰竭。
五、注意事项1. 评估过程中,要密切观察病人病情变化,确保评估结果的准确性。
2. 评估结果应及时记录,并为临床治疗和护理提供参考。