浆细胞瘤的诊断标准
- 格式:doc
- 大小:17.50 KB
- 文档页数:2

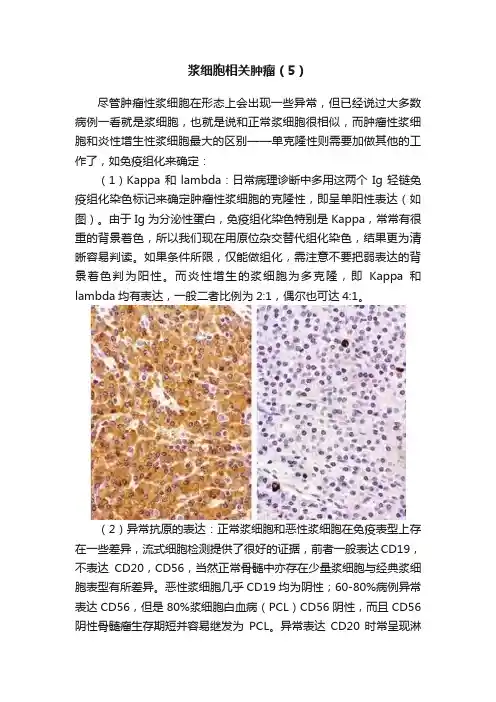
浆细胞相关肿瘤(5)尽管肿瘤性浆细胞在形态上会出现一些异常,但已经说过大多数病例一看就是浆细胞,也就是说和正常浆细胞很相似,而肿瘤性浆细胞和炎性增生性浆细胞最大的区别——单克隆性则需要加做其他的工作了,如免疫组化来确定:(1)Kappa和lambda:日常病理诊断中多用这两个Ig轻链免疫组化染色标记来确定肿瘤性浆细胞的克隆性,即呈单阳性表达(如图)。
由于Ig为分泌性蛋白,免疫组化染色特别是Kappa,常常有很重的背景着色,所以我们现在用原位杂交替代组化染色,结果更为清晰容易判读。
如果条件所限,仅能做组化,需注意不要把弱表达的背景着色判为阳性。
而炎性增生的浆细胞为多克隆,即Kappa和lambda均有表达,一般二者比例为2:1,偶尔也可达4:1。
(2)异常抗原的表达:正常浆细胞和恶性浆细胞在免疫表型上存在一些差异,流式细胞检测提供了很好的证据,前者一般表达CD19,不表达CD20,CD56,当然正常骨髓中亦存在少量浆细胞与经典浆细胞表型有所差异。
恶性浆细胞几乎CD19均为阴性;60-80%病例异常表达CD56,但是80%浆细胞白血病(PCL)CD56阴性,而且CD56阴性骨髓瘤生存期短并容易继发为PCL。
异常表达CD20时常呈现淋巴细胞特点,这时需注意和淋巴瘤的鉴别,但淋巴细胞大多共表达CD19,而同时表达CD20和CD19的浆细胞则非常罕见。
除此外恶性浆细胞还可异常表达CD117,CD52,罕见情况下还可表达生发中心指标CD10,以及髓系或单核抗原。
另外有差别的是正常浆细胞强表达CD27和CD81,但缺乏CD28和CD200。
恶性浆细胞50%出现CD27表达的丢失,95% CD81呈弱表达或不表达;16-48%表达CD28,而60-75%表达CD200。
不过由于组织病理很少用到这些抗体大家看起来可能有点发蒙,如果能够花些时间记住良恶性浆细胞免疫表型存在的诸多差异,就能更好地解读一些病人的流式检测结果,为我们的病理诊断提供有用的线索,镜下形态功夫差不多的病理医生当然能够掌握更多工具者诊断正确率高。



浆细胞瘤浆细胞骨髓瘤定义以多灶性骨髓侵犯为基础的浆细胞肿瘤,其特征为血清中存在单克隆性蛋白(M成分)和骨质破坏。
可表现局限性惰性病变至多器官侵袭性播散浸润和浆细胞白血病。
流行病学浆细胞骨髓瘤占所有造血系统肿瘤的15%,主要发生于老年人。
临床特征最常侵犯的骨骼部位包括脊椎、肋骨、颅骨、骨盆、股骨、锁骨和肩胛骨。
骨骼破坏导致骨痛、病理性骨折、高钙血症和贫血。
由于轻链蛋白堆积破坏肾小管可导致肾功能衰竭。
因为正常的免疫球蛋白合成障碍可引起反复的感染。
99%的病人血清或尿液中可存在M成分。
变异型1、非分泌性骨髓瘤:有1%的病例不分泌M成分及极少数病例不能合成免疫球蛋白。
2、潜伏的骨髓瘤:这些病人符合达到诊断浆细胞骨髓瘤的最基本要求。
但是通常表现无症状,及无溶骨性病变、贫血、肾功能衰竭或高钙血症。
3、惰性骨髓瘤:和潜伏的骨髓瘤一样,但是可存在达到3处的溶骨性病变。
4、浆细胞白血病(PCL):2%的病例表现循环血中含有肿瘤性浆细胞超过2.109/L或20%的外周血细胞。
PCL可以是原发或是终末期并发症。
淋巴结肿大和器官肿大更常见。
5、骨浆细胞瘤:是由浆细胞构成的局限性骨病变。
骨骼扫描显示无其它病变,也无其他部位骨髓浆细胞增生的表现。
5%的浆细胞肿瘤属于该类。
丙种球蛋白水平低。
6、骨外浆细胞瘤:是发生在骨外的孤立性浆细胞肿瘤。
浆细胞肿瘤中有3-5%属于此类。
80%发生在上呼吸道但也可发生其它多种部位。
一些胃肠病例可以是伴极度浆细胞分化的MALT淋巴瘤。
7、单克隆性免疫球蛋白沉积症(MIDD):该病变以Ig沉积影响脏器功能为特征,发生在肿瘤发生之前。
(1)原发性淀粉样变性:一种纤维素性蛋白沉积作为β片段与刚果红结合产生苹果绿双折射。
20%伴有原发性淀粉样变性的病例可发生浆细胞骨髓瘤,而15%浆细胞骨髓瘤病例可发生原发性淀粉样变性。
虽然kappa 和lambda抗体可用于鉴别诊断,但是广泛的背景染色常使淀粉样沉淀染色结果解释困难。

浆细胞瘤病情说明指导书一、浆细胞瘤概述浆细胞瘤(plasmacytoma)是来源于骨髓造血组织的恶性肿瘤,具体病因尚不明确。
其主要临床表现为局部肿块、疼痛、贫血、溶血等症状。
临床可分为孤立性浆细胞瘤、骨外浆细胞瘤两种类型。
其中,部分孤立性浆细胞瘤可经积极治疗后治愈,亦有孤立性浆细胞瘤发展为多发性骨髓瘤或侵犯邻近淋巴结。
骨外浆细胞瘤预后优于孤立性浆细胞瘤,60%~70%的患者存活期在10年以上。
英文名称:plasmacytoma其它名称:无相关中医疾病:暂无资料。
ICD 疾病编码:暂无编码。
疾病分类:血液系统疾病是否纳入医保:部分药物、耗材、诊治项目在报销范围,具体报销比例请咨询当地医院医保中心。
遗传性:可能与遗传有关发病部位:全身,其他常见症状:局部肿块、疼痛、贫血、溶血、出血、头晕、头痛、视力下降、听力减退、昏迷、意识障碍、淋巴结肿大、肝肿大、脾肿大主要病因:病因迄今尚未明确检查项目:血常规、凝血四项、血液生化检查、骨髓活检、血清免疫学检查、肿瘤组织活检、MRI 平扫、MRI 增强扫描、脑血管造影重要提醒:浆细胞瘤可发展为多发性骨髓瘤,恶性度极高,需早发现、早治疗。
临床分类:WHO 将浆细胞瘤分为孤立性浆细胞瘤与骨外浆细胞瘤两类。
1、孤立性浆细胞瘤原发于骨骼的单个孤立浆细胞瘤,以局部骨骼肿物伴疼痛为特征,约占全部恶性浆细胞瘤的3%。
2、骨外浆细胞瘤又称髓外浆细胞瘤,原发于骨骼、骨髓之外任何其它部位的浆细胞瘤,约占全部浆细胞瘤的4%,临床症状取决于髓外浆细胞瘤发生部位。
二、浆细胞瘤的发病特点三、浆细胞瘤的病因病因总述:浆细胞瘤病因尚不清楚。
现有研究表明浆细胞瘤有易感基因遗传现象。
亦有研究怀疑浆细胞瘤与丙肝病毒、人疱疹病毒8型(HHV-8)相关,但并未得到公认。
基本病因:暂无资料。
危险因素:暂无资料。
诱发因素:暂无资料。
四、浆细胞瘤的症状症状总述:浆细胞瘤病因尚不清楚。
现有研究表明浆细胞瘤有易感基因遗传现象。

国内诊断标准:
1.呈现白血病的临床表现或骨髓瘤的临床表现。
2.外周血白细胞分类中,浆细胞≥20%,或绝对数≥2×109/L.
3.骨髓浆细胞增生,原始和幼稚浆细胞明显增多,伴形态异常。
上述标准和国外Kyle提出的诊断标准大致相同,SPCL浆细胞(包括骨髓瘤细胞)的形态学特征明显,通常无需经免疫表型检测即可确诊。
PPCL的诊断,有条件时应做免疫表型检查,以确定原始及幼稚细胞来源于浆细胞。
诊断评析:PCL主要根据外周血浆细胞的数量诊断,SPCL,由于先前存在MM病程,不存在诊断的难点,而PPCL,确诊前必须排除反应性浆细胞增多症。



![[颅脑肿瘤]“浆细胞瘤”的诊断要点、影像表现及鉴别诊断~~~](https://uimg.taocdn.com/fbf3b907a22d7375a417866fb84ae45c3a35c252.webp)
[颅脑肿瘤]“浆细胞瘤”的诊断要点、影像表现及鉴别诊断~~~浆细胞瘤浆细胞瘤(Plasmacytoma)1.要点(Key concepts)■浆细胞瘤是一边界清楚,常发生于成人的浆细胞性恶性肿瘤,可为孤立性,也可为多发性骨髓瘤的中枢神经系统表现。
■均匀性显著强化是浆细胞瘤的主要影像学特点。
临床上,浆细胞瘤虽是恶性肿瘤,但因为对放疗敏感,35%的颅内孤立性浆细胞瘤经放疗后可存活10年以上。
2.概述(Brief introduction)■浆细胞类肿瘤是来源于骨髓造血组织的肿瘤,起自骨髓的成浆细胞。
本病好发于扁平骨,绝大多数为多发性,又称为多发性骨髓瘤。
多发性骨髓瘤恶性度极高,患者预后非常差。
■浆细胞类肿瘤偶可呈孤立性,称为浆细胞瘤。
浆细胞瘤必须在除外系统性多发性骨髓瘤之后才能做出病理诊断。
浆细胞瘤病人切除病灶并辅以放疗,预后较多发性骨髓瘤好。
■颅内浆细胞瘤可分为两种类型:颅骨浆细胞瘤和髓外浆细胞瘤。
颅内髓外浆细胞瘤可发生于硬脑膜、脑组织等含有网状细胞的组织。
■不少文献报道称颅脑孤立性浆细胞瘤有明显的女性性别优势,常见于40—60岁的成年人。
■好发部位:斜坡、岩骨和额顶骨等部位;大脑镰、小脑幕、颅后窝等硬膜组织,额叶、枕叶、下丘脑等脑组织。
■孤立性浆细胞瘤为脑膜动脉供血,也有脑内动脉分支供血。
3.影像表现(Imaging findings)■ MRI平扫:①发生于颅盖骨的孤立性浆细胞瘤,多呈实性圆形或卵圆形病灶,边界清楚,可向颅内生长,形成颅内脑外占位或向颅外生长,形成皮下肿物;亦可向两个方向生长,囊变、出血等继发改变少见。
②发生于斜坡的孤立性细胞瘤,多呈不规则形深分叶和浅分叶状,边界清楚,肿瘤性质多较均一,钙化、出血、囊变等继发改变少见,可侵犯周围组织结构,邻近骨质多呈溶骨性骨破坏。
③发生于硬膜的孤立性浆细胞瘤,可位于硬膜外或硬膜内,多呈实性,圆形或卵圆形病灶,边界清楚,宽基底,肿瘤边缘切线与脑膜交角多呈钝角,邻近骨质多呈溶骨性骨破坏。
浆细胞瘤诊断标准
浆细胞瘤是一种癌症,好发于血液和骨髓。
其诊断标准包括:
1.临床表现:浆细胞瘤患者常有骨痛、疲乏、贫血、骨折、肾
功能损害等症状。
2.血液及骨髓检查:骨髓涂片、骨髓活检等检查可以发现大量
的浆细胞。
3.免疫组化:免疫组化可以检测出浆细胞的特征性表达物质,
如CD38和CD138等。
4.免疫电泳:通过免疫电泳检测血清蛋白,可以发现M蛋白
的存在。
5.骨骼X线检查:X线检查可以发现浆细胞瘤引起的骨骼改变,如溶骨性病变等。
6.其他特殊检查:如PET-CT等核医学检查,可以诊断出浆细
胞瘤的转移情况。
综上所述,浆细胞瘤的诊断需要综合考虑患者的临床表现、血液及骨髓检查、免疫组化、免疫电泳、骨骼X线检查、核医
学检查等多种因素。
多发性骨髓瘤的诊断标准
主要标准:
①组织活检证明有浆细胞瘤或骨髓涂片检查:浆细胞>30%,常伴有形
态改变。
②单克隆免疫球蛋白(M蛋白):IgG>35g/L,IgA>20g/L,IgM>15g/L,IgD>2g/L,IgE>2g/L,尿中单克隆K或λ轻链>1g/24小时,并排除淀粉
样变。
次要标准:
①骨髓检查:浆细胞10%~30%。
②单克隆免疫球蛋白或其片段的存在,但低于上述标准。
③X线检查有溶骨性损害和(或)广泛骨质疏松。
④正常免疫球蛋白量降低:IgM<0.5g/L, IgA<1.0g/L, IgG<6.0g/L。
凡满足下列任一条件者可诊断为MM:
主要标准第1项+第2项;或第1项主要标准+次要标准② ③ ④中之一;
或第2项主要标准+次要标准① ③ ④中之一;
或次要标准① ②+次要标准③ ④中之一。
贾垂明主治医师讲师
哈尔滨医科大学附属肿瘤医院血液淋巴内科。
浆细胞疾病诊断标准全文共四篇示例,供读者参考第一篇示例:浆细胞疾病是一类涉及浆细胞(一种产生抗体的白细胞)异常增殖的疾病,包括多发性骨髓瘤、轻链型淋巴浆细胞病和Waldenstrom巨球蛋白血症等。
浆细胞疾病的诊断是一项复杂的过程,需要综合考虑临床表现、实验室检查和影像学评估等多个方面。
下面将介绍一些常用的浆细胞疾病诊断标准,帮助临床医生更好地诊断和治疗这类疾病。
一、临床表现1.骨痛和骨折:多发性骨髓瘤是最常见的浆细胞疾病之一,患者常常出现骨痛和易发生骨折的症状。
2.贫血和感染:浆细胞疾病患者会出现贫血和易感染的表现,这是因为异常增殖的浆细胞干扰了正常造血功能。
3.肾功能损害:部分浆细胞疾病患者会出现肾功能损害的症状,包括蛋白尿、高钙血症等。
二、实验室检查1.免疫固定电泳:可检测血清或尿液中异常免疫球蛋白的存在,对于诊断浆细胞疾病和确定病情严重程度非常重要。
2.血液学检查:包括血象检查、骨髓穿刺等,可以发现浆细胞异常增殖和造血功能受损的表现。
3.肾功能检查:包括尿常规、肾功能指标等,对于评估肾功能损害的程度至关重要。
三、影像学评估1.骨骼X线片:可以显示骨质破坏、溶骨性损害等表现,对于多发性骨髓瘤的诊断具有重要意义。
2.CT或MRI:可对淋巴结、脏器等部位进行精细扫描,帮助确定病变范围和大小。
3. PET-CT:通过核素标记的正电子发射层析成像技术,可以更准确地评估浆细胞疾病的全身病变情况。
浆细胞疾病的诊断需要综合考虑临床表现、实验室检查和影像学评估等多个方面,只有全面了解患者的病情才能做出准确的诊断和治疗方案。
医生在诊断浆细胞疾病时,应当密切关注患者的临床表现,结合实验室检查和影像学评估结果,从而确诊疾病类型和分期,为患者制定个性化的治疗方案提供依据。
希望以上内容对于浆细胞疾病的诊断标准有所帮助。
第二篇示例:浆细胞疾病是一组以浆细胞克隆增殖为基础的多种疾病,包括多发性骨髓瘤、单克隆免疫球蛋白病和轻链沉积病等。
孤立性浆细胞瘤诊疗规范(2014版)孤立性浆细胞瘤是由浆细胞单克隆增生导致的恶性肿瘤,可进一步分为骨和骨外的。
骨孤立性浆细胞瘤定义为浆细胞瘤从骨组织发展而来且没有侵犯其他部位的证据。
孤立性浆细胞瘤来源于软组织被定义为骨外的孤立性浆细胞瘤。
骨型和骨外型浆细胞瘤的治疗和随访相似。
一.诊断要点(一)临床表现1.骨的孤立性浆细胞瘤发病年龄在50岁以内为多,临床表现以局部骨骼肿物伴有疼痛为特征,可见骨质破坏,甚至病理性骨折。
最常受侵犯的部位是脊椎骨骼,常表现为严重的背痛和脊髓受压症状。
其他好发部位依次是骨盆、股骨、肱骨、肋骨,而颅骨受侵罕见。
2.骨外的孤立性浆细胞瘤发病年龄多为40-60岁左右。
原发灶多位于鼻腔、副鼻窦和鼻咽部、扁桃体及眼眶,占76%,其次可见于舌、喉、甲状腺、肾上腺、脾、肺、皮肤、胃肠道、睾丸等器官。
常因肿块或疼痛就诊,受累部位出现相应的炎症样不适。
(二)实验室检查骨髓象称血象正常。
仅10% — 20%的患者伴有血和尿中单克隆免疫球蛋口或轻链增多,大多数患者无单克隆免疫球蛋口或其多肽链亚单位(轻链)增多,也无贫血、高钙血症、高黏滞综合征、肾功能损害等症状。
(三)影像学检查在X线影像上,主要表现为单发膨胀性骨质破坏,破坏区常较大, 边缘清楚,部分病例可有骨小梁残留。
CT可见骨破坏区完全为软组织取代,骨质膨胀,边界清楚,常突破骨皮质形成软组织肿块。
脊椎孤立性浆细胞瘤MR显示为局部成骨髓置换改变,T1WI多呈较均匀的等或稍高信号,T2WI 为高信号,骨周围软组织肿块常多见,并可压迫脊髓和神经根。
少数患者表现为受损部位骨质硬化。
病理性骨折可发生在受损骨骼部位。
除孤立的骨骼浆细胞瘤外,其他骨骼无病变。
(四)组织病理学检查肿瘤组织由单一的肿瘤性浆细胞组成,瘤细胞分化程度存在明显的差异,高分化者瘤细胞形态似正常浆细胞;而低分化者瘤细胞异型性明显,核分裂像多见,在肿瘤的不同区域亦有明显分化程度的差异。
免疫表型:浆细胞瘤全B细胞抗原(CD19、CD20)不表达,但常表达CD38、CD 138和MUM-1,单克隆表达K或九轻链球蛋口;典型浆细胞瘤Ki-67 一般比较低(10%-30%),间变型浆细胞瘤和浆母细胞瘤一般大于50%o 三.分期诊断(一)诊断标准1.活检证实为单个部位的骨/软组织单克隆性浆细胞瘤2.骨髓无单克隆浆细胞增生3.无M蛋口,或有少量M蛋口但随单个浆细胞瘤消失而消失4.不符合多发性骨髓瘤诊断标准(二)分级按瘤细胞分化程度分三级:I级似正常浆细胞,无明显异型性II级瘤细胞明显异型,可见核分裂III级瘤细胞高度异型,核分裂多见四.危险分组1.高危组:低水平的非相关性免疫球蛋白,中轴疾病,年老,损害部位>5cm,治疗后M蛋口持续存在。
颅底孤立性骨浆细胞瘤的影像表现特征及鉴别诊断张冲【摘要】目的:探讨颅底浆细胞瘤的影像特征及鉴别诊断.方法:回顾分析10例经手术病例证实的浆细胞瘤的患者,均行CT或MR扫描,影像检查重点观察了肿瘤的发生部位,信号特点,侵润范围,骨质破坏情况,和增强扫描特征.结果:10例有5例发生斜坡,3例发生岩尖区,1例发生鞍区,颅底骨孤立性浆细胞瘤的CT和MRI特点如下:①CT平扫肿瘤表现为等或稍高密度实性肿块,邻近颅底骨质呈溶骨性破坏,无骨质硬化边缘.肿瘤内常见斑片状高密度影,为瘤内钙化或骨质残片.②MRI平扫肿瘤呈等T1或稍长T1、等T2或短T2信号,增强后明显均匀强化.结论:颅底孤立性骨浆细胞瘤的MR表现与肿瘤起源部位和侵润范围有着密切关系,肿瘤的MR表现与某些肿瘤十分相似,不易鉴别.MR能够清楚地显示肿瘤及其与周围组织的关系,是显示浆细胞瘤及其侵润范围的最佳影像学检查方法.【期刊名称】《影像技术》【年(卷),期】2015(027)001【总页数】3页(P34-36)【关键词】颅底;浆细胞瘤;磁共振成像;X线计算机【作者】张冲【作者单位】开封市中医院,开封475004【正文语种】中文【中图分类】R739.41;R445.2;R816.11.1 一般资料6例患者中男4例,女3例,年龄35-58岁,临床上主要以局部疼痛及脑实质受压而出现神经症状来院就诊。
均无多发性骨髓瘤病史,术前血、尿常规和血生化检查未见明显异常,术后进一步全身检查提示不符合多发性骨髓瘤。
手术前,患者在本院接受了头部MRI平扫和增强检查,7例患者接受了头部CT平扫检查,其中2例术前诊断为脊索瘤,1例诊断为神经鞘瘤,2例诊断为脑膜瘤,1例诊断为垂体瘤。
1.2 检查方法头部MRI平扫和增强扫描采用东软飞利浦1.5T磁共振扫描仪,使用头部线圈,平扫时采用SE序列T1WI行矢状面和横断面扫描、FSE序列T2WI行横断面扫描。
层厚5mm,无层间距,2次激励成像。
浆细胞瘤的诊断标准
浆细胞瘤的诊断标准?浆细胞瘤发病率很高,比骨肉瘤的发病率高。
好发于男性,男女比例为1.5∶1。
好发于成年人或老年人,通常在40~50岁以后发病,少见于30岁以前,不见青春期以前。
根据临床表现,皮损特点,组织病理特征性即可诊断。
典型和晚期浆细胞瘤诊断容易,但早期的浆细胞瘤诊断困难。
浆细胞瘤于早期可无疼痛,只有轻微的或不明显的体征,这种状况可持续数月,甚至数年。
在临床上,如40岁以上的患者出现骨骼隐痛或弥漫性下腰痛、乏力、苍白、轻度体重下降,应怀疑骨髓瘤的可能。
为确诊浆细胞瘤,常需行的检查有颅骨、脊柱、骨盆和肢体近端的X线片,骨扫描,血清蛋白电泳和免疫蛋白电泳(钙血症,尿酸血症),寻找 Bence-Jones 蛋白尿蛋白和24小时尿的蛋白电泳(肾清除率),胸骨和髂骨的骨髓穿刺,于明显溶骨的病例、有脊髓压迫症的病例和单发性浆细胞瘤的病例中可行切开或针吸活检。
血清免疫蛋白电泳是最重要的诊断性检查,在大多数病例可显示球蛋白的异常,单发性和弥漫性浆细胞瘤病例很少为阴性。
尿蛋白电泳在血清蛋白电泳为阴性的情况下可为阳性。
浆细胞瘤的诊断标准?
骨髓穿刺在病变的初期或单发性病变中可为阴性。
骨髓穿刺结果只能显示未分化的不典型成分,如仅有骨髓穿刺结果,则可误诊为淋巴瘤。
首发症状是模糊的或定位不清,可持续数周或数月,包括轻度骨疼痛、体质虚弱、体重下降或轻度贫血。
患者常诉下背部疼痛,并可扩展到胸部。
脊柱的疼痛常因运动而加重,椎旁肌肉可挛缩,叩击棘突可诱发疼痛。
一些下腰痛的病例,多发性骨髓瘤的肿瘤组织可压迫神经根,引发坐骨神经或足的放射性疼痛。
在轻度创伤或无明显诱因的情况下,脊柱疼痛可变得非常剧烈,这是病理性椎体骨折的征象。
椎体受到广泛侵犯时,可由于渐进性的或突然的脊髓压迫发生结束瘫,伴或不伴椎体压缩骨折。
疼痛和病理骨折不常见于首发症状中,这些症状多发生在肿瘤已明显的阶段。
浆细胞瘤的诊断标准?在进展期,可能有浅表骨的肿胀(肋骨、胸骨、锁骨)、进行性体重下降、贫血、发热、高血氮、出血倾向、高钙血症和高尿酸血症、骨外肿瘤和淀粉样变性所致的巨舌,少数病例有肾功能不全,严重者可致尿毒症。
原文链接:/652jxbl/2015/0727/227972.html。