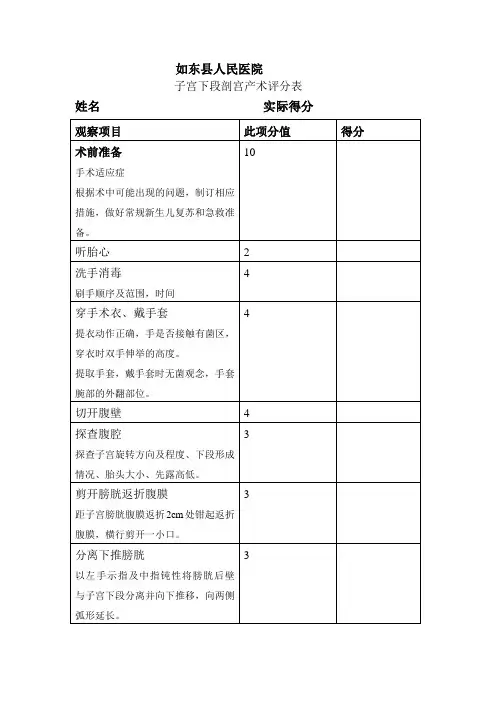
子宫下段剖腹产
- 格式:rtf
- 大小:122.21 KB
- 文档页数:7



子宫下段剖宫产不缝合腹膜的临床应用
周琼;陈小琴
【期刊名称】《郧阳医学院学报》
【年(卷),期】1999(18)2
【摘要】子宫下段剖宫产术是目前解决难产的重要手段之一,在剖宫率日趋升高的今天,如何减少手术并发症,提高手术质量,是广大产科工作者所关注的问题。
我院自1997年7月至1998年7月先后对因各种手术指征而行剖宫产分娩的220例进行了前瞻性研究,其中110例采用不...
【总页数】2页(P87-88)
【关键词】子宫下段剖腹产;腹膜不缝合法;疗效
【作者】周琼;陈小琴
【作者单位】葛洲坝中心医院妇产科
【正文语种】中文
【中图分类】R719.82
【相关文献】
1.子宫下段压迫缝合术联合卡前列素氨丁三醇在剖宫产子宫下段出血中的临床应用[J], 高燕玲;冯秀芳;池文霞
2.子宫下段压迫缝合术联合卡前列素氨丁三醇在剖宫产子宫下段出血中的临床应用观察 [J], 何明霞;陈嘉玲
3.子宫下段压迫缝合术联合卡前列素氨丁三醇在剖宫产子宫下段出血中的临床应用
观察 [J], 何明霞;陈嘉玲;
4.子宫下段横形环状压迫缝合术治疗剖宫产子宫下段出血的临床应用 [J], 庞颖;任玲玲;田华;姚媛媛
5.子宫下段缩窄缝合术联合卡前列素氨丁三醇在剖宫产子宫下段出血中的临床应用价值分析 [J], 官葵花;张昌凤
因版权原因,仅展示原文概要,查看原文内容请购买。

子宫下段剖宫产术(lower segment cesarean section)剖宫产术(cesarean section)是经腹切开完整的子宫壁娩出能存活的胎儿及其附属物的手术。
它不包括28孕周前施行的剖宫取胎术及取出已破裂子宫或腹腔妊娠胎儿的剖腹产术。
剖宫产术的发展经历了尸体剖宫产术到活体剖宫产术的过程。
随着科学技术的进步,术式也从取出胎儿及其附属物后不缝合子宫切口到子宫颈上方切除子宫。
自1882年Sanger首创子宫底纵切口剖宫产术(即古典式剖宫产术)为手术发展及改进奠定了基础,此后百余年来,建立了经腹腹膜外剖宫产术和腹膜内子宫下段横切口剖宫产术式。
近年来,随着麻醉的改进及抗生素的应用,使剖宫产术得以广泛应用。
大量资料显示,指征明确,手术时机掌握恰当的现代剖宫产术在提高围产质量上起着巨大的作用,是抢救母婴的有效手段。
然而剖宫产术毕竟是一个较大的手术,术中的出血、脏器损伤、子宫瘢痕及感染等并发症同样威胁母婴生命安全。
所以,严格掌握剖宫产指征以降低不必要的剖宫产率是十分重要的。
[适应证](一)母体方面1.骨产道异常绝对骨盆狭窄及骨盆畸形。
2.软产道异常⑴软产道梗阻、闭锁、肿瘤阻塞。
⑵软产道瘢痕,因手术或药物引起的外阴、阴道及宫颈的瘢痕挛缩,如膀胱阴道瘘修补术后。
⑶子宫体部修补缝合及矫形等术后形成的瘢痕。
⑷宫颈癌及巨大的尖锐湿疣。
⑸其它:严重的外阴水肿、外阴阴道静脉曲张。
3.产力异常经纠正无效的各种产力异常,伴有胎儿宫内窘迫及疑有先兆破裂者。
4.妊娠高血压综合征治疗效果不佳病情不宜继续妊娠,引产条件不成熟者;子痫抽搐控制4~6小时,不能经阴道迅速娩出者。
5.妊娠合并症⑴妊娠合并严重心脏病心功能Ⅲ~Ⅳ级,有心衰史及紫绀型先天性心脏病者。
⑵妊娠合并糖尿病伴有巨大儿,胎儿宫内生长不良或胎盘功能严重减退者。
⑶其它妊娠合并症包括重症肝炎、甲状腺功能亢进、血液疾病、慢性肾炎肾功能不全者。
(二)胎儿方面1.胎儿宫内窘迫。


剖宫产术式主要包括子宫下段剖宫产术、腹膜外剖宫产术、古典式剖宫产术等。
其中,子宫下段剖宫产术是目前最常用的剖宫产术式。
子宫下段剖宫产术具有手术时间短、出血少、术后恢复快等优点,适用于大多数产妇。
该术式通过在子宫下段做横向切口,取出胎儿,然后缝合子宫切口。
腹膜外剖宫产术则是在腹膜外进行手术,避免了对腹膜的刺激和损伤,适用于有严重腹膜粘连、前置胎盘等情况的产妇。
该术式通过在腹膜外做纵向切口,取出胎儿,然后缝合腹膜和腹壁切口。
古典式剖宫产术是在子宫上方做纵向切口,取出胎儿,然后缝合子宫切口。
该术式由于对产妇的损伤较大,术后恢复较慢,目前已较少使用。
不同的剖宫产术式各有优缺点,医生会根据产妇的具体情况选择最适合的术式。
无论采用哪种术式,剖宫产手术都存在一定的风险,如出血、感染、粘连等,因此需要严格掌握手术指征,做好术前准备和术后护理,以减少并发症的发生。
总之,剖宫产术式的选择需要根据产妇的具体情况进行个体化决策,医生应该在保证母婴安全的前提下,选择最适合的术式。
同时,产妇也应该在术前充分了解手术的风险和并发症,做好充分的心理准备。



子宫下段横形环状压迫缝合术治疗剖宫产子宫下段出血的效果子宫下段横形环状压迫缝合术(简称环状缝合术)是一种治疗剖宫产子宫下段出血的手术方法。
这种手术方法通过使用环形缝合线将子宫下段组织进行压迫缝合,从而达到止血的效果。
下面我们将详细介绍这种手术方法的治疗效果及其在临床应用中的意义。
一、环状缝合术的治疗效果1. 压迫止血效果显著环状缝合术通过将环形缝合线缝制在子宫下段组织上,形成一种环形压迫的效果,有效阻止子宫下段出血的发生。
这种手术方法能够迅速有效地止血,减少术后出血的风险。
临床研究表明,环状缝合术对于剖宫产术后子宫下段出血的治疗效果显著,大大降低了患者的出血风险。
2. 手术操作简便安全环状缝合术是一种相对简便安全的手术方法,手术操作相对比较简单,医生只需将环形缝合线固定在子宫下段组织上即可。
这种手术方法风险较低,术后恢复快速,临床观察表明,患者术后疼痛轻微,恢复良好。
3. 避免子宫切除的可能性对于一些剖宫产术后出现子宫下段出血的患者,采用环状缝合术可以避免进行子宫切除的可能性。
通过迅速有效地止血,避免了患者因为出血严重而需要进行子宫切除的情况,减少了对患者身体的创伤和手术的风险。
二、环状缝合术的临床意义1. 对于剖宫产术后子宫下段出血的患者具有重要的治疗意义2. 为保留子宫提供了有效的手术选择三、环状缝合术的应用前景子宫下段横形环状压迫缝合术是一种治疗剖宫产子宫下段出血的新型手术方法,具有明显的止血效果,对于剖宫产术后子宫下段出血具有重要的临床意义。
随着医疗技术的不断发展,环状缝合术的应用前景将会越来越广阔,为更多患者提供有效的治疗方法,促进患者的康复和健康。
《剖腹产手术记录》摸版
(2007-12-18 16:14:30)
转载▼
手术日期:07年11月3日
术前诊断:孕2产0宫内孕39周,右枕前;胎儿窘迫。
术后诊断:孕2产1宫内孕39周,右枕前:胎儿窘迫;巨大儿。
手术名称:子宫下段剖宫产术
手术者:刘XX 助手:范XX
麻醉方式:连续硬膜外麻醉者:邢XX
手术经过(术中出现的情况及处理):患者入室,硬膜外麻醉置管成功后,取仰卧位于手术台上,常规活性络碘消毒术野区皮肤,铺无菌单。
于耻骨联合上方3cm处横行切开皮肤长12cm,逐层切开腹壁各层,小心打开腹膜与皮肤切口等长,洗手探查:子宫居中,下段形成良好,钳夹反折腹膜,剪一小横口,向两侧弧形撕开,于子宫下段正中切一小横口,深达宫腔,向两侧弧形撕开长约10cm,破水,羊水色清,量中等,吸净羊水,以头位娩出一外观无畸形女婴,清理口鼻后断脐带交台下处理。
4把艾力斯钳夹子宫切口上下缘及两侧角,宫体注入催产素30单位,胎盘胎膜娩出完整,以3块大干纱布擦宫腔,查无残留。
以Ⅰ号可吸收肠线连续缝合子宫肌层,查无出血,以0号可吸收肠线连续缝合膀胱子宫反折腹膜,查无出血,双侧附件无异常。
清理盆腹腔,清点纱布器械无误,逐层关腹。
术程顺利,术中出血不多,约150ml。
血压平稳,尿色清亮,麻醉满意,安反病房。
术后血压112/59mmHg.
新生儿:女性,外观无畸形,体重4100g。
出生1分钟评10分,5分钟评10分。
胎盘:约20cmx18cmx2.0cm大小,完整。
脐带:长约50cm.
羊水:色清,量中等。
记录者:刘XX
日期:2007-11-3。
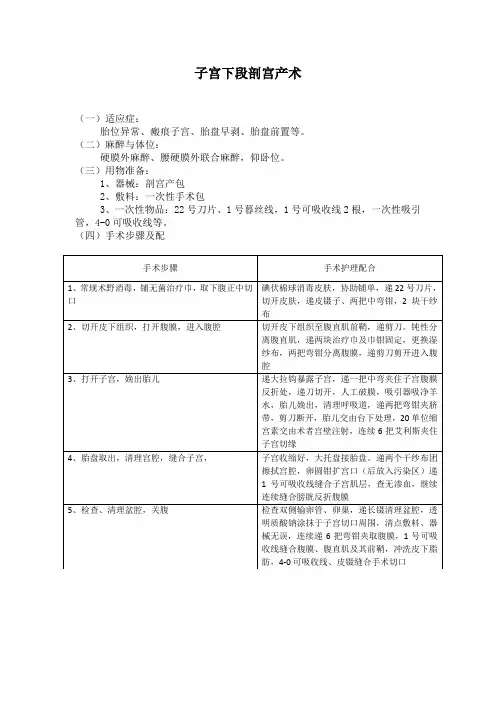
子宫下段剖腹产学习目标与要求•了解术前术后内容•掌握剖腹产的类型•掌握子宫下段剖腹产的体位、消毒范围•掌握子宫下段的手术流程剖腹产就是剖开腹壁及子宫,取出胎儿。
剖宫产的适应症•骨盆狭窄或骨盆畸形;•软产道闭锁、肿瘤、瘢痕、严重的外阴静脉曲张;•剖腹产再孕,子宫肌瘤剔除术后;•胎位异常:臀位、横位、面先露等;•中央性前置胎盘、胎盘早剥、先兆子宫破裂等;•巨大儿;•羊水过少;•脐带脱垂;•产程延长或停滞;•胎儿宫内窘迫;•产科合并症:重度妊高症、妊娠期糖尿病、双胎、胎儿宫内发育迟缓等;•全身并发症:心脏病、高血压、糖尿病等;剖腹产的类型•子宫下段剖腹产•子宫体剖腹产•腹膜外剖腹产子宫下段剖腹产:一.术前准备二.手术当日三.术后回访一.术前准备1.注意多休息,术前一日晚保证充足的睡眠,术前8小时起禁食禁水(以免麻醉后引起呕吐不适,造成吸入性肺炎)2.做好腹部、外阴清洁,脐窝较深者提前进行清洁3.取下首饰、活动性假牙及隐形眼镜(避免麻醉后误吞的危险及视力受到影响)4.皮肤准备:指剔除体毛(1)范围:乳房下沿着腋中线至大腿上段及会阴部(2)目的:避免毛发上的细菌掉落到已切开的伤口,造成照护不便二.手术当日1.准备用物:器械盆、器械包、镊子筒、五人衣、布类、中血垫、纱球、电刀、吸引管、5ml注射器两个、输血器、一个三通管、20号留置针、21号刀片、13×34圆针、1-0大圆针吸收线、2-0大圆针可吸收线、3-0丝线、3-0/4-0角针可吸收线、产钳、子宫剪2.核对身份及病历:姓名、床号、住院号、手腕带、临时医嘱单、既往史(高血压,糖尿病,心血管疾病)、手术史(重大手术,植入物,心脏支架等)、过敏史、有无知情同意书(手术,麻醉,输血),一般诊断资料(心电图、血常规、凝血单、影片)、有无假牙、有无穿内衣裤3.建立静脉通道:静脉留置针目的:补充体液电解质及方便给药4.留置导尿:目的:避免麻醉后尿道括约肌松弛,造成小便失禁或者术后无法解尿之不便,同时亦为术后排出尿量监测之用注意:尿袋由腿下经过5.麻醉方式:腰--硬联合麻醉体位:侧卧位(头往身体靠拢,双手抱着双下肢)6.摆体位子宫下段剖腹产体位:仰卧位7.消毒范围(安尔碘)上至剑突水平线到大腿上1/3处8.铺巾先铺第一层治疗巾,再铺中单、孔巾9.手术流程用酒精纱球消毒、用有齿镊定位:有齿镊用来定手术切口位置,用皮钳夹住消毒纱球切开腹壁:皮肤、皮下脂肪、筋膜层、肌肉、腹膜前脂肪、腹膜、子宫浆膜层、子宫肌层:手术刀切开腹壁,到达皮下脂肪层,用电刀切开皮下脂肪;暴露筋膜层,用手术刀在筋膜层中切开一个小口,用弯钳分离筋膜层;到达肌肉层,用手指钝性分离肌肉,这样可以避免损伤肌肉;再用手术刀切开腹膜,子宫浆膜层,用手指钝性分离子宫浆膜层与子宫肌层;用电刀切开子宫肌层;暴露胎儿;收拾台上手术器械(手术刀、电刀、弯钳等),避免损失胎儿;准备两把弯钳和组织剪用于胎儿断脐带,六把皮钳用于夹住子宫肌层切口处。
拉出胎儿、断脐带、使用缩宫素:用吸引器吸干羊水,然后医生往孕妇上腹部用力压,以便露出胎儿胎头或臀部,(头先露的胎儿,应当准备产钳,辅助拉出胎儿,臀先露不用产钳),医生在切口处拉出胎儿,立即传递两把弯钳及组织剪断脐带,用碘酊消毒脐带;拉出胎儿后,立即给予20u顺达欣+100ml生理盐水静脉滴注,还有20u顺达欣用于直接注射于子宫肌层拉出胎盆、将缩宫素打入子宫肌层;这里应该特别注意缩宫素的使用时间,缩宫素是用于胎儿娩出后的,如果用于胎儿娩出前会导致子宫过早收缩,子宫压迫胎头,致使胎儿窒息,胎困的出现,导致胎儿死亡的严重的医疗事故。
拉出胎盆:医生拉出胎盆,用盆子装起胎盆,检查胎盆是否完整(妊娠足月胎盆重450~650g,直径16~20cm,厚约2.5cm,中间厚,两边薄)清洗子宫腔:用生理盐水清洗宫腔,用无齿卵圆钳(圈钳)清扫宫腔(用无齿卵圆钳是为了保护子宫腔,避免损失组织),吸干生理盐水,清扫完毕,用六把皮钳夹住子宫切口,准备缝合。
缝合:子宫肌层、子宫浆膜层、肌肉、筋膜层、皮下组织、皮肤1-0大圆针可吸收线:缝合子宫肌层、子宫浆膜层、腹膜2-0大圆针可吸收线:缝合肌肉、筋膜层3-0丝线、13×34圆针:缝合皮下组织3-0/4-0角针可吸收线:缝合皮肤贴敷料用酒精纱球消毒皮肤,贴敷料。
图片三.术后回访考考你•什么情况下使用缩宫素、用于什么方式部位?•你还记得1-0大圆针可吸收线、2-0大圆针可吸收线、3-0丝线、13×34圆针、3-0/4-0角针可吸收线用于缝合什么组织吗?答案:缩宫素的使用:胎儿娩出后,20u缩宫素+100ml生理盐水静脉滴注以减少产后出血以及宫体注射20u缩宫素缝合针的使用:1-0大圆针可吸收线:缝合子宫肌层、浆膜层、腹膜层2-0大圆针可吸收线:缝合肌肉、筋膜层3-0丝线、13×34圆针:缝合皮下组织3-0/4-0角针可吸收线:缝合皮肤回顾一.术前准备1.术前8小时起禁食禁水2.腹部、外阴清洁3.取下首饰、活动性假牙及隐形眼镜4.皮肤准备二、术中当日1.准备用物 5.麻醉2.核对身份及病历 6.摆体位3.建立静脉通道7.消毒4.留置导尿8.铺巾9.手术流程结束:谢谢!剖宫产的适应症•产妇方面产道异常,如骨盆狭小、畸形、骨盆与胎儿头围大小不符;先兆子宫破裂;重度妊娠合并症,如合并心脏病、糖尿病、慢性肾炎等;重度妊娠高血压综合征;临产前子宫收缩无力,经用催产素无效者;产前发生严重大出血,如前置胎盘,胎盘早期剥离等;产程过长(超过30个小时);高龄初产妇(大于35岁);产妇患有急性疱疹或阴道性病者。
•胎儿方面在危急情况下,剖宫产确实是挽救胎婴儿生命的有效手段。
在当代,由于手术及麻醉技术的进展,输血安全性的提高,抗生素的发展和应用、大大提高了剖宫产手术的安全系数,确实是帮助胎儿安全降生的好方法。
•胎位异常,如横位、臀位,尤其是胎足先入盆,持续性枕后位等;产程停止,胎儿从阴道娩出困难;胎儿尚未分娩,而胎盘提早剥离,或脐带先行由阴道脱出者;胎儿宫内窘迫、缺氧,经治疗无效者;其他不宜自然生产者。
•剖腹产术后的自我护理• 1.术后加强自我保健,对于顺利康复是很重要的。
• 2.术后三天内配合输液,以补足水分,纠正脱水状态。
术后六小时可进食些炖蛋、蛋花• 3.及早活动,是防止肠粘连、血栓形成、猝死的重要措施。
麻醉消失后,上下肢肌肉可做些收放动作,术后六小时就可起床活动。
• 4.剖腹产时,子宫出血较多,应注意阴道出血量,如发现超过月经量,及时通知医生。
• 5.咳嗽、恶心、呕吐时,应压住伤口两侧,防止缝线断裂。
• 6.一般于手术后第二天补液结束即可拔除留置导尿管,拔除后3~4小时应及时排尿。
卧床解不出,应起床去厕所,再不行,应告诉医生,直至能畅通排尿为止。
•7.体温如超过37.4℃,则不宜强行出院。
回家一周内,最好每天下午测体温一次,以便及早发现低热,及时处理。
•8.当心晚期产后出血:回家后如恶露明显增多,如月经样,应及时就医,特别是家住农村交通不便者更宜早些。
最好直接去原分娩医院诊治。
•9.及时采取避孕措施:房事一般于产后42天、恶露完全干净后开始。
初期宜用避孕套,产后3个月应去原手术医院放环。
因为如果一旦受孕做人工流产,会特别危险。
•10.注意经期伤口疼痛:伤口部位的子宫内膜异位症时有所见,表现为经期伤口处持续胀痛,且一月比一月严重,后期可出现硬块。
一旦出现此类症状,应及早去医院就诊。
•18日上午9时许,广州市首例五胞胎在该院成功生产。
24岁的妈妈郑小妮接受剖宫产,她与她的五个仅怀胎7个月零两天的婴儿――三男两女皆平安。
•解剖腹产手术过程1、剖腹产手术准备住院时间由医生根据胎儿情况决定,按约定时间在手术前一天住院,以接受手术前的准备。
手术前夜晚餐要清淡,午夜12点以后不要再吃东西,以保证肠道清洁,减少术中感染。
术前测生命体征,听胎心,胎心在120~160次/分为正常。
确认身上没有饰品,备皮、取血、插尿管,送进手术室。
2、消毒麻醉消毒范围从剑突水平线到大腿上1/3处。
选择硬膜外麻醉,麻醉师通常都会在腰椎第3~4节之间,轻轻插入一根硬膜外管。
药物经过管子缓慢释放,准妈妈依然保持清醒状态,但痛觉消失。
3、手术开始医生会在下腹壁下垂的皱褶处,做一个15~20cm的横切口。
第二个切口会在子宫下段,可以减少对子宫体的损害,减少再妊娠的危险。
纵切口只在紧急时使用。
羊膜打开后,胎儿和胎盘就可以被取出来了。
有时医生为了帮助孩子娩出,会用手掌压迫你的宫底。
4、新生儿处理将新生儿擦干,吸出口鼻中的黏液。
儿科医生会给他查体,做出评估生存能力的APGAR评分,包括心跳、呼吸、反射、肌张力、肤色。
量体重、身长、头围,扣下新生儿的第一个脚印,就可以抱给他的父母了。
5、手术结束给产妇做子宫和皮肤的逐层缝合,伤口皮肤对合后做包埋缝合,缝线成分人体可以吸收,从外表看来只是一道细线。
伤口大约五六天后可以愈合,如果不是瘢痕体质,以后伤疤就像皮肤的一道皱褶。