子宫下段剖宫产术评分标准
- 格式:docx
- 大小:21.46 KB
- 文档页数:6

剖宫产术子宫下段横切口撕伤61例临床分析作者:吴淑芳来源:《中国保健营养·下旬刊》2014年第02期【摘要】目的讨论关于剖宫产术中子宫下段横切口撕伤的相关因素及防治手段。
方法仔细分析之前施行的子宫下段横切口剖宫产术1544位病人的病例资料。
结果其中子宫下段横切口撕伤61例,是同期剖宫产术的3.95%,枕后位、胎先露低于+3cm、胎儿体重大于4000g、麻醉效果差的病人,子宫下段横切口撕伤率也随之明显增加。
结论在剖宫产手术中子宫下段横切口撕伤是最常见的并发症。
胎儿位置、胎儿体重、胎先露高低及麻醉效果好坏都与切口撕裂的发生密切相关。
【关键词】剖宫产术;下段横切口;撕伤由于剖宫产率的增高,导致了并发症数量的增加。
剖宫产术现在主要采用子宫下段横切口,而下段横切口撕裂率高便是手术中最常见的并发症之一。
为了降低撕裂率,现将我院2008年10月至2010年10月这一期间所施行的子宫下段横切口撕裂61例进行探讨和分析。
1资料与方法1.1一般资料我院2008年10月至2010年10月施行的子宫下段横切口剖宫产术1544例,其中头位1456例、臀位61例、横位6例、双胎21例。
孕妇年龄在19-37岁,平均27.3岁。
初产妇1302例,经产妇242例。
其中有61例发生了子宫下段横切口的撕裂,撕裂率达3.95%。
61例撕裂孕妇年龄在20-35岁,平均26.5岁,其中初产妇56例,经产妇5例;未临产者4例,临产者57例;临产者中第一产程46例,第二产程11例。
新生婴儿体重3150-4500g,平均体重3550g,其中体重大于4000克的新生儿有21例。
1.2方法持续硬膜外腔阻滞麻醉这一技术通常在剖宫产术中被采用。
腹壁切口是下腹横切口或下腹纵切口,横切口我们采用Phannenstiel皱折上1-2cm[1]。
在剖宫产术中扶正子宫后,先要判断所选下段横切口的位置,它的高低依胎先露的位置而定,选好后再在子宫下段居中的位置将其横切开2-3cm,术者用两个食指以适当的手法钝行撕开。

剖宫产手术指征剖宫产指征绝对指征1、骨盆狭窄骨盆径内外测量其入口,中腔或出口中度以上狭窄者。
2、头盆不称是指骨盆径线在正常范围,但胎儿过大或胎头与骨盆比例不相适应而使产程受阻,是目前剖宫产的主要指征。
3、横位如横位无法纠正,待胎儿能存活时应选择性剖宫产。
4、软产道异常因软产道异常而行剖宫产者较少见,但主要有下列情况,一、软产道梗阻,宫颈、阴道或外阴由于创伤或手术致严重瘢痕挛缩,可使分娩梗阻。
此外,如子宫颈肌瘤、阴道先天发育异常阻碍先露下降者均需行剖宫产术。
二、宫颈癌、尖锐湿疣,阴道分娩可引起产道裂伤而有大出血的危险。
宫颈癌还可导致癌肿扩散,尖锐湿疣在胎儿通过产道时可以传染,故均应考虑剖宫产。
5、中央性前置胎盘若孕龄达36周胎儿可活,应行选择性剖宫产,若孕龄不足36周,阴道大出血不止者,亦应立即行剖宫产止血。
6、胎盘早期剥离诊断肯定,短期内不能经阴道娩出7、脐带脱垂脐带脱垂胎儿生命有严重威胁,只要宫口未开全,不可能经阴道迅速分娩者。
相对指征1、胎儿窘迫引起胎儿窘迫的原因很多,对此,指征要慎重掌握,多观察,多分析,但也不要犹豫而失去抢救时机。
2、臀位臀位足先露,初产妇年龄35岁以上,胎儿估计体重3.5kg以上,胎儿过度仰伸,合并过期妊娠等,应放宽剖宫产指征。
3、部分性前置胎盘或低置胎盘当阴道流血多或胎儿窘迫者应剖宫产,有的临床表现为反复少量阴道出血,因一旦临产宫口开大后有可能大出血,若医院无充足血源条件,只要胎儿成熟可存活时,应及时剖宫产。
4、过期妊娠胎儿常不能耐受宫缩压力而致窘迫甚至宫内死亡,若合并羊水过少或羊水明显粪染,或检测胎盘功能异常,或有胎儿宫内窘迫者应及时行剖宫产。
5、早产、胎儿生长迟缓这类胎儿对分娩时宫缩压力难以耐受,且新生儿监护系统完善,早产儿存活率高可行剖宫产,而在胎儿无存活把握情况下,对剖宫产要慎重。
6、妊娠高血压综合征子痫抽搐控制4小时以后,不能迅速由阴道娩出者,先兆子痫经治疗无效而引产条件不成熟者。


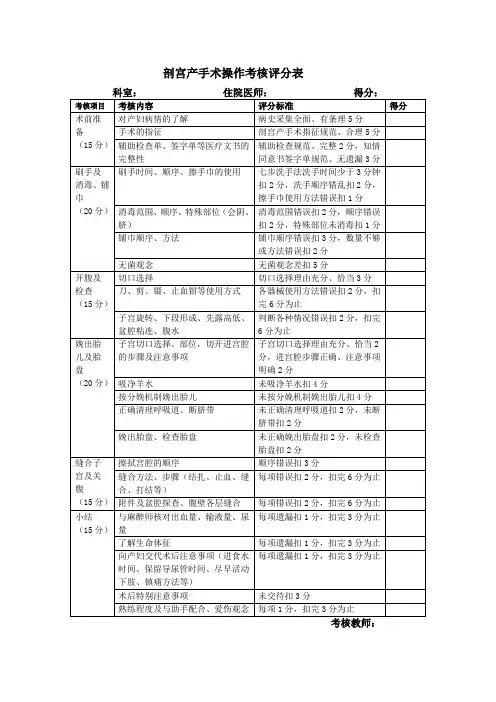
剖宫产病例评审标准剖宫产术是一种常见的产科手术,用于处理胎儿窘迫、胎盘早剥、胎位异常等产科急症情况。
然而,由于手术本身的风险和操作技术的复杂性,剖宫产手术也存在一定的并发症和风险。
因此,对剖宫产病例进行评审,不仅有助于总结经验、改进技术,还能够减少并发症的发生,提高手术质量,保障患者的安全。
评审剖宫产病例时,需要考虑的因素有很多,包括手术适应症、手术操作规范、手术并发症处理等方面。
首先,要对手术适应症进行评估。
剖宫产手术的适应症包括胎儿窘迫、胎盘早剥、胎位异常等,评审时需要确认患者的确存在这些症状,且手术决策符合相应的临床指南和标准。
其次,要对手术操作规范进行评估。
手术操作规范包括手术前的准备工作、手术中的操作技术、手术后的处理措施等,评审时需要确认手术过程是否符合相关的操作规范,是否存在操作失误或疏漏。
最后,要对手术并发症处理进行评估。
剖宫产手术可能会出现术中出血、伤及器官、感染等并发症,评审时需要确认医护人员是否及时发现并处理这些并发症,是否采取了正确的处理措施。
在评审剖宫产病例时,还需要注意一些特殊情况的处理。
比如,对于紧急剖宫产手术,评审时需要确认手术决策的紧急性和必要性,以及手术过程中是否采取了适当的紧急处理措施。
另外,对于高危患者的剖宫产手术,评审时需要确认医护人员是否充分评估了患者的风险因素,是否采取了相应的防范措施。
总的来说,评审剖宫产病例是一项复杂而严谨的工作,需要综合考虑患者的临床情况、手术操作规范、并发症处理等多个方面的因素。
只有通过科学、客观、全面的评审,才能够全面提高剖宫产手术的质量,保障患者的安全。
希望医护人员能够充分重视剖宫产病例的评审工作,不断总结经验、改进技术,为患者提供更加安全、高效的医疗服务。

剖宫产术式主要包括子宫下段剖宫产术、腹膜外剖宫产术、古典式剖宫产术等。
其中,子宫下段剖宫产术是目前最常用的剖宫产术式。
子宫下段剖宫产术具有手术时间短、出血少、术后恢复快等优点,适用于大多数产妇。
该术式通过在子宫下段做横向切口,取出胎儿,然后缝合子宫切口。
腹膜外剖宫产术则是在腹膜外进行手术,避免了对腹膜的刺激和损伤,适用于有严重腹膜粘连、前置胎盘等情况的产妇。
该术式通过在腹膜外做纵向切口,取出胎儿,然后缝合腹膜和腹壁切口。
古典式剖宫产术是在子宫上方做纵向切口,取出胎儿,然后缝合子宫切口。
该术式由于对产妇的损伤较大,术后恢复较慢,目前已较少使用。
不同的剖宫产术式各有优缺点,医生会根据产妇的具体情况选择最适合的术式。
无论采用哪种术式,剖宫产手术都存在一定的风险,如出血、感染、粘连等,因此需要严格掌握手术指征,做好术前准备和术后护理,以减少并发症的发生。
总之,剖宫产术式的选择需要根据产妇的具体情况进行个体化决策,医生应该在保证母婴安全的前提下,选择最适合的术式。
同时,产妇也应该在术前充分了解手术的风险和并发症,做好充分的心理准备。




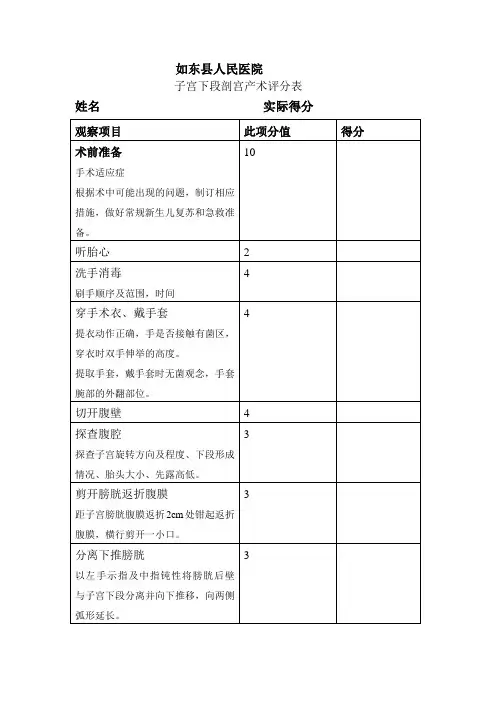
子宫下段剖宫产术评分标准(70分)序号:单位: 姓名:得分:项目序号内容评分标准扣分1头盆不称:骨盆显著狭小或畸形;相对性头盆不称者,经过充分试产即有效的子宫收缩8~10小时,破膜后4~6小时胎头仍未入盆者。
32软产道异常:疤痕组织或盆腔肿瘤阻碍先露下降者;宫颈水肿不易扩张者;先天性发育异常。
33原发性或继发性宫缩乏力经处理无效。
24胎位异常:横位、颏后位,高直后位;枕后位或枕横位合并头盆不称或产程延长阴道分娩困难者。
25臀位合并以下情况放宽剖宫产指证:足先露、骨盆狭窄、胎膜早破、胎头过度仰伸、宫缩乏力、完全臀位而有不良分娩史者、估计胎儿在3500g 以上者。
26胎儿窘迫:经吸氧等处理无效,短期内不能阴道分娩。
27脐带脱垂:胎儿存活。
28胎儿过大:估计>4500g ,可疑头盆不称。
29产前出血:如前置胎盘、胎盘早剥。
·210疤痕子宫:有前次剖宫产史,前次的手术指征在此次妊娠依然存在,或估计原子宫切口愈合欠佳者,以及前次剖宫产切口位于子宫体部;如曾做过做过肌瘤剔除且进入宫腔者,此次应考虑剖宫产术。
211妊娠合并症或并发症病情严重者:不能耐受分娩过程,应选择剖宫产,如妊娠合并严重的心脏病、糖尿病。
肾病等;重度子痫前期、肝内胆汁淤积症等。
212做过生殖道瘘修补或陈旧性会阴III 度撕裂修补术后。
213先兆子宫破裂:不论胎儿存活与否均应剖宫产。
214高龄初产妇,多年不育或药物治疗后受孕者。
215珍贵儿:如以往有难产史又无胎儿存活者,反复自然流产史、迫切希望得到活婴者。
2适应症16胎儿畸形:如双胎联体。
21消毒步骤同一般腹部手术。
22腹部切口可采用下腹纵切口、横切口。
进入腹腔后,洗手探查子宫旋转、下段形成及胎先露高低。
23在子宫上下段膀胱反折腹膜交界处下2~3cm 弧形剪开腹膜反折,剪至11~12cm 。
24横行切开子宫下段肌壁约3cm ,用手向两侧撕开子宫下段肌层宽约10cm 后破膜,羊水吸出后,术者右手从胎头下方进入宫腔,将胎头慢慢托出子宫切口,助手同时压宫底协助娩出胎头。
子宫下段剖宫产术评分标准(70分)表格1子宫下段剖宫产术评分标准经腹次全子宫切除术评分标准(70分)序号:单位:姓名:得分:经腹全子宫切除术评分标准(70分)序号:单位:姓名:得分:经腹全子宫切除术评分标准问答题一、剖宫产术后并发症有那些?(30分)答:1.产妇剖宫产术后并发症:(1)出血,剖宫产术出血比阴道分娩出血多300~400ml,甚至更多。
(3分)(2)子宫切口感染:子宫下段剖宫产,切口位置低,与阴道接近,阴道内病原体上行感染子宫切口而出血。
(3分)(3)术后盆腔粘连。
(3分)(4)羊水栓塞:子宫切口血窦和静脉开放,为羊水进入血液循环创造条件,剖宫产羊水栓塞发生率高于阴道分娩。
(3分)(5)栓塞病:剖宫产术后,切口疼痛限制产妇下床活动,血流速度减慢、血液高凝易形成血栓,栓塞风险是阴道分娩20倍。
(3分)(6)切口子宫内膜异位症。
(3分)(7)腹壁切口感染。
(3分)(8)子宫切口裂开。
(3分)2.新生儿并发症:(1)剖宫产新生儿湿肺。
(3分)(2)新生儿产伤。
(3分)二、叙述新生儿Apgar评分表具体内容(30分,每项2分)三、子宫肌瘤鉴别诊断(30分)1.妊娠子宫:肌瘤囊性变时质地较软应注意与妊娠子宫相鉴别。
(4)2.卵巢肿瘤:多无月经改变,肿块曾囊性位于子宫一侧。
(4分)3.子宫腺肌病:可有子宫增大、月经增多等。
(4分)4.子宫恶性肿瘤(1)子宫肉瘤:好发于老年妇女,生长迅速,多有腹痛、腹部包快及不规则阴道流血。
(5分)(2)子宫内膜癌:以绝经后阴道流血为主要症状,好发于老年妇女,子宫呈均匀性增大或正常,质软。
(4分)(3)子宫颈癌:有不规则阴道流血及白带增多或不正常阴道排液症状,外生型较易鉴别,内生性宫颈癌应与内膜下子宫肌瘤鉴别。
(5分)5.其他:卵巢子宫内膜异位囊肿、盆腔炎性包快、子宫畸形等鉴别。
(4分)四、卵巢肿瘤并发症有哪些?(30分)1.蒂扭转:为常见的妇科急腹症,约10%卵巢肿瘤发生蒂扭转。
子宫下段剖宫产术中羊水栓塞急救及护理3例临床分析羊水栓塞(AFE)在产科发病率为1/80001/80000。
产妇死亡率高达80%以上[1]。
剖宫产过程中羊水栓塞占19%,近年来随着国内对该病的病理研究不断的深入,通过早期诊断和抢救成功率也逐年上升,笔者在2003年—2013年间剖宫产术中出现3例AFE抢救成功患者进行回顾性分析,总结如下:1资料与方法11一般资料:2例高龄产妇为2次生育。
术前查体未发现禁忌证。
1例产妇43岁。
因足月妊娠LOAG2P0。
子痫高龄初产妇。
腰硬麻醉下行剖宫产术。
术前查体BP:140/90mmHg,水肿++。
脐AS/D=25,入院后胎心监护示胎心基线率偏高。
NST混合型,不排除胎儿宫内慢性缺氧,详细向孕妇家人告知,并签订手术协议书,取子宫下段横切口,吸出色清羊水,胎儿取出过成中,产妇突然出现呛咳,呼吸困难,面色青紫,心电监护示,血压下降至大约50/30mmHg。
PP降至约40~36每分钟,SpO2 80%~70%诊断为AFE。
12诊断标准:1.21临床表现及发病诱因:AFE多发生于多产、高龄、宫缩强、剖宫产、胎膜早破、胎膜早剥、产前子痫、羊水过多等情况,产妇突发有呛咳、呼吸困难、不明原因的休克及出血、不凝等。
122辅助检查:血凝障碍检查,腔静脉血或心脏血找到羊水有形成分;胸片见双侧弥散性点状或浸润性阴影沿肺门周围分布伴轻度肺不张成肺水肿及心影扩大;尸检确诊[2]。
123细胞学检查:红细胞图片中见少量散在角化及不全角化棘细胞[3]。
13急救方法:立即抢救,面罩加压吸氧,给抗过敏药物,地塞米松60mg iv,阿托品1mg iv,罂粟碱90mg +NS 20ml,缓慢iv,肝素钠50mg(1mg=125u)+NS 100ml,30分钟内滴入,50%SB 250ml静滴。
并急查血常规+凝血四项+离子II,BP:90/60mmHg,pp:150~155次/分,给予乙酰毛花苷02mg+NS 10ml,缓慢iv,PP:110~120次/分左右,BP:130/80mmHg,血常规示:WBC:37×109/ RBC:26×1012/L.HB:77g/L,PLT:45×109/L。
子宫下段剖宫产术评分标准(70分)序号:单位::得分:
经腹次全子宫切除术评分标准(70分)
经腹全子宫切除术评分标准(70分)
问答题
一、剖宫产术后并发症有那些?(30分)
答:1•产妇剖宫产术后并发症:
(1)出血,剖宫产术出血比阴道分娩出血多300〜400ml,甚至更多。
(3分)
(2)子宫切口感染:子宫下段剖宫产,切口位置低,与阴道接近,阴道病原体上行感染子宫切口而出
血。
(3分)
(3) 术后盆腔粘连。
(3分)
(4)羊水栓塞:子宫切口血窦和静脉开放,为羊水进入血液循环创造条件,剖宫产羊水栓塞发生率高
于阴道分娩。
(3分)
(5)栓塞病:剖宫产术后,切口疼痛限制产妇下床活动,血流速度减慢、血液高凝易形成血栓,栓塞
风险是阴道分娩20倍。
(3分)
(6) 切口子宫膜异位症。
(3分)
(7)腹壁切口感染。
(3分)
(8) 子宫切口裂开。
(3分)
2•新生儿并发症:(1)剖宫产新生儿湿肺。
(3分)
(2)新生儿产伤。
(3分)
三、子宫肌瘤鉴别诊断(30分)
1. 妊娠子宫:肌瘤囊性变时质地较软应注意与妊娠子宫相鉴别。
(4)
2. 卵巢肿瘤:多无月经改变,肿块曾囊性位于子宫一侧。
(4分)
3. 子宫腺肌病:可有子宫增大、月经增多等。
(4分)
4. 子宫恶性肿瘤
(1)子宫肉瘤:好发于老年妇女,生长迅速,多有腹痛、腹部包快及不规则阴道流血。
(5分)
(2)子宫膜癌:以绝经后阴道流血为主要症状,好发于老年妇女,子宫呈均匀性增大或正常,质软。
(4 分)
(3)子宫颈癌:有不规则阴道流血及白带增多或不正常阴道排液症状,外生型较易鉴别,生性宫颈癌应与膜下子宫肌瘤鉴别。
(5分)
5. 其他:卵巢子宫膜异位囊肿、盆腔炎性包快、子宫畸形等鉴别。
(4分)
四、卵巢肿瘤并发症有哪些?(30分)
1. 蒂扭转:为常见的妇科急腹症,约10%卵巢肿瘤发生蒂扭转。
(7)
2. 破裂:约3%卵巢肿瘤发生破裂。
(8分)
3. 感染:较少见,继发于蒂扭转或扭转破裂。
(7分)
4. 恶变:肿瘤生长迅速尤其双侧性,应考虑有恶变可能,并尽快手术。
(8分)。