非体外循环下冠脉搭桥术麻醉管理论文
- 格式:doc
- 大小:23.00 KB
- 文档页数:3

冠状动脉搭桥术论文非体外循环论文:非体外循环下冠状动脉搭桥术的手术配合【摘要】目的探讨非体外循环冠状动脉搭桥的手术配合,为更好地配合冠脉搭桥手术提供依据。
方法我院自2009年来,在非体外循环即心脏不停跳下行多支冠状动脉搭桥术共21例,术中充分利用心脏固定器和co2吹管,使局部心脏跳动处于相对静止和冠状动脉处于无血状态,利于血管吻合。
结果21例冠状动脉搭桥术均获成功,无一例死亡,术后2周均痊愈出院。
结论护士了解病人、熟悉手术步骤,配合技术娴熟,严格无菌观念,有利于手术的顺利进行。
【关键词】冠状动脉搭桥术非体外循环手术配合非体外循环下冠状动脉搭桥术,是外科医生在跳动的,无体外循环支持的心脏上完成多支血管的旁路移植,避免了体外循环给人体造成的不良影响及相关并发症和降低医疗费用等诸多优点,降低了围手术期的死亡率。
我院2009至2011年在非体外循环下行多支冠状动脉搭桥术共21例,手术顺利。
1 临床资料与方法1.1 临床资料本组21例,男13例,女8例,年龄58-76岁。
冠状动脉造影多数显示为多支冠状动脉病变。
搭桥数1-5支,均采用自体左乳内动脉及大隐静脉行搭桥术。
1.2 手术方法手术采用静脉复合全身麻醉,同时做好体外循环下常规冠状动脉搭桥术准备。
患者取仰卧位,经胸骨正中切口入路,通过取左乳内动脉,大隐静脉为旁路移植血管,术中充分利用心脏固定器和co2吹管,使局部心脏跳动处于相对静止和冠状动脉处于无血状态,在升主动脉与冠状动脉远端做主动脉与冠状动脉的搭桥,从而使心肌恢复血供,改善心肌缺氧缺血状态。
2 结果本组21例冠心病患者每例搭桥1-5支,均采用左乳内动脉+大隐静脉搭桥。
手术时间4小时左右。
术后无感染,无一例死亡。
2周后顺利康复出院。
3 手术配合3.1 术前访视手术前1个月,巡回护士到病房做术前访视,通过介绍手术室环境、接送流程及手术前的注意事项做好术前宣教和心理安慰,以解除患者焦虑恐惧心理。
3.2 仪器准备高频电刀、除颤仪、血液回收机、吸引器装置、act机、体外循环机(备用),认真做好各项仪器的检查,以免发生意外。

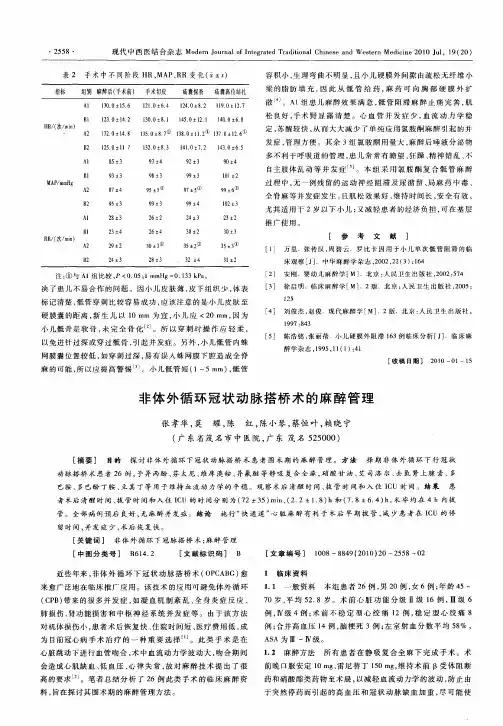

非体外循环下冠状动脉搭桥术的麻醉管理目的分析非体外循环下冠状动脉搭桥术OPCABG血流动力学的变化,探讨OPCABG的麻醉管理。
方法择期行OPCABG的冠心病患者120例,年龄48~76岁,射血分数平均(0.53±0.32),术前放置漂浮导管,监测血液动力学变化,分别在开胸前(T0)、吻合前降支(T1)、吻合回旋支(T2)、吻合对角支(T3)、吻合右冠状动脉(T4)、心脏恢复原位置后(T5)分别记录MAP、HR、CVP、PCWP、CI、CO、SvO2、SVRI、PVRI、LVSWI、RVSWI。
结果吻合前降支时CI、LVSWI下降,PVRI增高,SvO2正常。
吻合回旋支、对角支、右冠状动脉时,CI、CO、LVSWI、RVSWI、SvO2明显下降(P<0.01),而HR、CVP、PCWP、PVRI增高(P<0.05)。
结论术者翻动心脏可导致明显血流动力学变化,动作要轻,采取必要的心血管功能支持,避免发生严重低血压和心率失常。
【Abstract】Objective To analyze the non-pump coronary artery bypass grafting OPCABG hemodynamics,anesthetic management of OPCABG.Methods Elective OPCABG 120patients with coronary heart disease,aged 48~76years,mean ejection fractio(0.53±0.32),preoperative catheter placed to monitor hemodynamic changes were in the open chest(T0),left anterior descending arteryanastomosis(T1),circumflex artery anastomosis(T2),diagonal branchanastomosis(T3),right coronary artery anastomosis(T4),heart restore the originallocation(T5)were recordedMAP,HR,CVP,PCWP,CI,CO,SvO2,SVRI,PVRI,LVSWI,RVSWI.Results When leftanterior descending artery anastomosis CI,LVSWI down,PVRI increased,SvO 2 was normal.Consistent with circumflex,diagonal branch,right coronary artery when,CI,CO,LVSWI,RVSWI,SvO 2 significantly decreased(P<0.01),and HR,CVP,PCWP,PVRI increased(P<0.05).Conclusion Heart patients who flip can lead to significant hemodynamic changes,action should be light,take the necessary support cardiovascular function,to avoid serious hypotension and cardiac arrhythmias.【Key words】Off-pump;Coronary artery bypass grafting; Hemodynamics非体外循环下冠状动脉搭桥术(OPCABG)虽免除了体外循环对机体的损伤,并发症少,恢复快术[1],但由于心脏不停跳,术中手术操作、心脏位置的变动、心脏固定器对心脏的压迫及冠状动脉血流的暂时阻断等均可引起明显的血流动力学波动,导致心肌缺血和损伤。


非体外循环下冠状动脉搭桥手术的麻醉处理山东省千佛山医院麻醉科(250014)赵蔚毕严斌随着氧合器和心脏停跳技术成功运用于心脏手术,体外循环在冠脉搭桥手术中的应用日趋广泛。
体外循环为手术医师提供了一个稳定而无血的术野。
但是,体外循环也同时存在明显的对终末组织和器官的临床或亚临床损害,而冠心病病人多并发高血压病、动脉疾病和糖尿病等,这对于这些患者来说非常重要。
新的研究显示在高危患者中心脏不停跳冠状动脉搭桥术能降低一半的死亡率。
OPCAB 的目的是不降低治疗效果、避免体外循环的不良反应及并发症,缩短手术与康复时间,降低总体医疗费用。
随着手术操作技巧的进步和心脏稳定拉钩的发展,非体外循环下冠脉搭桥手术(OPCAB)已成为成型术式。
一体外循环体外循环可导致全身炎性反应,凝血系统障碍以及神经系统并发症。
体外循环管道的生物不相容性导致了全身炎性反应。
血液中液体和细胞成分的激活最终导致全身组织细胞膜的损害。
另外,血小板功能异常,纤维蛋白降解加速,以及凝血因子的消耗导致了凝血功能障碍。
体外循环下的血流同样是非生理性的。
目前的病理生理研究着重体现在体外循环与全身炎症反应综合征(SIRS)上。
研究发现[1]老年冠心病人,其血清IL-2较同龄正常人低,可能是病程中缺血缺氧、疼痛等刺激使巨噬细胞合成前列腺素E增多,抑制了IL-2生成;还与老年人T淋巴细胞功能缺陷对有丝分裂原反应下降有关[2]。
同时CPB可使多种非活化的细胞激活,参予炎症反应。
CPB中血液中的血小板含量明显降低,加上异物的刺激、血小板表面肾上腺能α2受体的数目明显减少,导致血小板功能下降。
缺血-再灌注损伤是缺血组织在恢复血流灌注后会导致进一步的组织损伤和功能障碍。
缺血状态下,冠状动、静脉的内皮细胞表达可以和白细胞表面CD11a/CD18结合的粘附因子ICAMI/ECAM-1。
再灌注引起毛细血管内皮细胞肿胀加重,管腔变窄,甚至阻塞。
同时,白细胞和血小板聚集,释放炎症活性物质,使细胞内线粒体、内质网死亡。


20例非体外循环下冠状动脉搭桥术的麻醉管理非体外循环下冠状动脉搭桥术避免了体外循环,心脏不停跳,对病人围手术期生理干扰小,手术后并发症少,恢复快,且费用低而成为目前冠心病手术治疗的主要选择,但对临床麻醉要求高,现将二十例非体外循环下冠状动脉搭桥麻醉管理总结如下:1 治疗与方法1.1 一般资料 20例冠状动脉病病人,男12例,女8例,年龄65—78岁,体重54—89kg,asaⅱ级3例,asaⅲ级12例,asaⅳ级5例。
18例伴有不稳定心绞痛2~9年,15例伴有高血压病史10~20年,7例伴有糖尿病,3例伴有肾功能不全,2例有脑溢血病史,1例患有肺气肿,左室射血分数ef21~62%,冠状动脉造影3支以上病变17例,所有病人均在非体外循环下完成冠状动脉搭桥。
1.2 麻醉处理术前充分准备,包括戒烟,控制肺部感染,控制血压,控制血糖,调整心功能,麻醉前延续病房硝酸脂类,β-受体阻断药等,术前晚口服地西泮10mg,麻醉前30分钟肌注咪唑安定5mg,东莨菪碱0.3mg,入室后面罩吸氧,所有病人均选择静吸复合麻醉,在ekg、spo2、无创血压检测下,间断、缓慢,给予咪唑安定0.05~0.1mg/kg,丙泊酚1.5~2mg/kg,芬太呢6~10ug/kg,维库溴铵0.1~0.15mg/kg,1%利多卡因咽喉表面麻醉,行气管内插管,麻醉机控制呼吸,维持呼气末二氧化碳分压在30~35mmhg,诱导成功后行桡动脉穿刺检测有创血压,颈内静脉穿刺检测cvp,肺动脉楔压,麻醉维持将0.8%丙泊酚和0.4%利多卡因混合液用微量泵以丙泊酚2~4mg.kg.h持续泵入,间断追加芬太呢,维库溴铵,在切皮及纵劈胸骨术中刺激强烈的操作时吸入异氟醚加深麻醉,术中为避免冠状动脉痉挛持续泵入硝酸甘油0.5~2mg/kg,静注乌拉地尔15~20mg或尼卡地平0.25~0.5mg或艾司洛尔20~40mg预防或控制血压升高、心率增快,4%碳酸氢钠1~2ml/kg,0.6%氯化钾复合硫酸镁2.5g 200ml持续静脉滴入,血压低时,首选去氧肾上腺素40~100ug 静注,术中维持心率在50~70次/分,收缩压在90~100mmhg,对心功能差,靠交感张力来维持心排量的病人必要时用多巴酚丁胺维持,术后静脉自控镇痛及血管活性药物持续应用避免冠状动脉及移植血管的痉挛。

中外医疗 CH IN A F OR EI G N ME DI C AL T R EA TM EN T 临 床 医 学非体外循环下冠脉搭桥手术可避免或减少体外循环损伤和再灌注损伤,减轻对患者的生理干扰和紊乱,术后并发症少,恢复快,减少住院时间等,但术中控制患者的血流动力学的稳定和麻醉的平稳非常重要。
现将我院自2005年10月至2010年10月完成的87例非体外循环下冠脉搭桥手术的麻醉总结如下。
1 资料与方法1.1 一般资料87例OPCAB手术病人,男性54例,女性33例,年龄42~72岁,体重55~95kg,术前合并糖尿病者18例,高血压28例,慢支肺气肿7例,脑梗死3例,术前有心绞痛病史者23例。
冠状动脉造影示2支病变31例,三支病变38例,4支病变18例,左室射血分数45%~67%,心功能1~2级40例,3级29例,4级8例。
1.2 麻醉方法术前用药:术前30min肌肉注射吗啡10~15mg,东莨菪碱0.3 mg。
入手术室后常规面罩吸氧,监测BP、ECG、SPO2、BIS。
在局麻下行挠动脉穿刺置管监测MAP。
麻醉诱导:以依托咪酯0.1~0.3mg/kg,顺式苯磺酸阿曲库胺0.15~0.2mg/kg,舒芬太尼1~2ug/kg,用纤维可视喉镜行气管内插管。
插管成功后接呼吸机,于右侧行颈内静脉穿刺置管监测CV P。
麻醉维持以丙泊酚2~5mg/k g/h,顺式苯磺酸阿曲库胺0.1mg/kg/h持续静脉泵注,间断追加舒芬太尼、咪达唑仑,术中监测MAP、CVP、ECG、SPO2、BIS、呼末CO2、体温、定时测定血气分析、电解质、血糖。
硝酸甘油0.2~3uk/kg/min,持续静脉泵注。
术中打开心包后给予利多卡因1mg/kg,静脉注射,术中低血压时采用多巴胺2~5uk/kg/min静脉泵注。
术中维持血压在90~120/50~80mmHg,心率50~70次/min,BIS值40~65之间。
术中补液以平衡液、6%羟乙基淀粉注射液、血浆或去白红细胞为主,维持C V P在8~12cm H O2。

非体外循环冠状动脉搭桥手术的麻醉段爱萍;王刚【期刊名称】《基层医学论坛》【年(卷),期】2007(011)001【摘要】目的对非体外循环下冠状动脉搭桥手术(OPCAB)的麻醉方法和效果进行总结和探讨.方法回顾分析笔者进修期间连续实施OPCAB麻醉40例及我院2004年1月~2005年10月30例,共计70例.多数病人心功能差并伴有其他器官功能不全,麻醉诱导用小剂量咪唑安定和氯胺酮以及中小剂量芬太尼,麻醉维持以异氟醚复合小剂量异丙酚,术中随手术操作出现血流动力学的骤然变化,应用血管活性药物及时处理.结果麻醉效果满意,术中血压心率调控基本稳定.本组病人术后苏醒时间(2.3±0.8)小时,拔管时间术后(3.2±1.2)小时.ICU停留时间0.5天~1.0天,术后(7.0±1.6)天出院.无脑血管意外、心肌梗死等并发症,无住院期间死亡.结论对于OPCAB麻醉,合理应用麻醉药物和血管活性药物维持循环稳定,对于保证手术实施和病人安全至关重要.【总页数】2页(P20-21)【作者】段爱萍;王刚【作者单位】北京市石景山医院,北京,100041;中国人民解放军总医院,北京,100045【正文语种】中文【中图分类】R6【相关文献】1.常温非体外循环冠状动脉搭桥手术的麻醉处理 [J], 董长生2.非体外循环冠状动脉搭桥手术的麻醉处理 [J], 王绪健;王锦艳;程波;宋永刚;郝惠梅;祁玲;李训美3.非体外循环冠状动脉搭桥手术的麻醉管理 [J], 翟宇佳;王小雷;程毅坚;黄志勇;叶晓青4.非体外循环下冠状动脉搭桥手术不同麻醉方法对术后认知功能的影响 [J], 施乙飞;韩建阁;刘晨梅5.非体外循环下冠状动脉搭桥手术的麻醉体会 [J], 王海滨;马汉祥因版权原因,仅展示原文概要,查看原文内容请购买。

非体外循环冠状脉搭桥手术的麻醉处理摘要】随着近几年冠状动脉搭桥术数病例的增加,非体外循环冠状动脉搭桥术(OPCAB)由于避免了体外循环的不良影响及相关并发症,缩短手术时间和住院及ICU停留时间,降低医疗费用等优点而深受临床推广。
下面本研究就针对非体外循环冠状动脉搭桥术的麻醉处理治疗现状及研究进展做一综述。
【关键词】非体外循环下冠状动脉搭桥术;麻醉【中图分类号】R614 【文献标识码】A 【文章编号】2095-1752(2017)34-0181-021.麻醉前用药分析1.1 针对拟行OPCAB病人,理想的麻醉前用药应使其人手术室呈嗜睡状态,无焦虑和紧张情绪,心率<70次/min,血压较在病房时低 5%~10%,无胸痛、胸闷等心血管方面的症状。
为达到上述要求[1],除使用适量的镇静或安定药外,应参考术前心率、血压的变化情况及与心绞痛之间的关系,使用适量的B受体阻滞剂和钙通道阻滞剂。
一般情况下,劳力性心绞痛应以B受体阻滞剂为主,不稳定型心绞痛应给予钙通道阻滞剂。
1.2 围术期应用B受体阻滞剂可减少和改善心肌缺血,降低急性心肌梗死的发病率和病死率。
目前认为其对心肌缺血的有益作用是以下三种独立的对心脏有利作用的结果:改善心肌氧供.需关系、抗心律失常作用、减少血流动力学对斑块破裂的触发作用。
在非体外循环手术,为便于术中控制心率,可考虑加大B 受体阻滞剂的用量。
术毕尽早气管拔管对病人有利,加大 B受体阻滞剂和钙通道阻滞剂的用量,可减少麻醉药的用量,利于病人尽早清醒,也利于气管拔管期间对循环动力学的控制,减少或预防心肌缺血的发生。
1.3 血管紧张素转换酶抑制剂(ACEI)已是围术期严重低血压的独立危险因素。
一项观察队列研究评估了成年 CABG 患者使用ACEI对手术预后的影响[2]。
在此项大样本队列研究中,ACEI组与对照组进行倾向性分析。
结果显示,该研究的总体死亡率为1%,而术前服用 ACEI的死亡率翻倍。
此外,术前应用 ACEI还显著增加肾功能障碍、心房颤动的风险,增加正性肌力药物的使用。
非体外循环下多支冠状动脉搭桥术的麻醉分析【论文关键词】非体外循环;多支冠状动脉搭桥术;麻醉治理【论文摘要】目的通过非体外循环下多支冠状动脉搭桥术的麻醉分析,总结非体外循环下多支冠状动脉搭桥术麻醉的成功体会。
方式回忆性分析66例非体外循环下多支冠状动脉搭桥术的麻醉,术前用药的选择、术中治理的方式、血管活性药物的应用,为非体外循环下多支冠状动脉搭桥术的麻醉提供成功的体会。
结果本组66例顺利完成手术。
3例在手术中发生室颤,1例经抢救顺利完成手术,另2例血流动力学不稳固,改在体外循环下完成。
本组无麻醉死亡。
结论非体外循环下多支冠状动脉搭桥术的麻醉治理难度大,术中要及时正确处置好各类血流动力学转变,合理应用血管活性药物。
非体外循环下多支冠状动脉搭桥术(MinimallyInvasiveOff-pumpCoronaryArteryBypassMI-OPCAB),由于不用体外循环,手术期间维持心脏跳动,减轻了患者的生理干扰和紊乱[1-2]。
本文结合我院66例非体外循环下多支冠状动脉搭桥术的麻醉方式和术中治理进行总结,报告如下。
1资料与方式1.1一样资料选择近期完成的MI-OPCAB手术66例。
男45例,女21例。
年龄(62.8±11.3)岁,最大86岁,体质量(75.63±9.72)kg。
NYHA心功能分级Ⅰ~Ⅱ级10例,Ⅲ级56例。
稳固性心绞痛28例,不稳固性心绞痛38例,有心肌梗死病史10例,归并高血压43例,慢性阻塞性肺疾病11例,急诊手术1例。
全组ECG均有ST-T异样改变。
冠状动脉造影证明2支病变8例,3支病变54例,4支病变4例。
左室射血分数(LVEF)平均为40%。
1.2术前预备与用药术前药物的合理应用是术中心率操纵的基础。
术前一段时刻用药系统医治,将心率操纵在80/min以下,术晨除常规吗啡0.2mg/kg,东莨菪碱0.3mg术前30min肌内注射外,在入手术室前1h口服一样剂量的术前系统医治用药,要紧包括β-受体阻滞剂和钙通道阻滞剂,幸免显现药物中断现象,降低心肌兴奋性,为术中心率操纵奠定良好基础。
非体外循环冠状动脉搭桥术的麻醉管理关键词:非体外循环【摘要】目的探讨非体外循环下冠状动脉搭桥术病人的围术期管理及术后拔管。
择期非体外循环下冠状动脉旁路移植术病人68例,采用异丙酚、芬太尼、维库溴铵、安氟醚等静吸复合全麻。
硝酸甘油、佩尔地平、艾司洛尔、去氧肾上腺素、多巴胺、多巴酚丁胺等用于调控血流动力学指标。
观察术后清醒时间、拔管时间和入住重症监护室(ICU)时间。
结果所有病人的清醒时间、拔管时间和入住ICU时间分别为(78±42)min、(2.5±2.0)h、(8.2±6.3)h。
术毕62例病人在4h内拔管。
66例预后良好,无麻醉并发症。
结论施行“快通道”心脏麻醉有利于术后早期拔管,减少病人在 ICU的停留时间。
非体外循环下冠状动脉搭桥术麻醉管理的关键是维持血流动力学平稳和心肌氧供与氧耗的平衡。
【关键词】非体外循环冠脉搭桥术;麻醉;管理Anesthetic management and tracheal extubation of patients undergoing off-pump coronary artery bypass grafting(OPCABG)【Abstract】 Objective To investigate the anesthetic management and tracheal extubation of patients undergoing off-pumpcoronary artery bypass grafting. Methods 68 patients underwent off-pump coronary artery bypass grafting were anesthetized with propofol, fentanyl, vecuronium combined with anflurane. nitroglycerin, perdipine, esmolol, Phenylephrine, dopamine,dobutamine were used to control patients hemodynimics. Consciousness recovery time, tracheal extubation time and stay in intensive care unit (ICU )time were observed.Results All patients consciousness recovery time, tracheal extubation time and stay in ICU time were 78±42min,2.5±2.0 hours,8.2±6.3 hours. Tracheal intubation were remained 4 hours in 62 patients after operation, 66 patients had good recovery without any anesthesia complications.Conclusion Administration of FTCA benefits early tracheal extubation after operation and shortens the stay in ICU. key of perioperative management of patients undergoing off-pump coronary artery bypass grafting depends on the maintenance of hemodynamics stability and the equilibrium between myocardial oxygenic supply and oxygenicconsuming.【Key words】 off-pump coronary artery bypass grafting; anesthesia; management非体外循环下冠状动脉搭桥术(Off-pump coronary artery bypass grafting, OPCAB),由于不需体外循环,减轻了对患者的生理干扰,术后并发症少,恢复快,费用降低,而成为冠心病手术的一种重要选择[1,2]。
非体外循环冠状动脉搭桥术的麻醉和管理【摘要】目的探讨冠心病多支病变,择期行非体外循环冠脉搭桥术的麻醉与管理。
方法采用非体外循环(OPCABG)冠状动脉搭桥。
结果24例患者中,3例术中出现血压骤降,2例患者冠脉搭桥后出现室性早搏给予对症处理后均有好转。
其余患者均平稳。
结论采用非体外循环冠脉搭桥术,不仅简化了手术步骤而且避免了体外循环对机体的不良影响,有助于患者术后康复。
【关键词】非体外循环;冠状动脉搭桥;麻醉和管理1资料与方法11一般资料因冠心病多支病多支病变择期行OPCABG患者24例,男20例,女4例,年龄55~76岁,体重62~82 kg,术前诊断均为冠心病三支以上病变,其中12例合并不稳定心绞痛,1例合并心肌梗死。
12麻醉方法术前用药为吗啡10~15 mg和东莨菪碱03 mg肌内注射入室后。
吸氧持续泵入硝酸甘油05~10 μg/(min·kg)。
监测心电图(ECG)、脉搏血氧饱和度(SPO2)局麻下行左桡动脉穿刺置管持续检查动脉血压。
麻醉诱导采用依托咪酯01~015 mg∕kg,咪达唑仑003~01 mg∕kg芬太尼10~20 μg∕kg,维库溴铵015 mg∕kg。
气管插管后机械通气,右侧颈内静脉置入三腔中心静脉导管。
麻醉维持以05~10%异氟醚,持续静脉泵入丙泊酚400 mg +芬太尼05 mg或利多卡因400 mg +维库溴铵8~12 mg:10~20 ml∕h。
13血液动力学控制静脉穿刺后经中心静脉持续泵入硝酸甘油05~10 μg/(min·kg),冠状动脉狭窄严重或血压偏高者,泵入尼卡地平03~20 μg/(min·kg),冠状动脉近端与升主动脉吻合时,静脉注射尼卡地平01~05 mg∕次。
心率过快时,可静脉注射艾司洛尔10~30 mg∕次,或泵入10~20 μg/(min·kg)。
纠正术中低血压静脉注射去氧肾上腺素50~100 μg∕次,搬动心脏或安放心脏稳定器时,如出现严重低血压(收缩压<80 mm Hg)则立即停止手术,将心脏放置正常位置,待血液动力学恢复后重新手术,术中根据中心静脉压和血气,电解质监测,控制输液、输液量和维持酸碱及电解质平衡。
常温非体外循环多支冠脉搭桥手术的麻醉管理鞍钢铁东医院麻醉科出初维良史为民(辽宁鞍山 114002)临床资料枝状或盘绕状,长达10微米。
来自扎伊尔、象牙海岸和苏丹的埃波拉毒株其抗原性和生物学特性不同。
第4个埃博拉毒株(Reston)能引起人以外的灵长目动物致命性的出血性疾病;文献报导有极少数人感染此病毒,临床上无症状。
1976年在苏丹流行时,病死率为53.2%;在扎伊尔,高达88.8%。
因此,世界卫生组织将其列为对人类危害最严重的病毒之一,即“第四级病毒”。
有些患者在感染埃博拉病毒48小时后便不治身亡,而且他们都“死得很难看”,病毒在体内迅速扩散,大量繁殖,袭击多个器官,使之发生变性,坏死,并慢慢被分解。
病人先是内出血,继而七窍流血不止,并不断将体内器官的坏死组织从口中呕出,最后因广泛内出血、脑部受损等原因而死亡。
照顾病人的医生护士或家庭成员,和病人密切接触后可被感染。
有时感染率可以很高,如苏丹流行时,与病人同室接触和睡觉者的感染率为23%,护理病人者为81%。
医院内实验人员感染和发病也有好几起。
编辑本段传播性ȠȠ专家们在研究中发现,“埃博拉”病毒有一定的耐热性,但在60摄氏度的条件下60分钟将被杀死。
病毒主要存在于病人的体液、血液中,因此对病人使用过的注射器、针头、各种穿刺针、插管等,均应彻底消毒,最可靠的是使用高压蒸气消毒。
埃博拉病毒还可能经过空气传播。
实验人员将恒河猴的头部露出笼外,让其吸入直径1微米左右含病毒的气雾,猴子4~5天后发病。
每天与病猴密切接触的6个工作人员的血清发现该病毒抗体阳性,其中5人没有受过外伤,也无注射史,因此认为可通过飞沫传播。
ȠȠ虽然埃博拉病毒目前仅在个别国家、地区间歇性流行,在时空上有一定的局限性。
然而,在传染病的历史上,许多传染病的流行开始时往往是个别散发,以后演变成局部地区流行,进而变成广泛流行。
副霍乱就是一个典型例子,在1905年在埃及发生第一例,1937至1960年在印度尼西亚的苏拉威西岛局部流行,而1960年后迅速波及五大闻名色变。
非体外循环下冠脉搭桥术的麻醉管理【中图分类号】r473.6【文献标识码】a【文章编号】
1672-3783(2012)03-0141-01
近年来随着冠脉搭桥手术辅助器械的应用和外科搭桥手术技术的改进提高,非体外循环下冠脉搭桥术已经成为我国冠状动脉搭桥术的主要手术方式。
我院自2005年8月-2011年9月共完成非体外循环下冠脉搭桥手术156例,现将麻醉体会报告如下。
1 资料与方法
1.1 一般资料:本组156例,男性107例,女性47例。
年龄38~81岁,体重47~89kg。
asaⅱ级36例,ⅲ级108例,ⅳ级12例。
合并高血压95例,糖尿病57例,心律失常38例。
冠脉手术搭桥5支5例,4支57例,3支78例,2支13例,1支3例。
1.2 麻醉方法:所有患者β-受体阻断药和硝酸酯类药维持至术晨,以减少血液动力学的波动,防止由于突然停药而引起的高血压和冠状动脉缺血加重。
术前晚口服舒乐安定
2.5mg,雷尼替丁0.15g,术晨麻醉前30min肌注吗啡5~10mg,东莨菪碱0.3mg。
患者入手术室后即面罩吸氧,监测ecg、spo2和无创血压,建立外周静脉通路,局麻下行桡动脉穿刺连续监测桡动脉压、并行动脉血气分析和血常规及血电解质测定,行颈内静脉穿刺置管监测中心静脉压。
微泵输注硝酸甘油0.5μg/(kg·min),保持冠脉扩张,合并心功能不全者微泵输注多巴胺2μg~5μg/(kg·min),血钾低于4.0mmol/l者以门冬氨酸钾镁(潘南金)50ml加入含0.3%氯化
钾的生理盐水450ml中静脉滴注补充电解质,血hb110g/l,保证血液的携氧能力,提高患者的手术耐受力;维持酸碱平衡,既要避免代谢性酸中毒增加心肌耗氧,要有避免过度通气的呼吸性碱中毒致冠状动脉痉挛;纠正电解质紊乱,尤其是血钾离子水平,心律失常是心脏手术常见并发症,与血钾、镁离子浓度密切相关,血钾低于3mmol/l时,发生心律失常概率达70%以上,血钾升到4mmol/l,心律失常概率降到40%,血钾升到5mmol/l,心律失常概率在5%以下[3]。
镁离子与钾离子协同作用,降低心肌兴奋性,防止和治疗心律失常,所以术中要非常重视血钾、镁浓度的纠正。
合理应用血管活性药物,搭桥病人多有严重的冠脉病变而存在心肌缺血、心律失常和心功能不全,心脏手术操作又会造成心脏压迫,不可避免地引起血流动力学紊乱,因此血管活性药物的合理应用非常重要。
我们以硝酸甘油为主扩张冠状动脉,防止移植血管的痉挛;以多巴胺为主加强心功能,必要时使用肾上腺素和米力农来支持心肌收缩力和顺应性;以去氧肾上腺素间断推注为主维持冠状动脉灌注压;用艾司洛尔和阿托品将心率控制在50~80次/分。
加强与手术者的沟通配合,并改变患者体位以利于手术操作及患者循环稳定,冠脉搭桥手术中,尤其在行冠脉血管吻合时,手术操作会明显地骚扰心脏,麻醉医师需与术者密切联系,紧跟手术步骤,提前或及时处理,改变患者体位或应用血管活性药物,。
在行左前降支远端吻合时,心脏被抬起并向右转动,此时需改变体位成头低脚高30℃;行回旋支、对角支远端吻合时,心脏被抬高、扭曲,
心尖几乎直立,此时需改变体位成头低脚高30~45℃和右斜45℃;行后降支或右冠脉远端吻合时,需改变体位成头低脚高45℃并左斜30℃;行近端与主动脉根部吻合时,则需轻度头高较低位。
通过体位的调节更利于患者循环稳定,并更利于术者操作,缩短手术时间,避免过多使用正性肌力药和缩血管药。
本组3例患者因心功能较差,冠脉多支血管病变严重呈弥漫性狭窄,前降支几乎完全堵塞无法搭桥,术中搬动心脏时出现顽固性心律失常,虽然及时改体外循环支持下完成手术,但患者术后仍死于严重低心排。
因此我们认为冠脉搭桥手术,尤其是非体外循环下冠脉搭桥手术一定要掌握好适应证,并做好体外循环的准备。
参考文献
[1] 王绪建,王锦艳,程波等.非体外循环冠状动脉搭桥手术的麻醉处理.临床麻醉学杂志,2008,10:875-876
[2] 董长生.常温非体外循环冠状动脉搭桥手术的麻醉处理.当代医学,2011,12:69
[3] 姜桢,金翔华,罗红等.465例非体外循环下冠脉搭桥术的麻醉体会.临床麻醉学杂志,2003,6:361-363。