感染性休克急救流程图
- 格式:docx
- 大小:32.20 KB
- 文档页数:1


脓毒症、感染性休克抢救流程图XXX脓毒症/感染性休克抢救流程图时机:脓毒症的诊断标准为:①有明确的感染证据或可疑的感染证据,同时SOFA评分≥2分(或基础值上升≥2分);②或者符合qSOFA的诊断标准:1、收缩压SBP≤100mg;2、呼吸≥22次/分;3、神志改变。
治疗措施:1.心电监护、吸氧(必要时气管插管);2.建立静脉通路(首选颈内或者锁骨下);3.准备血管活性药物,建立ABP;4.开始液体复苏(30ml/kg,首选晶体液);5.查血气分析、纠正酸碱平衡失调和电解质紊乱,当PH≤7.15时使用碳酸氢钠;6.获取病原学标本送检(痰、血、尿、引流液),院外及他科带入深静脉予以拔出留取培养;7.开始经验性抗菌药物治疗(尽可能的广覆盖);8.充分的液体复苏后仍需要血管活性药物使用琥珀酸氢化可的松200mg/d;9.使用PPI或H2RA制剂防止应激性溃疡;10.监测CVP和MAP;11.监测乳酸水平和常规+CRP、DIC、生化、BNP、PCT、心肌损伤标志物、输血手术全套、G试验;12.维持血压稳定(首选去甲肾,次选加压素,心率过慢可选择多巴胺);13.床旁超声评估患者心脏功能及肺部情况;14.必要时镇痛镇静,初始维持RASS-2至-3分;15.当去甲肾用量超过0.5ug/kg/min或lac清除率<10%时安置有创监测(PICCO、swan-ganz、vigileo)。
目标:1.建立可靠深静脉通道;2.建立气道保护(视情况而定);治疗目标:1.1小时内:将MAP维持在≥60mmHg;2.3小时内:将MAP维持在≥65mmHg,降低血乳酸水平;3.6小时内:将MAP维持在≥65mmHg,尿量≥0.5ml/kg/h,CVP达到8~12mmHg,SCVO2≥70%或SVO2≥65%(若未达标可考虑加用多巴酚丁胺或者米力农,HGB<70g/L),测量CVP及SCVO2 +评估容量反应性(抬腿或者液体负荷试验)。
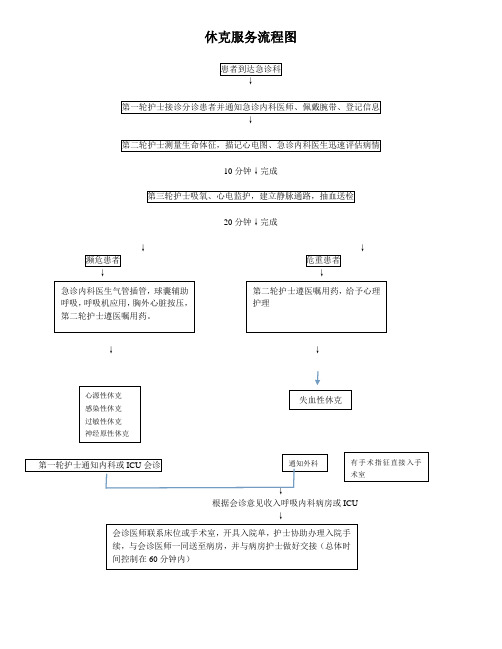
休克服务流程图
患者到达急诊科
↓
第一轮护士接诊分诊患者并通知急诊内科医师、佩戴腕带、登记信息
↓
第二轮护士测量生命体征,描记心电图、急诊内科医生迅速评估病情
10分钟↓完成
第三轮护士吸氧、心电监护,建立静脉通路,抽血送检
20分钟↓完成
↓ ↓
濒危患者 危重患者
↓ ↓
↓ ↓
第一轮护士通知内科或ICU 会诊
↓
根据会诊意见收入呼吸内科病房或ICU
↓
急诊内科医生气管插管,球囊辅助呼吸,呼吸机应用,胸外心脏按压,第二轮护士遵医嘱用药。
第二轮护士遵医嘱用药,给予心理护理 会诊医师联系床位或手术室,开具入院单,护士协助办理入院手续,与会诊医师一同送至病房,并与病房护士做好交接(总体时间控制在60分钟内) 心源性休克 感染性休克 过敏性休克 神经原性休克 失血性休克 通知外科 有手术指征直接入手术室。

休克和药物过敏性休克的应急预案及处理流程一、休克的应急预案与处理流程1.取休克体位(中凹卧位):头部和躯干抬高20°~30°,下肢抬高15°~20°,保持患者安静,尽可能避免搬动或远距离转运,注意保暖。
2.保持呼吸道通畅,用鼻导管或面罩吸氧,必要时行正压通气给氧或气管插管机械通气。
3.立即建立双通路静脉通道补液,必要时给予深静脉置管。
遵医嘱给予相应的药物。
4.按休克类型进行病因治疗:(1)低血容量性休克:迅速补充血容量,积极治疗原发病,控制失血,做好输血准备,必要时采取手术止血。
(2)感染性休克:早期液体复苏补充血容量,使用广谱抗生素积极控制感染。
(3)心源性休克:纠正心律失常,控制心力衰竭,积极治疗原发病,必要时应用机械辅助循环及冠状动脉血运重建。
(4)过敏性休克:停止接触过敏原,立即皮下注射肾上腺素,应用抗过敏、激素、血管活性药物。
(5)神经源性休克:补充血容量,镇静止痛,针对创伤原因治疗。
5.纠正酸中毒:给予5%碳酸氢钠静脉滴注,根据血气结果调节用量。
6.纠正低血压:在以上治疗的基础上,若血压仍不稳定,选用血管活性药物。
7.防治并发症:防治肾功能衰竭、多器官功能衰竭等并发症。
8.做好病情观察;监测患者的生命体征,重点观察患者的神志、面色、皮肤黏膜的颜色、尿量。
9.及时上报特殊患者并做好护理记录。
附:休克的应急预案流程图二、药物过敏性休克的应急预案与处理流程1.患者一旦发生过敏性休克,立即停药,取平卧位,就地抢救,并迅速报告医生。
2.遵医嘱立即皮下注射0.1%盐酸肾上腺素0.5-1mg,小儿酌情减量。
如症状不缓解,每隔30min 再皮下注射或静脉注射0.1%盐酸肾上腺素0.5ml,直至脱离危险期,注意保暖。
3.改善缺氧症状,给予氧气吸入,呼吸抑制时应遵医嘱给予人工呼吸,喉头水肿影响呼吸时,应立即准备气管插管,必要时配合施行气管切开。
4.迅速建立静脉通道,补充血容量,必要时建立两条静脉通道。


急诊抢救流程图.需要进行人工呼吸B:检查呼吸,开放气道C:检查循环,判断是否需要除颤D:确定病因并进行相应治疗具体流程如下:1.判断意识:通过双手轻拍病人双肩,问话判断是否有反应。
2.检查呼吸:观察病人胸部起伏5-10秒,如无反应则需要开放气道并进行人工呼吸。
3.呼救:喊医生,推抢救车,准备除颤仪等。
4.判断颈动脉搏动:用右手的中指和食指从气管正中环状骨滑向近侧颈动脉搏动处,判断是否有搏动。
5.松开衣领及裤袋,为后续操作做好准备。
6.进行胸外心脏按压:两连线中点(胸骨中下1/3处),用左手掌紧贴病人的胸部,两手重叠,左手五指翘起,双臂伸直,按压30次(按压频率至少100次/分,按压深度至少5CM)。
7.打开气道:采用仰头抬颌法,确保口腔无分泌物,无假牙。
8.进行人工呼吸:应用简易呼吸器,一手固定,一手挤压简易呼吸器,每次送气400-600ML,频率10-12次/分。
9.持续2分钟的高效率的CPR:以心脏按压:人工呼吸30:2的比例进行,操作5个周期。
10.判断复苏是否有效(听呼吸音、触摸颈动脉搏动)。
11.整理病人,进一步生命支持。
心脏呼吸骤停抢救流程1.观察病情,进行相应治疗。
2.判断病人是否有反应。
3.呼救:喊医生,准备除颤仪等。
4.判断呼吸:开放气道,观察、听、感觉呼吸情况。
5.进行人工呼吸。
6.判断循环持续室颤/室速或复发。
7.持续CPR(心肺复苏):以心脏按压:人工呼吸30:2的比例进行,操作5个周期。
8.立即气管内插管人工辅助呼吸。
9.建立静脉通道,进行相应治疗。
10.缺氧、酸中毒、心律失常、低/高血钾、药物中毒、低体温等病因的治疗。
11.放置于复苏体位(无外伤),进行相应治疗。
12.若除颤器显示室颤/室速,则进行电击除颤。
13.继续开放气道、人工呼吸、给予高浓度氧、呼吸支持等治疗。
14.争取心脏起搏,已作气管内插管尚未建立静脉通道,可作气管内给药,此时药物应稀释至5-10ml。
15.若仍未成功,则进行除颤(300J,不成功则360J)。