房室折返性心动过速
- 格式:ppt
- 大小:14.96 MB
- 文档页数:31

房室折返性心动过速应该做哪些检查?*导读:本文向您详细介房室折返性心动过速应该做哪些检查,常用的房室折返性心动过速检查项目有哪些。
以及房室折返性心动过速如何诊断鉴别,房室折返性心动过速易混淆疾病等方面内容。
*房室折返性心动过速常见检查:常见检查:心电图、动态心电图(Holter监测)、多普勒超声心动图*一、检查主要依靠心电图和心脏电生理检查。
*二、心电图检查(1)前传型房室折返性心动过速的心电图特点:①典型心电图特点:A.心率为150~240次/min:大多≥200次/min,突发突止。
B. P′波:起始的房性P′波与心动过速期间的P′波形态不同。
也肯定不同于窦性P波。
心动过速时心房与心室不可能同时激动,逆行P′波发生在心室激动完成之后,故P′波总在QRS 波之后出现(R后P-),R-P-间期≥70ms。
R-P-间期/P--R间期1,P′波在Ⅱ、Ⅲ、aVF导联上倒置。
C.适时的房性期前收缩或室性期前收缩自发或电刺激可诱发及终止发作。
D.38%患者可出现QRS波电交替现象。
E.诱发心动过速发作起始的心搏(房性期前收缩),其P′-R 间期无突然延长现象,表明AVRT无需房室结双通道的参与。
F.兴奋迷走神经(如使用颈动脉按压术)可终止心动过速。
G.心动过速发作起始时易出现功能性束支阻滞。
如束支阻滞发生在旁路同侧,则R-R间期延长30ms以上;如束支阻滞发生在旁路对侧,则R-R间期不变。
H.在同次发作中可出现正常QRS波形,也可出现束支阻滞的QRS波形。
比较两者的心率,束支阻滞时较慢,室房传导比正常时延长≥30ms。
I.心房、心室、房室传导系统及旁路是构成折返环的必需部分:因此,心动过速发作时始终保持1∶1房室关系。
如出现二度以上房室传导阻滞,当有漏搏时即可肯定应排除AVRT。
J.显性预激旁路所致前传型AVRT者:当心动过速发作时δ波消失,不发作时呈现典型预激综合征,P-R间期短、宽QRS波形,有δ波。

房室结折返性心动过速怎么办*导读:房室结折返性心动过速分为慢-快型、快-慢型两种,慢-快型占绝大部分。
典型表现为P波与QRS波同时发生或在QRS 波稍后,有时本型不易与隐匿性旁道参与的室上速相区别,电生理检查可辨认上述两种心动过速中前向传导均通过正常房室通路,但慢-快型房室结内折返性心动过速时,逆向传导也通过房室结。
而隐匿性预激征合并室上速则通过房室结外相应旁道逆传,现普遍认为房室结传导曲线是形成反复性房室折返性心动过速的基础。
房室结折返性心动过速怎么办,下面我们来探讨一下。
……房室结折返性心动过速分为慢-快型、快-慢型两种,慢-快型占绝大部分。
典型表现为P波与QRS波同时发生或在QRS波稍后,有时本型不易与隐匿性旁道参与的室上速相区别,电生理检查可辨认上述两种心动过速中前向传导均通过正常房室通路,但慢-快型房室结内折返性心动过速时,逆向传导也通过房室结。
而隐匿性预激征合并室上速则通过房室结外相应旁道逆传,现普遍认为房室结传导曲线是形成反复性房室折返性心动过速的基础。
房室结折返性心动过速怎么办,下面我们来探讨一下。
*一、药物治疗1.吐根最先可试服四茶匙之吐根糖浆。
服药约三十分钟后,病人必定发生最严重恶心或呕吐。
在此反应中,心动过速有时可以突然终止。
2.毛地黄静脉注射一种毛地黄制剂往往非常有效。
无论哪种普通可注射的制剂,如哇巴因为,地疾佛林,狄乔克新,西地兰等均可用。
剂量为一次注射3个美国药典单位。
若在三十分钟内发作未止,可在颈动脉实施用压力。
若此法仍然无效,再在静脉内注射一个美国药典单位。
如有必要,可于颈部动脉再度施用压力。
此法非常安全,可反复使用,直至用去5个美国药典单位的毛地黄为止。
3.醋酸甲胆素消除心房性心动过速阵发最可靠的药物为醋酸甲胆素。
剂量为皮下注射25克。
注射后宜按摩注射处。
以后可每隔30分钟,皮下注射10克,直至节律恢复正常为止。
在试用其他方法前,此药最好暂时保留不用,因为此药会引起不适,有时甚至引起危险的副作用,如苍白,出汗,头晕,胸腹下压迫感,呼吸窘迫,及腹泻等。

房室结折返和房室折返阵发性室上性心动过速中,两个经常提到的名字分别是房室结折返性心动过速和房室折返性心动过速。
仔细去看,两者很是类似,10个字的名字有9个字相同,可虽只一字之差,实际两者从流行病学到机制,再到心电图表现以及治疗,却有着天壤之别!1、流行病学如果样本足够大,在阵发性室上速中,肯定以房室结折返性心动过速最为多见,其比例在60%-70%左右,紧随其后的为旁道参与的顺向型房室折返性心动过速,其中以左侧旁道更为常见,房室折返性心动过速占到阵发性室上速的30%左右。
2、电生理机制大的方面来说,两者的机制都属于折返。
所谓折返,有三个必备的条件:(1)解剖或功能上的环路;(2)传导延缓;(3)单向阻滞。
对于房室结折返和房室折返性心动过速,三个折返的基本条件都需要满足,而最大的不同在于具体的折返环路的差异。
房室结折返性心动过速的折返环局限在房室结(也有人提出包括部分心房组织,在此不做过多延伸讨论),房室折返性心动过速的折返环同时包括了心房和心室——房室结折返性心动过速是一个小的折返环,而房室折返性心动过速是一个大的折返环(图1、图2)。
图1 房室结折返性心动过速折返环示意图,局限在房室结区域,同时向心房和心室传导图2 房室折返性心动过速折返环示意图,可见心房和心室均为折返环的组成部分房室结折返性心动过速的折返环处于房室交界区,在房室之间,折返的激动可同时上传心房和下传心室,由于心房和心室都属于被动传导,之间并无直接的传导关系,所以心房和心室的电位,在时间上可出现多种变化,既可以心房领先,也可以心室领先,逆传的P波既可以在QRS波后面,也可以在中间,甚至在QRS波前面(图3)。
图3 房室结折返性心动过速心电图,其逆传的P波可表现为I导联的q波,也可表现为V1导联的r波图4 房室折返性心动过速,逆传P波可QRS波具有一定距离,RP>90ms 3、心电图表现对于阵发性室上性心动过速,射频消融手术的成功率高、并发症发生率低,因而得到了广泛的应用。
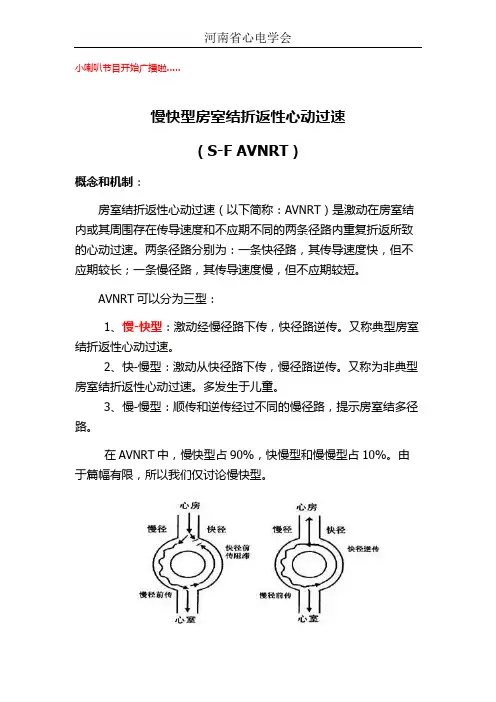
小喇叭节目开始广播啦.....慢快型房室结折返性心动过速(S-F AVNRT)概念和机制:房室结折返性心动过速(以下简称:AVNRT)是激动在房室结内或其周围存在传导速度和不应期不同的两条径路内重复折返所致的心动过速。
两条径路分别为:一条快径路,其传导速度快,但不应期较长;一条慢径路,其传导速度慢,但不应期较短。
AVNRT可以分为三型:1、慢-快型:激动经慢径路下传,快径路逆传。
又称典型房室结折返性心动过速。
2、快-慢型:激动从快径路下传,慢径路逆传。
又称为非典型房室结折返性心动过速。
多发生于儿童。
3、慢-慢型:顺传和逆传经过不同的慢径路,提示房室结多径路。
在AVNRT中,慢快型占90%,快慢型和慢慢型占10%。
由于篇幅有限,所以我们仅讨论慢快型。
如上图所示:当一个心房激动下传时,适逢快径路处于上一次激动的不应期,激动便沿着慢径路缓慢下传,当激动到达折返环路的下端后,沿着快径路逆传,此时快径路如果尚未度过不应期便会引起逆传激动的中断(长PR间期)。
如果激动在快径路传导到达上端时适逢慢径路时也脱离了不应期,因此,激动可以再次沿着慢径路下传,如此周而复始,形成慢快型AVNRT。
由此也可以看出,折返环路仅局限于房室结,心房和心室都不是折返环路的一部分,激动可以分别向心房和心室传导,也可表现出前传及逆传阻滞或房室分离,但心动过速不中止。
心电图表现:图21、诱发和终止:突发突止。
诱发多为房性早搏,室性早搏也可以诱发AVNRT,但不如房早的刺激有效。
终止心搏必须适时,过早或过晚,则会表现为不能终止心动过速或引起心动过速的节律重整。
2、P与QRS波的关系:①P波出现较早,在下壁导联出现假性Q波。
这种表现虽然很少出现,却具有特征性,它的出现可排除隐匿性房室旁道参与折返形成的心动过速;②P波位于QRS波中间,在体表心电图中不易识别,提示折返激动的前传和逆传速度一致;③P位于QRS波之后,可在下壁导联形成假性“S”波或V1导联形成假性“r”波,但RP<90ms(图2)。

房室结折返性心动过速的治疗方法有哪些?治疗包括终止发作以及预防复发:1.终止发作处理前首先了解患者是否存在器质性心脏病变,患者的耐受情况以及以往发作时的情况。
有些患者仅需要休息、安慰和镇静即可使心动过速终止。
多数患者需要进一步处理。
(1)刺激迷走神经的方法:①乏氏动作:嘱患者关闭声门后用力呼气,最好能使胸腔内压保持在40mmHg正压,并维持10~20s。
成功率可达54%。
②压迫眼球:嘱患者眼往下看,露出占大部分的巩膜,用拇指加压于一侧眼球的巩膜,以刺激球后副交感神经末梢,持续压迫时间不超过15s。
切忌过分用力压。
青光眼、高度近视患者禁用。
老年人不宜应用。
③按压颈动脉窦:让患者取卧位,触及颈动脉搏动,用手向颈椎横突方向加压并按摩。
一般先压右侧,一次加压时间不能超过15s。
在按压过程中应同时听诊或进行心电监护,如心动过速终止或出现室性期前收缩或出现窦性停搏时应立即停止按压。
切忌同时按压双侧颈动脉窦。
有颈动脉病变者、颈动脉区有血管杂音者、有颈动脉过敏史者及老年人不宜采用。
④注射升压药物:通过升压反射使迷走神经兴奋。
适用于发作时血压降低并且无器质性心脏病的年轻患者。
常用的升压药有去氧肾上腺素(新福林)0.5mg稀释于l5%葡萄糖液20m中缓慢静脉推注;或用甲氧明(美速克新命)20mg加入5%葡萄糖液20ml中缓慢静脉推注;或用间羟胺(阿拉明)10mg加入5%葡萄糖液100ml中静滴,开始为25μg/min,逐渐增加剂量至血压达160/100mmHg左右水平。
用药过程中必须连续监测血压,也即边测血压边增加浓度,也应监测心电活动。
如出现头痛、恶心、血压达预定水平时(舒张压为90~100mmHg,收缩压不超过180mmHg)或心动过速终止应立即停药。
严重不良反应有颅内出血、心室颤动、肺水肿等。
有心脑血管疾病、高血压病者及老年人禁用。
切忌快速注射,这类方法已较少应用。
(2)抗心律失常药物治疗:①普罗帕酮(心律平):为首选药物。


【疾病名】房室折返性心动过速【英文名】atrioventricular reentrant tachycardia【缩写】AVRT【别名】隐匿性房室附加束引起的室上性心动过速;隐匿性房室旁道折返性室上性心动过速;隐匿性旁路参与的预激综合征环形运动心动过速(WPW-CMT) 【ICD号】I47【概述】房室折返性心动过速(atrioventricular reentrant tachycardia,AVRT)的发生率仅次于房室结折返性心动过速(AVNRT),约占全部室上性心动过速的30%。
AVRT发作时,根据折返激动的方式和心电图波形不同及电生理检查的特点,可分为下述四种类型。
1.前传型AVRT 主要为隐匿性预激所致的AVRT。
心电图呈窄QRS波心动过速,无预激波,符合阵发性室上性心动过速特点。
此型在AVRT中最多见,占整个AVRT的90%左右。
2.逆传型AVRT 由显性预激综合征所致。
心电图呈宽QRS波心动过速,有预激波。
临床上少见,约占AVRT的5%,实验室能诱发者约占10%。
3.多条旁路参与折返形成的AVRT 极少见。
心电图示心动过速,多呈左束支传导阻滞图形等特点。
4.无休止的前传型房室折返性心动过速 又称持续性房室折返性心动过速。
发作持续时间很长可达数月、数年,易产生心动过速性心肌病,大多难以用药物终止和预防。
【流行病学】房室折返性心动过速的发生率仅次于房室结折返性心动过速(AVNRT),约占全部室上性心动过速的30%左右。
【病因】隐匿性预激综合征伴AVRT的发病率尚不明确。
根据对90例婴幼儿预激综合征患者的追踪,到30岁左右时合并AVRT者约为50%。
隐匿性旁路参与的AVRT患者从儿童到老年人均有发生,年轻者更多一些。
年轻患者常不伴有器质性心脏病,年长患者可伴有各种器质性心脏病。
大部分预激综合征伴发AVRT患者临床无器质性心脏病依据,小部分患者可伴有肥厚性心肌病、风湿性心脏病等。
【发病机制】1.前传型 AVRT 又称顺向性、顺传型(orthodromic form)心动过速的激动沿房室结前传至心室,再由房室旁路逆传至心房形成前传型 AVRT(又称OAVRT)。

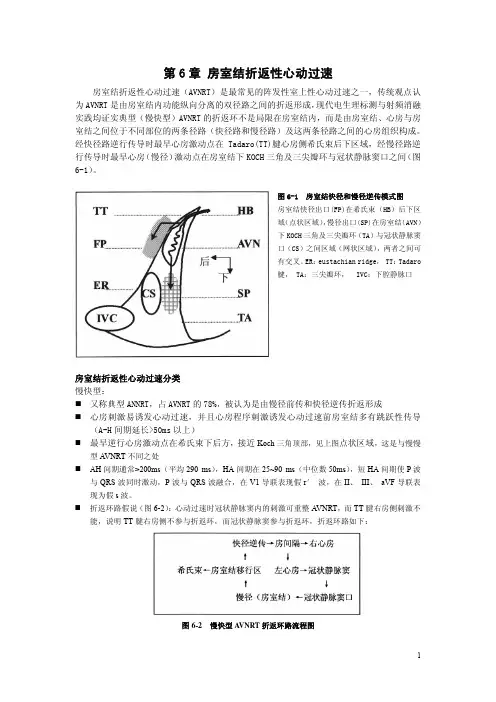
第6章房室结折返性心动过速房室结折返性心动过速(AVNRT)是最常见的阵发性室上性心动过速之一,传统观点认为AVNRT是由房室结内功能纵向分离的双径路之间的折返形成,现代电生理标测与射频消融实践均证实典型(慢快型)AVNRT的折返环不是局限在房室结内,而是由房室结、心房与房室结之间位于不同部位的两条径路(快径路和慢径路)及这两条径路之间的心房组织构成。
经快径路逆行传导时最早心房激动点在Tadaro(TT)腱心房侧希氏束后下区域,经慢径路逆行传导时最早心房(慢径)激动点在房室结下KOCH三角及三尖瓣环与冠状静脉窦口之间(图6-1)。
图6-1 房室结快径和慢径逆传模式图房室结快径出口(FP)在希氏束(HB)后下区域(点状区域),慢径出口(SP)在房室结(AVN)下KOCH三角及三尖瓣环(TA)与冠状静脉窦口(CS)之间区域(网状区域),两者之间可有交叉。
ER:eustachian ridge, TT:Tadaro腱, TA:三尖瓣环, IVC:下腔静脉口房室结折返性心动过速分类慢快型:又称典型ANNRT,占AVNRT的78%,被认为是由慢径前传和快径逆传折返形成心房刺激易诱发心动过速,并且心房程序刺激诱发心动过速前房室结多有跳跃性传导(A-H间期延长>50ms以上)最早逆行心房激动点在希氏束下后方,接近Koch三角顶部,见上图点状区域,这是与慢慢型A VNRT不同之处AH间期通常>200ms(平均290 ms),HA间期在25~90 ms(中位数50ms),短HA间期使P波与QRS波同时激动,P波与QRS波融合,在V1导联表现假r′波,在II、 III、 aVF导联表现为假s波。
折返环路假说(图6-2):心动过速时冠状静脉窦内的刺激可重整A VNRT,而TT腱右房侧刺激不能,说明TT腱右房侧不参与折返环,而冠状静脉窦参与折返环,折返环路如下:图6-2 慢快型A VNRT折返环路流程图2.5%有向心房侧的传导阻滞,快径和慢径在心房侧不同出口及左心房参与折返都不好解释这种现象。

房室折返性心动过速是怎么回事?*导读:本文向您详细介绍房室折返性心动过速的病理病因,房室折返性心动过速主要是由什么原因引起的。
*一、房室折返性心动过速病因*一、发病原因隐匿性预激综合征伴AVRT的发病率尚不明确。
根据对90例婴幼儿预激综合征患者的追踪,到30岁左右时合并AVRT者约为50%。
隐匿性旁路参与的AVRT患者从儿童到老年人均有发生,年轻者更多一些。
年轻患者常不伴有器质性心脏病,年长患者可伴有各种器质性心脏病。
大部分预激综合征伴发AVRT患者临床无器质性心脏病依据,小部分患者可伴有肥厚性心肌病、风湿性心脏病等。
*二、发病机制1.前传型 AVRT 又称顺向性、顺传型(orthodromic form)心动过速的激动沿房室结前传至心室,再由房室旁路逆传至心房形成前传型 AVRT(又称OAVRT)。
引起前传型AVRT的房室旁路束有以下两种:(1)隐匿性房室旁路束:其之所以隐匿可能是由于前传单向阻滞及解剖结构上的异常,表现为仅有室房逆传能力,此称“隐匿性预激综合征”。
心电图表现无预激波,QRS波正常。
当一个适时的房性期前收缩,联律间期短至临界值时。
可能落入旁路的有效不应期,则激动沿房室结前向传导激动心室,然后经已脱离不应期的旁路逆传返回心房并激动心房,再由房室结前传至心室,从房室旁路逆传至心房,如此反复折返则形成前传型AVRT。
(2)显性旁路束:旁路均具有传导的双向性,在窦性心律时,窦性激动沿房室旁路下传至心室,可出现典型的预激综合征的心电图图形。
如果当适时的房性期前收缩下传时,遇到房室旁路处于有效不应期,激动只能沿房室结下传心室,再经房室旁路逆传入心房,再循房室结下传,如此反复折返则形成前传型AVRT。
窦性心律时,当旁路与房室结有效不应期相差较大时,由于“回搏带”(echo zone)宽,适时的期前收缩或回搏易引起旁路的逆向室房传导,从而产生前传型AVRT。
适时的期前收缩可由心室、心房或交接区期前收缩所引起,但以室性期前收缩最常见。

2003年ACC/AHA/ESC室上性快速性心律失常治疗指南解读——房室结折返性心动过速房室结折返性心动过速(AVYRT)是室上性心动过速中最常见的一种形式,约占50%,多见于成年人,女性较男性多见,婴幼儿较少见。
以反复发作的快速性心悸为特征,心电图上可见到P波缺如或QRS波终末部变形的P波。
绝大多数不伴有器质性心脏病,心率变化范围为100〜280次/min。
1房室结折返的电生理在正常心脏,房室结区为心房和心室之间惟一的电学连接。
房室结区是一个复杂的解剖结构,位于Koch三角内。
Koch三角边界的前上方山Todaro腱构成,后方是冠状窦,下方是三尖瓣环。
真房室结位于房间隔前上部位,询上组纤维分布心房肌周围, 即快径路纤维。
后下组纤维即慢径路纤维向下行至冠状窦口。
当房性期询刺激的配对间期轻度减少(10ms) , AH间期突然增加至少50ms,诊断为房室结双径路。
房性期前收缩下传时,激动阻滞在快径路而循慢径路下传,然后自恢复传导的快径路逆传, 形成典型的AVNRTo少见的情况下,快径路的不应期短于慢径路,与前述相反,激动从快径路顺传,而从慢径路逆传,可产生不典型的AVNRTo虽然最初认为,折返环局限于真房室结,但现代观点更多地认为结周心房组织参与了折返环的形成。
电生理检查证实AVNRT不需要心房组织参与而能维持心动过速。
2房室结折返性心动过速的临床表现和心电图特征AVNRT通常无明显病因,Hayes等报道部分病例有家族倾向,提示为常染色体显性遗传。
大多数不伴有器质性心脏病,在年龄较大患者中,可伴有高血压、冠心病等器质性心脏病。
其发作与终止为阵发性,突发突止性,在少数患者有一逐步终止过程, 首次发病后往往反复发作,并持续多年,但其频繁程度和持续时间并非恒定不变。
某些患者可山饮酒、吸烟、运动或吃刺激性食物等诱发。
常见的症状是心悸,无特异性, 同时伴有快速而规则的颈部搏动感以及胸闷、呼吸困难、头晕等。
伴有器质性心脏病有气促、胸痛。