食管贲门癌手术记录
- 格式:doc
- 大小:52.00 KB
- 文档页数:2


腹腔镜下贲门癌根治术手术记录1. 引言说到手术,大家可能都会有些忐忑,心里那种七上八下的感觉就跟过山车似的。
但是啊,今天我们聊的可是腹腔镜下贲门癌根治术,这可不是一场简单的“切切割割”,而是一场科技与医学的华丽舞蹈。
其实,贲门癌就是我们食道和胃交界处的癌症,听上去挺吓人的,但随着技术的发展,现在的手术方式已经有了很大的进步。
就像开车,手动挡慢慢的,你得小心翼翼,而现在的自动挡就轻松多了,谁都能开。
那我们就一起看看这场手术是怎么进行的吧!2. 手术准备2.1 心理准备首先,准备手术之前,得做好心理建设。
想象一下,您就像要去参加一场盛大的晚会,心里难免会有点紧张,不过别忘了,穿着白大褂的医生们可都是有备而来的高手。
其实,大家在这个阶段可以多跟医生沟通,问问自己关心的问题,像是术后恢复、饮食禁忌啥的。
把疑惑抛出来,心里就会轻松不少。
2.2 身体准备身体方面呢,提前一两天,医生会要求你做一些检查,确保各项指标都在线。
就像是演出前的彩排,不能因为一个小意外搞砸了大局。
还有啊,手术前几小时可得禁食,听着有点残忍,但这可是为了手术的顺利进行,毕竟谁也不想在舞台上摔一跤。
3. 手术过程3.1 动手术啦!终于,手术时间到了!你躺在手术台上,旁边的医生们像是一群紧张的乐手,各自忙碌着调试设备。
腹腔镜手术可不是普通手术,医生只需在腹部打几个小洞,插入细长的器械,这样就能在你的腹腔里“指挥”了,简直就像在操作游戏手柄,灵活得不得了。
开场前的准备工作做得好,手术进行得可就如行云流水,简直是让人赞叹不已。
3.2 切掉那些坏东西在手术过程中,医生就像是一位艺术家,精确地去除病变组织。
每一个切口都经过深思熟虑,确保不影响到周围的健康组织。
整个过程就像是在进行一场精妙的舞蹈,每一步都得小心翼翼,不能出错。
手术过程中,团队之间的配合也是相当重要,大家像是一支默契的乐队,乐器之间的和谐让人心潮澎湃。
4. 术后恢复4.1 醒来后的感觉手术结束后,你会在恢复室醒来。

贲门癌是胃癌的一种,是一种非常严重的肿瘤疾病,对身体健康有很大的威胁。
由于贲门癌的早期症状不明显,大部分患者在就诊时已经处于晚期阶段,而此时治疗难度较大。
在贲门癌的治疗上,中医发挥了越来越大的作用,虽然尚且不能保证可以彻底根治贲门癌,但是在效果上,可以明显得减轻患者的痛苦,延长其生存期,提高患者的生存质量,相比较西医巨大的毒副作用和高昂的医疗费用,中医都能显示出其自身独特的优势,下面就一起来看一下老中医治疗贲门癌经验吧。
许多患者都把中医当成没有其他办法的无奈之选,这其实是对祖国传统医学的大偏见。
贲门癌患者走的弯路太多了。
有的不能正视自己患病的现实,陷入一种悲观、绝望、抑郁的不良情绪中;也有的盲目迷信一些权威的专家或者是托熟人好不容易找的医生,不敢轻易质疑;也有的把自己交给医生,根本不了解病情,不了解人体的机理,不能争取的认识贲门癌等等,这些情况都给患者的治疗带来很大的阻碍,浪费了财力和精力不说,还可能延误了病情。
很多患者都是试过各种各样的治疗后,身体底子已经被癌细胞和不当的治疗手段所损害掏空,再来找中医治疗,不能取得好效果,就质疑祖国的传统医学,其实中医才是蒙受了不白之冤。
郑州希福中医肿瘤医院院长袁希福从事中医治疗癌症已有30余年,接诊了大量的癌症患者,在临床实践中他发现几乎所有的癌症患者都存在元气亏虚、痰凝血瘀、癌毒结聚三种基本病因病机,可简而概括为“虚、瘀、毒”;治疗中抓住这三个基本要点进行扶正补虚、消痰化瘀、攻毒散结以达到恢复患者的气血阴阳平衡的治疗目的,最终使人体达到自然状态下的根本平衡。
袁希福将之概括为“三联平衡疗法”。
袁希福教授独创的“三联平衡疗法”对于刚手术的患者而言,主要治疗目的是提升患者免疫力,综合治疗预防肿瘤的复发与转移;对于晚期患者而言,主要治疗目的是控制肿瘤的再复发和转移,实现带瘤生存的目的,延长患者的生命。
“三联平衡疗法”是把中医整体观念与辨证论治在临床治疗中的具体化,是每个具体的康复疗法独立性与整体性的结合。

食管贲门肿瘤切除术的护理配合2000年1月~2007年4月我院328例食管贲门癌进行手术治疗,施行了恶性肿瘤切除,重建消化道以及食管胃吻合术,手术效果满意,现将手术护理配合体会报道如下。
1 资料与方法1.1 临床资料:本组食管贲门癌328例,男220例,女108例,年龄38~78岁(其中50~60岁占82%);食管癌188例(其中胸上段食管癌9例,胸中段136例,胸下段43例),贲门癌140例;临床分期:Ⅰ期5例(1%),Ⅱ期167例(60%),Ⅲa期95例(28%),Ⅲb期61例(11%)。
术前检查无肿瘤转移,心肺功能正常或无明显异常,1例经短期调整血糖后再进行手术。
1.2 手术方法:全身麻醉下,患者取右侧卧位,经左胸腔第六或第七肋间隙进胸手术切除病灶,作食管近端和胃行端侧吻合术。
2 护理配合2.1 术前准备2.1.1 环境准备:选择面积为60 m2左右的手术房间,室温控制在26℃,湿度保持40%~60%。
备有腰桥的手术床。
备好吸引器和呼吸机,患者检查好的X 线片、CT片等影像资料。
2.1.2 术前访视:巡回护士于术前1日到病房进行术前访视,了解患者的病情及心理状态。
患者的营养状况欠佳,本身对患者术后恢复有不良的影响。
不安、忧虑和恐惧可直接影响手术效果和伤口愈合。
患者已经历过多家医院就诊的,心理负担尤为严重。
巡回护士与患者耐心交谈,减轻患者的心理负担;鼓励家属给予患者精神支持,以消除患者的紧张心理,使患者对手术充满信心,平静的接受手术治疗。
由于手术难度较大,患者往往会担心手术中的疼痛及手术的成败等,耐心倾听患者提出的问题并予以解答,同时介绍麻醉和手术的大致过程以及我院手术成功的概况,使患者情绪稳定,对手术充满信心。
进入手术室后播放舒缓、悠扬的轻音乐,使患者在乐声中消除恐惧,平静地进入全麻状态。
2.2 物品、器械准备:除常规胸科敷料包、器械包外,还需准备气管切开包、无菌气管插管、抢救车(抢救药品)、喉镜(电池及备用电池充足电)、止血纱布,其他特殊丝线等。

2019年03月27日08时03分首次病程记录患者xx,男,63岁,农民,住院号;于2019年03月27日08时03分因"贲门癌术后2年余"门诊入院。
病例特点:2年余前因腹部不适于我院行剖腹探查+胃贲门癌根治术,过程顺利,术后病理(病理号20163787):(胃贲门部)中分化腺癌,侵犯胃壁神经,浸及浆膜层;并浸及食管下段肌壁达外膜;食管残端、胃残端未见癌;小弯侧淋巴结癌转移(5/12);另送贲门、幽门、胃网膜左、皮下极均为脂肪组织,未见癌。
于我院"FOLFOX4"方案化疗6次,过程顺利。
院外一般情况尚可,间断复查未见病情复发。
1周前无明显诱因出现胸痛,无发热,无腹痛、腹泻、呼吸困难、咳嗽、咳痰等,未经任何治疗,来我院就诊,遂以"贲门癌"收入病房。
发病来,神志清,精神差,饮食睡眠差,大小便尚正常,体重无明显变化。
查体:T 36.7℃ P 79次/分 R 20次/分 BP 107/68mmHg,一般状态可,意识清楚,言语流利,营养欠佳,自主体位,步入病室,查体合作,皮肤无黄染,肝掌(-)、蜘蛛痣(-),浅表淋巴结未触及,睑结膜无苍白,巩膜无黄染,口唇无发绀,咽部无充血,双侧扁桃体无肿大。
颈软,双肺呼吸音清,未闻及干湿啰音,心率79次/分,律齐,各瓣膜听诊区未闻及病理性杂音。
腹部平坦,可见手术瘢痕,无胃肠型及蠕动波,无腹壁静脉曲张,腹软,无压痛、反跳痛,肝脾未触及,Murphy's征(-),移动性浊音(-),肠鸣音正常。
神经系统未见阳性体征。
辅助检查:暂无。
拟诊讨论:初步诊断:贲门癌。
诊断依据:老年女性,因"贲门癌术后2年余"入院,病理诊断支持,病史明确。
鉴别诊断:诊断明确,无需鉴别。
诊疗计划:1、完善相关检查;2、给予镇痛、调节免疫力、补液等对症治疗。
住院医师:主任医师:2019年03月28日09时26分刘明伟主任医师查房记录患者精神可,饮食、睡眠可,诉腹痛好转,仍间断发作。

姓名性别年龄日期手术医师第一助手第二助手术前诊断食管癌段型期贲门癌术后诊断食管癌段型期贲门癌麻醉剂麻醉过程情况麻醉者切口:手术名称:手术所见:1.肿瘤周围软组织:充血水肿出血多2.胸膜及胸腔情况:3.腹腔情况:肝脾其他4.病灶范围:位于颈段胸上胸中胸下贲门5.病灶大小:cm×cm×cm6、癌扩展情况:侵达食管胃深度侵及组织器官与周围黏连程度:无黏连轻度黏连重度黏连固定7.可疑淋巴结转移:食管癌引流淋巴结分组名称图解(表示方法:癌转移淋巴结数/送检淋巴结数)8.分期:T N M 期手术内容:1.癌灶未切除原因:处理:单纯探查、活组织病理检查、减状手术(转流、置管、造瘘)局部注药(药名剂量)2.癌已切除:根治性姑息性切除范围:切除食管cm 自然收缩后长cm切除在癌上cm 癌下cm3.残端有无癌组织术中判断病理4.淋巴结:与癌肿整块切除个别摘除(个、部位)未能摘除原因5.切除包括之脏器6.癌肿姑息切除原因食管重建方式1.重建脏器:胃空肠结肠2.移植途径:胸骨后食管床胸骨前3.手术方式:食管-胃肠食管-空肠-胃食管-空肠食管-结肠-胃4.吻合方式:端-侧端-端胃前壁胃后壁5.吻合部位:颈部主动脉弓上主动脉弓下6.吻合方式:缝线吻合:套入式cm 围中式cm吻合器吻合:型号腔内弹力环扎术:支撑管型长cm 内径cm外径cm7.吻合情况:满意不满意(黏膜对合欠佳有张力其它:)8.吻合后脏器色泽及血运情况:并行手术转流或食管内置管方式对侧纵隔胸膜破裂未破裂胸导管:损伤未损伤未结扎结扎(结扎部位)引流管:胸腔闭式引流胃十二指肠引流管饲:关胸前处理:冲洗胸腔抗生素抗癌药(药名剂量)术中出血:约ml 输血ml手术时间:时分钟手术比病人一般情况:本例手术特点:术者附注:病例特点特殊手术预后推测今后治疗原则等记录者年月日时分。

术中所见:
肿瘤主体位于颈段食管右侧壁,环形浸润食管壁,累及长度约5cm,右侧气管食管沟内见多个肿大淋巴结,与右侧甲状腺下极及右喉返神经粘连。
患者平卧位,经口气管插管,麻醉成功后导尿,术区消毒,铺无菌手术巾。
腹部取正中切口,切开皮肤及皮下组织,沿腹白线分离双侧腹直肌,正中切开腹膜,取胃制作成食管状备用,并行空肠造瘘,取颈前“u”切口。
起下颌角下方,沿胸乳肌表面弧形向下,切口中部平第二气管环水平,切开皮肤及皮下组织,于颈阔肌深面掀起皮瓣,上至甲舌膜,外侧至胸乳肌前缘,下至锁骨上缘。
沿颈白线打开封套筋膜,游离带状肌并向外牵开,保留甲状腺,结扎甲状腺上、下动脉,切除右侧甲状腺及峡部,将左侧甲状腺下极游离后上翻。
自环甲关节后方解剖暴露喉返神经并加以保护,将VI区肿大淋巴结及脂肪彻底清除,分离食管气管间隙,置入纱条将气管与喉返神经向前牵拉,将食管向下游离至胸廓入口。
切断环咽肌,于食管入口下方切开约1cm小口,自切口内导入食管扩张探针,自腹腔内探得探针头后,切开胃腔并切断食管下端,将探针头与食管下端固定,将探针缓慢抽出,食管自下端向上逐渐拔脱,于颈部完整拉出,副肾素纱布置于食管床压迫止血,切断食管入口,将肿瘤完整切除,切缘送病理检查,切缘阴性。
将副肾素纱布取出,将胃制作的食管经原来的食管床上拉至颈部,切开胃壁,切缘与食管入口切缘端端吻合两层。
将纱条抽出,甲状腺复位,双侧气管食管沟放置负压引流,缝合封套筋膜及皮下皮肤,最后行气管切开。
手术顺利,术毕麻醉苏醒后安返病房。
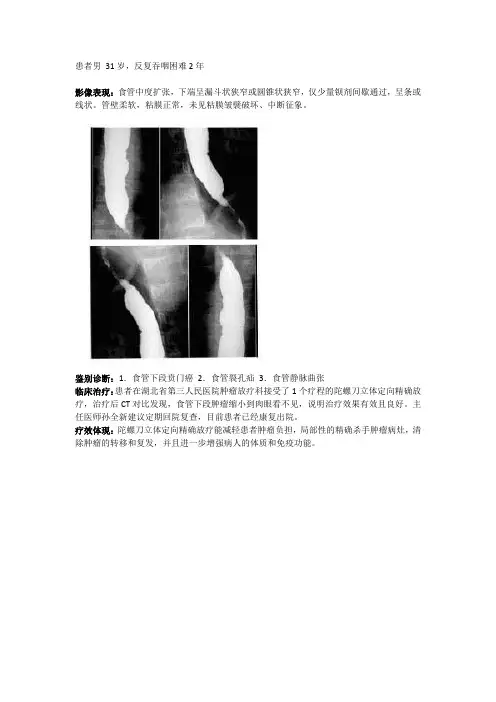
患者男31岁,反复吞咽困难2年
影像表现:食管中度扩张,下端呈漏斗状狭窄或圆锥状狭窄,仅少量钡剂间歇通过,呈条或线状。
管壁柔软,粘膜正常,未见粘膜皱襞破坏、中断征象。
鉴别诊断:1.食管下段贲门癌2.食管裂孔疝3.食管静脉曲张
临床治疗:患者在湖北省第三人民医院肿瘤放疗科接受了1个疗程的陀螺刀立体定向精确放疗,治疗后CT对比发现,食管下段肿瘤缩小到肉眼看不见,说明治疗效果有效且良好。
主任医师孙全新建议定期回院复查,目前患者已经康复出院。
疗效体现:陀螺刀立体定向精确放疗能减轻患者肿瘤负担,局部性的精确杀手肿瘤病灶,清除肿瘤的转移和复发,并且进一步增强病人的体质和免疫功能。

手术治疗食管贲门癌例观察与分析食管贲门癌是指发生在食管下端与胃贲门交界处的恶性肿瘤,常常会给患者带来巨大的身体及心理压力。
手术治疗是治疗食管贲门癌的主要方式之一。
本文将对手术治疗食管贲门癌的观察与分析进行详细介绍。
一、手术治疗食管贲门癌的方法手术治疗是通过手术将肿瘤切除掉,进而减少患者的肿瘤负荷,达到治愈的目的。
目前常用的手术方法主要有以下几种:1.胃全切除术胃全切除术是一种比较常用的手术方法,主要是将贲门癌的位置及周围组织、淋巴结、胃、胰腺等部位切除,然后再将食道重新与胃肠道重建连接。
胃全切除术操作复杂,患者需要术后密切监护及长期的饮食调理。
2.食管根治术食管根治术是为了更加彻底地切除患者身体内的发癌部位,保证患者的生命健康而采用的一种手术方案。
术后常常要将食管全部切除,并进行胃肠道重建,使患者可以正常进食。
3.腔镜手术腔镜手术是一种新型手术,通过腔镜在患者体内进行肿瘤切除。
该手术创伤小,恢复快,对患者的生命是没有大的影响,而且也是一种最同样有效的治疗方式之一。
二、手术治疗食管贲门癌的效果手术治疗食管贲门癌的方法虽然多种多样,但是其效果确实比较显著,并且相对比较稳定。
一些围绕着手术治疗食管贲门癌的研究显示,手术治疗一般可以达到以下效果:1.有效的肿瘤切除手术治疗可以有效的切除患者身体内的肿瘤部位,从而减少患者肿瘤的负荷,并降低复发的可能性。
2.提高患者生命质量手术治疗可以使患者在术后转移和复发的风险降低,从而使患者免受疾病的折磨,提高患者的生命质量。
三、手术治疗食管贲门癌的注意事项虽然手术治疗食管贲门癌是一个相对小提要的治疗方法,但是患者在接受这个手术的时候还是需要注意以下事项:1.提前咨询医生在接受手术治疗之前,患者需要根据自己的需要与医生进行充分的交流与沟通,这样可以有效的了解术后护理、饮食等方面的要求。
2.术后严格按照医生要求进行饮食调理手术后的患者一般都需要严格的饮食调理,这样可以让患者身体尽快适应新的身体情况,同时又可以有效的减少术后的并发症。

胸腹联合贲门癌根治术手术记录_经上腹正中入路手术治疗贲门癌86例体会我院自2021年1月至2021年9月共行贲门癌手术95例,其中经上腹正中入路切除86例,占同期贲门癌手术的90.53%,临床效果满意,现总结报告如下:1、临床(1)一般。
男58例,女28例,男:女为2.07:1,年龄36~70岁,平均年龄65岁。
(2)手术方式。
手术均采用气管插管加静脉复合麻醉,病人取仰卧位,腰背部垫高,取上腹正中切口,切开腹壁各层,必要时可切除剑突和左绕脐,用腹部撑开器牵开切口。
开腹后,先行探查,由远及近,最后探查病灶,如肿瘤能切除,上框架悬吊拉钩,充分显露膈下及上腹部,用湿纱垫将脾垫起,游离贲门和食管下段,切断左、右迷走神经干,清扫贲门旁和食管旁淋巴结;沿食管裂孔向脾上极方向横行切开膈肌约10cm,拉开膈肌,进入左侧胸腔,游离食管可达8-10cm,清扫110、111组淋巴结;然后逐一游离大小网膜、横结肠系膜前叶及脾胃韧带,清扫该区域淋巴结并处理血管,注意保留胃右、胃网膜右动脉血供,最后在胰腺上缘切开胰腺被膜,清扫(7)(8)(9)(10)(11)组淋巴结,并处理胃左动脉,根据肿瘤治疗原则,切除近端胃,用一次性吻合器做食管胃端侧吻合术,并做胃与腹膜返折加强缝合3针;若肿瘤累及胃小弯超过1/2时,行全胃切除、食管空肠吻合术;若肿瘤局限侵及胰腺、脾实质时,则行胰体尾及脾脏联合切除术。
(3)结果。
本组86例病人中,贲门癌切除85例,占98.84%,其中全胃切除3例,脾切除2例,胰尾切除2例,机械吻合85例。
3例出现术后并发症,发生率3.49%,其中心率失常1例,切口感染1例,粘连性肠梗阻1例,无手术死亡,无吻合口瘘发生。
2、讨论贲门癌是发生在食管与胃交界处的恶性肿瘤,外科手术是主要治疗手段,可采用经胸、经腹及胸腹联合切口等多种手术径路,这几种切口的选择对贲门癌的游离切除各有其适应症和优缺点,但近年来上腹部正中切口应用逐渐增多,我们认为此切口除具有不开胸、创伤小、对病人呼吸和循环系统干扰轻的优点外,还具有以下优点:(1)上腹部正中切口配合框架悬吊拉钩,能够良好显露膈下及上腹部,术中于贲门上两侧分离切断迷走神经,沿食管裂孔向脾上极方向横行切开膈肌约10cm,拉开膈肌,进入左侧胸腔,游离食管下段及清扫110、111组淋巴结,下段食管可游离出约8-10cm长度,有利于根治性切除肿瘤。
1.全麻成功后,取平卧位,常规消毒铺巾。
2.取上腹正中切口约16cm,切除疤痕,逐层进腹。
探查见:腹腔内有约2000ml
血浓性,距回盲部10㎝回肠至原吻合口约80㎝小肠缺血坏死,未穿孔,该段小肠系膜缺血淤黑,腹腔内尤其右侧腹有大量脓苔,考虑为肠系膜血管栓塞,遂决定行‘坏死小肠切除术’。
3.肠切除:沿缺血坏死部分分离切除小肠系膜至正常系膜,切除坏死段肠管约
80㎝,行回肠端端吻合术,修补小肠系膜。
吻合口通畅,血运良好。
4.因胸腔引流管引流不理想,遂重新放置胸腔闭式引流管。
探查肝、胆、胃、十
二指肠、胰腺、小肠、盲肠、升结肠、横结肠、降结肠、乙状结肠、直肠、双侧膈肌未见明显损伤。
5.反复冲洗腹腔,观察无活动性出血,右上腹肝上膈下及肝下各放置引流管一条,
清点纱布、器械无误后,逐层关腹,并行减张缝合。
6.请耳鼻喉科会诊行气管切开,操作过程顺利。
7.手术顺利,术中出血少,术毕安返病房。
8.小肠标本送病理,腹腔液送培养加药敏。
【贲门癌切除胃食管弓下吻合术】手术记录全麻(气管插管+静脉复合)全麻生效后,患者右侧卧位,常规碘伏消毒术野,铺单,注射止血水,取左胸第7肋间后外侧切口,逐层切开,断第八后肋撑开进胸。
胸腔无粘连及胸水,探查肺脏未见异常。
离断肺下韧带,电刀切开膈肌,探查肿瘤位于贲门部,约5 x 4 x 1cm大小,肝脏、脾脏等未见明显转移灶。
剪开网膜,集束切断结扎胃横结肠韧带及胃短血管,暴露并切断胃左血管,近端双粗线结扎、中线缝扎。
将胃游离至幽门部。
距肿瘤约5cm处用切割缝合器(美外)切断胃,残端浆肌层间断包埋。
贲门部上切开食管,放入中心杆,距肿瘤上缘5cm双粗线荷包缝扎,切断食管,移走标本。
常规于弓下用直径29mm“强生”吻合器行胃食管吻合。
吻合满意,张力不大,置胃管及十二指肠营养管,缝闭胃残端,吻合口胃悬吊包埋数针。
严格止血,检查胸腹腔无活动性出血,清点器械、纱布无误。
固定胃壁与膈肌,缝闭膈肌。
洗泌泰及盐水冲洗胸腔,置下方胸腔闭式引流管一根。
先锋6号抗菌素2克,逐层关胸,术毕。
术程顺利,出血不多,术中输红细胞悬液3u,血浆230ml,术毕3:50pm安全返回病房。
切除之标本送病检。
[大半年来的工作总结]大半年来的工作总结(范文)好久没写日志了啊(这句话貌似在日志中出现了好几次了),大半年来的工作总结。
半年来所做的事情大致如下:1)结婚了。
2)房子快装修好了,工作总结《大半年来的工作总结》。
3)发了两篇很差劲的核心期刊文章,还有篇SCI在线,不过声明,不是我写的,我只做了一点点贡献,纯粹朋友友情赞助。
4)评上了优秀教师,5000大洋(税前)。
5)沾民主党派的光,暑假去庐山休养一个星期。
6).能记得起来的大事,差不多就这些吧。
[退伍后半年工作总结]退伍后半年工作总结(范文)不知不觉,已退伍回家近半年时间,退伍后半年工作总结。
这半年来,浑浑噩噩的不知所觉。
干了许多,虚度了许多。
刚回来的一段时间很不适应,自己只有慢慢的去适应,近一个月才慢慢改善过来。
河南省xx县人民医院入院记录门诊号:住院号:科别:肿瘤科病房:肿瘤科床号:9 医疗保险号:━━━━━━━━━━━━━━━━━━━━━━━━━━━━━━━━━━━━━━━肿瘤科住院病历(第1次)过敏史:无姓名:柳xx 性别:男年龄:63岁民族:汉族籍贯:河南省职业:农民婚姻:已婚身份证明号:413028195xxx入院时间:2019年03月27日08时03分现在住址:xxx 入院情况:一般病史采集时间:2019年03月27日11时30分联系人姓名:柳xx 与患者关系:本人或户主病史叙述者:患者及家属联系人地址:xxx 电话:xxxx 可靠程度:可靠━━━━━━━━━━━━━━━━━━━━━━━━━━━━━━━━━━━━━━━主诉: 贲门癌术后2年余现病史:2年余前因腹部不适于我院行剖腹探查+胃贲门癌根治术,过程顺利,术后病理(病理号20163787):(胃贲门部)中分化腺癌,侵犯胃壁神经,浸及浆膜层;并浸及食管下段肌壁达外膜;食管残端、胃残端未见癌;小弯侧淋巴结癌转移(5/12);另送贲门、幽门、胃网膜左、皮下极均为脂肪组织,未见癌。
于我院"FOLFOX4"方案化疗6次,过程顺利。
院外一般情况尚可,间断复查未见病情复发。
1周前无明显诱因出现胸痛,无发热,无腹痛、腹泻、呼吸困难、咳嗽、咳痰等,未经任何治疗,来我院就诊,遂以"贲门癌"收入病房。
发病来,神志清,精神差,饮食睡眠差,大小便尚正常,体重无明显变化。
既往史: 否认"冠心病、高血压、糖尿病"等病史,无"肝炎、结核"等传染病史,无药物及食物过敏史,无外伤史,1990年因右侧股骨骨膜癌手术,行右侧大腿截肢手术。
无输血史。
预防接种史随社会进行。
个人史:生于本地,无外地长期居住史,无与传染病人密切接触史,无毒物接触史,无特殊嗜好。
婚育史:未婚未育。
家族史:父母已故,死因不详,1姐患"结肠癌",1弟体健,无家族性遗传性传染性病史。
手术日期:2007年 6月15日
术前诊断:贲门癌
术中诊断:贲门癌
手术名称:贲门癌根治术
手术医师:孙克新助手医师:袁平西刘焱伟米瑞华
麻醉方法:气管插管全麻
手术经过:
1.患者仰卧位全麻成功后常规消毒铺巾。
2.取上腹正中切口,长约18cm,逐层进腹,顺利进入腹腔。
3.探查腹腔:见肿瘤位于贲门胃底部小弯侧,呈溃疡型,已浸犯至浆膜外,大小约9×6CM。
腹膜后、腹主动脉旁、胃冠状血管旁、脾动脉旁及食管旁淋巴结有多枚肿大,腹腔其它脏器未见明显转移灶。
遂决定行胃贲门癌根治术。
4.于横结肠中部向左离断胃结肠韧带,继续向左上离断胃脾韧带,(逐一结扎切断胃网膜左、胃短血管),丛肝十二指肠韧带内侧起离断小网膜,于胰腺上缘显露胃冠状血管同时清扫该区域淋巴结后钳夹并切断胃冠状血管行丝线贯穿缝扎近心端,游离食管下端约6CM,于胃远端距肿瘤边缘约5CM处离断胃体,于食管下端约4CM处离断食管。
移出标本。
同时清扫区域淋巴结(如胃小弯侧、脾动脉旁、食管旁、胃左血管旁、贲门周围及腹膜后部分淋巴结等)。
5.重建消化道:用丝线常规封闭远端残胃,其呈长条状,遂用28.5mm的胃肠吻合器将食管下残端同残胃后壁行端侧吻合,并对吻合口处同该处膈肌脚行加强缝合。
6.查无活动性出血后,清理腹腔,用生理盐水稀释500mg5-Fu冲洗腹腔。
7.于左膈下吻合口旁置橡胶引流管一根,从腹壁另戳孔引出。
8.清点器械无误后常规关腹。
术毕。
9.手术经过顺利,术中出血约100ml,术中病人血压平稳,麻醉效果满意,术后标本送病检,病人安返病房。
姓名性别年龄手术日期
手术医师第一助手第二助手护士
手术前诊断:食管癌段型期贲门癌型期
手术后诊断:食管癌段型期贲门癌型期
麻醉方法:麻醉过程情况麻醉者
胸部切口:胸侧第肋间其他
手术名称:
手术所见:
1、胸膜粘连、结节;胸水无/有、胸水约ml、外观
2、肿瘤周围软组织:正常;充血;水肿;出血多。
3、病灶范围:颈段;胸上段;胸中段;胸下段(侵及贲门);贲门(大/小弯侧为主)
4、病灶大小:约c m×cm×cm
5、腹腔情况:腹水无/有、腹水约ml、外观
肝脏、脾脏、胰腺
其他
6、肿瘤扩展情况:
侵达食管、侵达胃壁
侵及组织器官
与周围组织粘连程度:无粘连;轻度粘连;重度粘连;固定。
7、肿大淋巴结情况(图示)、分期T N M 、期。
⑴清扫淋巴结用√标记。
⑵清扫淋巴结可疑转移者用○标记。
⑶可疑淋巴结未能清扫者用□标记手术内容
1、病灶未切除
原因:
处理:单纯探察、活组织病理检查、减状手术(转流、置管、造瘘)
局部注射药物(名称和剂量)
2、病灶切除:根治性;姑息性及原因。
切除范围:切除食管长cm;自然收缩后长cm;
上切缘距肿瘤上缘cm;下切缘距肿瘤下缘cm。
3、手术中判断癌组织残留。
4、淋巴结情况:
与病灶整块切除个、部位编号,
单个摘除除个、部位编号,
未能切除原因。
5、切除其他脏器;。
消化道重建方式:
1、重建脏器:胃空肠结肠
2、移植途径:左胸腔内食管床右胸腔内胸骨后胸骨前
3、手术方式:食管-胃,食管-空肠-胃,食管-空肠,食管-结肠-胃。
4、吻合方式:端-端;端-侧(胃前壁、胃后壁)。
5、吻合部位:颈部;主动脉弓上;主动脉弓下。
6、吻合方法:⑴食管胃单层吻合。
⑵食管胃分层吻合。
⑶胃舌状浆肌瓣覆盖--食管胃黏膜吻合。
⑷包套式-食管胃黏膜吻合。
⑸隧道式--食管胃黏膜吻合。
⑹围巾式:食管套入长度cm。
⑺吻合器吻合:型、号、商标。
⑻其他:。
7、吻合情况:满意,不满意(黏膜对合欠佳,有张力,其他)。
8、吻合脏器的色泽与血运。
并行手术:。
转流或食管内置管方式:。
胸导管:未损伤;损伤;可疑损伤;处理措施。
引流管:胸腔闭式引流管,胃十二指肠引流,颈部引流(负压吸引引流条),十二指肠营养管,其他。
关胸前处理:清点器械敷料,冲洗胸腔,抗生素,抗肿瘤药物(名称及剂量)。
手术中出血:约ml,输血(红细胞悬液单位,全血ml,血浆ml)。
手术时间:小时分钟。
手术后病人情况:。
本例手术特点:(手术者附注:病例特点、特殊手术、预后推测、围手术期处理注意事项等)。
手术者;记录者。
记录时间:。