第篇第06章内分泌放射性核素显像
- 格式:doc
- 大小:153.50 KB
- 文档页数:27



•综述•神经内分泌肿瘤核医学显像剂的研究进展刘炳楠"王颖2要少波2|天津医科大学总医院血液内科,300052;$天津医科大学总医院PET/CT影像诊断科,300052通信作者:要少波,Email:yaoshaobo008@【摘要】核医学显像作为无创性功能影像检查手段,在神经内分泌肿瘤诊断中发挥着重要作用。
核医学显像的关键点在于分子靶向探针,目前已报道用于神经内分泌肿瘤显像的核医学分子探针可分为靶向生长抑素受体类和其他类,其中,靶向生长抑素受体类显像剂又可分为生长抑素受体激动剂和拮抗剂°笔者对用于神经内分泌肿瘤诊断的核医学显像剂进行综述,【关键词】癌,神经内分泌;放射性核素显像;放射性示踪剂基金项目:国家自然科学基金(81601529);天津市自然科学基金(18JCQNJC1160);天津市教委科研计划项目(2018KJ060)DOI:10.3760/121381-201906012-00062Research progress of nuclear medicine imaging tracers for neuroendocrine neoplasmaLiu Bingnan',Wang Ying1,Yao Shaobo2'Department of Hematology,Tianjin Medical University General Hospital,Tianjin300052,China;'Department of PET/CT Diagnostic,Tianjin Medical University General Hospital,Tianjin300052,ChinaCorresponding author:Yao Shaobo,Email:********************[Abstract]Nuclear medicine imaging,as a noninvasive functional imaging method,plays avital role in the diagnosis of neuroendocrine neoplasma.Nuclear medicine imaging relies on moleculartargeted tracers.According to the published papers,nuclear medicine imaging tracers for neuroendocrineneoplasma can be divided into somatostatin receptor-targeted tracers and other types,and the formercontains somatostatin receptor agonists and antagonists.In this paper,nuclear medicine imaging tracersfor neuroendocrine neoplasma are reviewed.[Key words]Carcinoma,neuroendocrine;Radionuclide imaging;Radioactive tracersFund programs:National Natural Science Foundation of China(81601529);Natural ScienceFoundation of Tianjin(18JCQNJC11600);Scientific Research Project of Tianjin Education Committee(2018KJ060)DOI:10.3760/121381-201906012-00062神经内分泌肿瘤(neuroendocrine neoplasm, NEN)起源于肽能神经元和神经内分泌细胞,是从表现为惰性、缓慢生长的低度恶性到具有广泛转移能力的高度恶性的一系列异质性肿瘤。

医学影像学课件放射性核素显像一、引言医学影像学是一门研究医学成像技术的学科,其发展对疾病的诊断和治疗具有重要意义。
放射性核素显像作为医学影像学的一个重要分支,通过放射性核素在体内的分布和代谢,为疾病的诊断和治疗提供了重要的信息。
本文将对放射性核素显像的基本原理、应用及其在医学影像学中的重要地位进行详细阐述。
二、放射性核素显像的基本原理放射性核素显像是一种基于放射性核素发射的射线进行成像的技术。
放射性核素是指具有不稳定原子核的元素,它们通过放射性衰变释放射线,包括α粒子、β粒子和γ射线。
在医学影像学中,常用的放射性核素主要有γ射线发射型核素,如99mTc、131I等。
放射性核素显像的基本原理是将放射性核素标记在特定的分子或药物上,通过静脉注射或口服等方式引入体内。
这些放射性核素标记的分子或药物在体内的分布和代谢过程中,会发射γ射线。
通过在体外使用γ相机等探测器对这些γ射线进行探测和成像,可以得到放射性核素在体内的分布图像,从而了解器官和组织的功能和代谢情况。
三、放射性核素显像的应用1.心血管系统:放射性核素显像可以用于评估心脏功能和心肌缺血情况,如心肌灌注显像和心脏功能显像。
2.呼吸系统:放射性核素显像可以用于评估肺部功能和肺血管疾病,如肺通气显像和肺灌注显像。
3.消化系统:放射性核素显像可以用于评估肝脏、胆囊、胃肠道等器官的功能和疾病,如肝功能显像和胃肠道出血显像。
4.骨骼系统:放射性核素显像可以用于评估骨骼代谢和疾病,如骨显像和骨转移瘤显像。
5.内分泌系统:放射性核素显像可以用于评估甲状腺、肾上腺等内分泌器官的功能和疾病,如甲状腺显像和肾上腺显像。
6.肿瘤学:放射性核素显像可以用于肿瘤的诊断、分期和疗效评估,如肿瘤显像和放射性核素治疗。
四、放射性核素显像在医学影像学中的重要地位1.早期诊断:放射性核素显像可以早期发现和诊断疾病,如肿瘤的早期诊断和心血管疾病的早期检测。
2.定量分析:放射性核素显像可以提供定量的功能参数,如心脏功能参数、肺部通气功能参数等,为疾病的评估和治疗提供重要依据。




核素显像在神经内分泌肿瘤诊断中的应用任庆余;张延华;杨星【期刊名称】《现代肿瘤医学》【年(卷),期】2017(25)6【摘要】核素显像对于神经内分泌肿瘤的诊断、治疗方案的确定具有重要意义。
本文介绍核素显像的分类,SPECT、PET在神经内分泌肿瘤显像中的进展,并对各显像方法进行评价。
%Nuclear medicine imaging plays a crucial role in neuroendocrine tumor.This review summarizes the devel-opment of nuclear medicine on neuroendocrine tumor in recent years,appraises the advantage and defect of each ima-ging agent.【总页数】3页(P994-996)【作者】任庆余;张延华;杨星【作者单位】白求恩国际和平医院核医学科,河北石家庄050082;武警河北总队医院药房,河北石家庄 050081;白求恩国际和平医院核医学科,河北石家庄050082【正文语种】中文【中图分类】R730.4【相关文献】1.磁共振全身弥散成像联合核素全身骨显像在骨转移瘤诊断中应用价值 [J], 魏强;程洁;田丛娜;边艳珠2.SPECT核素心肌灌注显像在稳定型心绞痛定位及诊断中的应用价值探讨 [J], 尤淑春3.放射性核素显像在诊断腹膜透析患者胸腹瘘中的应用 [J], 包佩玲;谢赛;李涛;冯爱桥4.放射性核素骨显像联合磁共振全身弥散加权成像在乳腺癌骨转移鉴别诊断中的应用价值分析 [J], 唐森林;李倩;饶洪英;刘琪;陈晓良5.甲状腺球蛋白及其抗体联合放射性核素显像在甲状腺癌辅助诊断中的应用 [J], 刘鹏因版权原因,仅展示原文概要,查看原文内容请购买。


第六篇内分泌系统疾病第一章单纯性甲状腺肿概述非炎症和非肿瘤原因的不伴有临床甲状腺功能异常的甲状腺肿称为单纯性甲状腺肿(simple goiter)。
分为地方性甲状腺肿及散发性甲状腺肿。
人群中单纯性甲状腺肿的患病率超过 10% 时,称为地方性甲状腺肿,其主要病因为碘缺乏。
散发性的单纯性甲状腺肿患者约占人群的 5%,其病因较复杂。
临床表现普通无明显症状。
甲状腺呈轻中度肿大,表面平滑,质地较软。
重度肿大的甲状腺可引起压迫症状,浮现咳嗽、气促、吞咽艰难或者声音嘶哑等。
胸骨后甲状腺肿可使头部、颈部和上肢静脉回流受阻。
辅助检查血清 T 、T 正常, T /T 的比值常增高。
血清甲状腺球蛋白水4 3 4 3平增高,增高的程度和甲状腺肿的体积呈正相关。
血清 TSH 水平普通正常。
诊断与鉴别诊断甲状腺肿大而甲状腺功能基本正常。
地方性甲状腺肿地区的流行病史有助于诊断。
须与慢性淋巴细胞性甲状腺炎鉴别,有结节时须与甲状腺癌相鉴别。
治疗与预防1、甲状腺肿的治疗普通不需要治疗。
对甲状腺肿大明显者可试用左甲状腺素(L-T )。
对甲状腺肿明显、有压迫症状4者应积极采取手术治疗。
2、多结节性甲状腺肿的治疗本病治疗艰难。
可赋予 L-T ,4 但疗效常不明显。
血清 TSH 减低或者处于正常下限时不能应用;甲状腺核素扫描证实有自主功能区域存在着,也不能应用 L-T 。
4 对于无自主功能区域、血清 TSH 增高或者处于正常上限者,考虑赋予 L-T 时应当从小剂量开始。
43、地方性甲状腺肿的预防推行食盐加碘并且定期监测居民的尿碘水平。
第二章甲状腺功能亢进症概述甲状腺毒症 (thyrotoxicosis) 是指组织暴于过量甲状腺激素条件下发生的一组临床综合征。
根据甲状腺的功能状态,甲状腺毒症可分类为甲状腺功能亢进类型和非甲状腺功能亢进类型。
甲状腺功能亢进(hyperthyroidism)是指甲状腺腺体本身产生甲状腺激素过多而引起的甲状腺毒症,其病因包括弥漫性毒性甲状腺肿(Graves disease)、结节性毒性甲状腺肿和甲状腺自主高功能腺瘤。
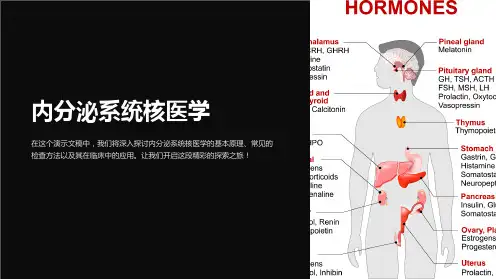
第六章内分泌放射性核素显像第一节甲状腺摄碘试验显像剂与方法方法临床应用临床应用第五节放射性核素肾上腺髓质显像第二节放射性核素甲状腺显像显像剂与显像方法药物、仪器与方法临床应用结果分析与意义第六节放射性核素激素分泌性肿瘤显像放射性核素甲状腺血管造影原理与显像种类亲甲状腺肿瘤药物显像PET显像甲状腺放射免疫显像临床应用与注意事项第三节放射性核素甲状旁腺显像第七节放射性核素骨骼显像显像剂与方法显像剂与显像方法临床应用图像分析与临床意义第四节放射性核素肾上腺皮质显像核医学(nuclear medicine)是临床医学的重要学科之一,尤其在内分泌学中占有重要地位。
它能提供较全面和较精确的内分泌疾病的诊断信息。
例如,放射性核素激素测定能定量分析各种激素的水平,其灵敏度和特异性远远超过其他生化和生物学方法。
放射性核素显像既能确定内分泌腺的解剖形态,又可反映腺体或其局部的血液供应、代谢和功能状态。
近年来,由于放射性核素药物及探测仪的迅速发展,核医学在内分泌学的应用更为广泛和深入。
SPECT(single photon emission computed tomography,单光子发射计算机断层摄影)和PET(positron emission tomography,正电子发射断层摄影)放射性核素显像,实际上是将获得的有关数据、曲线和图像信息融为一体的影像诊断学技术,其原理都是基于内分泌腺的功能和代谢变化,所获得的图像反映了内分泌腺的功能和代谢状况,故又称功能显像或代谢显像(function imaging或metabolic imaging)技术。
这些技术已成为许多内分泌代谢疾病诊断、疗效观察和预后判断的重要方法。
第一节甲状腺摄碘试验口服(或静脉注射)示踪剂131I(或99m Tc)后,用放射性核素探测器在颈部的甲状腺部位测量甲状腺对示踪剂的摄取率可判断甲状腺的功能状态。
甲状腺摄131I率与血浆碘的浓度,甲状腺对碘的清除率及甲状腺内碘贮量有关。
甲状腺摄131I率的检测方法较多,所用的核素除常用的131I外,尚有123I、125I、132I及99m Tc等。
131I的放射性活度用量可小至37~74kBq(1~2μCi),或大至3700~11100 kBq (100~300μCi)。
观察方法有一次法、多次动态法和早期摄取法等。
探测仪器有闪烁探头和核素多功能测定仪等。
【方法】一、试验前准备1. 甲状腺摄131I测定前必须做好必要的准备工作,因本法主要测定甲状腺摄131I功能,而影响摄131I率的因素很多,其中以含碘食物和药物的影响为突出,见表1-3-1。
表1-3-1 影响甲状腺摄131I率的药物和食物因素名称影响结果通常停用时间含碘物质药物复方碘溶液、碘化钾、碘酊、喹碘仿、胺碘酮等↓2~6周食物各种海产品,如海带、紫菜、海蜇、海鱼等。
↓2~4周中草药↓2~6周昆布、海藻、淅贝、川贝、香附、木通、夏枯草、常山、玄参、丹参、连翘、黄药子等碘油造影剂↓1年或更长其他X线造影剂↓4周或更长作用于甲状腺的药物及其他物质硫脲类、甲巯咪唑(他巴唑),卡比马唑(甲亢平)等治疗数周↓2~4周治疗数月↑4~6周甲状腺激素↓2~4周抗甲状腺药物停药后3~4周↑2~4周含溴药物,如丙胺太林(普鲁苯辛)↓2~4周硫氰酸盐(过氯酸盐、硝酸盐)↓1~2周激素制剂(糖皮质激素、ACTH、避孕药等)↓2~4周长期服用抗结核药物(对氨基水杨酸钠,异烟肼)↑2~4周长期服用钴制剂注:“↑”代表增加吸131I率,“↓”代表降低吸131I率。
二、检测方法(一)药物准备1. 口服131I-碘化钠应事先按照131I的物理半衰期计算总药量,并按一定比例进行稀释,放置24h,使之均匀弥散。
然后按照受试者应用剂量和相同的标准源分装药物,并一一在核素活度计上核准。
如果无核素活度仪测定其放射性活度,可用甲状腺摄131I率功能测定仪或核素多功能测定仪进行标定。
2. 口服131I-碘化钠的示踪剂量一般口服131I-碘化钠74~370 kBq (2~10μCi)。
正常人服131I-碘化钠370 kBq(10μCi),甲状腺平均接受的幅射剂量为5~10Rd,甲状腺吸131I试验的剂量不应大于此剂量。
但是,近年来认为这个剂量仍偏大,1980年制定的临床核医学检查规程中规定,甲状腺摄131I率测定一律服用74kBq(2μCi)。
3. 口服剂量常以液体形式给予,除了测定早期摄131I率(服示踪剂后2h)外,亦可服用131I胶囊,非特殊情况下不应以静脉注射方式给予131I-碘化钠。
4. 标准源和颈模型 131I 标准源的量必须与每一病人的用量相同。
标准源的容量应该相当于一般大小的甲状腺容量(30ml ),儿童的容量应相应减少。
标准容器应包括一个30mm 直径的聚乙烯瓶,其高度应能容纳30ml 液体。
颈部模型是直径与高度均为15cm (或为12.7cm )的圆柱体,最好用荧光树脂,不碎透明塑胶或蜡制造,有一个空穴,可容纳标准容器。
从模型的边缘到穴的表面的距离为0.5cm (代表人体甲状腺与颈部皮肤表面之间的厚度),应尽可能避免模型的污染。
(二)检测步骤 ①首先将检测仪器预热达到工作状态后,分别测量功能测量仪或核素多功能仪的本底并记录(每次1min ,连续3次)。
②按3、6、24h 时间段将标准源置于甲状腺摄131I 率功能仪或核素多功能仪测量每minCPM 数,重复三次并记录(计算时取均值)。
③受试者口服131I-碘化钠74kBq 后(服药后2h 方可进食)分别测量受试者甲状腺部位3、6和24h 段每minCPM 数,重复三次并记录,取均值计算。
④测量时受试者甲状腺(颈部)和标准源颈模与测量仪距离应保持一致。
三、计算公式甲状腺摄131I 率(%)=甲状腺部位计数率-本底计数率标准源计数率-本底计数率×100% 四、正常值范围正常人的甲状腺摄131I 率随时间逐渐上升,24h 达到高峰。
各地区的正常摄碘率随水、土壤、空气中的含碘量和测量仪器、具体测量方法不同而有一定差异。
所以,各地区甚至各单位均应建立自己的正常值和诊断标准。
我院的甲状腺摄131I 率正常值范围是:3h 为10%~25%;6h 为15%~32%;24h 为25%~62%。
正常人甲状腺摄131I 高峰在服131I 后24h 。
如果高峰提前到达,24h 反而降低,表明131I 参与合成甲状腺素并由甲状腺分泌进入血循环的速度明显增快(见于甲亢)。
部分甲亢患者仅有摄131I 率增高而峰时不提前,但若在摄131I 总量增高的基础上3h 与24h 摄131I 率比值大于80%,或6h 与24h 比值大于85%也符合甲亢的诊断[1]。
正常青少年和儿童的甲状腺摄131I 率较成年人高,年龄越小增高越明显。
【临床应用】一、甲状腺功能评价本法属体内法,且检查前要禁碘,检查时间长,摄碘率的高低与甲亢的病情不一定平行。
在T 3、T 4、FT 3、FT 4等体外检查法已经普及的情况下,尤其是高敏TSH (sTSH )和超敏TSH (uTSH )检测方法建立以来[2,3],已很少使用本法来评价甲状腺的功能状况。
但当估算治疗甲亢的131I 用量时尚需用本法测定最高摄131I 率和131I 在甲状腺内的有效半衰期。
二、131I 摄取率抑制试验在TRH 兴奋试验、甲状腺兴奋性抗体(TSAb )和sTSH (或uTSH )测定之前,人们用本试验来鉴别131I 摄取率增高的病因[4],同时也用本试验来判断甲亢患者经治疗后是否治愈,以及预测有无复发的可能性。
试验转为正常说明垂体与甲状腺之间的反馈调节关系恢复正常,甲亢复发的机会少。
但实验与临床的符合程度不高,尤其是当表现为单侧突眼时,131I摄取率抑制试验或TRH兴奋试验的鉴别意义有限,最可靠的方法可能是CT扫描[5]或生长抑素类似物111铟-五乙酸三钠钙-D-苯丙氨酸奥曲肽-SPECT (111In-DTPA-D-phenylalanine octreotide SPECT)扫描检查[6]。
此外,131I摄取率抑制试验也曾用于鉴别内分泌性突眼或眼眶肿瘤所致突眼。
前者甲状腺摄131I率正常或增高不受抑制,后者甲状腺摄131I率能被抑制。
但因本试验的副作用和影响因素多,与临床的符合率不高,已渐少用。
如有进行此试验的明显指征,可在静脉注射370mBq(10mCi)99m Tc后20min先作基础99m Tc摄取率测定,然后口服左旋甲状腺素(L-T4)(2mg/kg),一天三次,共10d,后再做摄取率测定。
正常人的摄取率下降75.8%±7.69%(58%~87%),而自主功能性甲状腺结节及Graves病病人的抑制率均在39%以下,其效果与以前的大剂量T3抑制试验相当,但无明显副作用[7]。
【参考文献】1.潘中允主编. 《临床核医学》1994年.2.Helfand M, Redfern CC. Clinical guidline, Part 2. Screening for thyroid disease: an update. Amecicancollege of Physicians. Ann Intern Med 1998; 129(2): 144-158.3.V olpe R. Rational use of thyroid function tests. Grit Rev Clin Lab Sci 1997; 34(5): 405-436.4.Bayer MF. Effective laboratory evaluation of thyroid status. Med Clin North Am 1991; 75(1): 1-26.5.Perrild H, Feldt-Rasmussen U, Bech K, et al. The differential diagnostic problems in unilateral enthyroidGraves’ ophthalmopathy. Acta Endocrinol (Copenh) 1984; 106(4): 471-476.6.Bohuslavizki KH, Oberwohrmann S, Brenner W, et al. 111In-octreotide imaging in patients withlong-standing Graves’ ophthamopathy. Nucl Med Commun 1995; 16(11): 912-916.7.Ramos CD, Zantut-wittmann DE, Tambascia MA, et al. Thyroid suppressian test with L-thyroxine and[99m Tc] pertechnetate. Clin Endocrinol (Oxf) 2000; 52(4).(廖二元)第二节放射性核素甲状腺显像正常甲状腺组织有摄取和浓聚131I(131碘化钠)的功能。