浅谈新生儿肺透明膜病影像学诊断共43页文档
- 格式:ppt
- 大小:5.58 MB
- 文档页数:43

浅谈新生儿肺透明膜病的影像学诊断
一、引言
本章简要介绍新生儿肺透明膜病的背景和重要性,并提出本文的研究目的和意义。
二、新生儿肺透明膜病的概述
本章详细介绍新生儿肺透明膜病的临床表现、病因、发病机制等内容。
⒈临床表现
详细描述新生儿肺透明膜病的临床表现,包括呼吸困难、发绀、张力降低等症状。
⒉病因
阐述新生儿肺透明膜病的主要病因,包括肺发育不完全、表面活性剂缺失等。
⒊发病机制
探讨新生儿肺透明膜病的发病机制,包括肺表面活性物质的不足、肺内气体交换障碍等。
三、新生儿肺透明膜病的影像学诊断
本章详细介绍新生儿肺透明膜病的影像学诊断方法及其特点。
⒈胸部X线检查
详细描述胸部X线检查在新生儿肺透明膜病中的应用,包括肺纹理增多、透明膜影、肺实变等特征。
⒉超声检查
探讨超声检查在新生儿肺透明膜病中的应用,包括B
超和经食道超声等不同技术的特点。
⒊CT扫描
介绍CT扫描在新生儿肺透明膜病中的价值,包括对肺部病变的详细显示和评估等。
四、附件
附上本文所涉及的相关附件,包括病例影像图、检查结果等。
五、法律名词及注释
列出本文所涉及的法律名词及相关注释,方便读者理解文中内容。
六、结论
本章总结本文的主要内容,强调新生儿肺透明膜病的影像学诊断方法在临床中的重要性,并展望未来的研究方向。

浅谈新生儿肺透明膜病的影像学诊断浅谈新生儿肺透明膜病的影像学诊断⒈引言新生儿肺透明膜病是一种常见的新生儿呼吸系统疾病,其影像学诊断在临床中具有重要的价值。
本文将从影像学的角度对新生儿肺透明膜病的诊断进行详细的讨论。
⒉新生儿肺透明膜病的定义和病理机制⑴定义新生儿肺透明膜病,简称肺透明膜病,是指新生儿在出生后最初几天内肺部出现透明膜覆盖,通气障碍和氧合障碍的呼吸窘迫综合征。
⑵病理机制肺透明膜病的病理机制涉及肺表面活性物质的缺乏或异常,导致肺泡表面张力增加,肺组织萎陷,通气功能受限。
⒊影像学表现⑴ X线检查⒊⑴胸部透视●在胸部透视片上,肺呈弥漫性密度增高和透明膜形成。
●心脏可能显得小而圆。
⒊⑵胸部X线●胸部X线显示两肺纹理减少,透明膜表现为细网状阴影。
●肺门影可能扩大。
⑵ CT扫描CT扫描可更准确地显示肺透明膜病的影像学表现,包括透明膜的形态和分布。
⒋影像学诊断的意义影像学诊断在新生儿肺透明膜病的筛查和评估中起到重要的作用。
准确的影像学表现能够帮助医生进行早期诊断和治疗的决策。
⒌附件本文档附带以下附件:●肺透明膜病影像学诊断的典型照片⒍法律名词及注释⑴新生儿肺透明膜病●新生儿肺透明膜病是指新生儿在出生后最初几天内肺部出现透明膜覆盖,通气障碍和氧合障碍的呼吸窘迫综合征。
⑵影像学诊断●影像学诊断是通过使用放射学技术对病变部位进行成像,以确定疾病的诊断和评估疾病的严重程度。
⑶ X线检查●X线检查是一种使用X射线进行影像检查的方法,可以显示内部结构的阴影和异常。
⑷ CT扫描●CT扫描是一种通过利用X射线进行多平面断层成像的方法,可以提供更详细的图像信息。
⒎结束语本文详细讨论了新生儿肺透明膜病的影像学诊断方法和意义,为临床医生提供了重要的参考。
准确的影像学表现可以帮助医生进行早期诊断和治疗的决策。

浅谈新生儿肺透明膜病的影像学诊断
浅谈新生儿肺透明膜病的影像学诊断
一、引言
新生儿肺透明膜病是新生儿常见的呼吸系统疾病之一,其
影像学诊断对于准确判断病情和制定有效治疗方案具有重要意义。
本文将从影像学诊断的基本原理、常见影像学表现以及诊断流程等
方面进行探讨。
二、影像学诊断的基本原理
⒈ X线透视:通过透视观察新生儿胸部的形态和大小,了
解肺透明膜情况,对于判断是否存在肺透明膜病具有重要意义。
⒉放射线摄影:通过拍摄胸部X线片,结合解剖学知识,
观察肺纹理的分布、密度变化和胸腔积液等影像学特征,对肺透明
膜病进行诊断。
三、影像学表现
⒈ X线透视表现:肺透明膜病新生儿呈现双肺透亮度减低,肋骨影模糊等特征,有助于初步诊断。
⒉放射线摄影表现:新生儿胸部X线片表现为双肺散在性磨玻璃影、肺纹理增粗,可见肺部积液等特征,可以更加准确地诊断肺透明膜病。
四、诊断流程
⒈临床病史:了解新生儿的胎龄、出生情况等病史。
⒉体格检查:观察新生儿是否存在呼吸困难等症状。
⒊ X线透视:初步观察肺透明膜病的典型影像学表现。
⒋放射线摄影:拍摄胸部X线片,进一步观察肺纹理、肺部积液等特征,进行最终诊断。
附件:
⒈ X线透视影像
⒉放射线摄影X线片
法律名词及注释:
⒈肺透明膜病:新生儿一种常见的呼吸系统疾病,主要表现为肺透明膜形成。
⒉影像学诊断:通过医学影像学的技术手段,对疾病进行诊断。
⒊ X线透视:通过使用X射线透视观察器官和组织的形态和结构。
⒋放射线摄影:采用X射线技术拍摄影像。

浅谈新生儿肺透明膜病的影像学诊断浅谈新生儿肺透明膜病的影像学诊断一、引言新生儿肺透明膜病是一种常见的呼吸系统疾病,主要发生在早产儿或低体重儿中。
本文将从影像学角度探讨新生儿肺透明膜病的诊断,以便早期发现和及时治疗。
二、新生儿肺透明膜病的概述新生儿肺透明膜病是由于肺表面活性物质缺乏或功能障碍引起的一种肺部疾病。
它的发生与早产儿肺的不成熟、胎儿窘迫、感染等因素有关。
1:病因a:肺表面活性物质缺乏b:肺表面活性物质功能障碍c:胎儿应激和窘迫d:胎儿感染或胎膜羊膜感染2:发病机制a:肺泡表面活性物质代谢障碍b:肺泡膜通透性增加c:肺通气-血液比例失调三、影像学诊断1: X线胸片a:显像特点:i:橙皮样改变:表现为肺纹理增多,密度增高,类似橙皮样纹理。
ii:消失性肺纹理:肺纹理模糊或消失,肺部透亮度增加。
iii:肺内斑片状或片状阴影:可能是肺泡塌陷或渗出液所致。
b:诊断标准:i:肺透明膜病的典型X线表现,结合临床症状和实验室检查,可进行初步诊断。
ii:受限性肺气囊插管有助于诊断。
2:胸部CT扫描a: CT征象:i:可见肺实质密度减低,腺泡腔内积液,肺泡塌陷等。
ii:膈肌活动减弱,肋间隙明显增大。
b: CT与X线比较:i: CT可以更准确地显示肺部细节,帮助判断病灶的范围和严重程度。
四、附件本文附件包括:1: X线胸片示例图2:胸部CT扫描示例图五、法律名词及注释1:新生儿肺透明膜病:指新生儿因肺表面活性物质缺乏或功能障碍引起的一种肺部疾病。
2:肺表面活性物质:一种表现为混浊、黄色或乳状的物质,主要由磷脂和蛋白质组成,位于肺泡表面,具有降低肺表面张力和预防肺泡塌陷的作用。
3:橙皮样改变:肺纹理增多、密度增高,形成类似橙皮样纹理的X线征象。
4:肺泡塌陷:肺泡失去充气功能,导致肺部密度增高,出现片状阴影。
5:渗出液:指炎症细胞和渗出物在肺泡内积聚,导致肺部密度增加的X线表现。
六、结束语本文从影像学角度对新生儿肺透明膜病的诊断进行了探讨。



新生儿肺透明膜病的胸部X线表现目的:分析新生儿肺透明膜病的胸部X线表现特点。
方法:回顾性分析46例新生儿肺透明膜病的X线表现,所有患儿于症状出现后行仰卧位胸部X线摄片,并对患儿行X线随访。
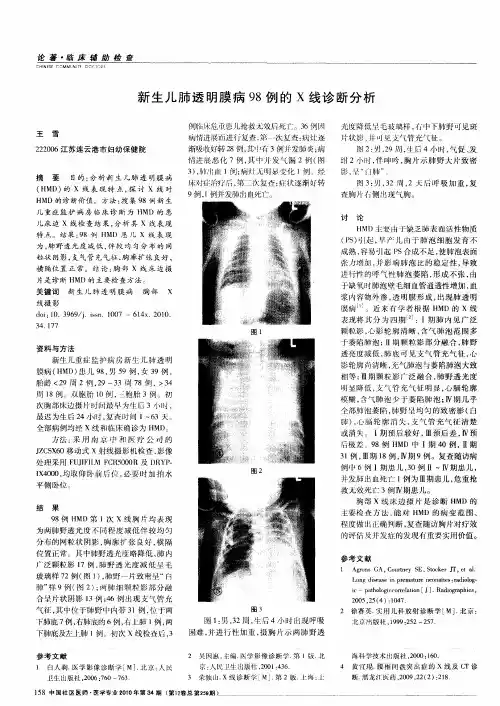
结果:46例新生儿肺透明膜病病灶分布于肺部双侧,呈多发病灶;15例均表现为双肺弥漫性磨玻璃影,其中8例伴有双肺散在分布的细颗粒状阴影,3例细颗粒状阴影以分布在肺底部较明显;20例表现为双肺颗粒状阴影明显融合伴有双肺散在分布的片状阴影,9例双肺可见支气管气相,13例伴有双肺散在分布的结节影,心影及膈影轮廓仍较清晰;3例表现为双肺呈毛玻璃阴影伴有双肺广泛分布的大片状影,并可见明显的支气管气相征延续至肺周边区,肺野透亮度明显降低,2例可见少量胸腔积液,1例可见纵隔气肿,9例患者的心膈影模糊不清,无法辨认。
46例复查病例中,3例治疗无效死亡,其余患儿治疗及时病情稳定或好转。
结论:新生儿肺透明膜病的X线征象具有一定特征,结合其动态变化特点及临床资料,可及时、准确确诊本病。
新生儿肺透明膜病,又称特发性呼吸窘迫综合征,是新生儿的主要死亡原因之一。
多见于早产儿,另发现产妇为糖尿病患者,或有妊娠中毒症的新生儿易患本病[1]。
剖宫产婴儿易患肺透明膜病[2]。
笔者回顾性分析本院诊治的46例肺透明膜病患儿的胸部X线表现,旨在加深对本病的正确诊断,早期实施准确及时的治疗,降低患儿的死亡率。
1 资料与方法1.1 一般资料搜集笔者所在医院1994年7月-2009年12月确诊的新生儿肺透明膜病共46例。
其中男20例,女26例。
年龄1~2 d,平均1.5 d。
回顾性分析患儿的病案资料和胸部X线表现。
所有患儿均有不同程度的进行性呼吸困难,面色灰白或青紫,四肢松弛。
34例伴有呼气性呻吟,29例可见吸气性三凹征,10例胸骨左缘可听到收缩期杂音,16例可听到细湿啰音,2例叩诊出现浊音。
46例患儿的血气分析均表现为代谢性酸中毒,并经临床综合诊断证实,所有病例均在出生后1~6 h内行首次X线检查。

新生儿肺透明膜病的影像学特征【摘要】目的探讨新生儿肺透明膜病的影像学特征。
方法回顾20例临床证实的新生儿肺透明膜病患儿的X平片及其它临床资料。
结果本组20例患儿中有8例肺部X线平片示肺野呈网格状改变及细小颗粒影,3例表现为肺野透光度减低,斑片状改变及细支气管充气征。
2例两肺野大片实变,呈“白肺”改变,其中合并肺炎者5例,肺出血者3例,气胸者2例。
结论普通X平片是诊断肺透明膜的主要方法。
其X线表现有特征性,支气管充气征是本病的特征性表现。
【关键词】新生儿肺透明膜病;X现表现;影像学1 讨论新生儿肺透明膜病在全部活产儿中的发生率为0.5%-1%,早产儿发生率为10%-16%,占全部新生儿死亡原因的30%,占早产儿死亡原因的50%-70%,本病主要发生在早产低体重儿,32周以下,出生体重小于1500g者尤为多见,也可发生于孕周38周,糖尿病孕妇及剖宫产或产前、产后缺氧窒息的新生儿,仅约5%见于足月产儿,本组20例患儿中,孕周超过38周者6例,该6例虽属足月,但体重均小于2500g,新生儿肺透明膜病的发病机制目前认为系肺泡表面活性物质缺乏所致,肺泡表面活性物质的80%以上由磷脂(PL)组成,在胎龄20-24周时出现,35周后迅速增加,故本病多见于早产儿,胎龄越小,发病率越高。
表面活性物质(PS)缺乏的原因有:①早产:小于35周的早产儿Ⅱ型细胞发育未成熟,PS生成不足;②缺氧、酸中毒、低温:均能抑制早产儿生后PS的合成;③糖尿病孕妇的胎儿:其胎儿胰岛细胞增生,而胰岛素具有拮抗肾上腺皮质激素的作用,延迟胎肺成熟;④剖宫产:因其缺乏正常子宫收缩,刺激肾上腺皮质激素增加,促进肺成熟,PS相对较少;⑤通气失常:可影响PS的合成;⑥肺部感染:Ⅱ型细胞遭破坏,PS产量减少。
患儿几乎都是早产儿,足月儿仅约5%。
产母病史常示贫血、产前子宫出血、剖宫产、臀位产和多胎儿或妊娠高血压综合征、糖尿病和分娩异常。
出生时心跳、呼吸亦可完全正常。

新生儿肺透明膜病的影像分析【摘要】目的:探讨新生儿肺透明膜病的X线特征。
方法:回顾分析经临床或病理证实的15例新生儿肺透明膜病的X线表现。
结果:本组病例中8例表现肺野呈网格状改变;12例表现为肺透光下降,斑片样密度增高影并支气管充气征;6例表现肺野呈毛玻璃状改变,支气管充气征明显;3例表现为“白肺”;并发肺出血2例。
结论:双肺透光度降低,伴斑片密度增高影及支气管充气征是本病的典型X线表现。
胸部X线检查是诊断新生儿肺透明膜病的重要手段。
【关键词】新生儿;肺透明膜病;X线特征新生儿肺透明膜病(PHMD)又称新生儿呼吸窘迫综合征(NRDS),是新生儿特别是早产儿致死的主要原因。
临床突出表现为呼吸呻吟,紫绀,“三凹征”。
临床症状缺乏特征性表现,且常继发各系统疾病,病程发展快,早期死亡率高。
因此,PHMD早期的诊断与治疗极为重要。
X线胸片是诊断该病的主要检查方法。
X线典型征象表现为双肺野透光度降低,伴细颗粒状影,支气管充气征及心缘及膈面模糊及“白肺” 等。
现回顾分析15例PHMD的X线特征,旨在提高对本病的诊断正确率。
1材料和方法1.1收集我院2000~2005年间摄胸片诊断为PHMD,经临床或病理证实的15例。
男9例,女6例,为出生后25分钟~4天的新生儿,孕28~37周者7例,35~38周者2例,38~42周者6例。
出生时体重2.5 ㎏4例。
死亡年龄1~4天。
1.2所有的病例均有不同程度的进行性呼吸困难、呼吸呻吟、紫绀、“三凹征”和血氧分压降低。
呼吸频率加快,最大可达100次/分。
血气分析:PO2下降;血pH值下降,最低6.5;PCO2升高,最多达19 kPa。
均在出生后摄胸片;所有病例有临床或病理检查证实。
2结果本组病例中8例表现肺野呈网格状改变;12例表现为肺透光下降,斑片样密度增高影并支气管充气征;6例表现肺野呈毛玻璃状改变,支气管充气征明显;3例表现为“白肺”;并发肺出血2例。
3讨论3.1发病原理:PHMD是新生儿期一种危重疾病,早产,低体重是主要诱因,也可见于剖宫产,双胎,宫内窒息及糖尿病孕妇。

浅谈新生儿肺透明膜病的影像学诊断浅谈新生儿肺透明膜病的影像学诊断一、引言新生儿肺透明膜病(Neonatal Respiratory Distress Syndrome,简称NRDS)是一种常见的新生儿呼吸系统疾病,是由于肺泡膜表面活性物质(Pulmonary Surfactant,简称PS)不足引起的一系列临床症状。
正确的影像学诊断对于NRDS的早期识别和治疗非常重要。
本文将详细介绍NRDS的影像学诊断方法及其相关特点。
二、影像学诊断方法影像学是NRDS的主要诊断手段之一,常用的影像学检查包括X线胸片、肺超声和CT扫描。
下面将分别介绍这些方法的特点和应用。
1.X线胸片X线胸片是NRDS最常用的影像学检查方法之一。
在早期NRDS患者,胸片呈现为肺内透明膜阴影,肺纹理减少甚至消失。
胸片还可显示肺容积减小、胸廓变小、横膈抬高等特征。
随着病情的进展,胸片上可见到肺多发性透亮区、胸片密度增加等。
当出现气胸时,胸片上可见到肺野无肺纹理,肺野透亮度增加等表现。
2.肺超声肺超声是一种无创的影像学检查方法,对NRDS的诊断具有很高的准确性。
肺超声可以检测到肺部透明膜的形态和分布,以及肺部积液的程度。
常见的肺超声表现包括肺部透明膜的增厚、五点征的出现、肺部回声增强等。
肺超声可以动态观察肺部变化,对NRDS的早期诊断非常有价值。
3.CT扫描CT扫描在NRDS的影像学诊断中应用较少,主要是针对疑难病例或需要详细评估肺部病变的情况。
CT扫描可以提供更准确的肺部结构信息,可显示肺部透明膜的形态和分布、肺气肿的程度、肺部积液等。
但由于CT扫描对新生儿的辐射剂量较大,且需要进行麻醉,因此在实际应用中较少使用。
三、附件本文档涉及的附件包括X线胸片示例、肺超声图像示例和CT 扫描图像示例。
请见附件。
四、法律名词及注释1.NRDS:新生儿肺透明膜病(Neonatal Respiratory Distress Syndrome),是一种由于肺泡膜表面活性物质不足引起的新生儿呼吸系统疾病。
新生儿肺透明膜病的X线表现分析发表时间:2010-12-03T15:33:35.623Z 来源:《中外健康文摘》2010年第32期供稿作者:周建辉陈华勇罗海波[导读] 探讨新生儿肺透明膜病的临床及影像特点,以提高临床及放射科医师对肺透明膜病认识周建辉陈华勇罗海波(广东省河源市源城区人民医院 517000)【中图分类号】R816.92 【文献标识码】A 【文章编号】1672-5085(2010)32-0137-02 【摘要】目的探讨新生儿肺透明膜病的临床及影像特点,以提高临床及放射科医师对肺透明膜病认识。
方法选择我院2005,10-2009,8月经我院临床确诊、X线表现典型的20例病例进行分析。
结果主要表现为肺野透亮度不同程度减低,肺内广泛网状、颗粒状密度增高影,以及多发的支气管气像为本病的主要特征。
结论肺透明膜病典型X线特征,并结合患儿胎龄及出生史对本病的诊断及治疗有极其重要的参考价值。
【关键词】新生儿肺透明膜病 X线片鉴别诊断肺透明膜病(HMD)是狭义的新生儿呼吸窘迫综合症,特指因缺乏肺表面活性物质(PS)而引起的呼吸窘迫综合症,主要发生在早产儿,也可发生于糖尿病孕妇及剖腹产或产前产后缺氧窒息的新生儿[1]。
临床以进行性呼吸困难为主要表现。
病理以出现嗜伊红透明膜和肺不张为特征,此病常常继发其他系统疾病,死亡率较高,因此早期诊断治疗极为重要。
本文对20临床证实确诊的肺透明膜病的X线表现进行分析,旨在进一步提高及加深对该病的认识。
1. 资料和方法搜集我院20例经临床确诊、X线表现典型的肺透明膜病患者,其中男性12例,女性8例,年龄4h-5d,胎龄27周-35周13例,36-40周5例,其中包括糖尿病孕妇1例,剖腹产2例。
主要临床表现:所有病例均出现出生后6小时内出现呼吸困难,并进行性加重,至2-72小时到达高峰,部分病例出现呼吸三凹征,部分患者出现全身性水肿,肌张力低下,其中有三例因症状严重出现呼吸衰竭并且并发其他系统并发症而死亡。
新生儿肺透明膜病的影像与临床探讨关键词透明膜病新生儿肺透明膜病(HMD),又称特发性呼吸道窘迫综合征(IRDS),具有典型的临床表现、病理和X线表现,为新生儿早期最常见的肺泡生化发育不成熟病。
该病发展快、病死率高。
因此,早期诊断和治疗极为重要。
现就我院诊治的40 例HMD胸片及临床结果进行分析,以提高对本病的认识。
资料与方法一般资料:本文收集我院从1994~2005年住院确诊的HMD40例,男28例,女12例。
孕周在30~35周38例,36周2例。
自然分娩15例,剖宫产25例。
体重<1500g 5例,1500~2500g 35例。
38例生后8小时内发病,最迟病后12小时入院2例。
临床主要症状为出现不同程度呼吸困难、呼气性呻吟、发绀等且进行性加重,吸气性三凹征明显。
听诊呼吸音低。
血气分析PaO2↓,PaCO2↑,pH 降低。
检查方法:行常规后前位胸部正位摄片。
结果40例患儿胸片均表现为两肺透亮度普遍降低,肺野内广泛细网粒阴影,密度较淡,边缘清晰,两上肺较上肺多。
40例均见气管、支气管充气,壮如枯树枝,形成在网粒背景下的支气管充气征。
8例病情加重,透亮度进一步降低,最后肺野致密呈“白肺”,心影轮廓不清。
4例出现心影增大,2例出现气胸,5例肺野局部出现斑片状影。
讨论病因及发病机制:HMD具有典型的临床、病理和X线表现,其形成主要是肺泡表面活性物质合成不足,于呼吸期不能保持肺泡内残气,导致呼吸性肺泡萎陷,由于缺氧、肺泡壁毛细血管通透性增加,血浆渗入肺泡内产生纤维蛋白,在肺泡壁,肺泡管等管道形成嗜伊红物质即透明膜,从而进一步加重缺氧,形成恶性循环。
多见于胎龄<35周的早产儿,此外,还与缺氧、酸中毒、低温、糖尿病孕妇胎儿、剖宫产、通气失常及肺部感染等因素有关[1]。
本组38例孕周均为35周内、体重在2500g 以下的早产儿,这说明早产、低体重儿肺泡生化发育不成熟,肺泡表面活性物质缺乏,影响气体交换而出现相应的临床表现。