新生儿肺透明膜病的影像学诊断
- 格式:ppt
- 大小:1.63 MB
- 文档页数:18









新生儿肺透明膜病的胸部X线表现目的:分析新生儿肺透明膜病的胸部X线表现特点。
方法:回顾性分析46例新生儿肺透明膜病的X线表现,所有患儿于症状出现后行仰卧位胸部X线摄片,并对患儿行X线随访。
结果:46例新生儿肺透明膜病病灶分布于肺部双侧,呈多发病灶;15例均表现为双肺弥漫性磨玻璃影,其中8例伴有双肺散在分布的细颗粒状阴影,3例细颗粒状阴影以分布在肺底部较明显;20例表现为双肺颗粒状阴影明显融合伴有双肺散在分布的片状阴影,9例双肺可见支气管气相,13例伴有双肺散在分布的结节影,心影及膈影轮廓仍较清晰;3例表现为双肺呈毛玻璃阴影伴有双肺广泛分布的大片状影,并可见明显的支气管气相征延续至肺周边区,肺野透亮度明显降低,2例可见少量胸腔积液,1例可见纵隔气肿,9例患者的心膈影模糊不清,无法辨认。
46例复查病例中,3例治疗无效死亡,其余患儿治疗及时病情稳定或好转。
结论:新生儿肺透明膜病的X线征象具有一定特征,结合其动态变化特点及临床资料,可及时、准确确诊本病。
新生儿肺透明膜病,又称特发性呼吸窘迫综合征,是新生儿的主要死亡原因之一。
多见于早产儿,另发现产妇为糖尿病患者,或有妊娠中毒症的新生儿易患本病[1]。
剖宫产婴儿易患肺透明膜病[2]。
笔者回顾性分析本院诊治的46例肺透明膜病患儿的胸部X线表现,旨在加深对本病的正确诊断,早期实施准确及时的治疗,降低患儿的死亡率。
1 资料与方法1.1 一般资料搜集笔者所在医院1994年7月-2009年12月确诊的新生儿肺透明膜病共46例。
其中男20例,女26例。
年龄1~2 d,平均1.5 d。
回顾性分析患儿的病案资料和胸部X线表现。
所有患儿均有不同程度的进行性呼吸困难,面色灰白或青紫,四肢松弛。
34例伴有呼气性呻吟,29例可见吸气性三凹征,10例胸骨左缘可听到收缩期杂音,16例可听到细湿啰音,2例叩诊出现浊音。
46例患儿的血气分析均表现为代谢性酸中毒,并经临床综合诊断证实,所有病例均在出生后1~6 h内行首次X线检查。

新生儿肺透明膜病的CT 诊断与鉴别摘要】目的提高对新生儿肺透明膜病的CT 诊断的认识。
方法选择临床确诊,CT 表现典型的10 例新生儿肺透明膜病患者进行分析。
结果CT表现网格状、颗粒状,两肺野透光度减低和支气管充气征为本病的典型征象。
结论新生儿肺透明膜病具有一定的影像特征,CT 检查结合临床对本病的及早诊断、发现并发症、预后及评估疗效具有重要价值。
【关键词】新生儿肺透明膜病体层摄影术 X线计算机新生儿肺透明膜病(hyalinc membrase disease HMD)又称新生儿呼吸窘迫综合征,多发生于早产、糖尿病孕妇、剖腹产或因产前后缺氧导致窒息的新生儿,是由于缺乏肺表面活性物质所引起,病理以肺泡壁上附有嗜伊红透明膜和肺不张为特征。
出生后一般情况尚好,6 ~ 12小时内逐渐出现呼吸增快,呼吸次数超过每分钟60 次,鼻翼扇动,严重者呼吸次数减少,继而呼吸不规则,呼吸暂停。
随着病情的发展,呼吸困难呈进行性加重,出现吸气性三凹征和呼气性呻吟,明显发绀、反应迟钝,病情一般较严重,如无人工辅助通气,常于3 天内死亡。
早期诊断极为重要,胸部CT 平扫诊断本病具有重要意义。
1 资料与方法1.1 收集我院10 例经临床确诊住院治疗患儿,所有患儿均出现生后呼吸困难并逐渐加重,其中3 例出现宫内窘迫和出生时窒息,2 例出现“三凹征”,5 例出生后面色灰白、青紫。
1.2 方法患儿行胸部螺旋C T 扫描,采用西门子欢悦双排螺旋CT,层厚、层距均为5mm,自胸廓入口至肺底,分别以肺窗和纵膈窗观察。
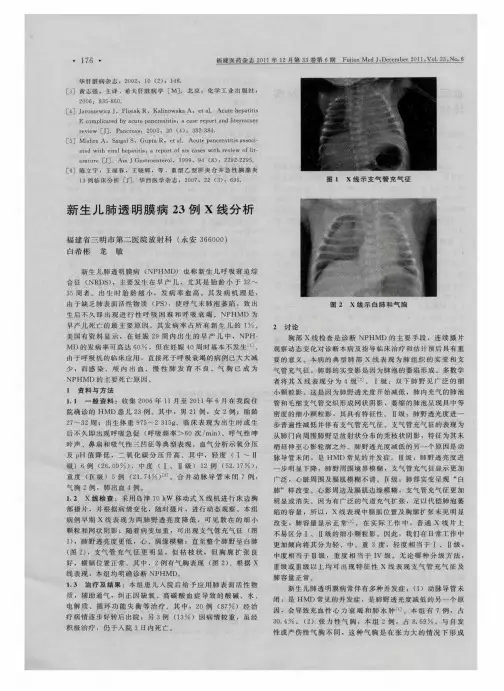
1.3 影像表现根据严重度将病情分为四级:i 级:仅有小颗粒状阴影的轻微改变;如图1。
ⅱ级:支气管充气征越过心脏边缘;ⅲ级:病变进一步加重,心膈模糊不清,常合并有气胸,如图2;i v 级:普遍密度增加称" 白肺",如图3。
2 结果其中5 例患儿肺野密度增高为网格状、斑点状,2 例肺野呈现“磨玻璃”改变,1 例出现“白肺”,2 例伴有并发症,出现缺血缺氧性脑病,颅内出血,合并有气胸及纵隔气肿。
新生儿肺透明膜病50例的临床X线诊断【关键词】新生儿肺透明膜病;临床x线诊断doi:10.3969/j.issn.1004-7484(s).2013.09.726 文章编号:1004-7484(2013)-09-5383-01新生儿肺透明膜病又称呼吸窘迫综合征(irds),是新生儿特别是早产儿最常见的严重呼吸疾病之一。
x线胸片:能帮助临床确诊此病,并能提供轻重程度及其并发症情况,以帮助临床制定治疗方案,收集我院2012-13年期间50例经x线摄片证实,回顾性如下:1 临床资料50例新生儿肺透明膜病(irds)患儿中,男32例,女18例,入院为生后1小时至10小时,胎龄25周-37周,其中最小胎龄25周2人,体重800克-2350克,49例,1例2500克,极低体重800克。
出生后呼吸不规则,呼吸弱,呼吸困难30例,所有患儿均有不同程度三凹征、呻吟、青紫、剖宫产数例,肺出血1例,50例患儿有4例为床头拍片。
大多数拍片为生后1小时至1天,摄片间隔时间6-24小时以上。
2 结果x线表现分为轻、中、重3级,轻度:两肺透过度略有减低,肺内可见细颗粒状影,心脏膈面清晰或尚清晰。
中度:两肺透过度明显减低,肺内颗粒状影融合,或见大片密度增高实变影,心脏膈面显示不清,支气管充气征明显。
重度:两肺透过度极度减低,呈“白肺“样改变,心缘膈面完全消失。
本组轻中度共43例,重度7例。
分析讨论:新生儿肺透明膜病(irds)多见于未成熟儿,是由于肺泡表面活性物质缺乏所致。
肺泡表面活性物质由肺泡ii型上皮细胞分泌,由于早产等原因导致肺泡ii型细胞发育不成熟,从而使肺泡表面活性物质合成和释放不足,呼气期不能保持肺泡内残气,导致进行性肺泡萎缩,缺氧引起血浆蛋白渗出进入肺泡腔,末捎气管,形成典型的纤维素性透明膜。
病理以肺泡壁上附有嗜伊红透明膜和肺不张为特征。
诱发本病的原因包括有:发育未成熟,遗传等因素,母亲患糖尿病,以及剖宫产产生的早产儿等。