巨淋巴结增生症的影像表现与分析(精)
- 格式:doc
- 大小:25.00 KB
- 文档页数:2


巨淋巴结增生症的多层螺旋CT表现【摘要】目的探讨巨淋巴结增生症cd的ct表现特点。
方法回顾性分析经手术或活检病理证实的7例cd患者资料,并将ct表现与病理进行对照,分析其ct表现特点。
结果局限型5例,包括胸部2例、腹膜后3例,弥漫型2例。
局限型cd病理分型均为透明血管型,ct表现为软组织密度肿块,内部可见斑点状、分叉状钙化及灶状或条状低密度区,增强后肿块中度至明显强化。
2例肿瘤周围见丰富的血管影。
弥漫型病理分型均为浆细胞型,表现多发淋巴结肿大,密度均匀,增强后轻度强化。
结论局限型cd的ct表现具有一定的特征性,尤其是肿瘤内部的钙化及增强ct表现具有重要诊断价值;弥漫型cd的ct表现缺乏特征性。
【关键词】巨淋巴结增生;体层摄影术;x线计算机doi:10.3969/j.issn.1004-7484(s).2013.08.260 文章编号:1004-7484(2013)-08-4327-02巨淋巴结增生症又名castleman病,是一种少见且原因不明的良性淋巴结增生性疾病,由castleman等于1954年首先报道而得名。
1 资料与方法1.1 一般资料本院经手术后病理证实的7例cd患者资料,男2例,女5例;年龄22-65岁,平均37.5岁。
5例经体检发现,无明显症状;2例出现乏力、颈部淋巴结肿大,无肿瘤相关症状。
6例接受手术治疗,1例行颈部淋巴结活检。
1.2 方法采用西门子64层螺旋ct扫描仪,取仰卧位,扫描范围根据扫描要求确定。
扫描参数120kv,20-160mas,层厚间隔7mm。
增强扫描使用高压注射器肘静脉团注对比剂优维显300,行动脉期和延迟期双期扫描。
2 结果2.1 临床分型及病理分型2.1.1 局限型cd 5例局限型cd,3例位于纵隔、肺门区,2例位于腹膜后。
1例术中于主病灶周围发现3个直径6cm。
肿瘤内部密度多数较均匀,部分内部伴有钙化,呈斑点状、条状、分叉状,2例内部可见小条状低密度影,腹膜后肿块周围间隙内可见索条影或絮状密度增高影。

腹部巨淋巴结增生症的CT及MRI表现杨泽锋;钟建平;张盛箭;周良平;彭卫军【摘要】目的:分析腹部Castleman病(CD)的CT及MR影像学特征,以期提高对本病的影像学认识.方法:对10例经手术病理证实为腹部CD患者的CT及MRI表现进行回顾性分析.结果:本组病例有透明血管型(9例)和浆细胞型(1例);所有肿块边界清楚,形态规则,以椭圆形和或豌豆形居多.局灶肿块型9例,CT平扫均为等密度,3例肿块内可见钙化;动态增强扫描动脉期肿块明显强化,实质期5例病灶进一步持续性强化;4例强化稍退出;3例肿块周围可见扩张扭曲血管影.多发结节型1例,CT平扫呈均匀等密度,增强扫描动脉期轻中度强化,实质期进一步强化.本组4例行MRI 扫描,平扫T1WI上低信号影,T2WI上为等或稍高信号影;动态增强扫描局灶肿块型病灶(3例)均明显且持续强化,肿块周围均可见完整包膜;多发结节型病灶(1例)呈轻中度强化.结论:CT及MRI动态增强多期扫描对腹部CD具有重要诊断价值.【期刊名称】《中国医学计算机成像杂志》【年(卷),期】2018(024)006【总页数】5页(P490-494)【关键词】巨淋巴结增生;腹部;体层摄影术,X线计算机;磁共振成像【作者】杨泽锋;钟建平;张盛箭;周良平;彭卫军【作者单位】诸暨市人民医院放射科;诸暨市人民医院放射科;复旦大学附属肿瘤医院影像诊断科;复旦大学附属肿瘤医院影像诊断科;复旦大学附属肿瘤医院影像诊断科【正文语种】中文【中图分类】R445.2;R445.3Castleman病是一种少见的以良性淋巴组织增生为特点的病变,纵隔和颈部较为多见,腹部较为罕见,临床上易误诊为其他富血供占位[1-4]。
本组分析10例有完整临床资料、经手术及病理证实的病例,总结其CT及MRI特征,以期提高对该病的影像学诊断能力。
方法1.一般资料收集复旦大学附属肿瘤医院2012年7月~2017年5月间经手术病理证实的Castleman病患者10例,其中女性8例,男性2例,年龄19~59岁,平均36岁。
安徽医学Anhui Medical Journal第41卷第6期2020年6月738•继续医学教育•腹腔巨淋巴结增生症的CT 诊断—2020年读片窗(6)王龙胜[关键词]腹腔;巨淋巴结增生症,良性;CT 诊断doi : 10. 3969/j. issn. 1000 - 0399. 2020. 06.0391病史摘要患者,女性,65岁。
左上腹部及上腹部疼痛1年余。
1年 前开始无明显诱因下出现左上腹及上腹部疼痛,有压痛,程度一般,呈压迫样疼痛,无反跳痛,伴头晕眼花,程度一般,疼痛程 度逐渐加重。
病程中,患者无明显发热,大便正常,小便较多,无尿频尿急尿痛,近期体质量无明显改变。
体检:体温36.3T,脉搏69次/分,呼吸20次/分,血压104/64 mmHg ,神清,精神可,颈软,双肺呼吸音清,未闻及干湿性啰音,心律齐,未闻及病理性杂音,腹软,上腹部及左上腹有压痛,无反跳痛,肝脾肋下未及,无压痛及反跳痛,左肾区有叩击痛,双下肢不肿。
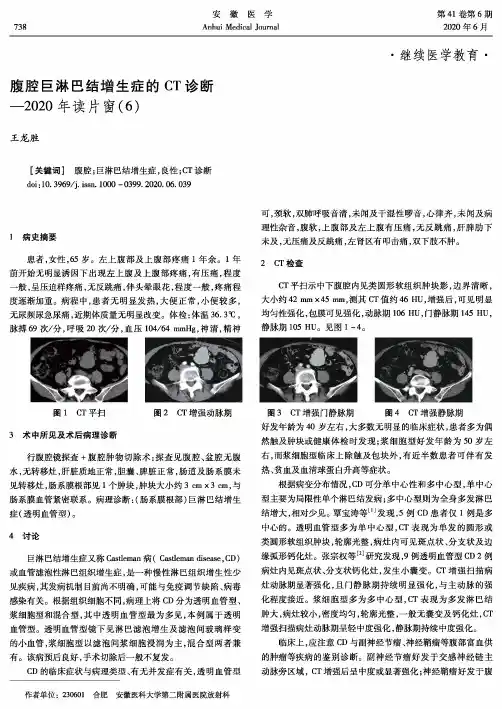
2 CT 检查CT 平扫示中下腹腔内见类圆形软组织肿块影,边界清晰,大小约42 mmx45 mm,测其CT 值约46 HU,增强后,可见明显均匀性强化,包膜可见强化,动脉期106 HU,门静脉期145 HU,静脉期105 HU 。
见图1~4。
图1 CT 平扫 图2 CT 增强动脉期图3 CT 增强门静脉期 图4 CT 增强静脉期3术中所见及术后病理诊断行腹腔镜探查+腹腔肿物切除术:探查见腹腔、盆腔无腹水,无转移灶,肝脏质地正常,胆囊、脾脏正常,肠道及肠系膜未见转移灶,肠系膜根部见1个肿块,肿块大小约3 cm X 3 cm,与肠系膜血管紧密联系。
病理诊断:(肠系膜根部)巨淋巴结增生 症(透明血管型)。
4讨论巨淋巴结增生症又称Castleman 病(Casdeman disease,CD )或血管滤泡性淋巴组织增生症,是一种慢性淋巴组织增生性少 见疾病,其发病机制目前尚不明确,可能与免疫调节缺陷、病毒 感染有关。

![[深度剖析]“巨淋巴结增生症”的病因、临床表现、影像特点及鉴别诊断(建议收藏)](https://uimg.taocdn.com/023191f4b9f67c1cfad6195f312b3169a451eaa6.webp)
[深度剖析]“巨淋巴结增生症”的病因、临床表现、影像特点及鉴别诊断(建议收藏)巨淋巴结增生症巨淋巴结增生症(Castleman’s disease,CD)又称血管滤泡性淋巴组织增生,是一种罕见的淋巴细胞增生性疾病,此病于1956年由Castleman等首先报道。
主要的临床类型为单中心型和多中心型。
单中心型多局限于单个淋巴结发病,多中心型典型表现为全身多发淋巴结增大。
【病因】本病病因及发病机制不明,近年的研究多表明本病的起源是由于免疫调节缺陷导致的淋巴结中B淋巴细胞及浆细胞的过度增生与病毒感染有关,人疱疹病毒8(HHV8)感染、白介素6(IL-6)的过度产生是该病发病的关键。
少数的病例与卡波西肉瘤的发展有关。
也有研究发现CD可能与某些疾病相关,如HIV 病毒感染、POEMS综合征、淀粉样变性、肾功能不全、淋巴瘤等。
【病理】分为三型,分别为透明血管型、浆细胞型和混合型。
1.透明血管型淋巴结滤泡增生和滤泡间小血管增生及透明样变,部分小淋巴细胞围绕生发中心呈环层状排列(似洋葱皮样结构),90%的单中心型CD是透明血管型。
2.浆细胞型以病变淋巴结内滤泡扩大并伴有成片的浆细胞为特征,血管增生不及透明血管型。
3.混合型表现为淋巴结被膜明显增厚,淋巴滤泡增多,部分滤泡活跃,见毛细血管穿入,滤泡外套层小淋巴细胞呈同心圆状排列,滤泡间见多量浆细胞、小淋巴细胞及小血管增生明显。
【临床】临床上可分为局灶型Castleman病(LCD)又称为单中心型和多中心型Castleman病(MCD)单中心型CD好发于青年,LCD多无明显症状。
LCD诊断标准:①单一部位淋巴结肿大;②特征性病理学改变并除外可能的原发病;③多无全身症状,无贫血、无ESR加快等异常(浆细胞型除外);④肿物切除可长期存活。
MCD发病高峰为50〜60岁,病理主要表现为浆细胞型或混合型。
患者有多部位淋巴结肿大,有多系统受累,50%患者可出现贫血、消痩等全身症状。

腹膜后巨淋巴结增生症的CT表现摘要目的:研究探讨腹膜后巨淋巴结增生症的CT表现。
方法:选择2017年10月本院腹膜后巨淋巴结增生症的患者1例进行研究讨论,对其临床资料以及CT图像进行回顾性分析。
结果:患者顺利完成手术,肿物全部切除,病理检查结果显示为巨大淋巴结增生症,透明血管型。
结论:对于膜后巨淋巴结增生症的患者,必须要根据病理组织活检的结果来进行诊断,具有特征性的CT增强表现,确诊后进行手术切除,透明血管型CT增强可以确定诊断结果。
关键词:腹膜;巨淋巴结增生症;CT表现Castleman病(CD)属原因未明的反应性淋巴结病之一,临床较为少见[1],病理特征为明显的淋巴滤泡、血管及浆细胞呈不同程度的增生,临床上以深部或浅表淋巴结显著肿大为特点,部分病例可伴全身症状和(或)多系统损害,多数病例手术切除肿大的淋巴结后,效果良好[2]。
CD的病因未明,本次实验选择2017年10月本院腹膜后巨淋巴结增生症的患者1例进行研究讨论,以便于为今后该病的诊断提供有价值的参考依据,具体如下。
1资料与方法1.1一般资料患者,女,50岁,因“左侧腹部疼痛半年”就诊。
实验室检查:CA724:18.05U/mlH(0-6.9)余肿瘤标记物(-)彩超:左肾右后方脊柱旁探及实质低回声包块,大小约54mmX32mm,似有包膜;CDFI:其内可见多个粗大血流信号;PW引出动静脉频谱,PS:38.4cm/s,RI:0.26。
手术治疗,游离输尿管及左侧肾脏下极,充分游离包块后,以结扎钉、止血夹夹闭并离断包块滋养动脉、静脉,完整切除腹膜后包块,再次探查包块周围组织,见腰大肌前方一2×1cm大小肿大淋巴结,游离后切除,置入标本袋,将包块及肿大淋巴结置入标本袋,取出标本送检。
1.2检查方法使用单层螺旋CT进行扫描,横断位,电压120kv,电流100-150mAs,层距和层厚5mm,指导患者仰卧位,屏气,两手抱头,用高压注射器,注入对比剂碘海醇1.5ml/kg,速度3.0ml/s,完成全腹动脉和门静脉的扫描,由经验丰富的阅片医生至少两名进行分析探讨,记录大小、形态以及位置等。

巨淋巴结增生症的CT表现及临床病理对照孙琪;谢道海【期刊名称】《中国血液流变学杂志》【年(卷),期】2015(0)4【摘要】Objective To explore CT features and diagnostic value of giant lymph node hyperplasia. Methods The CT features of 12 cases with giant lymph node hyperplasia proved by pathology were analyzed and correlated with pathological characteristics. All cases were performed pre-and post-contrast enhancement CT before surgeries.Results9 cases with localized lesions were classified as localized Castleman disease. 8 cases showed circular or the ellipse single nodule or mass with smooth edge, while another lesion was lobulated. Among the 9 cases localized lesions, 5 cases had calciifcations, 1 case showed high density in center of the lesion. In enhanced CT scans of the 9 localized cases, 1 case showed moderate intensive, and 8 cases were intensiifed obviously with continuous intensive in the venous phase. 6 cases of lesions showed bulky circuity blood supply arteries. 1 case of retroperitoneal lesion revealed progressive and uneven strengthening. There were 3 cases of multicenter lesions, including 1 case involved multiple lymph nodes in the whole body, two lungs, abdominal cavity and systemic skeleton, and all the lymph nodes revealed moderate –strong enhancement in the enhanced scan.Conclusion There are distinctive imaging ifndings in the cases of typical giant lymph node hyperplasia, andCT scan is valuable in the diagnoses. But the diagnosis of untypical cases is depended on pathological diagnosis.%目的:研究巨淋巴结增生症(giant lymph node hyperplasia, GLNH)的CT影像表现,以提高对该病的认识。

巨大淋巴结增生症的CT诊断齐力【摘要】目的探讨巨大淋巴结增生症(CD)的CT诊断价值。
方法对经手术及病理证实的24例巨大CD的CT表现进行研究、分析。
24例中,局限型透明血管型CD 23例、弥漫型CD 1例。
结果24例CD,病变表现为圆形、类圆形或分叶状较大的单发软组织密度肿块影,边界多清楚锐利,直径3~15 cm。
结论 CT平扫加增强扫描有助于对CD明确诊断和鉴别诊断,CD肿块以动脉期显著强化和延迟期的持续强化为特征性表现;胸、腹部局限型CD 以较大孤立性无坏死、出血肿物、均匀性明显强化、或中央伴有分支状钙化为特征。
%Objective To investigatethe effectiveness of CT in diagnosis of the Castleman's disease(CD). Methods Research and analysis were made on CT images of 24 patients who were confirmed through surgeries and pathology as CD sufferers. Among the 24 cases, 23 showed localized hyaline vascular-type CD and 1 diffuse type CD. Results Lesions in the 24 cases of CD showed the features of densified single soft tissue lumps in a round, round -like or lobulated shape with sharp and clear boundaries which were 3 to 15cm in diameter. Conclusion The Combination of the plain CT scan and enhanced scan played a supportive role in the accurate and discriminative diagnosis of CD. Characteristics of CD lumps were significant enhancement in the arterial phase and continuous enhancement in the delay period. Localized CD in chest and abdomen areas had the features of large isolated necrosis, bleeding mass, significantly enhanced uniformity or calcification in the central and branch areas.【期刊名称】《中国医疗设备》【年(卷),期】2013(000)007【总页数】4页(P158-161)【关键词】CT机;巨大淋巴结增生症;CT平扫;断层摄影;X射线机【作者】齐力【作者单位】垂杨柳医院放射科,北京100022【正文语种】中文【中图分类】R445.3;R551.2巨大淋巴结增生症(Castleman Disease,CD),是一种少见的淋巴组织异常增生性疾病。

166中西医结合心血管病杂志Cardiovascular Disease Journal of integrated traditionalChinese and Western Medicine2019 年 1月 B 第 7 卷第 2 期Jan. B 2019 V ol. 7 No. 2胸腹部局灶型巨淋巴结增生症影像学表现提恩刚,赵培飞(沧县医院,河北沧州 061000)【摘要】目的 观察胸腹部局灶型巨淋巴结增生症的影像学表现。
方法 选取2016年11月~2017年11月本院收治的患者76例作为研究对象,将其随机分为两组,CT组患者均采用多层螺旋CT诊断疾病,MRI组患者均采用MRI诊断疾病。
结果 CT组疾病检出率97.37%、结节位于肝门者占65.8%、位于肠系膜者占15.8%、位于腹膜后者占15.8%。
单发结节占68.4%、多发结节占28.9%、结节直径(5.2±0.3)cm。
与MRI组相比,差异无统计学意义(P>0.05)。
结论 采用CT或MRI诊断胸腹部局灶型巨淋巴结增生症,检出率均较高。
且能够明确结节的位置、数目及直径。
但根据诊断技术的不同,影像学表现同样不同。
临床应联合应用平扫及增强扫描,对疾病进行诊断,进一步提高检出率。
【关键词】胸腹部;局灶型巨淋巴结增生症;CT;MRI【中图分类号】R551.2 【文献标识码】A 【文章编号】ISSN.2095-6681.2019.2.166.02巨淋巴结增生症(castleman’s disease,CD)为淋巴细胞增生样病变的一种,发病机制尚未明确。
有研究指出,CD多发于胸腹部,且多成局灶型。
采用X线、超声等方法诊断,虽灵敏度较高,但缺乏特异性。
为进一步提高胸腹部局灶型巨淋巴结增生症的检出率,本文于本院收治的患者中,随机选取76例作为样本。
阐述了疾病的CT与MRI诊断方法,并对比了诊断结果。
1资料与方法1.1 一般资料选取2016年11月~2017年11月本院收治的患者76例作为研究对象,将其随机分为两组。

[颈部病变]“巨大淋巴结增生”的临床与病理特点、影像诊断要点及鉴别诊断(建议收藏)~~~巨大淋巴结增生【病例】男,65岁,发现右上颈肿物3年,逐渐增大。
图1【影像所见】图1A横断位CT增强扫描显示右侧颈动脉间隙肿大淋巴结,边界清楚,密度均匀,呈明显强化。
图1B 1A下方层面横断位CT增强扫描显示另一强化淋巴结。
图1C矢状位重建显示多发肿大淋巴结均匀强化,与肌肉分界清楚。
图1D冠状位重建显示右侧颈动脉间隙内见多发肿大淋巴结,边界清楚,呈显著均匀性强化。
【病理诊断】巨大淋巴结增生。
【临床与病理特点】该病又称Castelman病(Castelman disease),60%发生于纵隔淋巴结,也可见于颈部、腹膜后及盆腔淋巴结,临床分为局限型及弥漫型。
局限型占90%,无全身症状,病程呈良性经过,手术切除后无复发。
弥漫型常累及多处淋巴结,常有发热、贫血、体重下降、高丙种球蛋白血症等症状,预后差。
病理镜检可分为以小血管玻璃样变为主的透明血管型及以淋巴滤泡之间浆细胞浸润为特征的浆细胞型,前者占80%~90%。
【影像检查方法选择】CT及MRI增强扫描能显示病变特征性的强化方式,为首选检查方法。
【诊断要点】1.多数为单发肿大淋巴结。
2.边缘光整或呈浅分叶状。
3.CT平扫密度均匀,增强扫描呈特征性均匀显著强化。
4.部分可显示淋巴结周围的引流血管。
5.MRI表现为T1WI呈均匀低信号,T2WI呈均匀中高信号。
【鉴别诊断】本病需要与颈动脉间隙神经纤维瘤及神经鞘瘤、甲状腺癌淋巴结转移及颈动脉体瘤鉴别。
1.颈动脉间隙神经纤维瘤及神经鞘瘤①强化不明显,可有囊变,神经鞘瘤内部有典型的斑驳状高低混杂密度存在;②位于血管内侧,常使颈动静脉向外、向前移位。
2.甲状腺癌淋巴结转移①颈深组、气管食管沟、纵隔内淋巴结肿大;②可有钙化;③淋巴结内可出现囊性变伴囊壁明显强化乳头状结节;④甲状腺内常有具恶性特征的结节及肿物或有甲状腺癌病史。
3.颈动脉体瘤①发病部位为颈总动脉分叉处,造成颈内、外动脉呈分离移位,常包绕颈动脉;②边界清楚;③肿瘤血供丰富,CT增强扫描肿瘤呈明显强化,周围可见较多滋养血管。
巨淋巴细胞增生症胸腹部CT诊断与分析目的通过研究巨淋巴细胞增生症胸腹部CT表现,提高诊断胸腹部巨淋巴细胞增生症的能力,提高对胸腹部巨淋巴细胞增生症CT表现的认知。
方法通过回顾经过手术病理证实的castleman病的21例CT表现,分析患者的胸腹部CT表现,总结CT表现进行分析。
结果病变位于胸部为15例,有3例被其他医院误诊为胸腺瘤;病变位于胰头后方1例,其CT诊断为嗜铬细胞瘤或副神经节瘤可能;病变位于腹膜后盆腔区内1例,其他医院诊断为血管平滑肌瘤;病变位于腹膜后肾门区1例,其CT诊断为嗜铬细胞瘤。
结论巨大淋巴细胞增生症的胸腹部诊断误诊率较高,CT诊断增强扫描病变强化较为明显,病变强化强度差不多痛胸腹部的主动脉保持同步。
标签:巨大淋巴结增生症;胸腹部CT;CT诊断;淋巴结增生症巨淋巴细胞增生症又称为血管滤泡淋巴结增生、Castleman病(Castleman′s disease),是一种较为少见的疾病。
巨淋巴细胞增生症的病因尚未明确,患者一般无较为明显的症状,属于血管滤泡性淋巴组织增生,是较为罕见的异源性淋巴组织增生疾病[1]。
巨淋巴细胞增生症与其他肿瘤不容易区别,一般好发于腹膜后或纵隔后区域内,正确诊断率较低。
通过对患者的胸腹部CT表现进行分析,可以提供诊断的准确度,有利于提高治愈效果。
1临床资料统计分析2003年5月~2008年7月收治的疑似病患21例。
患者不具有特异性,基本上都是肿瘤对周围的器官造成压迫等症状而前来就诊的。
其中有14例患者为单个肿块,肿块呈膨胀性进行生长,体积较大,生长较为缓慢,肿块包膜完整。
CT扫描动脉期强化较为明显,延迟期和静脉期强化明显。
有3例患者的肿瘤为多发,呈弥漫性生长,体积较小,CT增强扫描结果表明,不具有明显的持续增强特点,无法准确痛淋巴瘤进行鉴别。
2讨论2.1巨大淋巴结增生症的分型及CT表现2.1.1巨大淋巴结增生症的分型巨大淋巴结增生症是是一种良性淋巴结增生,一般常发部位为胸腔区域,其中约有60%~70%为局限性巨淋巴结增生症。
巨淋巴结增生的临床影像学诊断汪兵; 戴懿; 谢婷婷; 朱熠; 黄嵘; 王成林【期刊名称】《《中国CT和MRI杂志》》【年(卷),期】2016(014)010【总页数】4页(P130-132,-2)【关键词】Castleman病; 计算机断层扫描; 磁共振成像【作者】汪兵; 戴懿; 谢婷婷; 朱熠; 黄嵘; 王成林【作者单位】北京大学深圳医院医学影像科广东深圳 518036【正文语种】中文【中图分类】R734.5; R445.2巨淋巴结增生症(giant lymph node hyperplasia,GLNH)又名Castleman病(Castleman disease, CD),1954年由Castleman等首次报道而得名[1],本病较少见,以淋巴组织良性增生为特征,目前病因不明,可能与慢性炎症刺激、免疫缺陷状态、自身免疫有关。
也有研究发现人类疱疹病毒8型和卡波西氏肉瘤相关疱疹病毒感染可能与多中心型GLNH相关[2-3],白细胞介素-6、多功能的细胞因子[4]及血管内皮生长因子的过度表达[5]也可能与本病的发生相关。
GLNH临床表现多样,可发生于多个部位,影像学表现缺乏特异性,较容易误诊。
本研究通过回顾性分析经病理证实的8例GLNH患者的临床及影像资料,并回顾相关文献探讨其临床及影像表现特点。
1.1 一般资料选择我院2012年12月~2015年6月病理证实为Castleman病的8例患者的临床及影像资料。
8例中,男5例,女3例,年龄23~56岁,中位年龄31.5岁。
位于纵膈4例,盆腔2例,右前胸壁1例,腹膜后1例。
体检发现6例,多为位于纵膈者,1例位于盆腔者伴双下肢水肿及头晕,1例位于盆腔者伴双下肢水肿及头晕,另1例位于盆腔者为孕18+6周,发现左侧附件区肿物1月。
1.2 检查方法 CT检查采用Toshiba Aquilion 16层螺旋CT扫描。
矩阵512×512,管电压120kV,管电流280mA,层厚5mm。
巨淋巴结增生症的影像表现与分析
【摘要】目的:提高巨淋巴结增生症(GLNH)的认识水平,探讨GLNH 的CT表现及诊断价值。
方法:通过1例经手术及病理证实的GLNH的病例分析,结合文献复习,对本病的影像诊断与鉴别诊断进行讨论。
结果:GLNH是一种异源性的罕见的淋巴组织增生性良性疾病,其组织形态上可分为透明血管型和浆细胞型两类,前者相对多见,常表现为纵隔病变,后者好发于肠系膜和腹膜后淋巴结。
增强后有不同程度增强, 透明血管型呈中等或明显强化,浆细胞型为轻度强化。
结论:GLNH具有特征性CT表现,CT具有较高诊断价值,在动脉期明显强化,延迟期持续强化,提示Castleman病的诊断。
【关键词】巨淋巴结增生;影像学;X线;CT;MRI
巨淋巴结增生症(GLNH)是一种少见病,病因尚不明确,患者多无症状,为异源性的罕见的淋巴组织增生性疾病,亦称为血管滤泡性淋巴组织增生。
GLNH 于1954年由Castleman首先发现,故又称其为Castleman病。
现报告1例经手术及病理证实的GLNH,结合文献资料[1,2]对其病因、临床表现、病理、诊断与鉴别诊断、治疗及预后进行讨论。
1 病例报告
患者马某,男,48岁。
因颈部肿块1个月入院,无明显不适。
CT示:左上颈部胸锁乳突肌内缘见一类圆形软组织肿块影,大小约3 cm×4 cm,边缘光滑,增强后明显强化,CT值约158 Hu,肿块内见无强化区,病灶与周围结构分界清晰。
病理诊断:GLNH。
2 讨论
2.1 发病与病因 GLNH自1954年发现以来,截至1991年的资料,共有230余例报道[3,4]。
关于GLNH的病因尚存在两种不同的学说。
第一种认为本病表现为反应性淋巴组织增生,与慢性抗体刺激有关,可能为病毒感染所致。
第二种理论则认为透明血管型是一种淋巴组织的进行性生长紊乱,而浆细胞型的发生与IL?6调节障碍有关。
2.2 临床表现 GLNH中透明血管型最为常见,约占发病率的76%~91%,而浆细胞型则较少见。
GLNH按其临床、影像学表现及其预后亦分为2型:局限型和弥漫型。
局限型表现为孤立淋巴结或纵隔内某一组淋巴结受累。
弥漫型表现为一组以上的淋巴结受累或影像学发现胸外淋巴结受累,此型可累及肺部。
局限型临床多无症状,为体检或常规胸片偶尔发现,可见于任何年龄,发病高峰为30岁~40岁之间,女性约4倍于男性,95%以上为透明血管型,手术多可切除,预后良好。
弥漫型通常有临床症状与体征,包括发热、乏力、贫血、表浅淋巴结肿大、肝脾肿大、血沉加快、多克隆性高免疫球蛋白血症和骨髓浆细胞病等,可见于任何年龄,发病高峰为40岁~50岁之间,女性约2倍于男性,绝大多数为浆细胞型,手术切除困难,以放疗及激素疗法为主,预后较差。
2.3 影像表现
2.3.1 局限型GLNH的影像学表现 GLNH可发生于全身各部位的淋巴结,沿全身淋巴链分布,但最好发于纵隔、肺门和腹膜后区域。
约60%~70%发生于胸部,沿胸内淋巴链分布,最常见于中纵隔和肺门,其次为前纵隔和后纵隔。
约20%发生于腹部,以腹膜后最常见。
病灶的大小差异较大,X线胸片可显示肿块的部位和形态,但对明确诊断缺乏特异性,常表现为单发边缘清楚的球形或分叶状肿块,类似于胸腺瘤、淋巴瘤和神经源性肿瘤的表现,位于中纵隔和肺门者可致邻
近气管受压移位。
CT平扫病变表现为肺门、纵隔旁或腹膜后圆形、类圆形或分叶状软组织肿块密度影,边界多清楚锐利,呈中等密度,多数密度均匀;CT增强扫描示病变强化明显,强化程度几乎与胸腹部主动脉同步,延迟持续中度强化。
王仁贵等[7]报道9例胸部巨淋巴结增生病例,CT增强于静脉团注造影剂后早期病灶即明显强化,CT值高达114 Hu~196 Hu,平均133 Hu,与主动脉强化程度相当,延迟扫描仍持续强化,CT值70 Hu~122 Hu,平均92 Hu。
局限型GLNH高强化机制为透明血管型病灶内丰富的毛细血管增生和周边较多粗大的滋养动脉所致。
CT强化的程度还与注射造影剂的方式、注射速率和剂量有关。
增强CT可显示病灶内或周围粗大的滋养血管影,胸部多来自支气管动脉、内乳动脉和肋间动脉的分支,腹部多来自腹主动脉分支。
局限型浆细胞型GLNH由于血管成分较少,一般强化程度不如透明血管型,呈轻中度强化,缺乏GLNH特征性,术前难以明确诊断。
文献报道钙化可见于5%~10%的病例,且仅见于局限型透明血管型。
CT图像上钙化呈典型的分支状或斑点状影,散在或簇状分布于病变中央区。
王仁贵等行病理对照发现此型钙化为病灶内增生的小血管主干及其分支的退变、玻璃样变和钙化所致,在形态学上类似于冠状动脉粥样硬化的钙化影,认为病灶内分支状钙化是透明血管型GLNH的特征性表现。
局限型GLNH的另一个特征是瘤灶内极少伴有出血和坏死灶,尽管部分病例呈不均匀性强化,但瘤灶内的低密度影并非坏死灶。
王仁贵等[7]报道2例病灶内可见裂隙样低密度,但镜下病理未见坏死区,作者认为可能与增生的小血管透明样变性和纤维化有关,而Uzunlar等则认为病灶中央低密度区是由血管内皮细胞过度增生使血管闭塞,对比剂不能进入所致。
李洪林等[5]2例中有1例瘤灶内低密度区为胶冻状物质,为少见表现。
局限型GLNH多数仅累及单个淋巴结,但部分病例可累及1组淋巴结。
McAdams等报道40%的胸部局限型CD病灶边缘不规则并可见子灶,手术发现病灶与周围结构粘连明显,完全切除较困难。
王仁贵等[7]报道2例主灶周围多个子灶,但CT扫描仅显示为边缘不规则或模糊。
李洪林等[5]报道1例主灶周围有卫星病灶,病理证实为慢性淋巴结炎。
对此种局限型GLNH应提高认识,结合其临床和明显强化的特征,术前应考虑到此病的可能性。
MRI检查对GLNH的诊断同样具有较高的临床应用价值[3,6]。
SE序列T1WI肿块呈等信号,T2WI呈均匀性高信号。
肿块内或其周围有扭曲扩张的流空血管影为其典型表现。
蒋亚平等[6]曾对6例GLNH 患者行MR动态增强,发现肿块的增强方式与CT基本相同。
MRI的缺点是显示特征性的钙化不如CT,但其多方位成像对病变定位及显示其毗邻关系较CT优越。
鉴别诊断:局限型GLNH 95%以上是透明血管型,CT或MRI表现为富血管性病变,故应与以下病变相鉴别。
纵隔内及腹膜后异位化学感受器瘤:与局限型GLNH较难区分,它同样有丰富的扩张扭曲血管,但其常常沿着主动脉生长,而GLNH则按淋巴链分布。
副神经肿瘤:如嗜铬细胞瘤,无论发生在胸内还是腹膜后,常与大血管毗邻,病变易坏死囊变,虽然有强化,但密度或信号常不均匀,且临床上有异常波动的恶性高血压表现,而局限型GLNH一般无囊变坏死改变。
总之,局限型透明血管型GLNH的特征有:单发较大的纵隔、肺门或腹膜后软组织肿块;肿块呈显著均匀或不甚。